1
Изобретение относится к медицине,, а именно к клинической хирургии.
Известен способ лечения вентральных грыж, заключающийся в том, что двумя окаймляющими разрезами в на- 5 правлении длинника грыжевого мешка иссекают кожу с подкожной клетчаткой, обнажая стенку грыжевого мешка, а затем рассекают ее в направлении кожного разреза. Отделяют петли тон- Ю кого кишечника или большой сальник, фиксированные к грыжевому мешку, и вправляют их в брюшную полость. Подкожную клетчатку отсепаровывают от грыжевого мешка и мышц или апонев- 15 роза на протяжении 6-8 см от края грыжевых ворот. Грыжевой мешок иссекают, оставляя по краям грыжевых ворот полоску в 1,5-2,0 см. Края остатков грыжевого мешка захватывают 20 зажимами Микулича и поднимают кверху, приподнимая брюшную стенку. Затем отступая от края дефекта с наружной стороны на 4-6 см, но обязательно в пределах здоровых тканей, 25 толстым шелком накладывают П-образные швы, проводимые насквозь через мышцы, брюшину, при стягивании которых образуется избыток брюшной стенки в виде двух соприкасающихся 30
брюшиной лоскутов, края которых смотрят наружу. После наложения П-образных швов, какой-либо край лоскута вывернутого в рану срезают с таким расчетом, чтобы один из лоскутов был на 1,0-1,5 см шире другого. Короткий лоскут отгибают в сторону и подши.вают к мышцам и апоневрозу соответствующей половины брюшной стенки. Длинный лоскут накладывают на короткий, прикрывая его. накладывают швы, захватывая края обоих лоскутов и апоневроз подлежащей стенки живота. В заключении сшивают подкожную клетчатку и кожу 1.
Данный аутопластический способ хирургического лечения вентральных грыж не лишен недостатков, которые значительно снижают эффективность оперативного метода и способствуют возникновению рецидива заболевания. Так, выделение грыжевого мешка из окружающих тканей и апоневроза в окружности грыжевых ворот на 6-8 см ведет к образованию в подкожной клетчатке обширной полости, травмированию сосудов, тканей, скоплениПо в этой полости геморрагической и тканевой жидкости, которая легко инфицируется и нагнаивается. Расположенные поверхностно шелковые лигатуры легко инфицируются и секвестрируются что ведет к рецидиву грыжи. Кроме того, выделение грыжевого мешка и предлежащих апоневротических тканей в окружности грыжевых ворот ведет к удлинению длительности операции, более длительному пребыванию больного под наркозом. Иссечение одного из лоскутов ведет к ослаблению тканей используемых в пластическом закрытии грыжевых ворот, так как при больших вентральных и рецидивных грыжах имееся недостаток или слабость окружакнди тканей. Данная методика применима при срединных грыжах и не приемлема при вентральных грыжах в паховых областях у подвздошных костей и вблизи реберной дуги.
Цель изобретения - уменьшение послеоперационных осложнений и продолжительности операции.
Поставленная цель достигается тем, что при осуществлении способа лечения вентральных грыж края грыжев.ых ворот выделяют и ушивают со стороны грыжевого мешка, при этом первый ряд швов проводят через все слои во второй.ряд швов из просвета грыжевого мешка захватывают брюшину, апоневроз и при затягивании их укрывают первый ряд грыжевым мешком и погружают е.го в брюшную полость, третьим рядом укрывают второй ряд швов.
На фиг. 1-6 изображены схемы осуществления способа лечения вентральных грыж.
Способ осуществляется следующим образом. ,
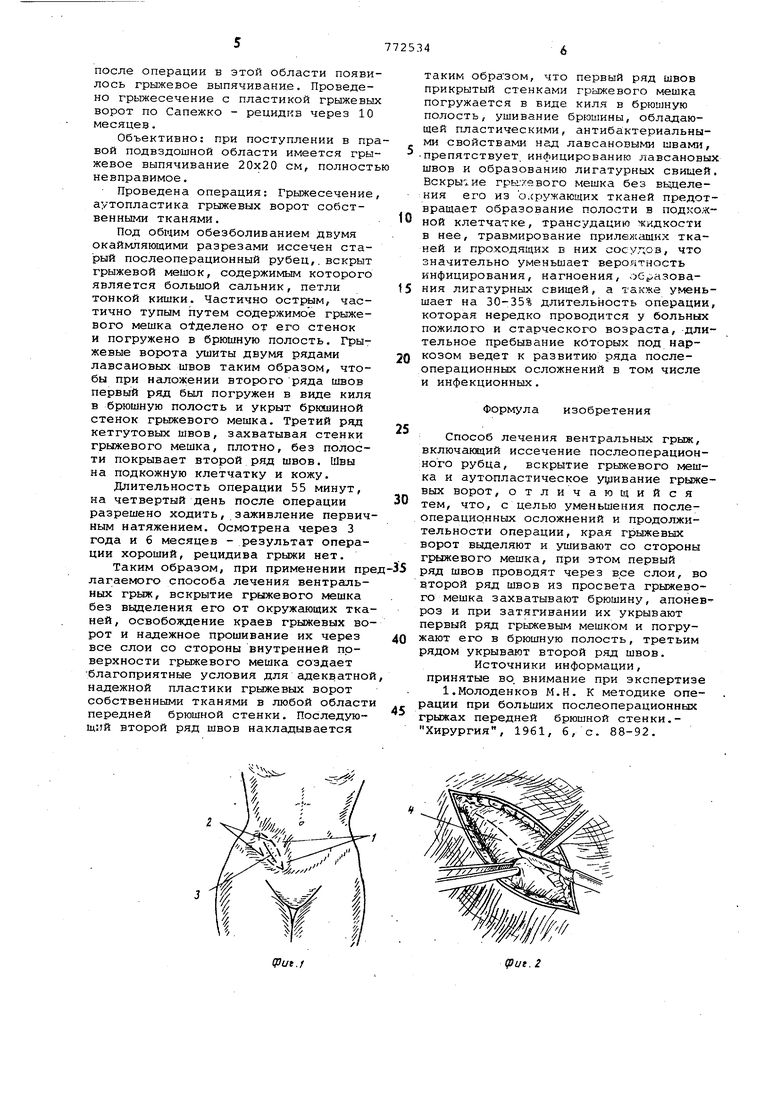
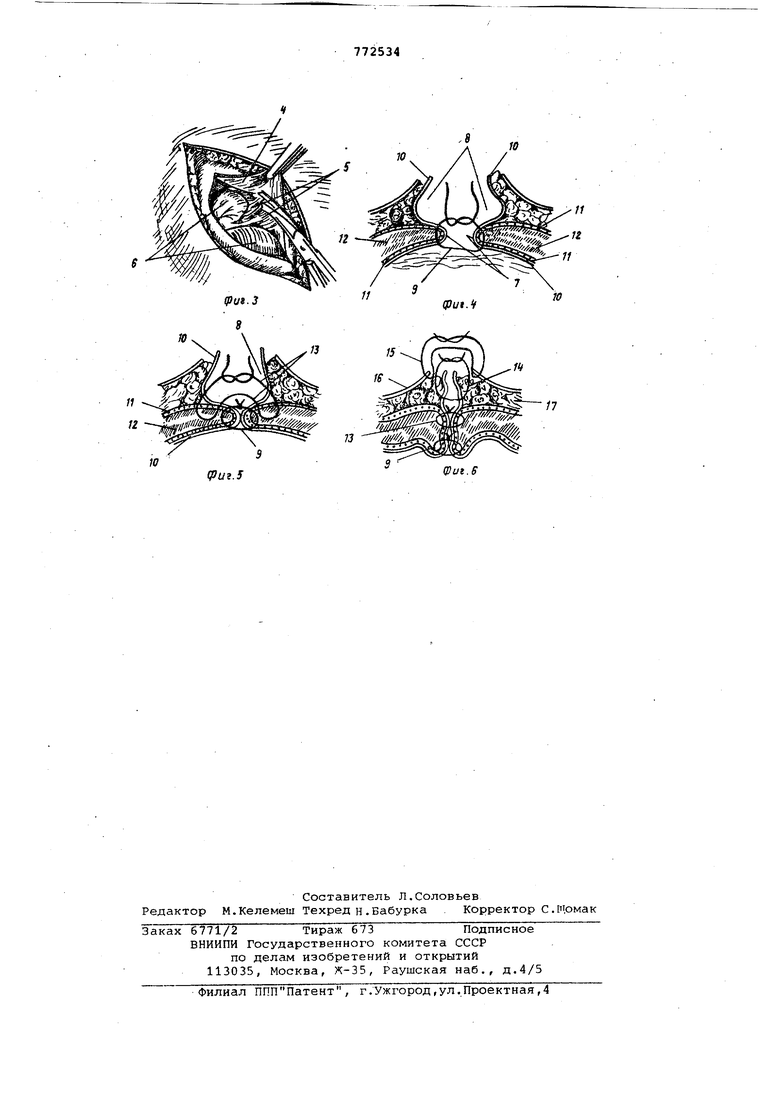
Над грыжевым выпячиванием 1, на всю его длину, двумя окаймляющими разрезами 2 иссекают послеоперационный рубец 3 (см.фиг.1) , вскрывают грыжевой, мешок 4 и рассекают его на всю длину раны (см. фиг. 2). Тупым и острым путем выделяют края, грыжевых ворот со стороны просвета грыжевого мешка, освобождая при этом из спаек 5 и сращений петли кишечника б сальник и другие органы (см.фиг. 3), которые погружают в бркяиную долость: Грыжевые ворота 7 ушивают со стороны полости грыжевого мешка 8. Первый ряд 9 швов накладывают (см. фиг.4) нерассасываквдимися нитями, в том числе лавсановыми 6, при этом захватывают с обеих сторон брюшину 10,апоневроз .11, мышцы 12. После наложения и завязывания нитей первого ряда 9 швов, накладывают второй ряд 13 узловых швов, используя нерассасываквдиеся нити, в том числе лавсановые (см. фиг.5), которые из просвета грыжевог мешка 8 захватывают с обеих сторон брюшину 10, апоневроз 11, мышцы 12, Затем завязывают нити второго ряда 13 швов, тем самым погружают первый
ряд 9 швов в виде киля, обращенного в брюшную полость. Второй ряд 13 швой укрывают сверху брюшиной, для чего :.; сшивают между собой противоположные стенки грыжевого мешка рассасывающимися нитями 14, в том числе и хромированным кетгутом (см.фиг.6).Затем накладывают швы 15 ka кожу 16 и подкожную клетчатку.17.
По данной методике прооперировано 76 больных с вентральными грыжами за четырехлетний период. Отдаленные результаты изучены у 58 человек в сроки от 1 до 4 лет. Рецидив заболевания выявлен в 3,44 случаев, по сравнению с известными методами оперативного лечения (19-35%).Рецидив заболевания возник у больных в послеоперационном периоде, у которых отмечалос значительное нагноение раны. Остальные обследованные выполняют свою прежнюю работу.
Пример. Больная Ш., женщина 58 лет, поступилас жалобами на грыжевое выпячивание ниже пупка. В анамнезе операция по поводу гинекологического заболевания и дважды оперирована по поводу рецидивов послеоперационной грыжи.
Объективно;ниже пупка имеется рубец после перенесенньлх операций, в области послеоперационного рубца имеется выпячивание 25x15 см, легко вправимое в лежачем полоукении. Грыжевые ворота 15x12 см.
Операция;Грыжесечение, аутопластика грыжевых ворот собственными тканями.
Под общим обезболиванием двумя окаймляющими разрезами иссечен старый послеоперационный рубец, вскрыт грыжевой мешок, содержигиым которого были большой сальник и петли тонкой кишки. Содержимое грыжевого мешка вправлено в брюшную полость. Грыжевые ворота 15x12 см. Через все слои с внутренней поверхности грыжевого мешка, двумя рядами лавсановых швов произведена аутопластика грыжевых ворот таким образом, чтобы первый ряд швов был погружен в виде киля в брюшную полость и прикрыт брюшиной грыжевого, мешка. Второй ряд лавсановых швов, также прикрыт брюшиной стенок грыжевогЬ мешка при помощи узловатых швов их хромированного кетгута. Швы на подкожную клетчатку и кожу.
Длительность операции 40 минут, на четвертый день после операции разрешено ходить, заживление первичным натяжением. Осмотрена через 3 года и 4 месяца - результат операции хороший
При м е р 2. Больная С., женщина, 57 лет, поступила с жалобами на грыжевое выпячивание в правой подвздошной области. Ранее прооперирована по поводу острого аппендицита. Послеоперационный период осложнился нагноением раны и через пять месяцев после операции в этой области появи лось грыжевое выпячивание. Проведено грыжесечение с пластикой грьлжевы ворот по Сапежко - рецидив через 10 месяцев. Объективно: при поступлении в пр вой подвздошной области имеется гры жевое выпячивание 20x20 см, полност невправимое. Проведена операция: Грыжесечение аутопластика грыжевых ворот собственными тканями. Под общим обезболиванием двумя окаймляющими разрезами иссечен старый послеоперационный рубец,. вскрыт грыжевой мешок, содержимым которого является большой сальник, петли тонкой кишки. Частично острым, частично тупым путем содержимое грыжевого мешка о делено от его стенок и погружено в брюшную полость. Грыжевые ворота ушиты двумя рядами лавсановых швов таким образом, чтобы при Нсшожении второго ряда швов первый ряд был погружен в виде киля в брюшную полость и укрыт брюшиной стенок грыжевого мешка. Третий ряд кетгутовых швов, захватывая стенки грыжевого мешка, плотно, без полости покрывает второй ряд швов. Швы на подкожную клетчатку и кожу. Длительность операции 55 минут, на четвертый день после операции разрешено ходить, заживление первич ным натяжением. Осмотрена через 3 года и 6 месяцев - результат операции хороший, рецидива грыжи нет. Таким образом, при применении пр латаемого способа лечения вентральных грыж, вскрытие грыжевого мешка без вьвделения его от окружсоощих тка ней, освобождение краев грыжевых во рот и надежное прошивание их через все слои со стороны внутренней поверхности грыжевого мешка создает благоприятные условия для адекватно надежной пластики грыжевых ворот собственными тканями в любой област передней брюшной стенки. Последующий второй ряд швов накладывается таким образом, что первый ряд швов прикрытый стенками грыжевого мешка погружается в виде киля в брюшную полость, ушивание брюшины, обладающей пластическими, антибактериальными свойствами над лавсановыми швами, препятствует инфицированию лавсановых швов и образованию лигатурных свищей. Вскры1ие грыхевого мешка без выделения его из Ь.сружающих тканей предотвращает образование полости в подкожной клетчатке, трансудацию жидкости в нее, травмирование прилежащ 1Х тканей и проходящих в них сосудов, что значительно уменьшает вероятность инфицирования, нагноения, образования лигатурных свищей, а также уменьшает на 30-35% длительность операции, которая нередко проводится у больньгх пожилого и старческого возраста, длительное пребывание которых под наркозом ведет к развитию ряда послеоперационных осложнений в том числе и инфекционных. Формула изобретения Способ лечения вентральных грыж, включакяций иссечение послеоперационного рубца, вскрытие грыжевого мешка и аутопластическое у1 ивание грыжевых ворот, отличающийся тем, что, с целью уменьшения послеоперацирнных осложнений и продолжительности операции, края грыжевых ворот выделяют и ушивают со сторюны грыжевого мешка, при этом первый ряд швов проводят через все слои, во второй ряд швов из просвета грыжевого мешка захватывают брюшину, апоневроз и при затягивании их укрывают первый ряд грыжевым мешком и погружают его в брюшную полость, третьим рядом укрывают второй ряд швов. Источники информации, принятые во. внимание при экспертизе 1.Молоденков М.Н. К методике операции при больших послеоперационных грыжах передней брюшной стенки. Хирургия, 1961, б, с. 88-92.
t- -,. (put.S
W
П
фиг.5

| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения послеоперационных подвздошных вентральных грыж | 1986 |
|
SU1437005A1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕЦИДИВНЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2001 |
|
RU2229848C2 |
| СПОСОБ ПЛАСТИКИ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ПРИ ЛЕЧЕНИИ ПОСЛЕОПЕРАЦИОННЫХ ГРЫЖ | 2010 |
|
RU2462199C2 |
| СПОСОБ КОМБИНИРОВАННОЙ НЕНАТЯЖНОЙ ГЕРНИОПЛАСТИКИ ПРИ СРЕДНИХ, БОЛЬШИХ И ГИГАНТСКИХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖАХ | 2017 |
|
RU2653816C1 |
| Способ герниопластики обширных и гигантских послеоперационных вентральных грыж | 2018 |
|
RU2685636C1 |
| Способ хирургического лечения послеоперационных и рецидивных вентральных грыж | 2018 |
|
RU2685682C1 |
| СПОСОБ ПЛАСТИКИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2004 |
|
RU2270614C1 |
| СПОСОБ ЛЕЧЕНИЯ ВЕНТРАЛЬНЫХ ГРЫЖ | 1992 |
|
RU2061410C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ СЕТЧАТЫМ ИМПЛАНТАТОМ ВЕНТРАЛЬНЫХ ГРЫЖ | 2009 |
|
RU2393790C1 |
| СПОСОБ АУТОПЛАСТИКИ БРЮШНОЙ СТЕНКИ ПРИ БОЛЬШИХ ЭПИГАСТРАЛЬНЫХ ГРЫЖАХ ПОСЛЕ ЛАПАРОТОМИЙ ПРИ ПАНКРЕОНЕКРОЗЕ | 2015 |
|
RU2587646C1 |



Авторы
Даты
1980-10-23—Публикация
1979-01-09—Подача