Изобретение относится к медицине, а именно к офтальмологии, и предназначено для хирургического лечения глаукомы с органической блокадой угла передней камеры, смешанной глаукомы, имеющих целью нормализацию внутриглазного давления.
Известен способ лечения вторичной закрытоугольной афакической глаукомы, который осуществим при отсутствии хрусталика и заключается в формировании конъюнктивального и поверхностного склерального лоскутов, иссечении глубоких слоев склеры, рассечения гониосинехий, диатермокоагуляции обнаженного участка цилиарного тела и его иссечении с последующей фиксацией поверхностного склерального и конъюнктивального лоскута швами. При этом перед иссечением участка цилиарного тела подшивают гидрогелиевый дренаж к губе склерального окна, а после иссечения вводят свободный конец дренажа в заднюю камеру на глубину 1-2,5 мм.
Этот способ наиболее близок к заявленному способу. Однако способ-прототип обладает рядом недостатков. Основным является невозможность применения способа на факических глазах, так как есть опасность повреждения капсулы хрусталика как механически (дренажем, инструментом), так и термически. Дренаж предполагает формирование в цилиарном теле, путем диатермокоагуляции, достаточно большого, по сечению, отверстия (1-6 мм) следствием чего являются обширные травматические ожоги цилиарного тела, которые ведут к реактивным циклитам, к синехиобразованию, заращению зрачка, реактивному повышению ВГД. Термического повреждения не избежать и капсуле хрусталика, так как формируется не микрофистула, а большее по размерам отверстие.
Предлагаемый способ может быть использован как на афакических глазах, так и на факических. Это обеспечивается тем, что фистулу (отверстие) в цилиарном теле формируют в конкретном месте, а именно: в зоне проекции цилиарной борозды путем микротермокоагуляции и иссечения ткани цилиарного тела.
Только в зоне проекции цилиарной борозды можно сформировать микрофистулу без обширной травматизации тканей цилиарного тела, так как эта зона является самой тонкой и наименее васкуляризованной частью цилиарного тела. Ее малая толщина, в большинстве случае, позволяет получить микрофистулу путем одной микрокоагуляции, что полностью исключает опасность повреждения капсулы хрусталика.
Использование в предлагаемом способе микрокоагуляции, подразумевает использование радиочастотного коагулятора с игольчатым электродом, способным коагулировать в жидкой среде (например, коагулятор фирмы Mira), так как только электродами такого типа можно достичь очень маленького локального плотного ожога цилиарного тела и не повредить капсулу хрусталика.
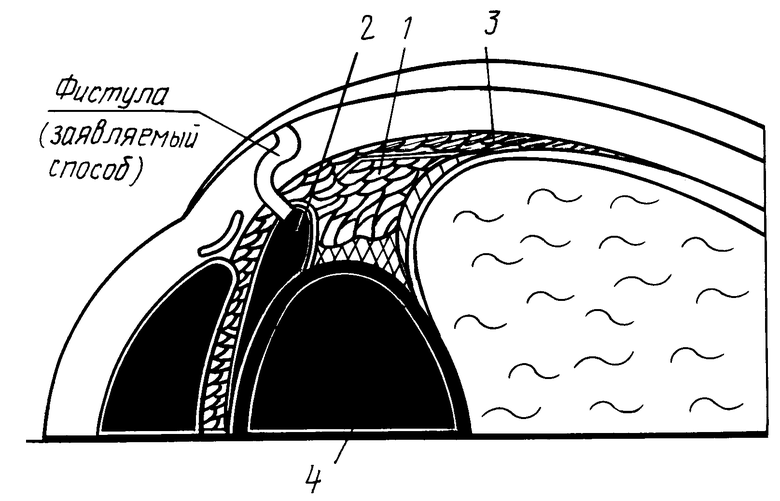
На чертеже дана иллюстрация способа.
Способ осуществляют следующим образом. Под местной анестезией в верхней половине глазного яблока выкраивают лоскут конъюнктивы основанием к лимбу, а затем поверхностный четырехугольный лоскут склеры в 1/2 ее толщины, также основанием к лимбу. Лоскут отсепаровывают до круговой связки, затем формируют глубокий склеральный лоскут с сохранением самых глубоких слоев склеры на поверхности цилиарного тела 1. Над проекцией цилиарной борозды обнажаются цилиарное тело 1. Затем с помощью термокоагулятора (модель "Mira") производят микротермокаогуляцию цилиарного тела 1 и ножницами Ваннаса иссекают его ткань. Эту процедуру осуществляют послойно до вскрытия задней камеры 2. Затем удаляют подвижные цилиарные отростки в этой зоне, создающие опасность тампонады фильтрационного отверстия. Далее поверхностный склеральный лоскут укладывают на свое место и фиксируют двумя узловыми швами, на конъюнктиву накладывают непрерывный шов.
На чертеже обозначено: 3 - плоская часть цилиарного тела; 4 - хрусталик; 5 - стекловидное тело.
П р и м е р 1. Больной Ш. поступил с диагнозом: закрытоугольная далекозашедшая некомпенсированная глаукома правого глаза; закрытоугольная развитая компенсированная (миотиками) глаукома левого глаза.
При поступлении: острота зрения правого глаза 0,7 с коррекцией, внутриглазное давление 32 мм рт. ст. Роговица прозрачная, передняя камера мелкая. Гониоскопия: угол передней камеры закрыт по всему периметру. Зрачок сужен миотиками. Рефлекс с глазного дна яркий. Глазное дно: краевая глаукоматозная экскавация диска зрительного нерва.
Поле зрения с назальной стороны сужено до 6o.
На правом глазу произведена операция по предлагаемому способу. Операция и послеоперационный период протекали без осложнений. В послеоперационном периоде над лимбом на 11 час сформировалась плоская разлитая фильтрационная подушка. Внутриглазное давление 16 мм рт. ст.
Острота зрения с коррекцией 0,5; передняя камера углубилась, радужка приняла вогнутый профиль.
Через три месяца после операции острота зрения правого глаза с коррекцией 0,5; внутриглазное давление 20 мм рт. ст. Передняя камера средней глубины. При гониоскопии угол передней камеры стал шире, в нижних отделах открылся до середины трабекулы. После зрения расширилось до 12o c назальной стороны.
П р и м е р 2. Пациент Д. 63 года, поступил с диагнозом смешанная ранее оперированная терминальная декомпенсированная глаукома левого глаза. При поступлении острота зрения левого глаза 0,05 эксцентрично, не корригирует. Внутриглазное давление 21 мм рт. ст.
Роговица прозрачная. Передняя камера средней глубины Гониоскопия: угол передней камеры прикрыт корнем радужки, при пробе Фобса приоткрывается, имеются гониосинехии. Зрачок сужен миотиками. Рефлекс с глазного дна яркий.
Офтальмоскопия: краевая глаукоматозная экскавация диска зрительного нерва.
На левом глазу произведена операция по предлагаемому способу. Операция и послеоперационный период протекали без осложнений. В послеоперационном периоде над лимбом сформировалась разлитая фильтрационная подушка, передняя камера углубилась, профиль радужки обратный, ВГД 20 мм рт. ст. , острота зрения 0,05 эксцентрично, не корригирует.
Через шесть месяцев после операции острота зрения 0,05 эксцентрично, ВГД 21 мм рт. ст. , передняя камера глубокая.
Показанием к применению является закрытоугольная глаукома с органической блокадой угла передней камеры и смешанная глаукома.
Заявляемым способом было прооперировано 13 пациентов. Во всех случаях внутриглазное давление нормализовалось, осложнений во время операции и после не наблюдалось. (56) Авторское свидетельство СССР N 1335282, кл. А 61 F 9/00, 1985.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ГЛАУКОМЫ | 1994 |
|
RU2074686C1 |
| СПОСОБ ЛЕЧЕНИЯ ГЛАУКОМЫ | 2003 |
|
RU2259181C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОТКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 1996 |
|
RU2152196C1 |
| СПОСОБ ЛЕЧЕНИЯ ГЛАУКОМЫ | 1994 |
|
RU2074687C1 |
| СПОСОБ ЛЕЧЕНИЯ ЗАКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 1995 |
|
RU2121325C1 |
| СПОСОБ ЛЕЧЕНИЯ РЕФРАКТЕРНОЙ ЗАКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 2008 |
|
RU2362525C1 |
| СПОСОБ ЛЕЧЕНИЯ ГЛАУКОМЫ | 1996 |
|
RU2128490C1 |
| Имплантат для дренирования при лечении глаукомы | 1991 |
|
SU1805938A3 |
| СПОСОБ АУТОСКЛЕРАЛЬНОГО ДРЕНИРОВАНИЯ ПРИ ЗАКРЫТОУГОЛЬНОЙ ГЛАУКОМЕ | 2016 |
|
RU2618619C1 |
| Способ хирургического лечения пациентов с органической блокадой угла передней камеры | 2021 |
|
RU2757320C1 |
Использование: в офтальмологии, при лечении глаукомы. Сущность изобретения: после создания конъюктивального и поверхностного склерального лоскута, иссечения глубоких слоев склеры, формируют отверстие в заднюю камеру в зоне проекции цилиарной борозды путем микрокоагуляции и иссечения ткани цилинарного тела. 1 ил.
СПОСОБ ЛЕЧЕНИЯ ГЛАУКОМЫ, включающий образование конъюнктивального и поверхностного склерального лоскута, иссечение глубоких слоев склеры и формирование отверстия в заднюю камеру, отличающийся тем, что отверстие формируют в зоне проекции цилиарной борозды путем микрокоагуляции и иссечения ткани цилиарного тела.
Авторы
Даты
1994-02-15—Публикация
1991-11-11—Подача