Изобретение относится к медицине, а именно к абдоминальной хирургии, и может быть использовано для лечения острого разлитого гнойного перитонита (ОРГП).
Известен способ лечения ОРГП, включающий применение петлевой двуствольной илеостомы путем свободного выведения 14 - 16 см кишки через энтеростомическое окно 5 - 6 см в правой подвздошной области, сшивания париетальной брюшины с кожей, фиксации илеостомы по обе стороны за брюшину ее брыжейки 4 - 6 швами, вскрытия кишки до ее брыжейки для формирования высокой "шпоры", исключающей заброс химуса в отводящие отделы кишечника (Тарун К.Н., Леонов С. В. , Рылюк А. Ф., Холодный А.К. Техника формирования петлевой илеостомы //Здравоохранение Белоруссии. 1990, N 3, с. 12 - 14).
Однако при такой илеостомии в послеоперационном периоде нередко возникают нарушения водно-электролитного баланса, а также отхождение стомы от брюшной стенки, затекание химуса в энтеростомическое окно, мацерация кожи.
Целью изобретения является предотвращение нарушения водно-электролитного баланса путем определения предельно допустимой длины тонкого кишечника для наложения илеостомы.
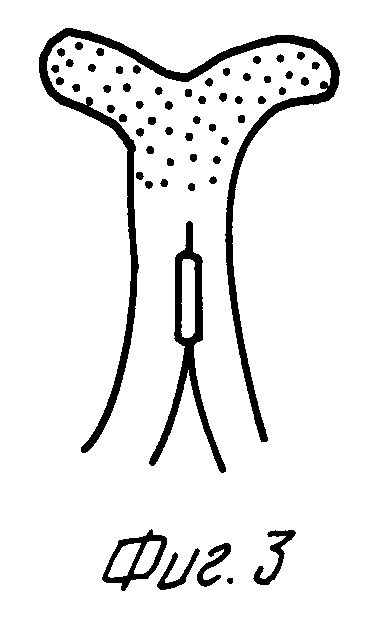
На фиг. 1 изображен внешний вид предлагаемой петлевой двуствольной илеостомы в первые сутки после операции; на фиг. 2 - то же, на 5 - 7 сутки; на фиг. 3 - то же, на 21 - 24 сутки.
Способ лечения острого разлитого гнойного перитонита осуществляется следующим образом. Проводят среднюю срединную релапаротомию. После ликвидации источника инфекции проводят лаваж брюшной полости 5 - 6 л раствора антисептиков. При наличии дефекта в тонкой кишке его временно ушивают, а затем определяют длину кишечника от связки Трейтца до деструктивно измененного участка кишки. При длине кишечника не менее 1,8 м от связки Трейтца до деструктивно измененного участка кишки для разрешения пареза желудочно-кишечного тракта и эндогенной интоксикации накладывают петлевую двуствольную илеостому. В правой мезогастральной области формируют энтеростомическое окно 5 - 6 см, при этом мышцы смещают тупо в стороны. Затем производят тщательный гемостаз, особенно в подкожной жировой клетчатке 1. После этого тонкой капроновой нитью париетальную брюшину 2 подшивают к апоневрозу 3 швами в количестве 4 - 6 через равные расстояния друг от друга, а концы лигатур берут на держалки. Далее петлю кишки, несущей свищ, изоперистальтически выводят на переднюю брюшную стенку длиной 10 - 12 см. Через окно в брыжейке напротив дефекта кишечной стенки проводят аллоплант 4 размером 0,3 x 1,0 см и фиксируют с обеих сторон от стомы к апоневрозу 3 отдельными швами. Брюшину брыжейки с обеих сторон от стомы прошивают ранее наложенными швами и завязывают, а концы нитей коротко срезают, образуя 1-й ряд швов 5. Отступя на 1,5 - 4 см в зависимости от толщины подкожной жировой клетчатки выше 1-го ряда швов накладывают 2-ой ряд швов 6 в количестве 4 - 6 между кожей 7 и брюшиной брыжейки, что практически исключает затек химуса в свободную брюшную полость. Для исключения случайного попадания химуса в энтеростомическую рану края кишки дополнительно фиксируют к коже 7 с помощью клея "сульфакрилат". Илеостома над кожей выступает на 7 - 8 см и ее высота зависит от уровня расположения окна в брыжейке кишечника, через которое проходит аллоплант 4 (фиг. 1). Затем временные швы с кишечной стенки снимают, а дефект в ее стенке увеличивают в поперечном направлении с созданием "шпоры", исключающей заброс химуса в отводящие отделы кишечника. Илеостома на 5 - 7 сутки после операции значительно сокращается, а ее слизистая частично выворачивается (фиг. 2). Постепенно в течение 3 - 4 недель слизистая стомы выворачивается и срастается с кожей (фиг. 3). Показанием к операции являются ОРГП с перфорацией, некрозом, повреждением кишечника, несостоятельностью швов анастомоза, кишечными свищами на фоне эвентерации, а также свищи на свободной петле с гнойными затеками в брюшную полость, множественные тонко-, толстокишечные свищи на фоне перитонита.
Аллогенный биоматериал серии "Аллоплант" разработан во Всероссийском центре пластической хирургии глаза и представляет собой плотную ткань из твердой мозговой оболочки, разрешен к применению Минздравом СССР (Рег. удостоверение N 87/901-87 от 22.07.1982 г.).
Определение предельно допустимой длины кишечника для петлевой двуствольной илеостомы и техника операции при лечении экспериментального перитонита отработаны на 24 собаках.
Предложенным способом было прооперировано 47 больных. Потери химуса по стоме в первые сутки после операции составляют 2,5 ± 0,51 л, через 2 - 3 недели 1,8 ± 0,37 л, через 8 - 9 недель 1,6 ± 0,35 л. Потери массы тела через 2 - 3 недели после операции составляют 25 - 35% дооперационного уровня. К концу 3-й недели инфузионная терапия сокращается или отменяется, а масса тела больных поддерживается за счет сухоядения и рационального питания. Динамика клинико-лабораторных показателей до операции и в различные сроки после нее представлена в таблице. В первые сутки после операции эндогенная интоксикация уменьшается за счет механического отхождения застойного кишечного содержимого по стоме. Из 47 больных от различных осложнений умерли 10 (22,2%) пациентов. Причиной гибели 7 больных был продолжающийся перитонит и синдром полиорганной недостаточности. Двое больных умерли от острой пневмонии, а один - от острого инфаркта миокарда. Через 8 - 9 недель после выведения стомы все 37 больных оперированы с благоприятным послеоперационным течением и выздоровлением. При этом в 16 случаях для ликвидации илеостомы произведена циркулярная резекция, а в 21 случае - краевая резекция кишки, несущей свищ.
Накладывание илеостомы при длине кишечника от связки Трейтца до деструктивно измененного участка кишки менее 1,8 м ведет к усугублению водно-электролитного дисбаланса, развитию стойкой гипопротеинемии, истощению резервных возможностей организма, а инфузионная терапия становится малоэффективной. До применения предлагаемого способа лечения от ОРГП и его вторичных осложнений по нашим данным погибало до 60,4% больных.
Преимуществом предлагаемого способа лечения ОРГП является то, что престомальные свищи не образуются, стома от брюшной стенки не отходит, затекания химуса в энтеростомическое окно и отводящее колено кишечника не происходит, специальные калоприемники могут быть использованы с первых дней после операции, мацерация кожи вокруг стомы не возникает и больные в постороннем уходе не нуждаются. Предлагаемый способ лечения ОРГП дает возможность сохранить жизнь больного, а в дальнейшем после закрытия стомы в ближайшие сроки позволяет вернуть пациента к нормальной работоспособности.
Пример. Б-ой С. , 38 л. (ист. бол. N 110355) поступил в противосептический центр при РКБ им. Куватова 08.10.94 г. с диагнозом: разлитой гнойный перитонит, гнойно-некротическая лапаротомная рана. Из анамнеза известно, что 25.09.94 г. получил тупую травму живота и через 27 часов поступил в хирургическое отделение ЦРБ. Диагноз: тупая травма живота, разлитой гнойный перитонит. Операция 26.09.94 лапаротомия, ушивание поврежденного участка подвздошной кишки, санация и дренирование брюшной полости.
Во время операции из брюшной полости эвакуировано до 1 л гнойного экссудата. После санации брюшной полости операция завершена дренированием. После предоперационной подготовки операция 06.10.94 г. Релапаротомия, рассечение спаек, вскрытие межпетельного абсцесса. Во время операции дефект в тонкой кишке временно ушивают. Затем определяют длину кишечника, начиная от связки Трейтца до деструктивно измененного участка кишки (1,8 м). В правой мезогастральной области формируют энтеростомическое окно 5 см. После тщательного гемостаза тонкой капроновой нитью париетальную брюшину подшивают к апоневрозу 6 швами через равные расстояния друг от друга, а концы лигатур берут на держалки. Затем петлю кишки, несущей свищ, изоперистальтически выводят на переднюю брюшную стенку длиной 10 см. Кусочек аллопланта 0,3 x 1,0 см проводят через окно в брыжейке напротив дефекта кишечной стенки и фиксируют с обеих сторон к апоневрозу отдельными швами. Брюшину брыжейки с обеих сторон от стомы прошивают ранее наложенными швами и завязывают, а концы нитей коротко срезают (1-й ряд). Отступя на 1 см выше 1-го ряда швов накладывают 2-й ряд в количестве 6 между кожей и брюшиной брыжейки. Для исключения случайного попадания химуса в рану края кишки к коже дополнительно фиксируют клеем сульфакрилат. Илеостома над кожей выступает на 8 см. Затем временные швы с кишечной стенки снимают, а дефект в ее стенке увеличивают в поперечном направлении. Санация брюшной полости 6 л раствора антисептиков, дренирование брюшной полости 6 трубками. В первые сутки после операции по стоме кишечное отделяемое составляло 2,5 - 3 л, через 3 недели количество отделяемого по стоме стабилизировалось и составило 1,7 л. Масса тела больного с 61 кг в день поступления в клинику через 3 недели после илеостомии составила 41 кг. В последующие сутки инфузионная терапия отменена. 26.10.94 г. на рану брюшной стенки наложены вторичные швы. 14.11.94 г. в удовлетворительном состоянии выписан домой.
Повторная госпитализация в противосептический центр 03.01.95 г. (ист. бол. N 100206). Диагноз: Илеостома. Суточные потери химуса по стоме составляет 1,6 л. Масса тела больного равняется 42 кг. Операция 05.01.95 г. Внутрибрюшинное закрытие илеостомы путем резекции 10 см кишки, несущей свищ, и анастомозированием кишечника конец в конец, дренирование брюшной полости одной хлорвиниловой трубкой. Послеоперационное течение гладкое. Швы сняты на 12-е сутки, заживление раны первичным натяжением. Масса тела с 42 кг перед операцией достигла 45 кг перед выпиской домой. 17.01.95 г. в удовлетворительном состоянии выписан домой с рекомендациями ограничения тяжелого физического труда. Осмотрен через 3 мес. Жалоб нет, работает разнорабочим в совхозе.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОПРЕДЕЛЕНИЯ УРОВНЯ КИШЕЧНОГО СВИЩА ПРИ ПЕРИТОНИТЕ | 1998 |
|
RU2140212C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ КИШЕЧНЫХ СВИЩЕЙ | 2002 |
|
RU2228149C1 |
| Способ внебрюшинного устранения петлевой кишечной стомы | 2022 |
|
RU2792752C1 |
| СПОСОБ ОБСТРУКТИВНОЙ РЕЗЕКЦИИ ТОНКОЙ КИШКИ С НАЛОЖЕНИЕМ ОТСРОЧЕННОГО АНАСТОМОЗА | 2017 |
|
RU2670694C9 |
| СПОСОБ ЛЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИ | 1998 |
|
RU2177741C2 |
| СПОСОБ ПРОФИЛАКТИКИ НЕСОСТОЯТЕЛЬНОСТИ ШВОВ ПОСЛЕ ПОВТОРНОГО УШИВАНИЯ РАН ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ В УСЛОВИЯХ РАСПРОСТРАНЕННОГО ГНОЙНОГО ПЕРИТОНИТА | 2006 |
|
RU2428130C2 |
| СПОСОБ ВЫПОЛНЕНИЯ КИШЕЧНЫХ АНАСТОМОЗОВ | 2002 |
|
RU2218881C1 |
| СПОСОБ ФОРМИРОВАНИЯ МАГНИТНОГО МЕЖКИШЕЧНОГО АНАСТОМОЗА | 2009 |
|
RU2410039C1 |
| Способ формирования петлевой двуствольной илеостомы | 2020 |
|
RU2745728C1 |
| СПОСОБ ЛЕЧЕНИЯ РАСПРОСТРАНЕННОГО ГНОЙНОГО ПЕРИТОНИТА | 2005 |
|
RU2306927C1 |


Изобретение относится к медицине, абдоминальной хирургии, может быть использовано при лечении острого разлитого гнойного перитонита. Накладывают петлевую двуствольную илеостому. Определяют длину кишечника от связки Трейтца до деструктивно измененного участка. При длине не менее 1,8 м формируют стому. Проводят при этом аллоплант через окно в брыжейке напротив дефекта кишечной стенки. Фиксируют аллоплант к апоневрозу с обеих сторон от стомы. Накладывают ряд швов между брюшиной брыжейки кишки и кожей. В частном случае в качестве аллопланта используют твердую мозговую оболочку. Способ позволяет предотвратить нарушения водно-электролитного баланса, исключить подтекание химуса в эктеростомическую рану при лечении острого разлитого гнойного перитонита. 1 з.п.ф-лы, 3 ил., 1 табл.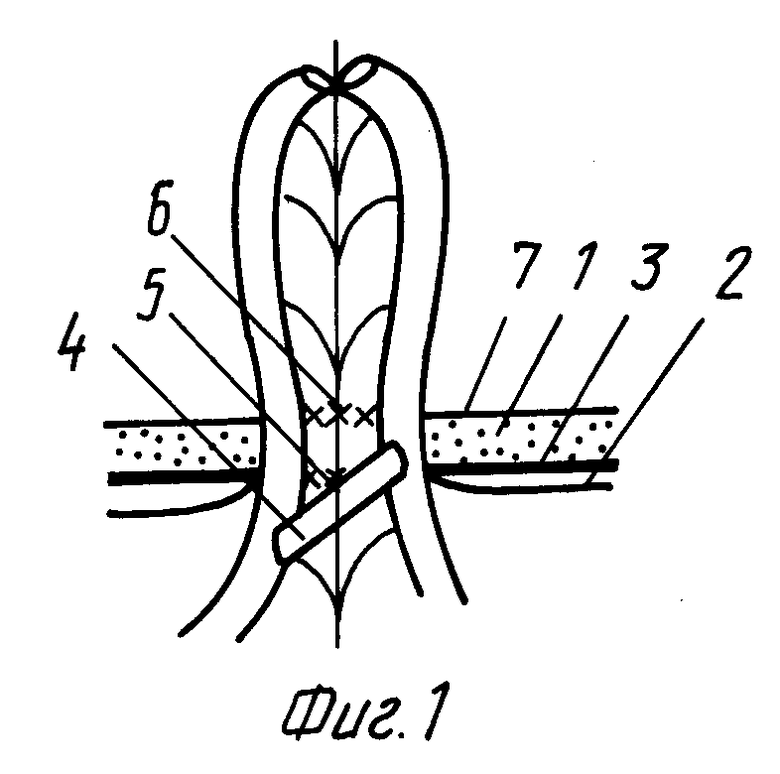
| Тарун К.Н | |||
| и др | |||
| Техника формирования петлевой илеостомы | |||
| Здравоохранение Белоруссии, 1990, 3, 12-14. |
Авторы
Даты
1998-11-27—Публикация
1995-06-06—Подача