Изобретение относится к области медицины, а именно к способам диагностики состояния больного при осложненных острых респираторных вирусных инфекциях (ОРВИ).
В настоящее время в литературе практически отсутствует единый методологический подход при диагностировании состояния больного, особенно детей, при ОРВИ, что затрудняет быструю диагностику и проведение адекватного состоянию курса, лечения. Причинами этого являются различная этиология заболевания, наличие многочисленных осложнений, большое влияние на протекание ОРВИ общего состояния организма и предшествующих методов лечения [1].
Для диагностики стадии такого наиболее распространенного осложнения ОРВИ, как стеноз гортани (ОГ), как правило, оценивают особенности дыхания, цвет кожных покровов, наличие и характер потоотделения.
В частности, полагают, что для 1 стадии СГ характерно исчезновение паузы между вдохом и выдохом, уменьшение числа дыханий, хрипота в голосе. Для 2-й стадии характерны одышка, синюшный оттенок кожных покровов и слизистых оболочек, резкое втяжение межреберных промежутков, над- и подключичных ямок, яремной ямки, появление холодного пота. Для 3-ей стадии - удушье, падение сердечной деятельности, поверхностное дыхание, потеря сознания [2].
Недостатком указанных методов диагностики является высокая доля субъективизма в ходе простановки диагноза, возможность "врачебных ошибок" при недостаточной выраженности, смазанности или неспецифичности отдельных симптомов.
Прототипом заявляемого изобретения является способ диагностики, основывающийся на анализе типа дыхания, особенностей втяжения податливых мест грудной клетки (ВМГК), температуры тела, состояния кожных покровов. При этом устанавливается для 1 стадии наличие шумоватого дыхания, небольшое ВМГК; для 2 стадии - приступы затрудненного дыхания, напряжение вспомогательной дыхательной мускулатуры, значительное ВМГК, отсутствие признаков сердечной недостаточности; для 3 стадии - затрудненное дыхание, напряжение вспомогательной дыхательной мускулатуры, глубокое ВМГК, падение температуры тела, симптомы дыхательной недостаточности, побледнение кожных покровов, цианоз, судороги.
Недостатком прототипа является значительный субъективизм оценки, вызываемый, в частности, различием симптоматики при СГ разной этиологии, что приводит к несвоевременности оказания больному адекватных его состоянию мер.
Задачей, решаемой в рамках настоящего изобретения, является определение совокупности признаков, присущих больному на каждой стадии СГ, и осуществление действий по их выявлению и оценке, а также назначение адекватного курса лечения, позволяющих исключить субъективизм в оценке и внести элементы автоматизации в практику врачей, работающих в данной области.
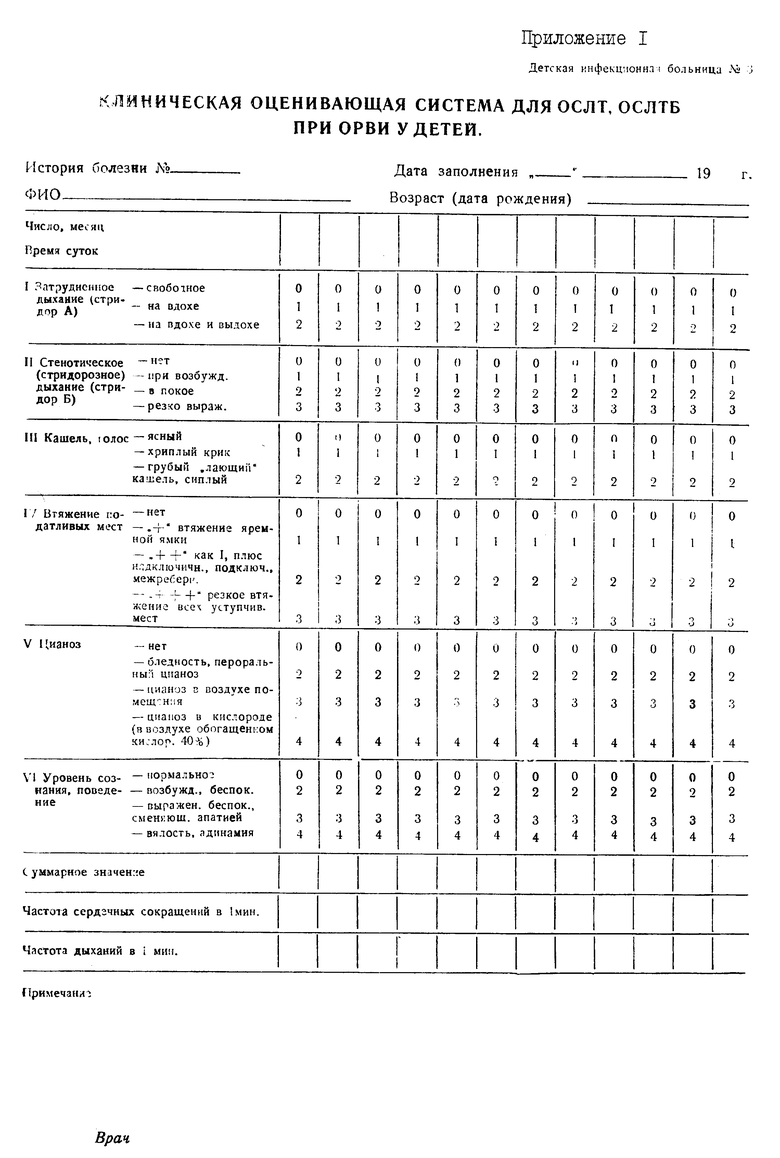
Для решения поставленной задачи предлагается при проведении клинического осмотра анализировать состояние дыхания по двум показателям: по степени затрудненности дыхания и по наличию и характеру стенотического (стридорозного) дыхания; дополнительно оценивать состояние голоса, цианоза и особенностей поведения (состояния) больного (т.н. уровень состояния), при этом степень выраженности параметра оценивают в баллах, присваивая значения от 0 до 2 параметрам, характеризующим затрудненность дыхания и состояние голоса, от 0 до 3 баллов - степень стенотического дыхания и ВМГК, от 0 до 4 - степень цианоза и особенности поведения. После оценки отдельных параметров показатели суммируют и диагностируют; первую степень СГ при сумме баллов 3-5, вторую степень СГ при сумме баллов 6-12, третью степень цианоза при сумме баллов 13-18.
При характеристике затрудненного дыхания (стридор А) 0 баллов ставят при свободном дыхании, 1 балл - при затрудненном вдохе, 2 балла - при наличии затруднений на вдохе и выдохе.
При характеристике стенотического дыхания (стридор Б) 0 баллов ставят при его отсутствии, 1 балл - при затрудненном дыхании в возбужденном состоянии, 2 балла, - при затрудненном дыхании в состоянии покоя, 3 балла - при резкой выраженности данного симптома.
Состояние голоса оценивают в 0 баллов при ясных тонах, 1 балл - при хриплом "крике", 2 балла - при наличии сиплого голоса, или "лающего" кашля.
При характеристике ВМГК - 0 баллов указывают при отсутствии этого синдрома, 1 балл - при втяжении яремной ямки, 2 балла - при втяжении над- и подключичных ямок и межреберных впадин, 3 балла - при резком втяжении всех уступчивых мест.
При характеристике цианоза ставят 0 баллов при его отсутствии, 2 балла - при бледности, пероральном цианозе, 3 балла - при цианозе в воздухе помещения, 4 балла - при наличии цианоза в воздухе, обогащенном кислородом не менее, чем до 30% (лучше 40%).
При характеристике уровня поведения 0 баллов указывают при нормальном поведении, 2 балла - при возбужденном поведении, 3 балла - при возбужденном поведении, сменяющемся состоянием апатии, 4 балла - при вялости, адинамии.
По результатам диагноза принимается решение о проводимой терапии, в частности больные с 3-ей степенью СГ направляются в реанимационное отделение.
Диагноз был подтвержден особенностями протекания заболевания на 206 пациентах, поступивших в Детскую инфекционную больницу N 3 С.Петербурга.
Оценка СГ 1 степени была установлена у 69 детей. У всех больных проявления интоксикации были выражены умеренно. У 8 детей (11.6%) отмечалось кратковременное снижение аппетита. Психомоторное возбуждение в остром периоде заболевания отмечалось у 2 детей (2.9%), вялость наблюдалась у 10 детей (14.5%). Лихорадочная реакция в остром периоде заболевания отмечалась у 54 больных (78.3%), ее продолжительность в среднем составила 3,4 дня. Температура выше 38oС поднималась у 22 детей (31.9%), у остальных она носила субфебрильный характер.
У всех детей наблюдался катаральный синдром. Признаки ларингита проявлялись осиплостью голоса, державшейся в среднем 2.6 дня, грубым, "лающим" кашлем, который сохранялся в среднем 1.7 дня. Сухой "лающий" болезненный кашель сменялся переходным грубым кашлем с влажными нотами. После "переходного" кашля обычно появлялся влажный, эффективный кафель. Стеноз проявлялся шумным затрудненным вдохом на фоне беспокойства ребенка. Он в среднем продолжался 1.4 дня. У всех детей наблюдалась яркая разлитая или умеренно выраженная гиперемия с зернистостью задней стенки глотки.
Со стороны сердечно-сосудистой системы изменения были выражены незначительно. В остром периоде заболевания у всех больных отмечалась кратковременная тахикардия до 130-140 ударов в минуту.
Аускультативно в легких выслушивалось жесткое дыхание, частота в среднем 32.3 дыхания в минуту. Хрипы в легких выслушивались у 59 (85.5%) больных, у 23 (33.3%) детей - только сухие и проводные, у 36 (52.2%) - сухие и разнокалиберные влажные хрипы без четкой локализации, чаще над всей поверхностью легких. У 10.1% детей отмечались явления бронхообструктивного синдрома (БОС). Признаки БОС сохранялись в среднем 2.6 дня. Перкуторно у 78.3% детей определялся звук с коробочным оттенком. У 3 детей (4.3%) была выявлена клинически и подтверждена рентгенологически бронхопневмония.
Средняя продолжительность пребывания больного на койке составила 6.2 дня. Длительность стационарного лечения больных с БОС была в среднем 8.5 дней, больных с пневмонией - 15 дней.
С диагнозом стеноза 2-й степени было 132 ребенка. При поступлении в стационар у 37.9% больных состояние расценено как тяжелое, у 62.1% - как средней тяжести. В последующий период времени тяжелая форма заболевания имела место у 12.1% больных, у 87.9% она носила среднетяжелый характер. Интоксикация проявлялась в виде снижения аппетита (18 детей, 89.4%), сохранявшегося в среднем 3.3 дня, рвоты (12 детей, 9.1%), не связанной с приемом пищи. Проявления интоксикации со стороны ЦНС в острый период заболевания были в виде возбуждения, беспокойства, расстройства, сна у 28 (21.2%) детей, вялость - у 22 (16.7%) больных. Проявления токсико-гипоксической энцефалопатии в виде тремора рук и подбородка, судорожной готовности наблюдались у 8 - (6.1%) детей. Лихорадочная реакция наблюдалась у 93.2% больных, у 25.8% детей температура поднималась выше 38oС. Продолжительность лихорадки в среднем составила 3.3 дня.
В клинической картине на первом плане обращали на себя внимание явления дыхательной недостаточности: выраженная инспираторная одышка, участие в дыхании вспомогательной мускулатуры, западение уступчивых мест грудной клетки и эпигастрия, пероральный цианоз, бледность. Участие дыхательной мускулатуры в акте дыхания в среднем сохранялось на протяжении 1.6 дней. Пероральный цианоз наблюдался 1.3 дня. Явления стеноза сохранялись в среднем 2.2 дня.
Осиплость голоса, "лающий" болезненный кашель отмечались у всех больных. Осиплость голоса держалась в среднем 3.6 дня. Проявлениями катарального синдрома у детей также были ринит (109 детей, 82.6%), конъюнктивит (4 детей, 3.0%), гиперемия зева.
Со стороны сердечно-сосудистой системы изменения заключались в появлении тахикардии (140-160 ударов в минуту).
В легких аускультативно отмечалось жесткое дыхание. Сухие и проводные хрипы выслушивались у 37 детей (28.0%), сухие и разнокалиберные влажные - у 84 детей (63.6%). Перкуторно у 123 (93.2%) детей отмечался коробочный звук. БОС имел место у 22 (16.7%) больных, характеризовался шумным выдохом, экспираторной одышкой, множеством сухих "свистящих" и влажных разнокалиберных хрипов. Проявления БОС держались в среднем 2.9 дня. Сопутствующие осложнения в виде бронхопневмонии отмечались у 7 детей (5.3%).
Продолжительность пребывания на койке составила в среднем 6.4 дня. Сроки стационарного лечения детей с БОС составили 7.7 дней, с пневмонией - 12.6 дней.
С явлениями стеноза III степени было госпитализировано трое детей. Состояние больных при поступлении в больницу расценивалось как тяжелое и очень тяжелое. Все имели тяжелую форму заболевания.
У всех детей ведущим был синдром острой дыхательной недостаточности. Дыхательная недостаточность проявлялась шумным дыханием с резким втяжением всех уступчивых мест грудной клетки, участием вспомогательной мускулатуры, цианозом губ, выраженной бледностью. Явления стеноза в среднем сохранялись в течение 10 дней.
У всех детей имелась выраженная интоксикация. Она проявлялась в резком снижении аппетита, вплоть до анорексии. Дети были беспокойны или в состоянии заторможенности, отмечались неврологические расстройства, в виде токсигипоксической энцефалопатии. Лихорадка наблюдалась у всех детей, у двух из них температура поднималась до фебрильных цифр. Длительность лихорадочной реакции в среднем составила 5.7 дней.
Проявления ларингита были выражены у всех детей. Осиплость голоса сохранялась в течение 7-13 дней (в среднем 10.7 дней). "Лающий", грубый сухой кашель держался в течение 2-х дней. "Переходный" и после него влажный кашель сохранялся на всем протяжении пребывания в стационаре. При кашле у детей отделялась густая вязкая гнойная мокрота, отходили гнойные корки, фибринозные пленки. Ринит, яркая гиперемия в зеве отмечались у всех детей.
Со стороны сердечно-сосудистой системы отмечалась выраженная тахикардия (150-180 сердечных сокращений в минуту), приглушенность сердечных тонов.
Перкуторно у всех больных определялся звук с коробочным оттенком. Аускультативно при стенозе определялись участки ослабленного дыхания, больше в области передней поверхности легких, свидетельствующие о нарушении бронхиальной проходимости. У всех детей на протяжении 6-15 дней выслушивались многочисленные сухие и разнокалиберные влажные хрипы (в среднем в течение 10.3 дней).
Продолжительность пребывания на койке составила 10-17 дней (в среднем 14.7 дней).
Бактериологическое обследование слизи из верхних дыхательных путей и мокроты больных при всех степенях стеноза дали положительные результаты в 52.4% случаев. Преобладали стрептококк, стафилококк, пневмококк. Из грамотрицательной флоры чаще встречалась нетипируемая кишечная палочка. Сочетанная флора была обнаружена у 19.6% больных.
При изучении анализов периферической крови у 204 больных выявлены следующие изменения: лейкоцитоз при поступлении отмечался у 42 детей (20.6%), нейтрофилез - 146 больных (71.6%), палочко-ядерный сдвиг - у 156 (76.5%), нейтропения - у 9 больных (4.4%). Лимфопения наблюдалась у 93 детей (45.6%), лимфоцитоз отмечался у 28 (13.7%), эозинофилия выявлена у 10 больных (4.9%). Ускоренная СОЭ имела место у 99 детей (48.5%).
Изменения в моче (микроальбумиурия, микрогематурия, лейкоцитурия) отмечались у 86 детей (42.2%) на высоте интоксикации и полностью исчезали к периоду реконвалесценции.
Рентгенография легких проводилась при подозрении на пневмонию. Рентгенологическая картина затемнений при бронхопневмонии носила очаговый характер. У остальных больных выявлено усиление легочного рисунка, проявление нарушения бронхиальной проходимости, умеренное вздутие легких.
В результате использования указанной диагностики удалось существенно ускорить диагностику СГ, повысить точность диагноза за счет исключения субъективных факторов, объективно оценивать эффективность назначенной терапии. Появляется возможность обеспечения преемственности в оценке состояния больного разными врачами.
Табличная форма для диагноза (приложение 1) может быть дополнительно использована как вкладыш в историю болезни и как таблица клинических оценок.
Литература
1. Ю.В.Митин. Острый ларинготрахеит у детей. -М.: Мед., 1986, с.3-16.
2. Справочник практического врача. -М.: Мед., 1982, с.546.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ СТЕПЕНИ СТЕНОЗА ГОРТАНИ ПРИ ОСТРЫХ РЕСПИРАТОРНЫХ ВИРУСНЫХ ИНФЕКЦИЯХ | 1996 |
|
RU2133104C1 |
| СПОСОБ ЛЕЧЕНИЯ ТРАХЕИТОВ | 1996 |
|
RU2143264C1 |
| СПОСОБ ЛЕЧЕНИЯ ОСТРОГО СТЕНОЗИРУЮЩЕГО ЛАРИНГОТРАХЕИТА У ДЕТЕЙ | 1993 |
|
RU2097062C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ФОРМЫ НЕДОСТАТОЧНОСТИ НАДПОЧЕЧНИКОВ У ДЕТЕЙ | 1991 |
|
RU2018846C1 |
| СПОСОБ ЛЕЧЕНИЯ СТЕНОЗИРУЮЩИХ ЛАРИНГОТРАХЕИТОВ У ДЕТЕЙ | 2001 |
|
RU2226117C2 |
| СПОСОБ ДИАГНОСТИКИ РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА У НЕДОНОШЕННЫХ НОВОРОЖДЕННЫХ | 1999 |
|
RU2159937C1 |
| Способ выбора алгоритма оказания медицинской помощи детям с острой респираторной патологией | 2021 |
|
RU2770433C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОДСКЛАДКОВОЙ ГЕМАНГИОМЫ У ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ | 2000 |
|
RU2194545C2 |
| СПОСОБ ЛЕЧЕНИЯ ОРВИ У ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ | 2001 |
|
RU2195315C2 |
| СПОСОБ ЛЕЧЕНИЯ ОСТРОЙ ВИРУСНОЙ ПНЕВМОНИИ | 1998 |
|
RU2161490C2 |
Изобретение относится к медицине. Предлагается оценивать стадию стеноза гортани, определяя состояние затрудненного и стенотического дыхания, состояние податливых мест тела, голоса, поведения и наличие цианоза, причем критериям присваивается балл от 0 до 4. Диагностируют 1-ую стадию при суммарном показателе 3-5, 2-ую стадию при 6-15, 3-ю - при 13-18 баллах. Преимуществом является большая надежность, исключение субъективизма. 6 з.п.ф-лы, 1 табл.
| Справочник практического врача | |||
| - М.: Медицина, 1982, с | |||
| ВРАЩАТЕЛЬНЫЙ АППАРАТ С ТУРБИННЫМ ДВИГАТЕЛЕМ ДЛЯ ГИДРАВЛИЧЕСКОГО БУРЕНИЯ СКВАЖИН | 1922 |
|
SU546A1 |
Авторы
Даты
1999-07-10—Публикация
1996-03-15—Подача