Предлагаемое изобретение относится к медицине, конкретно к хирургии, может быть использовано при операциях на полых органах желудочно-кишечного тракта, особенно при воспалительных изменениях в их стенках.
Известны способы защиты кишечных швов рассасывающимися материалами в форме пленок. Пленки создаются на основе коллагена, целлюлозы, поливинилпирролидона, других полимеров, и имеют сложнокомпонентный состав, включающий в качестве комплексирующих добавок антибактериальные, противовоспалительные и иные биологически активные вещества. Фиксация пленок к поверхности шва осуществляется с помощью хирургических клеев. В результате увеличивается прочность швов, биологическая герметичность соустий, уменьшается образование спаек в зоне операции, обеспечивается пролонгация местного воздействия лекарственных веществ.
Наиболее близким к заявленному является "Способ защиты анастомозов полых органов" (А.С. N 1113105, 1983), предложенный В.И. Петровым, А.П. Сытником, О. Э. Луцевичем, Л. П. Истрановым для комплексной биологической защиты кишечных анастомозов, в том числе, в условиях перитонита. Суть его заключается в том, что брюшную полость и особенно зону шва обрабатывают низкочастотным ультразвуком (частота 26,5 кГц, амплитуда 40 мкм) в растворе антисептика, а линию шва укрывают сложнокомпонентной коллагеновой пленкой с периодом рассасывания 7 - 10 суток. Пленку фиксируют в кишке и брыжейке хирургическим клеем, нанесенным по ее периметру.
По нашему мнению, обработка брюшной полости и зоны шва низкочастотным ультразвуком основана только при наличии существующего перитонита, т.е. в других случаях требует сложного оборудования и обученного персонала, значительно увеличивает время операции. Использование пленки в качестве защитного слоя не обеспечивает ее интимного контакта с поверхностью шва, как правило, неровной, что не обусловливает физической и биологической герметизации соустья, быстрого возрастания его прочности в послеоперационном периоде. Рассасывание пленки в течение 7 - 10 суток не препятствует последующей деформации органа образующимся рубцом. Наконец, использование в качестве средства фиксации пленки хирургического клея значительно осложняет технику операции (требует тщательного осушения и обезжиривания поверхности органа, контроля за нанесением клея), предусматривает наличие самого клея и умения работы с ним у хирурга, кроме того, любой клей более или менее гистотоксичен и обладает иммуногенными свойствами; наличие клеевого барьера между пленкой с лекарственными веществами и поверхностью шва и прилежащей к нему серозной оболочки препятствует воздействию освобождаемых при лизисе пленки-носителя комплексирующих добавок - лекарственных веществ как минимум на период фрагментации клеевого покрытия.
Целями предлагаемого изобретения являются упрощение техники операции, улучшение физической и биологической герметичности защищаемого шва, увеличение его прочности в ближайшие сроки, предупреждение рубцовой деформации соустья или шва, снижение воспалительных явлений в ране желудка или кишки, увеличение эффективности воздействия лекарственных веществ - комплексирующих добавок.
Указанные цели в способе защиты желудочно-кишечного шва достигаются тем, что к серозной оболочке органа в области шва фиксируют швами препарат восстановленного ателопептидного коллагена, состоящий из двух слоев, со стороны шва - крупноячеистая губка, со стороны свободной брюшной полости - мелкоячеистая губка или пленка, с периодом рассасывания каждого из слоев в брюшной полости 10 - 30 суток, с сильными антибактериальными и противовоспалительными свойствами. Фиксация швами коллагенового препарата упрощает технику операции, устраняет воспалительные изменения в ране, обусловленные применением клея, увеличивает эффективность воздействия лекарственных веществ - комплексирующих добавок в ближайшем периоде заживления ввиду отсутствия клеевого барьера между ними и раной. Применение губки для защиты шва увеличивает эффективность воздействия лекарственных веществ - комплексирующих добавок за счет многократного увеличения площади контакта препарата с раневым отделяемым, фибрином, клеточными элементами в полостях ячеек губки во все сроки ее рассасывания; снизить воспалительные явления в ране и прилежащих участках стенки органа за счет интимного прилегания поверхности губки и, тем самым, предупреждения образования гематом и микроабсцессов; улучшить физическую и биологическую герметичность шва за счет увеличения площади контакта ячеек губки с образующимся фибрином и клеточными элементами на всю толщину крупноячеистого губчатого слоя, с одной стороны, и ограничение от брюшной полости мелкоячеистой губкой или пленкой наружного слоя, со значительным увеличением прочности шва. Наличие наружного уплотненного слоя дополнительно упрощает технику операции в части фиксации губки швами к серозной оболочке. Период рассасывания не менее 10 суток в брюшной полости обеспечивает предупреждение рубцовой деформации шва и места его выполнения, препятствует фиброзному перерождению рубца не только за счет каркасного действия губки с организующимся в ее ячейках фибрином, но и путем стимуляции новообразования в рубце и прилежащих к нему участках стенки органа сосудистых элементов. Ограничение периода рассасывания двуслойной губки в брюшной полости 30 сутками объясняется тем, что к этому сроку, в основном, завершается процесс образования рубцов при заживлении ран желудка и кишки, а также появлением позднее этого срока признаков хронизации воспаления на поверхности контакта с препаратами коллагена в виде появления микрогранулем, специфической клеточной реакции, дистрофических изменений в прилегающей ткани.
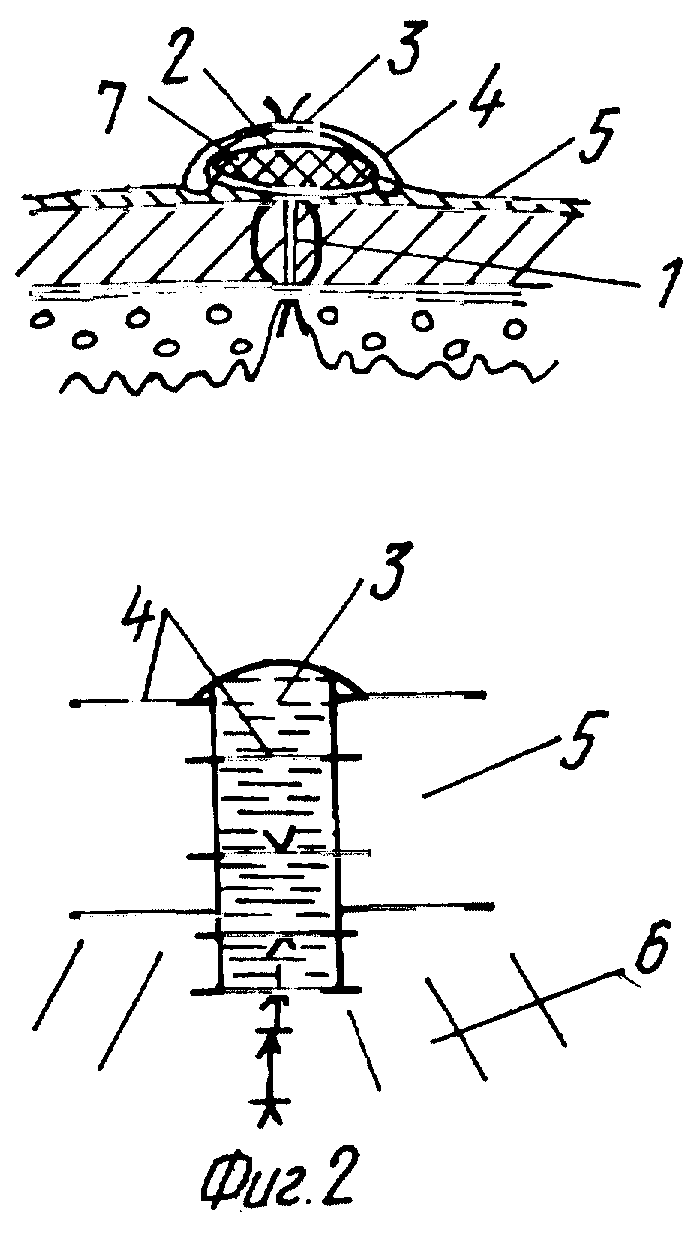
Предлагаемый способ осуществляется так: на ушитую рану желудка или кишки (фиг. 1) или на межкишечный анастомоз по линии шва укладывают пластинку двуслойной губки (2) с отстоянием от линии шва по периметру во всех точках на 8 - 10 мм. При наличии перифокальных воспалительных изменений размер пластинки может быть увеличен. Фиксация пластинки осуществляется отдельными швами (4) за уплотненный наружный слой (3) к серозной оболочке органа (5), нижний слой (7) интимно прилежит к линии шва (8) и серозной оболочке (5).
При защите анастомозов (фиг. 2) пластинка двуслойной губки (2) большой длины фиксируется за серозную оболочку (5) через края уплотненного слоя (3), при этом серозная оболочка (5) подтягивается в стык наружного слоя губки (3), а нижний слой (7) заполняет все неровности шва и прилежащих участков серозной оболочки. Фиксация к брызжейке осуществляется отдельными редкими швами за уплотненный слой или оборачиванием пластинки вокруг устья на всю его длину с образованием избытка губки и ушиванием до нее окна в брызжейке.
Период рассасывания препарата коллагена в брюшной полости в 10 - 30 суток задается при его изготовлении регулированием Т сваривания препарата изменением времени его дубления в парах альдегида по известному методу. Изготовление двуслойного препарата, состоящего из крупноячеистой губки и наружного уплотненного слоя из мелкоячеистой губки или неволокнистой пленки, производится известными методами из раствора солюбилизированного ателопептидного коллагена с изменением режима лиофильной сушки, или приклеиванием губки к пленке коллагеновым клеем, что также не является новым или неизвестным методом, или "созданием" препарата. По фармакологическому составу при осуществлении способа в клинике использовали только известные препараты ("Метуракол", "Гентацикол", "Колоцил"), соединяя их физические формы или используя варианты одной.
Выполнено 182 экспериментальных операции на 137 кроликах, 41 беспородной собаке, в том числе 29 щенках и 1 - 6 месяцев. Животным моделировали раны желудка, осложненные некрозом, раны и анастомозы тонкой и толстой кишки, с созданием недостаточного кровообращения соустий перевязкой прямых сосудов. Раны и анастомозы ушивали сквозными однорядными швами, в основном, шелком. В качестве базы сравнения использовали инвагинационный шов Ламбера, лоскут большого сальника на сосудистой ножке, хирургический клей "Сульфакрилат", коллагеновую сложнокомпонентную пленку. Сроки исследования составили от 1 суток до 1,5 лет. Анализ результатов экспериментального исследования показал, что применение способа позволяет снизить летальность, связанную со швом полого органа, в сравнении с инвагинационным швом в 5 раз, количество послеоперационных осложнений - в 4 раза. В отдаленном периоде при оценке результатов рентгенологическх и органометрических исследований выявлено практически полное отсутствие макродеформации швов или соустий при применении предлагаемого способа у взрослых животных и относительно меньшее в процессе роста - у растущих.
Способ применен в клинике в оперативном лечении 42 больных с тонко- и толстокишечными свищами, в том числе, в условиях гнойнофибринозного перитонита у 16, у 19 - с декомпенсированными и субкомпенсированными нарушениями гомеостаза. Общая послеоперационная летальность в этой группе составила 11,6% в сравнении с 24,1% в контрольной группе, а в группе больных без выраженных нарушений гомеостаза - 4,5%.
Осложнений, связанных с применением способа, не наблюдали.
Пример
Больной Т. 1974 года рождения, поступил в 1 X.0. ОКБ-1 г. Свердловска 22.10.89 переводом из Артинской ЦРБ. История болезни 21243. Диагноз при поступлении: Вялотекущий перитонит. Спаечная болезнь брюшной полости. Множественные тонкокишечные несформированные свищи (3).
Жалобы на резкое похудание, умеренные тянущие боли в животе, практически полное отсутствие стула.
Anamnesis morbi: В 1987 году оперирован в ЦРБ по поводу острого гангренозного аппендицита, разлитого перитонита. Послеоперационный период тяжелый, длительный. В течение 2 лет постоянно отмечал вздутие живота, задержку стула и газов. 01.09.89 - сильные боли в животе, задержка стула и газов. Госпитализация в хирургическое отделение ЦРБ, тактика консервативная. 05.10.89 - резкое ухудшение. 06.10.89 - операция: рассечение спаек, резекция 20 см тощей кишки. Послеоперационный период протекал гладко, но 19.10.89 снова появились боли, вздутие живота, задержка стула и газов. 20.10.89 - релапаротомия, рассечение спаев. Катетеризация брюшной аорты, дренирование брюшной полости. 21.10.89 выполнена тромбоэктомия из бедренной артерии. Переведен в 1 х.о. ОКБ-1. Больному проводили парэнтеральное питание, массивную трансфузионную терапию, антибактериальную терапию. 30.10.89 на петле кишки в лапаростомической ране выявлен точечный свищ. Гнойное отделяемое из брюшной полости скудное. 03.11.89 обнаружен второй свищ тонкой кишки. Обтурация свищей эффективна. 09.11.89 - открылся третий свищ. Прогрессирует алиментарная дистрофия. С 13.11.89 обтурация свищей малоэффективна. Рентгенологически определены множественные высокие свищи тонкой кишки, несформированные, увеличивающиеся в размерах. Общий белок сыворотки крови 58 г/л, прогрессирует анемия. 27.11.89 - операция по жизненным показаниям - лапаротомия, резекция около 70 см тощей кишки, несущей свищи, антиперистальтический анастомоз "бок в бок" тощей кишки менее чем в 20 см от дуоденоеюнального изгиба. Наружная защита кишечного шва культей и соустья двуслойной коллагеновой губкой с фиксацией швами за серозную оболочку. Применили препарат "гентацикол", изготовленный ЦНИЛ 1 ММИ им. Сеченова (Временная фармакопейная статья N 421886-89). Вскрытие и санация двух межпетлевых абсцессов в нижнем этаже брюшной полости. Посев гноя из них выявил Pr. vulgaris, чувствительный к гентамицину, канамицину, ампициллину. Парез кишечника разрешился на 4 сутки. Послеоперационный период осложнился нагноением операционной раны. Частично сняты швы с брюшной стенки. Гнойное отделяемое уменьшалось постепенно до 16.12.89. 18.12.89 удален катетер из аорты. 28.12.89 общий белок сыворотки крови 68 г/л, в моче отсутствует. Выписан 09.01.90 в удовлетворительном состоянии с гранулирующей раной брюшной стенки в области операционного шва 3 x 3 см.
Осмотрен через 1 год: состояние удовлетворительное, вес тела соответствует росту и возрасту, признаков непроходимости кишечника не выявлено.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПЛАСТИКИ ВНУТРЕННЕГО ОТВЕРСТИЯ ПРИ СЛОЖНЫХ ФОРМАХ ПАРАПРОКТИТА | 1995 |
|
RU2125841C1 |
| Способ комплексного хирургического лечения больных с несформированными дуоденальными и высокими тонкокишечными свищами с использованием биологического импланта и селективного продолжительного введения ангиопротекторов | 2018 |
|
RU2681741C1 |
| СПОСОБ УШИВАНИЯ ОСЛОЖНЕННЫХ ДЕФЕКТОВ СТЕНКИ ПОЛЫХ ОРГАНОВ | 1996 |
|
RU2132649C1 |
| СПОСОБ ВНЕБРЮШИННОГО ЗАКРЫТИЯ СФОРМИРОВАННЫХ КИШЕЧНЫХ СВИЩЕЙ | 1999 |
|
RU2180529C2 |
| СПОСОБ ПЛАСТИКИ ДЕСЕРОЗИРОВАННЫХ УЧАСТКОВ КИШКИ | 1999 |
|
RU2180528C2 |
| СПОСОБ НАЛОЖЕНИЯ БОКОВОГО МЕЖТОНКОКИШЕЧНОГО СОУСТЬЯ | 2001 |
|
RU2212189C2 |
| СПОСОБ ГЕРМЕТИЗАЦИИ МЕЖКИШЕЧНОГО АНАСТОМОЗА | 2011 |
|
RU2464942C1 |
| СПОСОБ КИШЕЧНОГО ШВА | 1999 |
|
RU2202293C2 |
| СПОСОБ НАЛОЖЕНИЯ АНТИРЕФЛЮКСНОГО ХОЛЕДОХОЕЮНОАНАСТОМОЗА | 2011 |
|
RU2470592C1 |
| Способ наложения колоэнтероанастомоза | 1983 |
|
SU1142110A1 |
Изобретение относится к медицине, хирургии, может быть использовано для наружной защиты желудочно-кишечного тракта. Укрывают линию шва и прилежащих участков серозной оболочки сложнокомпонентым коллагеновым препаратом. В качестве коллагенового препарата используют двухслойный эксплантат. Внутренний слой эксплантата представлен губкой с большим диаметром пор. Наружный слой представлен губкой с меньшим диаметром пор. Период рассасывания обоих слоев в брюшной полости 10-30 суток. Способ позволяет улучшить физическую и биологическую герметичность защищаемого шва. 2 ил.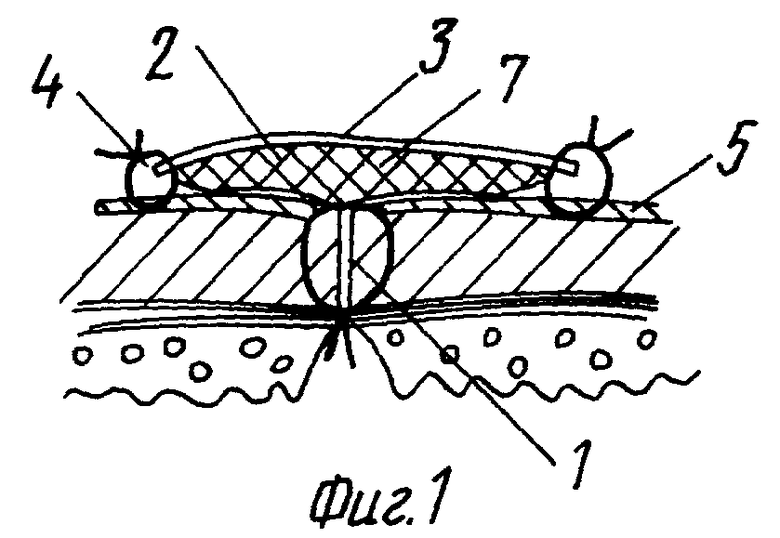
Способ наружной защиты желудочно-кишечного шва, состоящий в укрытии линии его и прилегающих участков серозной оболочки сложнокомпонентным коллагеновым препаратом, отличающийся тем, что к серозной оболочке органа в области шва фиксируют швами двухслойный коллагеновый эксплантат, внутренний слой которого, обращенный к линии шва, представлен губкой с большим диаметром пор, а наружный - губкой с меньшим диаметром пор или пленкой с периодом рассасывания обоих слоев в брюшной полости 10-30 суток.
| Способ укрепления анастомозов полых органов | 1983 |
|
SU1113105A1 |
Авторы
Даты
1999-08-10—Публикация
1995-04-24—Подача