Изобретение относится к медицине, хирургии и касается способов лечения косых, прямых и врожденных паховых грыж.
Известен способ пластики пахового канала по Жирару-Спасокукоцкому со швом Кимбаровского, когда режущей иглой с шелковой нитью прокалывают верхний лоскут апоневроза наружной косой мышцы живота отступя на 1,5-2 см от свободного края, захватывая при этом в шов внутреннюю косую и поперечную мышцы живота. Выкол иглы производят, свободно огибая снизу указанные мышцы у края того же верхнего лоскута апоневроза наружной косой мышцы живота по направлению изнутри кнаружи. После выкола этой же лигатурой прошивают наглухо паховую связку. Таких швов накладывают несколько. При затягивании лигатур край апоневроза подворачивается к паховой связке и подтягиваются края мышц, прикрытые апоневрозом. Нижний лоскут апоневроза подшивают к вышележащему участку апоневроза, прикрывая эти швы, в результате чего формируется дубликатура апоневроза [1]. Недостатком способа является травматичность, так как мышцы в желобке сильно сжаты и обрекаются на бездеятельность и атрофию [5, с. 155].
Известен способ пластики пахового канала по Бассини, когда под семенным канатиком накладывают глубокие швы между краем прямой мышцы и ее влагалищем и надкостницей лонного бугорка, а также между внутренней косой, поперечной мышцами и поперечной фасцией с одной стороны и паховой связкой с другой, которые ликвидируют паховый промежуток. Затем укладывают семенной канатик на вновь образованную заднюю стенку и поверх него сшивают края апоневроза наружной косой мышцы живота [2]. Основным недостатком способа Бассини и его модификаций является пришивание края боковых мышц живота на всем протяжении к неподатливой паховой связке, чем полностью нарушается клапанный механизм пахового канала, и мышцы соединительно-тканно перерождаются, превращаясь в рубец [5, с. 163-164]. Поэтому данный способ является также весьма травматичным.
Известен также способ пластики пахового канала по Постемпскому, при котором паховый канал как таковой ликвидируется и создается новое ложе для семенного канатика. При этом семенной канатик отпрепаровывают как можно дальше в латеральном направлении и внутреннее кольцо пахового канала ушивают с медиальной стороны. Далее, с медиальной стороны соединенное сухожилие внутренней косой, поперечной и край влагалища прямой мышц живота подшивают к лонному бугорку и верхней лобковой связке. Поперечную фасцию, внутреннюю косую и поперечную мышцы живота, а также верхний листок апоневроза наружной косой мышцы подшивают к лобково-подвздошному тяжу и паховой связке, причем эти швы до предела отодвигают семенной канатик в латеральную сторону. Латеральный лоскут апоневроза наружной косой мышцы живота фиксируют швами поверх медиального лоскута, а семенной канатик укладывают на апоневроз и над ним послойно сшивают поверхностную фасцию и кожу [3, с. 119]. Однако и данный способ является травматичным, так как не следует подвергать семенной канатик, этот нежный орган, совершенно ненужному и вредному перемещению с одного места на другое. Наступление болей в яичке в ряде случаев с атрофией его при способах с перемещением семенного канатика отмечены многими авторами от 6 до 25% [5, с. 220].
В качестве прототипа взят способ лечения обширных и рецидивных паховых грыж [4].
Данный способ состоит из следующих моментов операции:
- вскрытие пахового канала;
- удаление грыжевого мешка;
- выделение семенного канатика до внутреннего пахового кольца;
- оголение поперечной фасции;
- использование имплантата из синтетической полимерной ткани (аллогенной консервированной твердой мозговой оболочки);
- окутывание семенного канатика имплантатом до диаметра 0,8-1 см;
- формирование трубки путем сшивания краев имплантата: между собой и передней поверхностью внутренней косой мышцы живота на всем протяжении пахового канала;
- сшивание латерального края имплантата с паховой связкой;
- формирование внутреннего кольца пахового канала путем подшивания латерального конца имплантата к поперечной фасции по всей окружности;
- подшивание дистального конца имплантата к надкостнице симфиза;
- сшивание апоневроза наружной косой мышцы живота над сформированным имплантатом, создавая переднюю стенку пахового канала.
Клинический опыт с 1977 по 1990 гг. изложен в книге [3, с. 130]. Способ создания искусственного пахового канала применялся у 54 больных с обширными и рецидивирующими грыжами. Изучены отдаленные результаты в сроки от полугода до 8 лет. Рецидивов не выявлено.
Однако данный способ имеет недостатки. Любой имплантат, являясь инородным телом, обладает антигенными свойствами и может приводить к асептическому воспалению; наблюдались случаи рассасывания имплантатов с рубцеванием окружающих тканей [5, с. 133], а также разрушения их [3, с. 55].
Целью изобретения является устранение антигенной реакции на имплантат.
Способ осуществляют следующим образом.
После стандартного рассечения кожи вскрывают переднюю стенку пахового канала над грыжевым выпячиванием, для чего апоневроз наружной косой мышцы живота рассекают скальпелем по ходу волокон на всем протяжении пахового канала таким образом, что отступают кнутри на 0,5-1 см от внутренней полуокружности наружного кольца пахового канала. Находят грыжевой мешок, который высоко выделяют и удаляют. С помощью лигатуры, которую подводят под канатик, измеряют длину окружности. Затем параллельно и латеральнее основному разрезу апоневроза, отступают на длину окружности канатика плюс 1/6 диаметра канатика на сократимость, производят второй разрез апоневроза, длиной соответствующий первому. Таким образом, выкраивают П-образный лоскут из апоневроза наружной косой мышцы живота на питающей ножке с основанием, обращенным проксимально. Ширина лоскута (L) должна соответствовать длине окружности семенного канатика или трем диаметрам плюс 1/6 диаметра созданной трубки на сократимость и составлять от 2,6 до 3,8 см (фиг. 1).
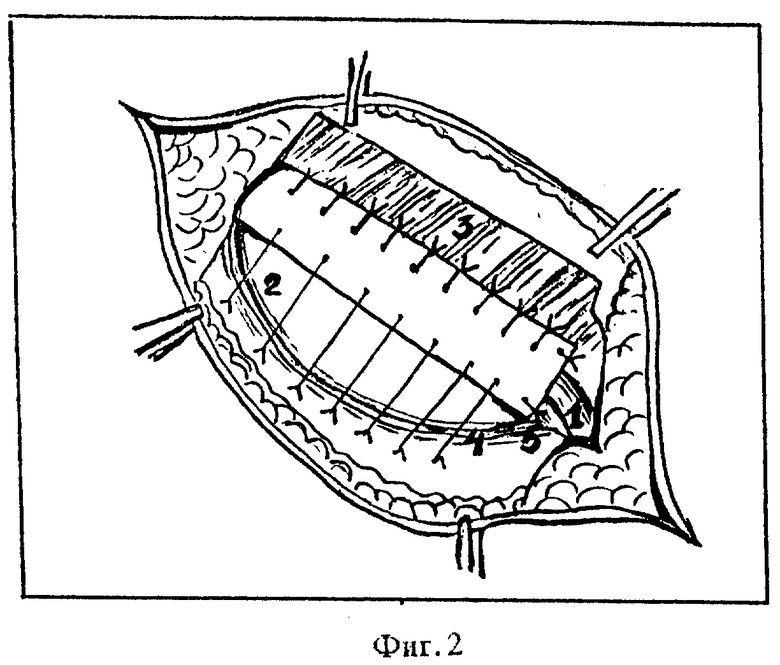
Следующим моментом операции выделяют семенной канатик 1 на всем протяжении пахового канала и оголяют поперечную фасцию 2 у внутреннего его отверстия. Семенной канатик оборачивают выкроенным лоскутом на всем протяжении пахового канала и сшивают края данного лоскута между собой позади канатика. Медиальную сторону аутоплантата также сшивают с внутренней косой мышцей живота 3, а противоположную - латеральную сторону - с паховой связкой 4 на всем протяжении пахового канала. У внутреннего отверстия пахового канала основание лоскута фиксируют тремя отдельными швами к поперечной фасции 2 с боков и позади канатика и формируют внутреннее кольцо пахового канала, которое должно иметь диаметр не более 0,8 - 1 см. Противоположное дистальное, наружное, кольцо сшитого лоскута по краям подшивают к надкостнице симфиза и лонного бугорка 5 (фиг. 2) и создают в зоне пластики паховый канал, точно соответствующий семенному канатику на всем его протяжении.
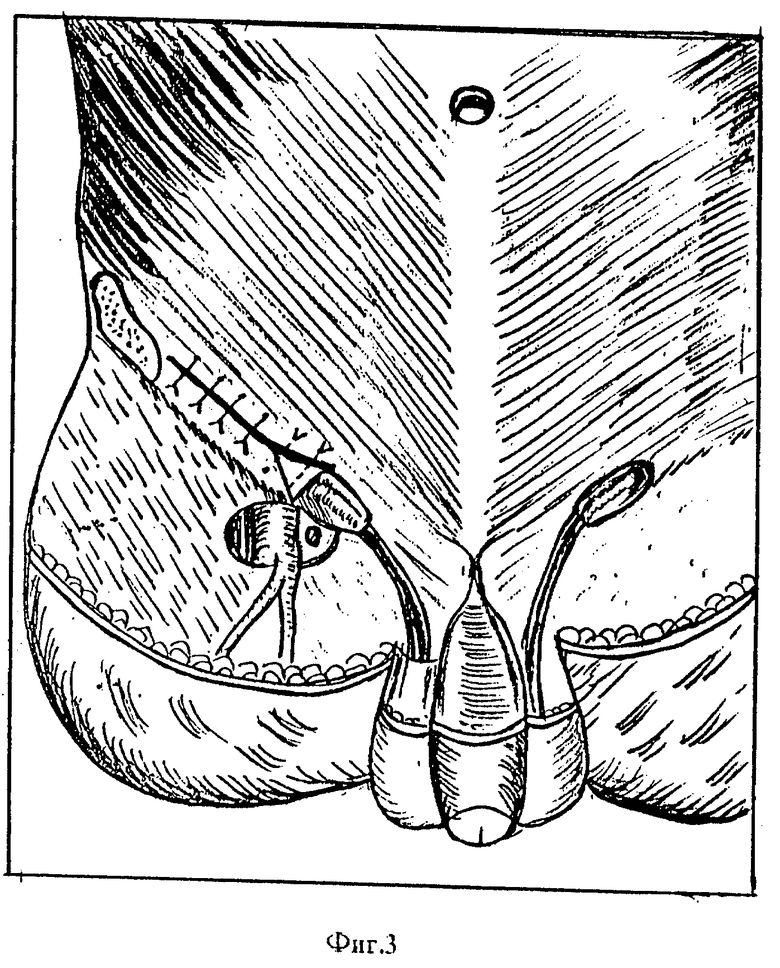
В завершении, сшивают образовавшийся дефект апоневроза наружной косой мышцы живота над сформированным каналом, сводя на нет образовавшуюся складку у основания выкроенного лоскута (фиг. 3). Самый медиальный шов завязывают с таким расчетом, чтобы создаваемое отверстие пропускало кончик указательного пальца. Заканчивают операцию наложением отдельных швов на кожу и подкожно-жировую клетчатку.
Пример 1. Больной Б., 1947 г.р., механизатор, N истории болезни 1851, поступил в стационар 02.07.90 г. с диагнозом: правосторонняя косая пахово-мошоночная грыжа. Длительность заболевания на момент обращения составляла 2 года. При осмотре, в правой подвздошно-паховой области имеется грыжевое выпячивание размером 5х3 см, спускающееся в правую половину мошонки, которое при горизонтальном положении больного вправляется в брюшную полость. Наружное паховое кольцо расширено до 2 см в диаметре. 04.07.90 г. под местной инфильтрационной анестезией 0,5%-ным раствором новокаина в количестве 300,0 мл произведена правосторонняя паховая герниотомия путем рассечения апоневроза наружной косой мышцы живота по ходу волокон на всем протяжении пахового канала, отступя кнутри на 0,5 см от внутренней полуокружности наружного кольца пахового канала. Грыжевой мешок выделен на всем протяжении, вскрыт. Содержимое его осмотрено, а затем вправлено в брюшную полость. Выделенный мешок прошит у шейки, перевязан и отсечен. С помощью лигатуры была измерена длина окружности семенного канатика, которая составила 2,5 см, и, отступя на 2,6 см с учетом сократимости, параллельно и латеральнее основному разрезу произведен второй разрез апоневроза наружной косой мышцы живота, также по ходу его волокон и таким образом был выкроен П-образный лоскут на питающей ножке с основанием, обращенным проксимально. Затем семенной канатик выделен на всем протяжении пахового канала, а поперечная фасция оголена у внутреннего отверстия его. Сам канатик окутан выкроенным лоскутом из апоневроза на протяжении пахового канала, а края лоскута сшиты между собой узловыми шелковыми швами позади него в виде трубки. Медиальная сторона вновь созданной трубки сшита с внутренней косой мышцей живота, а латеральная - с паховой связкой на всем протяжении пахового канала. У внутреннего отверстия пахового канала основание лоскута фиксировано тремя швами к поперечной фасции с боков и позади канатика таким образом, что диаметр этого отверстия равен 1 см. Дистальное кольцо сшитого лоскута по краям подшито к надкостнице симфиза и лонного бугорка отдельными тремя швами. Образовавшийся дефект апоневроза наружной косой мышцы живота над сформированной трубкой сшит конец в конец отдельными узловыми швами. Самый медиальный шов завязан с таким расчетом, что создаваемое отверстие соответствовало диаметру 1 см. Послеоперационный период протекал без осложнений. Температурной реакции не было. Рана перевязывалась через 1-2 дня. Швы были сняты на 7-е сутки. Заживление раны первичным натяжением.
12.02.90 г. больной в удовлетворительном состоянии выписан из стационара с рекомендациями. Средний койко-день составил 10 дней. На момент выписки в области оперативного вмешательства имелась линия шва с хорошо адаптированными краями. Через 3 месяца больной осмотрен. Данных на рецидив заболевания нет. В правой подвздошно-паховой области - неокрепший послеоперационный рубец длиной до 10 см. Функция половых органов не нарушена, кремастерный рефлекс сохранен. Далее больной был осмотрен через год. Рецидива заболевания не выявлено. При очередных осмотрах через 2 года и 5 лет данных за рецидив нет. Последний раз был осмотрен спустя 8 лет после операции - больной здоров, жалоб нет, рецидива заболевания не выявлено. Послеоперационный рубец в области оперативного вмешательства окрепший.
Пример 2. Больной П., 1940 г.р., служащий, N истории болезни 138, поступил в стационар 16.01.91 г. с диагнозом: левосторонняя прямая паховая грыжа. Длительность заболевания - 2 года. На момент осмотра в левой подвздошно-паховой области имеется грыжевое выпячивание размерами 3,5 х 1,5 см с расширенным наружным кольцом пахового канала до 1,5 см. 18.01.91 г. под местной инфильтрационной анестезией 0,5%-ным раствором новокаина в количестве 250,0 мл произведена левосторонняя паховая герниотомия, грыжевой мешок выделен и вскрыт. Содержимое его осмотрено и вправлено в брюшную полость. Сам грыжевой мешок прошит, перевязан и отсечен. Произведена герниопластика по описанной выше методике. Послеоперационный период протекал без осложнений. Швы сняты на 7-е сутки. 25.01.91 г. выписан из стационара. Средний койко-день составил 9 дней. При выписке область шва чистая. На момент первого контрольного осмотра, через 3 месяца, жалоб нет, послеоперационный рубец в области оперативного вмешательства неокрепший, чистый. Данных за рецидив заболевания нет. Второй контрольный осмотр через 1 год, данных за рецидив также нет. Далее последовательно осмотрен через 2 года и 5 лет. Жалоб не предъявляет, рецидива не выявлено. Последний осмотр через 7 лет после операции. Рубец в области вмешательства окрепший, жалоб нет, рецидива не выявлено.
Пример 3. Больной P., 1949 г.р., шофер, N истории болезни 195, поступил в стационар 22.01.91 г. с диагнозом: правосторонняя косая паховая грыжа. Длительность заболевания 1 год. При осмотре в правой подвздошно-паховой области грыжевое выпячивание размером 4 х 2,5 см с размером грыжевых ворот в области наружного отверстия пахового канала до 2 см. 24.01.91 г. под местной инфильтрационной анестезией 0,5%-ным раствором новокаина в количестве 250,0 мл произведена правосторонняя паховая герниотомия с последующей герниопластикой по описанной методике. Послеоперационный период протекал без осложнений. Швы сняты па 7-е сутки. Заживление раны первичным натяжением. 31.01.91 г. выписан из стационара. Был осмотрен через 3 месяца и 1 год. Данных за рецидив заболевания нет. При контрольных осмотрах через 2 и 5 лет жалоб нет, рецидива заболевания не выявлено. Последний осмотр спустя 7 лет с момента операции. Данных за рецидив нет, послеоперационный рубец в правой подвздошно-паховой области окрепший.
Данный способ прошел апробацию в 1990 году на кафедре оперативной хирургии и топографической анатомии Читинского государственного медицинского института, был доложен на кафедральном совещании сотрудников кафедры, а также на конференции хирургов в 321 Окружном военном госпитале. Опыты по данной теме были проведены на 5 трупах и 17 беспородных собаках, что позволило обосновать его безопасность, простоту и пригодность для дальнейшего выполнения в клинике.
Лечение больных проводилось в период с 1990 по 1998 гг. на базе хирургических отделений Читинской районной, 1-ой городской больниц, а также 321 Окружного военного госпиталя. Всего было пролечено данным способом 30 больных: 27 мужчин и 3 женщины в возрасте от 29 до 49 лет, причем средний возраст составил 39,5±9,5 лет. Длительность заболевания до момента обращения в стационар составила от 6 мес. до 4,5 лет. Среди данной группы больных у 27 человек была диагносцирована косая и у 3 - прямая паховая грыжи, причем у одного больного встретилась двухсторонняя прямая паховая грыжа. Всем больным, находящимся на лечении, до начала операции проводилось клиническое и биохимическое исследование крови, мочи, а также определение группы крови, консультация терапевта и электрокардиограмма с ежедневной термометрией. Само оперативное вмешательство в основном проводилось под местной инфильтрационной анестезией 0,25 - 0,5%-ным раствором новокаина в количестве от 200,0 до 400,0 мл. Удаленный операционный материал подвергался обязательному гистологическому исследованию. В раннем послеоперационном периоде (первые 2-3 суток) все больные получали анальгетики парентерально. Перевязки проводились через 1 - 3 дня. Швы снимались, как правило, на 7-е сутки. Постельный режим назначался первые 2-3 дня, а затем больным разрешалось вставать с постели. Активный режим назначался после снятия швов. Перед выпиской из стационара проводилось контрольное исследование крови и мочи, а также давались рекомендации по соблюдению правильного режима труда, отдыха и питания. Осложнений после операции не было отмечено ни в одном случае, за исключением повышения температуры тела вечером в день операции до 37-37,8oC. Все больные, перенесшие оперативное вмешательство, находились под наблюдением и осматривались через 3 мес. после лечения, а в дальнейшем через 1, 2 и 5 лет соответственно. Наибольшая длительность наблюдения составила 8 лет.
Предлагаемый способ позволяет повысить качество операции с использованием аутоткани на питающей ножке и может быть применен при различных формах паховых грыж - косых и прямых, так как при нем сохраняются топографо-анатомические взаимоотношения в зоне пахового канала. Кроме того, является простым и малотравматичным и может быть использован в хирургических отделениях больниц.
Литература.
1. Оперативная хирургия и топографическая анатомия /Под ред. Кованова В. В. - М.: Медицина, 1978, с. 334.
2. Оперативная хирургия /Под общей редакцией И. Литтманна. - 2-е издание на русском языке. - Будапешт: изд-во Венгрия, 1982, с. 362 и 363.
3. Тоскин К. Д., Жебровский В.В. Грыжи брюшной стенки. - М.: Медицина, 1990, 272 с.
4. Авторское свидетельство СССР N 628897, A 61 B 17/00.
5. Кукуджанов Н.И. Паховые грыжи. - М.: Медицина, 1969, 439 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ РАДИКАЛЬНОЙ ПЛАСТИКИ ПАХОВОГО КАНАЛА | 2000 |
|
RU2213522C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕЦИДИВНЫХ ПАХОВЫХ ГРЫЖ | 2008 |
|
RU2376940C1 |
| СПОСОБ ПЛАСТИКИ ПРИ ПАХОВЫХ ГРЫЖАХ | 2011 |
|
RU2452405C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ПАХОВОЙ СВЯЗКИ ПРИ РЕЦИДИВИРУЮЩИХ ПАХОВЫХ ГРЫЖАХ | 2007 |
|
RU2343851C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БЕДРЕННОЙ ГРЫЖИ | 2010 |
|
RU2426501C1 |
| СПОСОБ ОПЕРАЦИИ ПРИ ПАХОВЫХ ГРЫЖАХ | 2015 |
|
RU2585734C1 |
| Способ лечения врожденных паховых грыж у детей | 1982 |
|
SU1124940A1 |
| СПОСОБ ПЛАСТИКИ ПАХОВОГО КАНАЛА С ИСПОЛЬЗОВАНИЕМ ПИРАМИДАЛЬНОЙ МЫШЦЫ | 2005 |
|
RU2295299C2 |
| СПОСОБ ПЛАСТИКИ ПАХОВОГО КАНАЛА | 2008 |
|
RU2384301C1 |
| СПОСОБ ПЕРИТОНИЗАЦИИ ТРАНСПЛАНТАТА БРЮШИНОЙ ГРЫЖЕВОГО МЕШКА ПРИ АЛЛОПЛАСТИКЕ КОСОЙ ПАХОВОЙ ГРЫЖИ | 2016 |
|
RU2636872C1 |
Изобретение относится к медицине, хирургии и касается способов пластики пахового канала при косых, прямых и врожденных паховых грыжах. Сущность: в качестве пластического материала для закрытия грыжевых ворот используют аутоплантат из апоневроза наружной косой мышцы живота путем выкраивания П-образного лоскута на питающей ножке с сохранением основания, обращенного проксимально, которым оборачивают семенной канатик. Край аутоплантата соединяют позади семенного канатика, его медиальную сторону сшивают с внутренней косой мышцей живота, а противоположную - латеральную сторону - с паховой связкой на всем протяжении пахового канала. У внутреннего отверстия пахового канала основание лоскута фиксируют отдельными швами к поперечной фасции с боков и позади канатика и формируют внутреннее кольцо пахового канала. Противоположное дистальное, наружное, кольцо сшитого лоскута по краям подшивают к надкостнице симфиза и лонного бугорка и сшивают образовавшийся дефект апоневроза наружной косой мышцы живота над сформированным каналом, что предупреждает антигенную реакцию. 3 ил.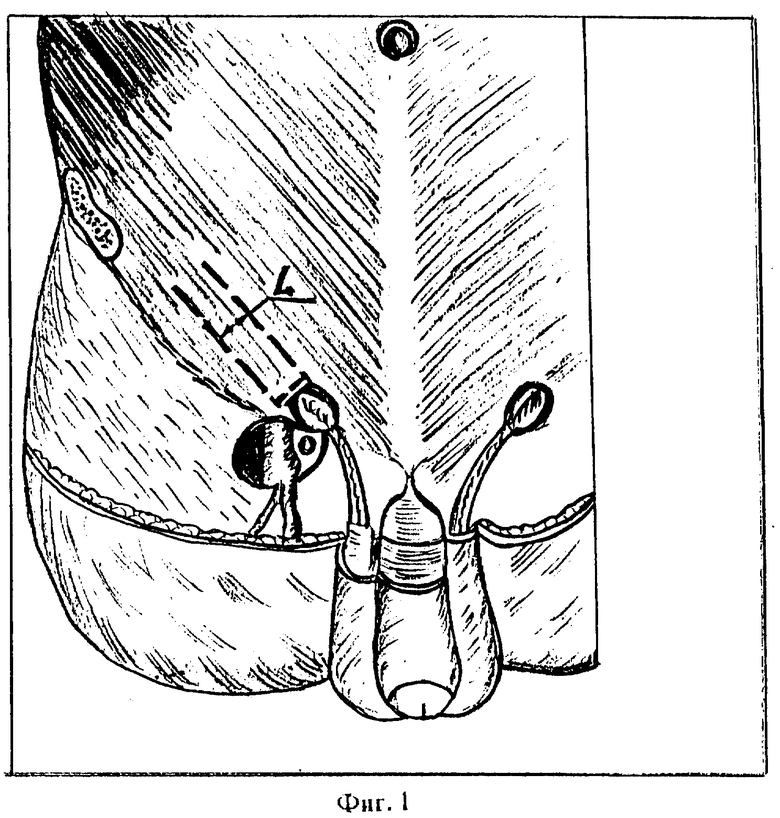
Способ лечения паховых грыж, включающий выделение семенного канатика и пластику пахового канала, отличающийся тем, что пластику проводят с помощью аутоплантата из апоневроза наружной косой мышцы живота путем выкраивания П-образного лоскута на питающей ножке с основанием, обращенным проксимально, которым оборачивают семенной канатик, сшивая края позади него.
| Способ лечения обширных и рецидивных паховых грыж | 1977 |
|
SU628897A1 |
Авторы
Даты
1999-08-27—Публикация
1998-04-08—Подача