Изобретение относится к области медицины, а именно к детской эндокринологии, и может быть использовано для прогнозирования осложненного течения инсулинзависимого сахарного диабета (ИЗСД) у детей и подростков.
Сахарный диабет (СД) остается серьезнейшей проблемой современной медицины, занимая третье место среди причин ранней инвалидизации и смертности после сердечно-сосудистой и онкологической патологии. В России насчитывается 8 млн. больных сахарным диабетом, причем ежегодно их число увеличивается на 5-7% (И. И. Дедов, 1995). В последние годы отмечается также рост заболеваемости ИЗСД, его существенное омоложение (P. G. Mc Nally et al, 1992, R. A. Hirassing et al, 1992). Самой частой причиной инвалидизации и смертности больных сахарным диабетом являются его сосудистые осложнения (Доклад Иссл. гр. B03, 1987). На сегодняшний день единственно эффективным способом предупреждения сосудистых осложнений является достижение наилучшей компенсации обмена веществ (М. Бергер и соавт., 1995, И.И. Дедов и соавт., 1995, J. V. Santiago, 1993 г. и др.). В качестве схемы лечения, способствующей достижению и поддержанию такой компенсации у детей и подростков, принят режим интенсифицированной инсулинотерапии (многократных инъекций инсулина) (Э.П. Касаткина, 1992). Тем не менее, лечение инсулинзависимого сахарного диабета в этом возрасте остается трудной задачей в связи с некоторыми особенностями, присущими растущему организму и прогрессирующим характером заболевания. В течение первого года заболевания диабетический процесс имеет определенную фазность течения вследствие сохранения некоторой остаточной секреции островкового аппарата поджелудочной железы. Так, начальный период заболевания может характеризоваться низкой потребностью в экзогенном инсулине - менее 0,3-0,5 ЕД/кг.сут. Однако, к исходу первого года болезни инсулиновая недостаточность прогрессирует, достигая обычно 0,7 - 0,8 ЕД/кг. сут. (Э.П. Касаткина, 1990, М.И. Балаболкин, 1994). Среднесуточная потребность в дозе инсулина, рассчитанной на 1 кг массы тела ребенка в сутки, является объективным критерием, если и не абсолютно, то косвенно указывающим на степень поражения инкреторного аппарата поджелудочной железы и других систем организма и в связи с этим на тяжесть диабетического процесса (М.И. Мартынова, 1984). По данным разных авторов среднесуточная потребность в инсулине 0,6 - 0,8 ЕД/кг.сут. является наиболее частой к исходу первого года болезни A.Rosenblloom., 1977; S.S. Skyber, V.L.Keeves, 1985, Э.П.Касаткина, 1990, М.И.Балаболкин, 1993). Более высокая потребность в экзогенном инсулине указывает на развитие тотальной инсулиновой недостаточности, являясь предвестником формирования неблагоприятного течения заболевания, высокой степени иммунологической интервенции и, следовательно, раннего появления сосудистых осложнений сахарного диабета (М. И. Мартынова, 1984, А.Г.Мазовецкий, 1987, I.Rjasanowski et al, 1987). Раннее прогнозирование тяжелого течения болезни поможет врачу подобрать наиболее эффективный режим наблюдения и лечения этой категории больных.
Известные методы прогнозирования тяжелой формы ИЗСД у детей и подростков основываются на анализе данных клинических, гормонально-метаболических, иммунологических и биохимических исследований.
Например, определяют значения назального и стимулированного уровня C-пептида в крови больных с впервые выявленным сахарным диабетом. У больных с низкими значениями базального и стимулированного C-пептида в 42% случаев прогнозируют тяжелое течение заболевания с полным отсутствием случаев первичной ремиссии, а у пациентов с более высокими уровнями C-пептида прогнозируют более благоприятное течение болезни с первичной ремиссией в 41% случаев (Т. С. Щеголькова, Л.А. Чугунова, С.В.Брыкова. 3-й Всеросс. съезд эндокринологов. Тез.докл. - Москва. 1996. - С. 114).
Данный способ обладает недостаточной точностью прогноза (42%), кроме того, в ряде зарубежных публикаций подвергнута сомнению информативность данного метода в качестве прогностического (I.Rjasanowski et аl, 1987, Madsbad et al, 1983), но показана его диагностическая значимость в оценке остаточной функции B-клеток.
Известен способ прогнозирования тяжести заболевания у девушек - подростков, страдающих ИЗСД. В крови определяют базальный и стимулированный завтраком уровень прогестерона, являющегося одним из регуляторов инсулиновой секреции. Снижение уровня прогестерона после завтрака является прогностически неблагоприятным тестом, свидетельствующим о нарушении регуляции остаточной инсулиновой секреции и формировании тяжелого течения сахарного диабета (Л.Л.Вахрушева, В.А. Беспалова, Н.П.Кирбасова. Пробл. эндокрин. - 1992. - N 4. - С. 36). Недостатком данного способа следует признать его специфичность, возможность его применения у ограниченного контингента больных ИЗСД (только у девушек, вступивших в период полового созревания).
Другие исследователи предложили определять наличие в крови аутоантител к фибробластам (АФ) в дебюте ИЗСД. Показано, что у АФ-позитивных больных заболевание протекало в более тяжелой форме, в то время как у АФ-негативных больных течение диабета носило более благоприятный характер и сосудистые осложнения в конце гола заболевания не отмечались (О.М. Смирнова, Л.А. Чугунова, Ю. М. Кеда, И.В. Крюкова, 3-й Всеросс. съезд эндокринологов. Тез. Докл. Москва, 1996 - С. 99). Недостатком данного способа является невысокая точность прогноза (без учета влияния степени метаболического контроля на развитие осложнений в течение данного периода наблюдения).
Имеются данные о значении генотипа в определении характера течения ИЗСД. Например, показано, что наличие аллели 0101/0202 в гаплотипах 0301- и 0401 - является прогностически неблагоприятным в течении сахарного диабета, сопровождаясь ранним появлением (в течение первых трех лет после манифестации болезни) и быстрым прогрессированием диабетических осложнений (Ю.А. Князев, Л.Л. Вахрушева, И.В. Мерсиянова, Л.В. Демидова, 3-й Всеросс. съезд эндокринологов. Тез. Докл. - Москва. - 1996. - С. 57). Недостатком этого метода является его сложность.
В качестве прототипа предлагаемого изобретения нами выбран способ прогнозирования тяжести ИЗСД у детей в зависимости от спектра антигенов системы HLA, определяемого в дебюте заболевания (I.Rjasanowski et al, Exp.Clin. Еndocrinol. Vol. 89, N 2, 1987. P.P. 216-224). В крови детей, заболевших ИЗСД определяют состав антигенов системы HLA. При определении генотипа HLA-B 8, DR 3 прогнозируют более тяжелое течение СД с высокой степенью деструкции B-клеток (100%-ная через 5 лет от начала болезни), подтверждавшейся прогрессирующим снижением уровня базального C-пептида и нарастающей потребностью в дозе экзогенного инсулина.
Выполнение данного способа, как и предыдущего, связано с наличием специальной дорогостоящей аппаратуры, реактивов, трудоемкостью методики генетического типирования, что делает возможным их выполнение только в условиях крупных научных центров.
Вышеуказанные недостатки устраняются в предлагаемом изобретении.
Задачей изобретения является разработка более точного и доступного способа прогнозирования тяжелого течения ИЗСД у детей и подростков.
Поставленная задача решается тем, что у детей и подростков с впервые выявленным сахарным диабетом в состоянии достигнутой клиникометаболической компенсации (примерно через 3-4 недели после начала инсулинотерапии) проводят определение содержания нейроспецифической енолазы (НСЕ) в сыворотке крови и при содержании ее 15,0 нг/мл и выше прогнозируют развитие тяжелого течения сахарного диабета к исходу первого года начала заболевания, подтверждающегося формированием высокой (более 0,9 ЕД/кг.сут) потребностью в дозе экзогенно вводимого инсулина.
Нейроспецифическая енолаза - субъединица енолазы человека - содержится в нейронах и нейроэндокриннык клетках (К.Райдер, К.Тейлор, 1984). Иммунологические различия трех субъединиц енолазы позволили разработать специфический метод измерения изофермента в биологических жидкостях.
Многие исследователи обнаруживали повышенное содержание НСЕ в сыворотке крови при различных патологических процессах в центральной нервной системе (ЦНС) - менингитах, менинго-энцефалитах, опухолевых процессах, комах, черепно-мозговых травмах, нарушениях мозгового кровообращения, гипоксических состояниях у новорожденных и пр. (Л.Ф.Романова и соавт., 1991, Э.Ф. Яворская, 1990, А.А. Афонин, 1994, Pohlman et al, 1984, P.N. Carney et al, 1982, E.H. Cooper et al, 1985).
Основной причиной появления в крови или повышения по сравнению с нормой мозгоспецифических соединений в крови является нарушение проницаемости клеточных мембран, в т. ч. гематоэнцефалического барьера (Т.М.Бондаренко, 1990, А.А.Афонин, 1994, Э.Ф.Яворская и соавт., 1992).
Структурно-функциональная дезорганизация клеточных мембран сопровождает развитие патологического процесса любой этиологии (Д.С.Саркисов, 1993, В.И. Крылов и соавт., 1990). Аутоиммунный или вирусный фактор, инициирующий дебют ИЗСЦ, ведет к активизации свободно-радикальных процессов (СРП) вследствие выделения цитокинов иммунокомпетентными клетками (О.М.Смирнова, В.А.Горелышева, 1996). Определенную роль в активации СРП играет стрессорный фактор, каковым является для организма нарушение обмена веществ, вызванное гипоинсулинемией (А.С. Ефимов, 1989, Л.М. Мажуль, 1989). Повреждающее действие вышеуказанных факторов может быть усилено параллельно текущим аутоиммунным процессом в мозговой ткани. Так, Е.В. Трофименко и соавт. (1995) показали высокую частоту обнаружения антител (АТ) к мозговой форме глютамат-декарбоксилазы у детей с впервые выявленным сахарным диабетом, подчеркнув тяжесть первичных клинических проявлений у АТ-позитивных детей.
Таким образом, концентрация НСЕ в крови, отражая уровень мембранодеструктивных процессов ЦНС в дебюте сахарного диабета, может являться прогностическим критерием, свидетельствующим о тяжести диабетического процесса, и таким образом ориентировать врача в отношении тактики наблюдения и лечения каждого конкретного больного.
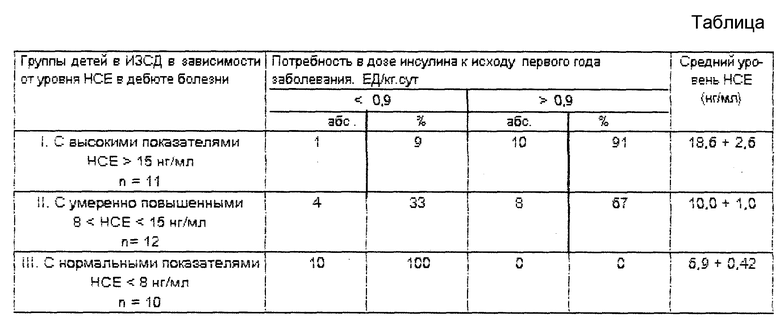
Нашими исследованиями показано увеличение риска формирования тяжелой формы заболевания с высокой потребностью в инсулине (> 0,9 ЕД/кг.сут.) по мере возрастания уровня НСЕ, определяемого в дебюте заболевания (см. табл. 1 в конце описания).
Подробное описание способа и примеры его практического выполнения.
Способ выполняют следующим образом. У ребенка или подростка с впервые выявленным сахарным диабетом, находящегося в состоянии клинико-метаболической компенсации (отсутствие жажды, полиурии, нормализация веса, показатели глюкозы крови, близкие к норме, агглюкозурия в моче) - состояние это достигается, как правило, через 2-4 недели после начала инсулинотерапии - натощак производят забор венозной крови. В сыворотке крови определяют активность нейроспецифической енолазы любым известным методом. Мы использовали наборы реактивов для иммуноферментного анализа активности нейроспецифической енолазы СП "Диаплюс".
Для осуществления анализа берут 25 мкл сыворотки крови, параллельно ставят контрольные и стандартные пробы, добавляют по 250 мкл анти-НСЕ-реагента и шарик, покрытый моноклональными антителами к НСЕ. После инкубации в течение 60 минут при температуре 37oC шарики промывают, добавляют 250 мкл раствора пероксидазы и антител к иммуноглобулинам. После повторной инкубации в тех же условиях в пробирки добавляют 250 мкл раствора O-фенилендиамина. Инкубируют пробирки при 18-26oC в темноте в течение 30 мин. Реакцию останавливают добавлением 1 мл серной кислоты и замеряют оптическую плотность образцов при длине волны 492 нм.
При уровне НСЕ в сыворотке крови менее 8 нг/мл прогнозируют благоприятное течение заболевания (100%-ная достоверность) с формированием низкой или средней потребности в дозе инсулина к исходу первого года болезни, при регистрации уровня НСЕ более 15,0 нг/мл прогнозируют неблагоприятное (тяжелое) течение заболевания с формированием высокой (более 0,9 ЕД/кг.сут) потребности в дозе инсулина к исходу года заболевания (90%-ная достоверность).
Работоспособность изобретения подтверждается следующими примерами.
Пример 1. Больной М-о, 15 лет (ист. бол. N 3100) поступил в эндокринное отделение 17.05.94. с д-зом: Сахарный диабет ИЗТ, впервые выявленный, кетоацидотическая кома 2-й степени. Мальчик от 2-й беременности, 2-х преждевременных родов, протекавших стремительно. В течение первых 3 лет жизни наблюдался невропатологом по поводу последствий перинатального поражения ЦНС, эписиндрома. Наследственность по сахарному диабету не отягощена. Клинической манифестации заболевания предшествовал резкий скачок в росте, ускоренное половое развитие. С момента установления диагноза получал инсулинотерапию, диету по возрасту. Через 3 недели клинические симптомы декомпенсации диабета исчезли, показатели гликемии стабилизировались в пределах 4,1 - 8,0 мм/л, суточная глюкозурия - следовая, что указывало на достижение полной клинико-метаболической компенсации. К этому моменту получал инсулин: перед завтраком 8 ед. Протафана и 4 ед. Актрапида, перед ужином 4 ед. Протафана и 4 ед. Актрапида ( всего 20 ед. - 0,48 ЕД/кг.сут. Окулистом и невропатологом патологии при осмотрю не выявлено. Уровень НСЕ в сыворотке крови составил 7,1 нг/мл, на основании чего был сделан прогноз о формировании благоприятного (нетяжелого, неосложненного течения диабета). В течение года при амбулаторном наблюдении самочувствие мальчика оставалось удовлетворительным, показатели гликемии и глюкозурии оставались в пределах вышеуказанных значений, доза инсулина оставалась неизменной. Поступил для планового очередного обследования 15.05.95 г. (ист. бол. N 2708), диагноз при поступлении: сахарный диабет, ИЗТ, неосложненный, длительность 1 год, стадия субкомпенсации. Жалоб не предъявлял, жажда, полиурия отсутствовали, показатели гликемии в пределах 7,5 - 12,2 мм/л, глюкозурия до 30 г в сутки. Доза инсулина при поступлении составляла 20 ед в сутки (0,4 ЕД/кг.сут, так как мальчик за это время прибавил в весе). В течение 2 недель была проведена коррекция дозы инсулина. Состояние клинико-метаболической компенсации (показатели гликемии в пределах 4,5 - 8,0 мм/л, глюкозурия - следовая) было достигнуто при дозе инсулина 24 ед - 0,5 ЕД/кг.сут. Сосудистых осложнений отмечено не было. Таким образом, у данного ребенка наблюдалось благоприятное течение болезни с формированием низкой потребности в инсулине к исходу года заболевания.
Пример 2. Больной П - ев, 11 лет, (ист. бол. N 963) впервые поступил в эндокринное отделение 9.02.96 г. с симптомами клинической манифестации сахарного диабета (полидипсия, полиурия, исхудание, гликемия до 16-18 мм/л ). Мальчик от 1-й беременности, протекавшей с угрозой прерывания, срочных родов, осложненных слабостью родовой деятельности. Дедушка по линии матери страдал ИЗСД. Причиной клинической манифестации заболевания у ребенка явился стресс. С момента установления диагноза получал инсулинотерапию, диету по возрасту. Через 4 недели лечения клинические симптомы декомпенсации сахарного диабета исчезли, показатели гликемии стабилизированы на уровне 4,5-9,0 мм/л, суточная глюкозурия - следовая, что указывало на достижение клинико - метаболической компенсации на дозе инсулина; перед завтраком 6 ед. Протафана, 4 ед. Актрапида, перед обедом 4 ед. Актрапида, перед ужином 6 ед. Протафана, 4 ед. Актрапида (24 ед. - 0,8 ЕД/кг.сут.). Уровень НСЕ в сыворотке крови составил 15,5 нг/мл, что послужило основанием для прогноза о развитии тяжелой формы ИЗСД. Самочувствие больного и показатели гликемии оставались на достигнутом уровне в течение неполных трех месяцев, 29.05.96 г. (N ист. бол. 2921). Ребенок поступил повторно в отделение с явлениями жажды, полиурии, потери веса. Показатели гликемии достигали 24 мм/л, диурез - 6 л в сутки, глюкозурия - 170 г. На этот раз состояние клинико-метаболической компенсации было достигнуто спустя 6 недель назначением инсулина в дозе 39 ед - 1,25 ЕД/кг. сут. Таким образом, оправдался наш прогноз: у данного ребенка период ремиссии отсутствовал, инсулиновая недостаточность развивалась быстро и прогрессивно, достигнув максимальной дозы уже через 3 месяца после дебюта заболевания, что свидетельствовало о тяжелом течении болезни.
Пример 3. Больной С-а, 7 лет, (ист. бол. N 397) впервые поступил в эндокринное отделение 18.01.96 г. с признаками клинической манифестации сахарного диабета (полидипсия, полиурия, исхудание, гликемия до 18 мм/л, глюкозурия более 5%). Ребенок от 1-й беременности, срочных родов, протекавших без осложнении. Дедушка по линии отца страдает ИНЗСД. Клинические признаки сахарного диабета появились за 3 нед. до госпитализации. С момента установления диагноза получал инсулинотерапию, диету по возрасту. Окулистом изменений на глазном дне не выявлено. Невропатологом установлен диагноз: гипертензионно-гидроцефальный синдром в ст. субкомпенсации. Состояние клинико-метаболической компенсации было достигнуто введением инсулина в суммарной суточной дозе 15 ЕД - 0,75 ЕД/кг.сут. Уровень НСЕ в крови 17,8 нг/мл, на основании чего было спрогнозировано тяжелое течение СД с формированием высокой потребности в дозе инсулина. В дальнейшем, при амбулаторном ведении больного доза инсулина была снижена до 6 ЕД в сут., что было расценено как частичная ремиссия заболевания (0,27 ЕД/кг.сут.). Показатели гликемии при этом оставались в пределах 7-8 мм/л. Состояние ребенка ухудшилось к началу ноября 1996 г. (появились симптомы декомпенсации, показатели гликемии повысились до 22 мм/л). В результате стационарного лечения с 4.11.96 г. по 23.11.96 г. было достигнуто состояние неполной клинико-метаболической компенсации (выписан по семейным обстоятельствам) введением инсулина в суточной дозе 24 ЕД - 1,2 ЕД/кг.сут. Окулистом отмечено расширение вен на глазном дне, что могло характеризовать начальные проявления сосудистых осложнений.
Таким образом, течение заболевания у данного ребенка приобрело тяжелый характер (высокая потребность в инсулине, начальные осложнения) через 9 месяцев после дебюта заболевания, несмотря на достаточно продолжительный (более полугода) период ремиссии, что подтвердило справедливость нашего прогноза.
Пример 4. Больная П - ко, 12 лет, (ист. бол. N 510) впервые поступила в отделение 25.01.95 г. с клиникой манифестации сахарного диабета ИЗТ (полидипсия, полиурия, гликемия до 16 мм/л, глюкозурия 5%, ацетонурия). Девочка от 1-й беременности, быстрых преждевременных родов. В анамнезе частые ангины, корь, скарлатина, краснуха. Наследственность по сахарному диабету не отягощена, дебюту сахарного диабета предшествовала ангина. С момента установления диагноза получала инсулин, диету по возрасту.
Окулистом отмечено расширение вен на глазном дне. Невропатологом установлено наличие гипертензионного синдрома с синдромом вегетативной дисфункции по гипертоническому типу. Выписана 20.02.95г. в состоянии клинико-метаболической компенсации, достигнутой на дозе инсулина: 6 ед Протафана и 4 ед Актрапида перед завтраком, 4 ед перед обедом, 4 ед Протафана и 4 ед Актрапида перед ужином (24 ед - 0,56 ЕД/кг.сут). Уровень НСЕ в сыворотке крови 15,0 нг/мл, на основании которого можно было прогнозировать тяжелое течение болезни. Состояние девочки ухудшилось через месяц: вновь появились признаки декомпенсации заболевания, гликемия повысилась до 18-24 мм/л. В течение последующих 6 месяцев девочка несколько раз проходила стационарное лечение по месту жительства и в эндокринном отделении РНИИАП (ист. бол. N 3091 и N 4312). Доза инсулина всякий раз увеличивалась, что указывало на прогрессирующую инсулиновую недостаточность. Последний раз выписана из отделения 18.09.95 г. Состояние полной клинико-метаболической компенсации было достигнуто введением в дозе 60 ед (1,8 ЕД/кг.сут). Данный пример иллюстрирует вариант тяжелого прогредиентного течения болезни с формированием высокой потребности в дозе инсулина к 8-му месяцу заболевания.
Таким образом, заявляемый способ прогнозирования тяжести ИЗСД у детей и подростков обладает следующими преимуществами перед известными:
- способ отличается высокой точностью прогноза тяжелой формы болезни (91%);
- способ достаточно прост и доступен в выполнении;
- способ позволит планировать лечебные и диспансерные мероприятия индивидуально для каждого больного.
Данный способ может широко использоваться в клинической практике ведения детей и подростков, больных сахарным диабетом.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ИНСУЛИНЗАВИСИМОГО САХАРНОГО ДИАБЕТА (I ТИП) | 1997 |
|
RU2112541C1 |
| СПОСОБ ЛЕЧЕНИЯ САХАРНОГО ДИАБЕТА | 1991 |
|
RU2018329C1 |
| Способ определения компенсации сахарного диабета 1 типа у подростков | 2015 |
|
RU2613272C1 |
| СПОСОБ ДИАГНОСТИКИ СТЕПЕНИ ТЯЖЕСТИ ДИАБЕТИЧЕСКОЙ ЭНЦЕФАЛОПАТИИ У ДЕТЕЙ И ПОДРОСТКОВ | 2008 |
|
RU2368905C1 |
| СПОСОБ РАННЕЙ ДИАГНОСТИКИ ДИАБЕТИЧЕСКОЙ ЭНЦЕФАЛОПАТИИ У ДЕТЕЙ | 2008 |
|
RU2389027C2 |
| Способ прогнозирования развития ангионефропатии при сахарном диабете у детей | 1987 |
|
SU1500938A1 |
| СПОСОБ ЛЕЧЕНИЯ РАННИХ НАРУШЕНИЙ ЛИПИДНОГО ОБМЕНА У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ 1 ТИПА | 1992 |
|
RU2072860C1 |
| СПОСОБ КОРРЕКЦИИ ДОЗИРОВКИ ИНСУЛИНА ПРИ ЛЕЧЕНИИ САХАРНОГО ДИАБЕТА | 1991 |
|
RU2009511C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ТЯЖЕЛОГО ТЕЧЕНИЯ ДИАБЕТИЧЕСКОЙ ПЕРИФЕРИЧЕСКОЙ ПОЛИНЕЙРОПАТИИ У ДЕТЕЙ И ПОДРОСТКОВ | 2007 |
|
RU2339955C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ НЕОБХОДИМОСТИ КОМПЕНСАЦИИ САХАРНОГО ДИАБЕТА 2 ТИПА (СД 2) | 2011 |
|
RU2474383C2 |
Изобретение относится к области медицины, в частности к детской эндокринологии. Сущность изобретения состоит в том, что в сыворотке крови определяют уровень нейроспецифической енолазы и при содержании его 15,0 нг/мл и выше прогнозируют развитие тяжелой формы сахарного диабета к концу первого года заболевания. Технический результат - повышение точности раннего прогнозирования развития тяжелого (неблагоприятного) течения инсулинозависимого сахарного диабета у детей и подростков. 1 табл.
Способ прогнозирования степени тяжести сахарного диабета у детей и подростков путем исследования сыворотки крови, отличающийся тем, что в крови определяют уровень нейроспецифической енолазы и при содержании ее 15,0 нг/мл и выше прогнозируют развитие тяжелого течения болезни к концу первого года заболевания.
| Биохимия гормонов и гормональной регуляции | |||
| - М.: Наука, 1976, с.93-111 | |||
| J.Rjasanovski et al., ''Exp | |||
| Clin | |||
| Endocrinol.'', v.89, N 2, 1987, p.216-224. |
Авторы
Даты
1999-09-20—Публикация
1997-05-27—Подача