Изобретение относится к области офтальмологии и предназначено для пластических и реконструктивных операций при формировании нижнего конъюнктивального свода при посттравматических и ожоговых поражениях глазной полости.
В настоящее время для формирования конъюнктивальной полости при анофтальме, симблефароне и других патологиях, применяют различные способы пластики полости свободными послойными лоскутами слизистой губы или щеки, заключающиеся в формировании ложа для трансплантата из подлежащих тканей после рассечения и иссечения рубцов и фиксации трансплантата к собственной оставшейся конъюнктиве (Oculoplastic Surgery, Rasen Press, New York, 1987, p. 425-449).
Известен способ формирования конъюнктивальных сводов при симблефароне, включающий рассечение сращений и отделение век от глаза с последующим выкраиванием и пересадкой на образовавшийся дефект конъюнктивы трансплантатов из слизистой оболочки губы. Трансплантат укладывают на лишенную конъюнктивы поверхность глазного яблока и заднюю поверхность века и фиксируют эписклеральными швами к основанию и матрацными швами к свободному краю века (Краснов М.Л. Руководство по глазной хирургии, М., 1988, с. 78-80).
Основным недостатком известного способа является высокий риск сокращения пересаженных лоскутов слизистой оболочки, приводящий к рецидиву укорочения глазной полости, что требует повторного хирургического вмешательства. Причинами сокращения пересаженных лоскутов являются отсутствие плотного каркаса для трансплантатов и наличие тенденции к рубцеванию окружающих тканей.
Известен способ формирования конъюнктивальной полости для глазного протеза, заключающийся в следующем (Патент РФ N 2104681, кл. A 61 F 9/007, опубл. 20.02.98, Бюл. N 5). Производят разрез по заднему ребру век, рассекают и полностью иссекают подкожные и глубокие рубцы, обнажают места дефектов костных стенок, восполняют дефекты с помощью имплантата из углеродного войлока. Далее над имплантатом сшивают имеющуюся собственную конъюнктиву узловыми шелковыми швами. Через 6-8 месяцев, когда имплантат полностью прорастает соединительной тканью, осуществляют пересадку аутослизистой с губы на переднюю поверхность имплантата и на заднюю поверхность век. Протезирование проводят через 4 дня, во время первой перевязки.
Недостатками известного способа являются сложность и длительность выполнения операции, состоящей из самостоятельных трех этапов, причем между первым и вторым этапом проходит 6-8 месяцев, требующихся для прорастания имплантата соединительной тканью.
Наиболее ближайшим к заявляемому способу прототипом является способ формирования конъюнктивальных сводов при анофтальме, заключающийся в следующем (Патент РФ N 2092141, кл. A 61 F 9/00, опубл. 10.10.97, Бюл. N 28). Выполняют круговой разрез конъюнктивы в области дна полости, иссекают подслизистую ткань нижнего свода до нижнеглазничного края, восполняют образовавшийся дефект трансплантатом слизистой оболочки с размещением в этой зоне лечебного протеза, выполненного в виде кольцеобразного тела с тороидальным поперечным сечением и сквозным отверстием на поверхности. Причем трансплантат предварительно подшивают с помощью рассасывающихся швов к лечебному глазному протезу, охватывая шириной трансплантата половину ширины лечебного протеза в плоскости его поперечного сечения. Затем сшивают веки между собой. По истечении двух недель снимают шов с век и удаляют лечебный протез, выполненный из упругого материала, например полиметилметакрилата.
Недостатками известного способа являются сложный процесс выполнения операции с использованием специально сконструированного лечебного протеза, а также возникновение трудностей по удалению протеза из полости. Известный способ не предусматривает также исправление выворота век, часто возникающего как сопутствующее заболевание.
Технической задачей изобретения является упрощение способа и повышение его функциональных возможностей.
Поставленная техническая задача достигается заявляемым способом, заключающимся в следующем.
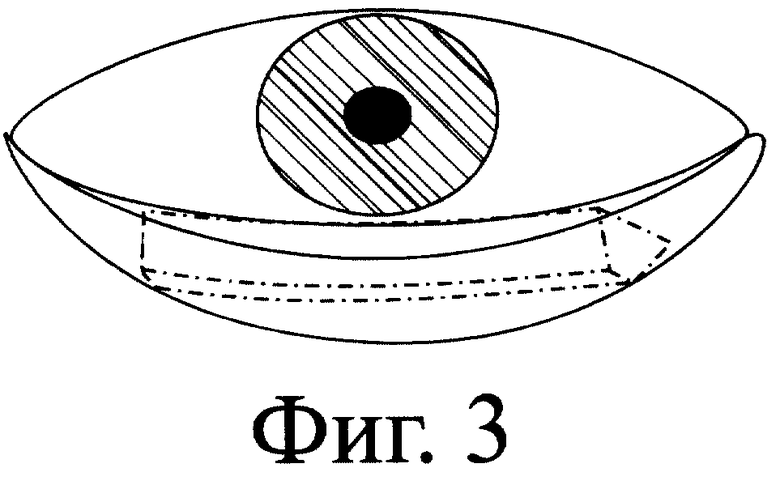
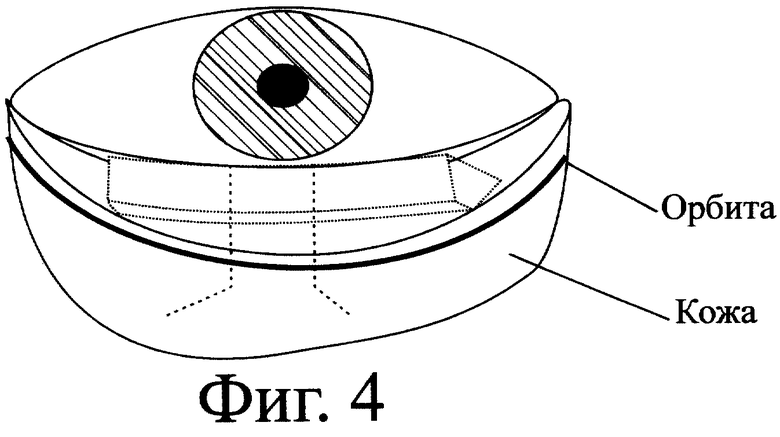
После обработки операционного поля и местной анестезии, под контролем операционного микроскопа производят разрез латеральной спайки век и иссекают клиновидный участок нижнего века с длиной основания, равной 2-5 мм, в зависимости от степени выворота нижнего века. Далее осуществляют горизонтальный разрез конъюнктивы на уровне основания нижнего хряща. Затем тупо отсепаровывают конъюнктиву и иссекают рубцово-фиброзную ткань под слизистой оболочкой. Формируют шаблон из пластичного материала по форме образовавшегося дефекта конъюнктивы. Шаблон переносят на внутреннюю поверхность слизистой губы и выкраивают лоскут аутослизистой. Полученный трансплантат укладывают на дефект конъюнктивы и фиксируют к собственной оставшейся конъюнктиве по периметру дефекта узловыми рассасывающимися швами. Далее вырезают из упругого материала, преимущественно из силиконовой резины, временный лечебный протез в виде конуса высотой 2-2,5 см и с основанием 0,3-0,6 см, накладывают полученный протез на поверхность аутослизистой и подшивают к последней П-образным швом, проходящим через кожу нижнего века, периост нижнего края глазницы, трансплантант, протез и в обратном порядке. Перед затягиванием П- образного шва осуществляют кантопластику наружного угла глаза, для чего латеральную спайку угла глаза подшивают к краю резецированного ранее нижнего века. П-образный шов затягивают и фиксируют на валике. Операцию заканчивают закладыванием в конъюнктивальную полость мази с антибиотиком и наложением тугой асептической повязки на 3-4 дня. По истечении двух-четырех недель, когда происходит полное приживление аутослизистой в полости, лечебный протез извлекают. В результате операции восстанавливается нижний свод, достигается правильное положение века и полное смыкание глазной щели.
Определяющими существенными отличиями заявляемого способа по сравнению с прототипом, являются:
- предварительно осуществляют латеральную кантотомию, что позволяет добиться хорошей адаптации века к глазному яблоку или правильного положения нижнего века при анофтальме;
- выкроенный трансплантат слизистой оболочки укладывают в подготовленное ложе и фиксируют к собственной конъюнктиве по периметру дефекта, что позволяет упростить процесс прикрепления трансплантата и исключить необходимость в специально сконструированном лечебном протезе;
- лечебный протез помещают на трансплантат и фиксируют с помощью одного П-образного шва, что позволяет обеспечить каркас для пересаженной слизистой оболочки, уменьшить вероятность сокращения трансплантата и соответственно глазной полости и повысить косметический эффект операции, так как после затягивания П-образного шва нижний свод плотно прилегает к периорбите. При этом перед завязыванием П-образного шва осуществляют кантопластику наружного угла глаза.
Информационный поиск по научно-техническим и патентным источникам не выявил известного способа формирования нижнего конъюнктивального свода, аналогичного заявляемому.
Изобретение иллюстрируется следующим примером конкретного выполнения.
Пример
Больной Л., 22 года, поступил в клинику с диагнозом: рубцовые изменения нижнего конъюнктивального свода левого глаза, выворот века левого глаза.
Из анамнеза: в 7 лет получил химический ожог левого глаза карбитом. Перенес три операции.
Больному произведена операция формирования нижнего конъюнктивального свода глазной полости заявляемым способом. После антисептической обработки операционного поля и местной анестезии на края верхнего и нижнего века наложены тракционные швы шелком 4- 0. Далее произведен разрез латеральной спайки на 0,5 см и нижний кантолизис на 3 мм от края разреза. Сделан разрез конъюнктивы ниже проекции лимба на 1 мм от внутреннего до наружного угла глаза. Тупо отсепарована конъюнктива на 2 мм по верхнему краю и иссечена рубцовая ткань на задней поверхности века. Дефект конъюнктивы составил 2,5х1,6 см. Сформирован шаблон из тонкого пластика по форме образовавшегося дефекта конъюнктивы. Шаблон перенесен на донорскую зону слизистой губы больного и обведен маркером. Выкроен лоскут трансплантата размером 3,0х1,8 см, с последнего удалены остатки жира и трансплантат перенесен на подготовленное ложе. Трансплантат подшит к оставшейся собственной конъюнктиве узловыми швами биосорбом 6-0 по всему периметру дефекта. Далее из силиконовой резины с толщиной 2 мм вырезан временный лечебный протез в форме конуса высотой 2,0 см и основанием 0,5 см. Протез уложен поверх трансплантата в нижний свод и зафиксирован одиночным П-образным швом из супрамида 2-0. При этом при наложении П-образного шва иглой проколота кожа нижнего века, периост нижнего края глазницы, трансплантат, протез и игла выведена в обратном порядке. Затем произведена кантопластика наружного угла глаза, для чего латеральную спайка угла глаза подшита к краю резецированного ранее нижнего века. Затянут П-образный шов и подвешен над кожей века на валике. Операция закончена закладыванием в конъюнктивальный мешок тетрациклиновой мази и наложением тугой бинтовой повязки. Через две недели лечебный протез извлечен.
Послеоперационный осмотр: нижний свод достаточной глубины, положение нижнего века правильное, полное смыкание глазной щели, косметический эффект операции высокий.
Таким образом, использование предлагаемого способа значительно повышает эффективность лечения и косметической реабилитации больных с выраженным сокращением нижнего конъюнктивального свода в сочетании с выворотом нижнего века и позволяет одномоментно сформировать нижний свод достаточной глубины и обеспечить хорошую адаптацию века к глазному яблоку (а при анофтальме - правильное положение нижнего века).
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПЛАСТИКИ ПОЛОСТИ ПРИ АНОФТАЛЬМЕ С ПОСТЛУЧЕВОЙ АТРОФИЕЙ ТКАНЕЙ ОРБИТЫ | 2000 |
|
RU2192211C2 |
| СПОСОБ УСТРАНЕНИЯ СЕНИЛЬНОГО ВЫВОРОТА НИЖНЕГО ВЕКА | 2002 |
|
RU2215505C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ИНВОЛЮЦИОННОГО ЗАВОРОТА НИЖНЕГО ВЕКА | 2010 |
|
RU2435554C1 |
| СПОСОБ ЛЕЧЕНИЯ ПТЕРИГИУМА | 1999 |
|
RU2150257C1 |
| СПОСОБ СУБКУТАННОЙ АУТОФАСЦИАЛЬНО-МЫШЕЧНОЙ ПЛАСТИКИ С ВИСКА ПОЛНОГО ОБШИРНОГО СИМБЛЕФАРОНА | 2006 |
|
RU2329779C2 |
| СПОСОБ ФОРМИРОВАНИЯ ПОЛОСТИ ДЛЯ ГЛАЗНОГО ПРОТЕЗА | 1995 |
|
RU2104681C1 |
| СПОСОБ КОСМЕТИЧЕСКОЙ БЛЕФАРОПЛАСТИКИ | 2003 |
|
RU2254111C1 |
| Способ коррекции анофтальмического синдрома и контурной пластики орбиты при атрофии тканей орбиты после лучевой терапии | 2021 |
|
RU2754293C1 |
| Способ замещения дефектов конъюнктивы (варианты) | 2021 |
|
RU2762768C1 |
| СПОСОБ УГЛУБЛЕНИЯ КОНЪЮНКТИВАЛЬНЫХ СВОДОВ ПРИ АНОФТАЛЬМЕ И ЛЕЧЕБНЫЙ ГЛАЗНОЙ ПРОТЕЗ | 1993 |
|
RU2092141C1 |

Изобретение относится к офтальмохирургии и предназначено для формирования нижнего свода конъюктивальной полости. Предварительно производят разрез латеральной спайки век. Иссекают клиновидный участок нижнего века. Выкроенный трансплантат слизистой оболочки укладывают в подготовленное ложе и фиксируют к собственной конъюктиве по периметру дефекта. На трансплантат помещают лечебный протез в виде конуса и фиксируют с помощью П-образного шва с последующей кантопластикой наружного угла глаза и затягиванием П-образного шва. Способ позволяет добиться хорошей адаптации века к глазному яблоку, правильного положения нижнего века при анофтальме, упростить процесс прикрепления трансплантата, повысить косметический эффект операции. 3 з.п. ф-лы, 4 ил.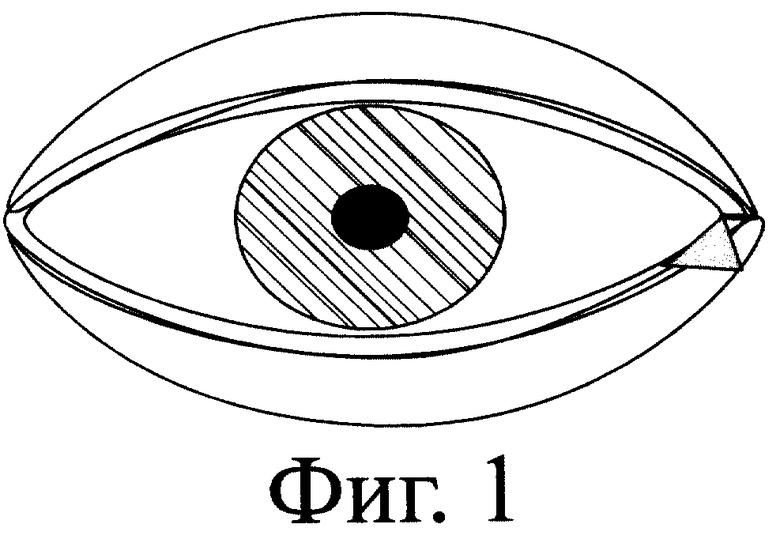
| СПОСОБ ЛЕЧЕНИЯ КРАЕВОГО РУБЦОВОГО ЗАВОРОТА ВЕКА | 1996 |
|
RU2126237C1 |
| ПУЛЯ ДЛЯ ГЛАДКОСТВОЛЬНОГО ОРУЖИЯ | 1996 |
|
RU2128321C1 |
| СПОСОБ ЛЕЧЕНИЯ ЛАГОФТАЛЬМА | 1991 |
|
RU2036625C1 |
| СПОСОБ ЛЕЧЕНИЯ ПАРАЛИТИЧЕСКОГО ЛАГОФТАЛЬМА | 1991 |
|
RU2008864C1 |
Авторы
Даты
2001-01-10—Публикация
1999-12-15—Подача