Изобретение относится к медицине, а именно к нейрохирургии, и может быть использовано при хирургическом лечении опухолей основания черепа.
Операции, предполагающие использование трасназального и/или трансорального доступов герметизации и пластику дефекта основания черепа, весьма сложны, а в некоторых случаях технически не выполнимы особенно в условиях узкой и глубокой раны [1, 2].
Обычные способы герметизации полости черепа, которые ограничиваются использованием гемостатической губки, мышечной или жировой ткани для тампонады дефекта, а также различных клеевых композиций, бывают недостаточно эффективными, в связи с чем повышается вероятность послеоперационных осложнений в виде ликворей назальных или оральных, с последующими менингитами и менингоэнцефалитами, нередко приводящими к летальному исходу [1, 2].
Известен способ герметизации основания черепа путем наложения швов на рассеченную твердую мозговую оболочку [3], который позволяет в некоторых случаях производить герметизацию полости черепа, т.е. накладывать швы на рассеченную твердую мозговую оболочку (ТМО), при сводимых ее краях, при трансназальных и трансоральных доступах. Однако при возникающих в процессе операции больших размерах дефекта ТМО, которые образуются при сращении костей основания черепа с ТМО, инфильтрации ТМО опухолью с последующим иссечением ТМО, сморщивании ТМО после электрокоагуляции, сопоставить полностью края ТМО и наложить швы не представляется возможным.
Технической задачей заявляемого изобретения является разработка способа герметизации и пластики дефекта труднодоступного отдела основания черепа при операциях с использованием трансназального и/или трансорального доступов при большом дефекте твердой мозговой оболочки, когда ее края не представляется возможным сопоставить для последующей герметизации полости черепа, восстановление целостности резецированных костных структур, профилактики послеоперационных осложнений в виде ликворей, с возможными последующими менингитами и менингоэнцефалитами.
Технический результат заключается в повышении надежности герметизации и закрытии дефекта основания черепа путем перекрытия области дефекта свободными трансплантатами.
Решение поставленной технической задачи достигается тем, что производят пластику твердой мозговой оболочки свободным фрагментом широкой фасции бедра или другим пластическим материалом, например искусственной твердой мозговой оболочкой, путем прошивания твердой мозговой оболочки основания черепа в области дефекта по ее краю в четырех угловых точках, а также путем прошивания конгруэнтного трансплантата в симметричных угловых точках, отступя от его края на 2-3 мм, с последующим низведением трансплантата на нитях-держалках и дальнейшим краевым фиксированием трансплантата к твердой мозговой оболочке при помощи узловых швов с использованием нитей-держалок. При больших размерах дефекта ТМО, превышающих в диаметре 10-15 мм, после низведения и фиксации трансплантата в области углов раны, дополнительно по периметру, на стороны дефекта, накладывают швы, фиксирующие трансплантат к краям ТМО. Костный дефект основания черепа обычно закрывают аутотрансплантатом. При трансназальном доступе используют костную часть носовой перегородки, а при трансоральном доступе используют костную стружку и/или конгруэнтный аутотрансплантат, взятый из гребня подвздошной кости. При отсутствии возможности использовать костный аутотрансплантат костный дефект закрывают конгруэнтным имплантатом из гидроксиапатита.
Предлагаемый способ позволяет достигнуть значительного качественного улучшения результатов хирургического лечения опухолей основания черепа, обеспечивает надежную герметизацию полости черепа, позволяет восстановить целостность резецированных костных структур основания черепа, предупреждает возможные грозные послеоперационные осложнения в раннем и позднем послеоперационных периодах, в виде ликвореи, с последующими менингитами и менингоэнцефалитами.
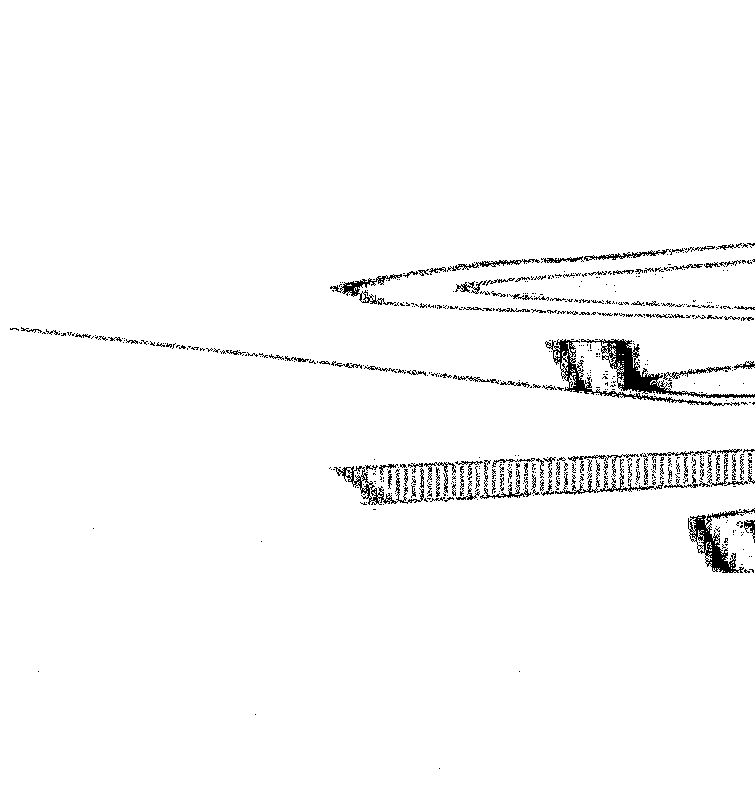
На фиг. 1:
А - схема, показывающая глубину и направление трансназального доступа к турецкому седлу в сагиттальной плоскости.
Б - схема, объясняющая возникновение назальной ликвореи через дефекты в диафрагме турецкого седла и незашитую твердую мозговую оболочку дна турецкого седла.
На фиг. 2:
А - схема герметизации и пластики дефекта ТМО дна турецкого седла при трансназальном доступе. Подшивание конгруэнтного трансплантата к дефекту ТМО в области дна турецкого седла.
Б - вид после фиксации трансплантата на область дефекта дна турецкого седла. Показано направление швов и расположение трансплантата по внутреннему краю дефекта ТМО.
На фиг. 3 - схема закрытия дефекта твердой мозговой оболочки дна турецкого седла в горизонтальной плоскости.
На фиг. 4 - схема трансорального доступа к скату черепа в боковой проекции, показывающая направление и глубину доступа. Резецирован скат черепа и базальная твердая мозговая оболочка.
На фиг. 5 - схема трансорального доступа в прямой проекции. Мягкое небо рассечено и разведено на нитях-держалках в стороны. В глубине раны, через резецированный участок ската черепа и базальной твердой мозговой оболочки, видна базилярная артерия и мост головного мозга. Края твердой мозговой оболочки прошиты по углам нитями-держалками.
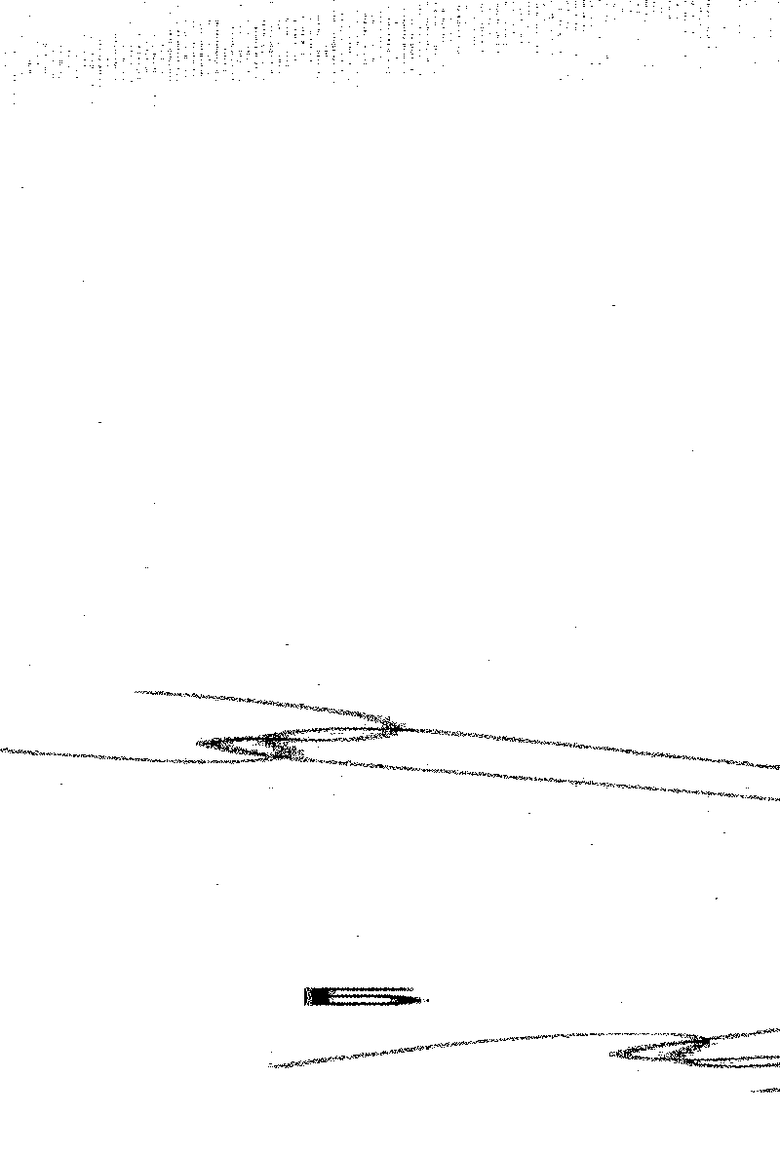
На фиг. 6:
А - схема герметизации и пластики дефекта ТМО основания черепа при трансоральном доступе. Одним концом нитей в глубине раны прошита твердая мозговая оболочка по краю дефекта, другим концом нитей прошит по углам конгруэнтный трансплантат, отступя от его края на 2-3 мм.
Б - схема расположения трансплантата за внутренним краем дефекта ТМО и направление нитей после низведения трансплантата в глубину раны.
В - схема наложения дополнительных узловых швов по периметру трансплантата.
На фиг. 7 - схема пластики костного дефекта турецкого седла при трансназальном доступе. Костный конгруэнтный трансплантат установлен эндоселлярно-экстрадурально.
На фиг. 8 - схема пластики костного дефекта ската черепа при трансоральном доступе. Костный конгруэнтный трансплантат установлен экстрадурально, а по краям трансплантата уложена костная стружка.
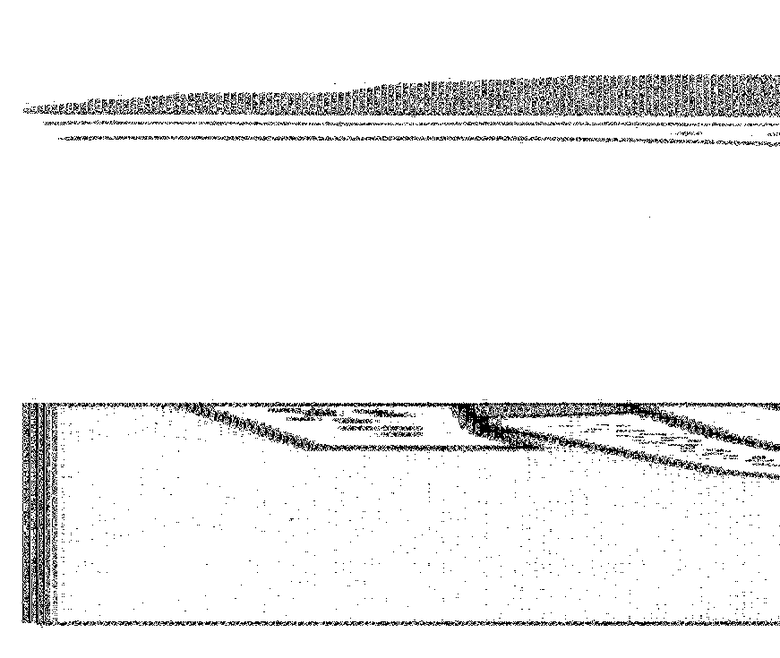
Способ осуществляют следующим образом. После удаления опухоли основания черепа с использованием трансназального и/или трансорального доступа или клипирования аневризмы a.basilaris трансоральным доступом, могут образоваться большие дефекты ТМО, при которых сопоставить края ТМО не представляется возможным. В этих условиях велика вероятность развития таких грозных послеоперационных осложнений, как ликворея, с последующими менингитами и менингоэнцефалитами (фиг. 1, 4, 5). Учитывая размеры дефекта ТМО, производят подготовку конгруэнтного свободного трансплантата, например из широкой фасции бедра или искусственной ТМО, причем размеры трансплантата по вертикали и горизонтали должны быть на 4-6 мм больше размера дефекта ТМО. По краям дефекта ТМО прошивают ее в четырех угловых точках (фиг. 2а, 3, 5, 6а), причем используются двуигловые нити, наиболее оптимальные нити 5-00. Затем прошивают трансплантат в симметричных угловых точках, отступя от его края на 2-3 мм (фиг. 2а, 6а). Нити натягивают, образуя тем самым нити-держалки. Затем трансплантат низводят на нитях-держалках в область дефекта ТМО (фиг. 3, 6б) и фиксируют узловыми швами, используя при этом нити-держалки (фиг. 2б, 6б). При этом наружные края трансплантата оказываются за внутренним краем ТМО основания черепа и перекрывают дефект ТМО со стороны полости черепа, тем самым обеспечивая полную герметизацию полости черепа на его основании (фиг. 2б, 6в).
При больших размерах дефекта ТМО, превышающих в диаметре 10-15 мм, после низведения и фиксации трансплантата в области углов раны, дополнительно по периметру, на стороны дефекта, накладывают швы, фиксирующие трансплантат к краям твердой мозговой оболочки (фиг. 6в). Пластику костного дефекта основания черепа (турецкого седла или ската черепа) производят аутотрансплантатом. При пластике дефекта турецкого седла (при трансназальном доступе) используют конгруэнтный аутотрансплантат, взятый из костной части носовой перегородки и устанавливают трансплантат эндоселлярно-экстрадурально (фиг. 7). При пластике дефекта ската черепа (при трансоральном доступе) используют костную стружку и/или конгруэнтный аутотрансплантат, взятые из гребня подвздошной кости и устанавливают трансплантат экстрадурально, а по краям трансплантата укладывают костную стружку (фиг. 8). При отсутствии возможности использовать костный аутотрансплантат костный дефект закрывают конгруэнтным имплантатом из гидроксиапатита.
Способ внедрен в клиническую практику НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН.
Клинический пример 1. Больной А., 22 лет, И.Б. N 880/2000.
Поступил в 8-е клиническое отделение НИИ нейрохирургии им. акад. Н.Н. Бурденко 29/III-2000 г.
При поступлении жалобы на снижение остроты зрения на левый глаз, сужение полей зрения.
При обследовании в НИИ нейрохирургии: эндокринные нарушения представлены в виде диффузного эутиреоидного увеличения щитовидной железы.
В неврологическом статусе: двигательных и чувствительных нарушений в конечностях нет.
При осмотре окулиста: хиазмальный синдром. VIS OD = 1,0, VIS OS = 0,7.
Поля зрения: битемпоральная гемианопсия. Глазодвигательных нарушений нет. На глазном дне: диски зрительных нервов бледные, справа граница диска не четкая, вены расширены.
На краниограммах: турецкое седло изменено по первичному типу (увеличены размеры, вход расширен, спинка истончена, порозна).
На КТ и МРТ: признаки большой эндо-супраселлярной аденомы гипофиза.
3/IV-2000 г. произведена операция: трансназальное удаление эндо-супраселлярной аденомы гипофиза с использованием эндоскопического контроля. Наркоз интубационный, произведена люмбальная пункция, введено 12 мл воздуха. Положение больного полусидя с поворотом головы налево на 20o. Через левый носовой ход введен носорасширитель и рассечена слизистая оболочка в задних отделах носовой перегородки. Пересечена костная часть носовой перегородки. Листки слизистой оболочки разведены в стороны браншами носорасширителя. Трепанирована пазуха основной кости. Удалена слизистая пазухи. Турецкое седло значительно истончено (до толщины папирусной бумаги), легко трепанировано (фиг. 1а). При пункции полости турецкого седла удалено около 18 мл кистозной жидкости буровато-малинового цвета. Капсула опухоли вскрыта линейным разрезом. Опухоль серо-бурого цвета удалялась при помощи опухолевых ложек, опухолевого пинцета и отсоса. Часть опухоли взята на гистологическое исследование. При удалении супраселлярной части опухоли использован эндоскопический контроль при помощи ригидных 30o и 70o 4 мм эндоскопов. После удаления солидной части капсула опухоли низведена в полость турецкого седла (фиксировано на фото-, видео-, и на экране электронно-оптического преобразователя). Супраселлярная часть опухоли тщательно коагулирована и установлена в "нормальное" положение - между передними и задними клиновидными отростками. Отмечено подозрение на интраоперационную ликворею (фиг. 1б). На ТМО дна турецкого седла образовался большой дефект размером 1,5 х 1,5 см. Края дефекта не сводимы. В связи с этим решено провести пластику свободным аутотрансплантатом. С передне-боковой поверхности правого бедра взят свободный трансплантат широкой фасции бедра. Трансплантат конгруэнтен дефекту ТМО, но больше его на 4-6 мм. Края дефекта ТМО прошиты 4-мя двуигловыми нитями размером 5-00. Затем этими же нитями прошит трансплантат, отступя от его края на 2-3 мм (фиг. 2а). Затем на нитях-держалках трансплантат низведен на область дефекта ТМО (фиг. 3) и фиксирован узловыми швами (фиг. 2б). Эндоселлярно-экстрадурально уложены костные фрагменты носовой перегородки (фиг. 7). Левомицетин в рану. Слизистая установлена на место. Носовая перегородка установлена по средней линии. На слизистую полости носа установлена синтетическая пленка, в носовые ходы установлены воздуховоды и турунды с синтомициновой эмульсией. Операция проводилась под микроскопом, рентгентелевизионным и эндоскопическим контролем.
Гистологическое исследование: аденома гипофиза с редкими митозами и полиморфизмом ядер.
На послеоперационном КТ: опухоль удалена радикально.
При контрольном осмотре ЛОР: нет признаков назальной ликвореи.
В послеоперационном периоде менингеальных симптомов не отмечено. Зрение восстановилось, VIS OU - 1,0. Поля зрения расширились, но сохраняется битемпоральная гемигипопсия. Выписан в удовлетворительном состоянии на 9-е сутки после операции.
Клинический пример 2. Больной А., 38 лет, И.Б. N 2262.
Поступил в нейрохирургическое отделение Главного клинического госпиталя МВД России 13/III-2000 г.
При поступлении жалобы на сильную боль в затылочной области, усиливающиеся при движении головы, онемение правой половины языка, дизартрию.
Головная боль беспокоит с 13-летнего возраста. Усиление болей с января 2000 г.
В неврологическом статусе: нестабильность краниовертебрального сочленения, нарушение глотания и фонации, парез XII-го нерва слева.
На КТ и МРТ: признаки опухоли основания черепа, занимающая область краниовертебрального сочленения, ската черепа, апертуры затылочной кости, переднего полукольца C1 и зубовидного отростка C2, распространяющаяся до C3 позвонка, а также в область ротоглотки. Размер опухоли 55 х 47 х 37 мм. Определяется деструкция ската черепа, переднего полукольца большого затылочного отверстия, мыщелков затылочной кости. Опухоль смещает ствол мозга на бульбарном уровне вправо, а также распространяется в сторону ротоглотки, смещая фарингс кпереди.
28/III-2000 г. произведена операция: трансоральное удаление опухоли основания черепа. Задний окципитоспондилодез.
После предварительного наложения трахеостомы в положении больного на левом боку произведен разрез кожи в затылочно-шейной области длиной около 14 см. Скелетирована затылочная кость, а также дужки и остистые отростки C1-C3 позвонков. Произведен дугообразный разрез мягких тканей на передней поверхности левой голени длиной 10 см. "Z"-образно рассечена надкостница, скелетирована передняя поверхность большеберцовой кости, из которой выпилен трансплантат размерами 2 x 5 см. Надкостница ушита. Швы на рану. Произведен задний окципитоспондилодез аутокостью между затылочной костью и остистым отростком C2 позвонка. Трансплантат дополнительно фиксирован стальной проволокой, проведенной через 2 фрезевых отверстия в затылочной кости и остистый отросток C2 позвонка. Швы на рану. Больной перевернут на спину. Установлен роторасширитель конструкции А.Н. Шкарубо и Ю.К. Трунина. Парамедианно рассечено мягкое небо, которое прошито и взято на нити-держалки. Длиной до 5 см рассечен фарингс, края которого так же взяты на нити-держалки. Обнаружена капсула опухоли серого цвета. Капсула рассечена, обнаружена опухоль гетерогенной плотности, местами плотная, тяжистая, темно-вишневого цвета, обильно кровоснабжаемая, местами практически бессосудистая, желтого цвета. Опухоль удалялась кускованием при помощи пистолетных кусачек, конхотома, отсоса. Часть опухоли взята на гистологическое исследование. Опухоль распространялась до средних отделов ската. В этом месте скат узурирован. Обнаружен костный дефект в нижних отделах ската размером 1,5 х 2 см. Обнаружена ТМО, которая была несколько утолщена. Подозрение на интраоперационную ликворею. Опухоль не разрушала переднее полукольцо C1 позвонка и зубовидный отросток C2 позвонка, однако она распространялась между внутренней поверхностью переднего полукольца C1 и C2 позвонков. Из этой области опухоль удалялась при помощи опухолевых ложек, отсоса и конхотома. После удаления опухоли на экране электронно-оптического преобразователя наступило отчетливое просветление (фотодокументировано). Гемостаз. После удаления опухоли на ТМО ската черепа образовался большой дефект размером 1,5 х 1,0 см (фиг. 4). Края дефекта не сводимы. В связи с этим решено провести пластику свободным аутотрансплантатом. С передне-боковой поверхности правого бедра взят свободный трансплант широкой фасции бедра. Трансплантат конгруэнтен дефекту ТМО, но больше его на 4-6 мм. Края дефекта ТМО прошиты 4-мя двуигловыми нитями размером 5-00 (фиг. 5). Затем этими же нитями прошит трансплантат, отступя от его края на 2-3 мм (фиг. 6а). Затем на нитях-держалках трансплантат низведен на область дефекта ТМО и фиксирован узловыми швами (фиг. 6б). Учитывая размеры дефекта ТМО, дополнительно по периметру, на стороны дефекта, наложены швы, фиксирующие трансплантат к краям ТМО (фиг. 6в). Экстрадурально установлен конгруэнтный костный аутотрансплантат, взятый из гребня подвздошной кости, а по краям трансплантата уложена костная кружка (фиг. 8). Наложены послойные швы на фарингс и на мягкое небо. Установлен фиксирующий воротник.
Гистологическое исследование: хордома.
На послеоперационном КТ: опухоль удалена радикально. Стояние трансплантата правильное, стабилизация хорошая. Сохраняется узурация мыщелков затылочной кости.
При контрольном осмотре ЛОР: нет признаков оральной ликвореи. Полностью восстановилось глотание и фонация.
В послеоперационном периоде менингеальных симптомов не отмечено.
Полный регресс неврологической симптоматики. Голова фиксирована воротником жесткой фиксации. Выписан в удовлетворительном состоянии на 17 сутки после операции.
Таким образом, предлагаемый способ позволяет достигнуть значительного качественного улучшения результатов хирургического лечения опухолей основания черепа, с использованием трансназального и/или трансорального доступов, обеспечивает надежную герметизацию и пластику полости черепа, при больших не сопоставимых дефектах ТМО, восстанавливает целостность резецированных костных структур, предупреждает возможные грозные послеоперационные осложнения в виде ликвореи, с последующими менингитами и менингоэнцефалитами.
Источники информации
1. Шкарубо А.Н. // Дизэмбриогенетические опухоли селлярно-сфеноидальной локализации (клиника, диагностика, трансназально-трансфеноидальная микрохирургия). - Кандид. диссер. - М., - 1994, - 228 с.
2. Трунин Ю.К., Шкарубо А.Н., Красноперов И.В., Туркин А.М., Белова Т.В. // Трансоральное удаление хордомы ската черепа. - Вопросы нейрохирургии. - 1994. - N 1. - С. 34-36.
3. Патент Российской Федерации N 2144326, кл. A 61 B 17/00, 17/03, 2000.




Изобретение относится к медицине, а именно к нейрохирургии, и может быть использовано при хирургическом лечении опухолей основания черепа. Производят пластику дефекта твердой мозговой оболочки (ТМО) свободным конгруэнтным трансплантатом. В качестве трансплантата используют широкую фасцию бедра или пластический материал, например искусственную твердую мозговую оболочку. Прошивают ТМО основания черепа в области дефекта по ее краю в четырех угловых точках нитями-держалками. Одним из концов каждой нити-держалки симметрично прошивают конгруэнтный трансплантат, отступая от его края на 2 - 3 мм, причем размеры трансплантата по вертикали и горизонтали должны быть на 4 - 6 мм больше размера дефекта ТМО, затем трансплантат низводят на нитях-держалках к области дефекта ТМО. Края трансплантата при этом перекрывают края дефекта ТМО со стороны полости черепа. Фиксируют трансплантат в данном положении узловыми швами, при этом для фиксации используют нити-держалки. При больших размерах дефекта ТМО, превышающих в диаметре 10 - 15 мм, после низведения и фиксации трансплантата в области углов раны нитями-держалками, дополнительно по периметру, на стороны дефекта накладывают швы, фиксирующие трансплантат к краям ТМО. Костный дефект основания черепа обычно закрывают конгруэнтным аутотрансплантатом. Дефект турецкого седла (при трансназальном доступе) закрывают костной частью носовой перегородки, а при дефекте ската черепа (при трансоральном доступе) используют костную стружку и/или конгруэнтный аутотрансплантат, взятый из гребня подвздошной кости. При отсутствии возможности использовать костный аутотрансплантат, костный дефект закрывают имплантатом из гидроксиапатита. Способ позволяет улучшить результаты хирургического лечения опухолей основания черепа, обеспечивает надежную герметизацию полости черепа, восстанавливает резецированные костные структуры, предупреждает осложнения в раннем и позднем послеоперационных периодах, в виде ликвореи, с последующими менингитами и менингоэнцефалитами. 1 с. и 5 з.п. ф-лы, 8 ил.
| ИНСТРУМЕНТ ДЛЯ НАПРАВЛЕНИЯ И ФОРМИРОВАНИЯ УЗЛОВ ШОВНОГО МАТЕРИАЛА В УЗКОЙ И ГЛУБОКОЙ РАНЕ И СПОСОБ ЕГО ИСПОЛЬЗОВАНИЯ | 1999 |
|
RU2144326C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОВРЕЖДЕНИЙ ТВЕРДОЙ МОЗГОВОЙ ОБОЛОЧКИ ПЕРЕДНЕЙ ЧЕРЕПНОЙ ЯМКИ И КРЫШИ ОРБИТЫ | 1993 |
|
RU2109487C1 |
| КОНОВАЛОВ А.Н | |||
| и др | |||
| Хирургия основания черепа | |||
| - В журн.: Вопросы нейрохирургии | |||
| - М.: Медицина, 1998, 4, с.3-9. | |||
Авторы
Даты
2001-10-20—Публикация
2000-07-10—Подача