Предлагаемое изобретение относится к области медицины, а именно к кардиологии, и может быть использовано для включения в традиционною схему лечения больных с хронической сердечной недостаточностью (H-I, Н-IIА, Н-IIБ), в основе которой лежит ишемическая болезнь сердца (50,3% от других причин ХСН).
На протяжении последних десятилетий подходы к лечению хронической сердечной недостаточности (ХСН) претерпели значительные изменения. Интересно также, что и способы лечения ХСН в различных странах Европы отличаются друг от друга. Эти различия возникают из-за разнообразия этиологии ХСН, ресурсов здравоохранения и исторически сложившегося отношения к применению различных лекарственных средств. Поиск новых подходов к лечению больных ХСН привел к тому, что в 1998 году β-адреноблокаторы становятся полноправным четвертым классом препаратов, рекомендованных для лечения ХСН (Доклад рабочей группы по проблеме сердечной недостаточности Европейского Общества Кардиологов). Они должны использоваться совместно с традиционной тройственной терапией ингибиторами АПФ (ангиотензинпревращающего фермента), диуретиками и гликозидами. Тем не менее, на сегодняшний день полностью изучены и применяются в комплексной терапии ХСН только такие β-адреноблокаторы, как: карведилол, бисопролол, метопролол. Положительные результаты использования, β-адреноблокаторов в лечении больных ХСН были достигнуты за счет подгруппы больных с неишемической этиологией ХСН. Назначение β-адреноблокаторов больным с ХСН начиналось с минимальной терапевтической дозы с последующим ее титрованием, при отсутствии побочных реакций, выраженной брадикардии и гипотонии (результаты даны в табл. 1).
Положительные результаты применения кардиоселективных β-адреноблокаторов в лечении больных ХСН, таких как карведилол, бисопролол, метопролол доказаны в многоцентровых исследованиях. Однако, по отдельным литературным данным отмечены и отрицательные стороны в применении кардиоселективных β-адреноблокаторов. Необходимо отметить, что кардиоселективные β-адреноблокаторы не полностью закрывают одно из звеньев ХСН, а именно активацию симпатико-адреналовой системы (САС) и ренин-ангиотензин-альдостероновой системы (РААС). Причем изучение роли различных нейрогормональных факторов (ренина, ангиотензина II, адреналина, норадреналина, альдостерона, предсердного натрийуретического гормона) в прогрессировании сердечной недостаточности показало существование прямой зависимости между увеличением содержания в крови катехоламинов и последующей смертностью больных. Связано это с тем, что гиперкатехоламинемия, возникающая при ХСН в ответ на снижение сердечного выброса, вызывает целый ряд миокардиальных и гемодинамических нарушений:
1. Прямое кардиотоксическое действие катехоламинов на миокард, сопровождающееся дисфункцией и некрозом кардиомиоцитов.
2. Уменьшается плотность β-адренорецепторов миокарда, изменяется соотношение β1- и β2- адренорецепторов с 75/25 до 60/40 и нарушается их сопряжение с аденилатциклазой, что приводит к снижению способности катехоламинов стимулировать механическую функцию сердца. Также нарушается способность нервных терминалей сердца синтезировать норадреналин.
3. Гиперкатехоламинемия провоцирует ишемию миокарда за счет тахикардии, вазоконстрикции и гипертрофии кардиомиоцитов
4. Провокация аритмий.
При использовании кардиоселективных β-адреноблокаторов в лечении больных ХСН не происходит блокады β2-адренорецепторов, но через них, так же как и через β1-рецепторы, реализуется гиперкатехоламинемия. Учитывая, что количесттво β2-адренорецепторов при ХСН возрастает, следовательно, более полная классическая блокада β1 и β2 адренорецепторов неселективными бета-адреноблокаторами наиболее полно нивелирует гиперкатехоламинемию у больных с ХСН.
Кроме того, использование кардиоселективных β1-адреноблокаторов в лечении больных ХСН является малодоступным многим российским пациентам за счет необеспеченности большинства лечебных учреждений этими препаратами и их высокой стоимостью.
Наиболее близким техническим решением к заявленному является описание статьи "Лечение сердечной недостаточности: инотропная стимуляция или разгрузка сердца", в журнале "Кардиология", N 12, 1995 год, стр.4-12.
В статье говорится о применении неселективного β-адреноблокатора пропранолола (синонимы: анаприлин, обзидан, индерал и др.) у больных после острого инфаркта миокарда. Было выявлено, что в первые 30 дней лечения наблюдалось 36 эпизодов обострения декомпенсации на β-адреноблокаторе и лишь 23 - в группе плацебо (К. Chadda et al., 1986). В исследовании ВНАТ пропранолол назначался в высокой стартовой дозе 80-120 мг/сут. В исследовании А.И. Казанской и Н. М. Мухарлямова пропранолол также использовался в дозе 80-120 мг/сут в комплексном лечении ХСН, и были получены положительные результаты, но в этом исследовании наблюдались пациенты ХСН с некоронарогенными поражением миокарда.
Целью предлагаемого изобретения является повышение эффективности лечения больных ХСН на фоне ишемической болезни сердца (ИБС).
Поставленная цель достигается тем, что в способе лечения больных ХСН, заключающемся в инструментальном исследовании функционального состояния сердца, и на фоне клинически подобранного лечения определяют: конечно-диастолический объем (КДО), конечно-систолический объем (КСО), общую фракцию выброса (ФВ%) левого желудочка сердца, диастолический резерв (ΔЕ/А), и на основании этих показаний больному назначают ингибиторы АПФ, мочегонные и β-адреноблокатор. Согласно изобретению, в качестве β-адреноблокатора больному назначают пропранолол (анаприлин) в суточной дозе 10-20 мг.
Именно использование и назначение больному в качестве β-адреноблокатора пропранолола в суточной дозе 10-20 мг обеспечивает выполнение поставленной цели и повышает эффективность в комплексной терапии лечения больных ХСН на фоне ИБС.
Сравнение заявленного технического решения с прототипом позволило установить соответствие их критерию "новизна". При изучении других известных технических решений в данной области технические признаки, отличающие заявляемое изобретение от прототипа, не были выявлены и поэтому они обеспечивают заявляемому техническому решению соответствие критерию "существенные отличия".
Пропранолол является β-адреноблокатором, действующим как на β1-, так и на β2-адренорецепторы (неизбирательного действия, т.е. не кардиоселективный), без внутренней симпатомиметической активности.
Выпускается пропранолол в таблетках по 10 и 40 мг, в ампулах по 1-5 мл 1% раствора (1 и 5 мг соответственно) и в капсулах пролонгированного действия. Нами использовалась таблетированная форма препарата с дозировкой 10 мг.
Пропранолол - это липофильный β-адреноблокатор. При приеме внутрь быстро всасывается из желудочно-кишечного тракта, достигая высокой концентрации в крови уже через 1-1,5 ч. Продолжительность действия обычных таблеток и капсул - от 6 ч и более. Период полувыведения равен 2-5 ч, но при длительном, непрерывном приеме может увеличиваться до 7 ч. Весьма важно, что при длительном применении препарата его действие после каждого приема обычно становится более продолжительным. Это зависит от того, что в организме из пропранолола образуется активный нетоксичный метаболит - сульфатный эфир 4-гидроксипропранолола (Справочник по клинической фармакологии и фармакотерапии, под ред. проф. И.С.Чекмана, проф. А.П.Пелещука, проф. О.А.Пятака, 1987 г.), концентрация в крови при приеме внутрь в 4 раза больше, чем самого пропранолола. Этот метаболит оказывает существенное влияние на конечный клинический эффект пропранолола. Сульфатный эфир 4-гидроксипропранолола вследствие высокой липофильности проникает через клеточные мембраны и накапливается в тканях. Попадая затем с желчью в кишечник, метаболит может деконъюгироваться. Высвобождающийся при этом пропранолол в кишечнике реабсорбируется и возникает так называемая кишечно-печеночная рециркуляция пропранолола. В результате этих процессов период полувыведения 4-гидроксипропранолола, а следовательно, и реальный период полувыведения самого пропранолола увеличивается до 12 ч. Этим в определенной степени объясняются клинические эффекты препарата при двукратном его приеме в течение суток (Горбачев В.В. Недостаточность кровообращения, 1999 г., с. 417-418).
Нами была обследована группа больных мужского пола. В группу вошли 16 пациентов (средний возраст - 56,1 лет) с ХСН на фоне ИБС, которые находились на амбулаторном наблюдении и лечении. У 13 больных в прошлом перенесенный инфаркт миокарда. Диагноз основного заболевания выставлялся с учетом объективных и лабораторно-инструментальных данных. Степень тяжести сердечной недостаточности определялась на основании критериев отечественной классификации Василенко и Стражеско. Согласно данной классификации, стадию H-I имели 5 больных, у которых одышка, сердцебиение, слабость возникали только при физической нагрузке, а в покое эти симптомы исчезали. Стадию H-IIА - 7 больных, у которых признаки сердечной недостаточности в покое выражены умеренно, толерантность к физической нагрузке снижена. Имеются нарушения гемодинамики в малом круге кровообращения, приступы сердечной астмы. Стадию Н-IIБ - 4 пациента, у которых наблюдались выраженные признаки сердечной недостаточности в покое, тяжелые гемодинамические нарушения в малом и в большом кругах кровообращения, проявляющиеся частыми приступами кардиальной астмы и отеками.
Исключались больные с острыми и хроническими (в фазе обострения) заболеваниями желудочно-кишечного тракта, органов мочевыделительной, эндокринной и дыхательной систем, онкопатологией.
После оценки клинической и инструментальной картины больным с ХСН назначались ингибиторы АПФ до максимально переносимой дозы (Б. А. Сидоренко, Д. В. Преображенский, 1999 г.), мочегонный препарат гипотиазид в дозе 12,5 мг в сутки (М.С. Кушаковский, 1998) и неселективный β-адреноблокатор пропранолол (анаприлин) в дозе 10-20 мг в сутки в два приема
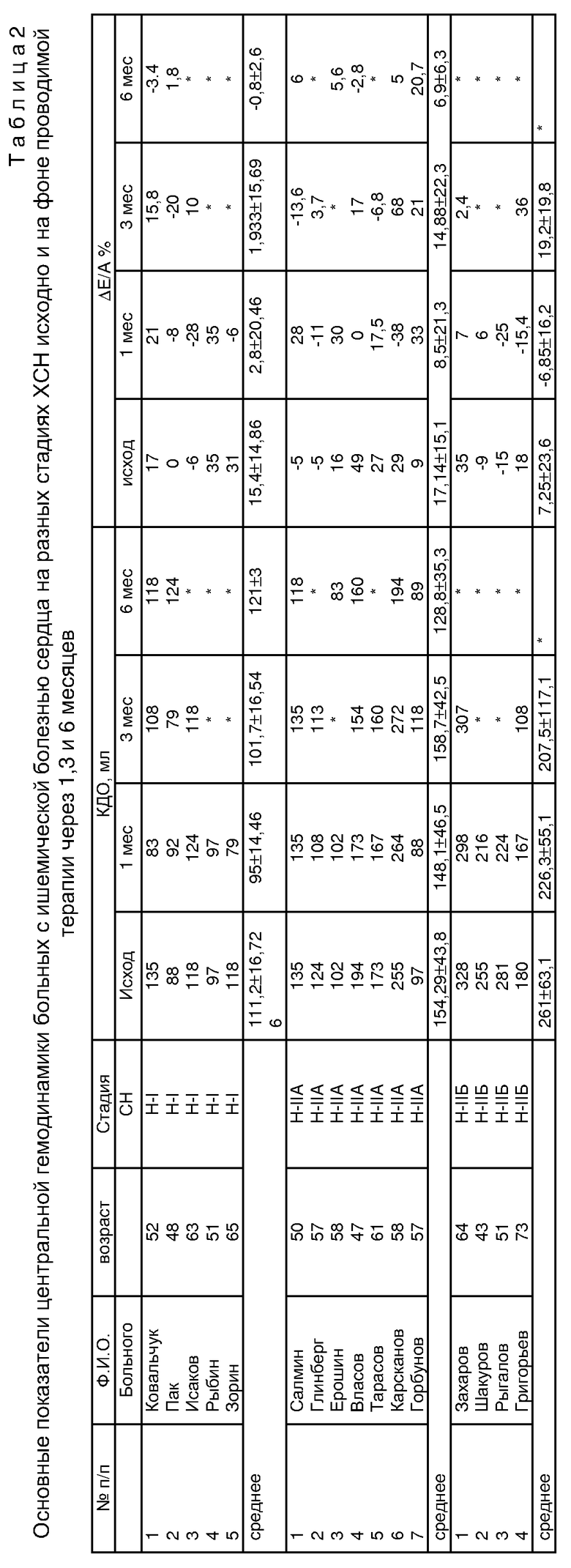
Эффективность лечения оценивалась через 1, 3 и 6 месяцев, по динамике жалоб, данных клинического осмотра, которые фиксировались в индивидуальных картах динамического наблюдения, а также по изменению центральной гемодинамики. Внутрисердечную гемодинамику у больных с ХОТ изучали с помощью допплер-эхокардиографии в одно- и двухмерном режиме на аппарате фирмы "SDU-500C" с частотой датчика 2,5 МГц, с использованием импульсного допплера. Измеряли ФВ (%) левого желудочка, КДО и КСО левого желудочка до нагрузки, диастолический резерв ΔЕ/А (%), получаемые при проведении антиортостатической нагрузки путем пассивного наклона туловища из горизонтального положения вниз головой на 10o, с последующим возвратом в исходное положение.
Клинический пример 1
1. Больной В., 47 лет. Диагноз: Ишемическая болезнь сердца, стенокардия напряжения, III функциональный класс. Постинфарктный кардиосклероз (1994 г. ). Гипертоническая болезнь II ст. Н-IIА. Предъявлял жалобы на ангинозные боли, одышку, сердцебиение, редко возникающие приступы кардиальной астмы. С целью объективизации клинических данных, полученных при опросе и осмотре больного, ему проведено исследование с использованием предложенного способа.
Больной уложен на спину на специальный функциональный стол и находится в состоянии покоя в течение 5 мин. Затем на область сердца в парастернальном доступе устанавливают датчик ультразвукового аппарата (частота датчика 2,5 МГц). Под контролем двухмерного изображения, с помощью М-режима сканируют сердце через полость левого желудочка и определяют конечно-диастолический (КДР, мм) и конечно-систолический (КСР, мм) размеры левого желудочка. Далее по таблице Тейхольца рассчитываем конечно-диастолический объем (КДО, мл) и конечно-систолический объем, фракцию выброса (ФВ, %) левого желудочка. Затем датчик аппарата устанавливают на верхушку сердца (апикальный доступ, позиция четырехкамерного сердца) и с помощью импульсного допплера регистрируют пики трансмитрального кровотока (пик Е, м/с, пик А, м/с), рассчитываем их соотношение (Е/Аисх, у.е.). Осуществлен пассивный наклон туловища пациента вниз головой на 10o. Через 3 мин проведена повторная регистрация пиков трансмитрального кровотока (пик Е, пик А) и рассчитано их соотношение (Е/А, у.е. ).
Результаты измерения: отношение пиков трансмитрального кровотока исходно и на высоте нагрузки. На основании данных отношения Е/А исходно и на высоте нагрузки рассчитываем диастолический резерв ΔЕ/А % по формуле: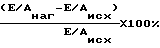
После этого пациенту назначается комбинированная терапия по поводу ХСН, которую он получает в течение 6 месяцев: капотен 1 таб. (25 мг) 3 раза в день (ингибитор АПФ), гипотиазид 12,5 мг утром (мочегонный), пропранолол (анаприлин) 1/2 таб. (10 мг) 2 раза в сутки (β-адреноблокатор).
Результаты клинической оценки лечения были подтверждены данными повторных эхокардиографических исследованиях через 1, 3 и 6 месяцев терапии.
Конечно-диастолический объем левого желудочка в покое исходно - 194 мл, через 1 месяц - 173 мл, через 3 месяца - 154 мл, через 6 месяцев - 160, конечно-систолический объем исходно - 102 мл, через 1 месяц - 108, 3 месяца - 70 мл, через 6 месяцев - 47 мл, фракция выброса левого желудочка в покое 47, 38, 55, 71% соответственно. Диастолический резерв составил исходно (1,13-0,76/0,76)•100%= 49, через 1 месяц (1,3-1,3/1,3)•100%= 0, через 3 месяца (1,19-1,02/1,02)•100%=17, через 6 месяцев (1,03-1,06/1,06)•100%=-2,8.
В результате проведенных нами исследований, при оценке состояния пациентов в динамике зарегистрировано уменьшение показателей КСО, КДО, АЕ/А и соответственно увеличение ФВ, что свидетельствует об эффективности терапии больных ХСН на фоне ИБС β-блокатором-пропранололом (анаприлином) в минимальной терапевтичекой дозе (10-20 мг в сутки), в комплексе к традиционной схеме лечения (ингибиторы АПФ и мочегонные).
Кроме того, необходимо подчеркнуть, что по данным литературы, уменьшение КСО является независимым предиктором благоприятного прогноза у больных с ХСН (White H.D, 1987; Shaw L. J et al., 1996; Peterson E.D. et al., 1997), это и наблюдается в данном клиническом примере.
Клинический пример 2
Больной Г., 57 лет. Диагноз: Ишемическая болезнь сердца, стенокардия напряжения, III функциональный класс. Гипертоническая болезнь II ст. Н-IIА. Предъявлял жалобы на ангинозные боли, одышку, слабость, сердцебиение, редко возникающие приступы кардиальной астмы. С целью объективизации клинических данных, полученных при опросе и осмотре больного, ему проведено исследование с использованием предложенного способа.
Больной уложен на спицу на специальный функциональный стол и находится в состоянии покоя в течение 5 мин. Затем на область сердца в парастернальном доступе устанавливают датчик ультразвукового аппарата (частота датчика 2,5 МГц). Под контролем двухмерного изображения, с помощью М-режима сканируют сердце через полость левого желудочка и определяют конечно-диастолический (КДР, мм) и конечно-систолический (КСР, мм) размеры левого желудочка Далее по таблице Тейхольца рассчитываем конечно-диастолический объем (КДО, мл) и конечно-систолический объем, фракцию выброса (ФВ, %) левого желудочка. Затем датчик аппарата устанавливают на верхушку сердца (апикальный доступ, позиция четырехкамерного сердца) и с помощью импульсного или постоянного допплера регистрируют пики трансмитрального кровотока (пик Е м/с, пик А м/с), рассчитываем их соотношение (Е/Аисх, у.е.). Осуществлен пассивный наклон туловища пациента вниз головой на 10o. Через 3 мин проведена повторная регистрация пиков трансмитрального кровотока (пик Е, пик А) и рассчитано их соотношение (Е/А, у.е. ).
Результаты измерения: отношение пиков трансмитрального кровотока исходно и на высоте нагрузки. На основании данных отношения Е/А исходно и на высоте нагрузки рассчитывают диастолический резерв ΔЕ/А % по формуле: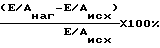
После этого пациенту назначается комбинированная терапия по поводу ХСН, которую он получает в течение 6 месяцев: капотен 1/4 таб. (25 мг) 3 раза в день (ингибитор АПФ), гипотиазид 12,5 мг утром (мочегонный), пропранолол (анаприлин) 1 таб. (10 мг) 2 раза в сутки (β-адреноблокатор).
Результаты клинической оценки лечения были подтверждены данными повторных эхокардиографических исследований через 1, 3 и 6 месяцев терапии, конечно-диастолический объем левого желудочка в покое исходно - 97 мл, через 1 месяц - 88 мл, через 3 месяц - 118 мл, через 6 месяцев - 83, конечно-систолический объем исходно - 35 мл, через 1 месяц - 32, 3 месяца - 51 мл, через 6 месяцев - 27 мл, фракция выброса левого желудочка в покое 64, 64, 57, 67% соответственно. Диастолическии резерв составил исходно (1,2-1,1/1,1)•100%= 9, через 1 месяц (1,2-0,9/0,9)•100%= 33, через 3 месяца (1,66-1,37/1,37)•100%=21, через 6 месяцев (1,4-1,16/1,16)•100%-20,7.
В результате проведенных нами исследований, при оценке состояния пациентов в динамике зарегистрировано уменьшение показателей КСО, КДО, ΔЕ/А и соответственно увеличение ФВ, что свидетельствует об эффективности терапии больных ХСН на фоне ИБС β-блокатором-пропранололом (анаприлином) в минимальной терапевтической дозе (10-20 мг в сутки), в комплексе к традиционной схеме лечения (ингибиторы АПФ и мочегонные).
Кроме того, необходимо подчеркнуть, что по данным литературы, уменьшение КСО является независимым предиктором благоприятного прогноза у больных с ХСН (White H.D., 1987; Shaw L. J et al., 1996; Peterson E.D. et al., 1997), это и наблюдается в данном клиническом примере.
Клинический пример 3
Больной X., 67 лет. Диагноз: Ишемическая болезнь сердца, стенокардия напряжения, III функциональный класс. Постинфарктный кардиосклероз (1986 г.). Гипертоническая болезнь II ст. H-IIA. Предъявлял жалобы на ангинозные боли, одышку, сердцебиение, возникающие приступы кардиальной астмы, слабость. С целью объективизации клинических данных, полученных при опросе и осмотре больного, ему проведено исследование с использованием предложенного способа.
Больной уложен на спину на специальный функциональный стол и находится в состоянии покоя в течение 5 мин. Затем на область сердца в парастернальном доступе устанавливают датчик ультразвукового аппарата (частота датчика 2,5 МГц). Под контролем двухмерного изображения, с помощью М-режима сканируют сердце через полость левого желудочка и определяют конечно-диастолический (КДР, мм) и конечно-систолический (КСР, мм) размеры левого желудочка. Далее по таблице Тейхольца рассчитывают конечно-диастолический объем (КДО, мл) и конечно-систолический объем (КСО, мл), фракцию выброса (ФВ, %) левого желудочка. Затем датчик аппарата устанавливают на верхушку сердца (апикальный доступ, позиция четырехкамерного сердца) и с помощью импульсного или постоянного допплера регистрируют пики трансмитрального кровотока (пик Е, м/с, пик А, м/с), рассчитывают их соотношение (Е/Аисх, у.е.). Конечно-диастолический объем левого желудочка в покое исходно - 345 мл, конечно-систолический объем исходно - 239 мл, фракция выброса левого желудочка в покое 30% соответственно.
Осуществлен пассивный наклон туловища пациента вниз головой на 10o. Через 3 мин проведена повторная регистрация пиков трансмитрального кровотока (пик Е, пик А) и рассчитано их соотношение (Е/Анаг, у.е.).
Результаты измерения: отношение пиков трансмитрального кровотока исходно и на высоте нагрузки. На основании данных отношения Е/А исходно и на высоте нагрузки рассчитываем диастолический резерв Δ Е/А % по формуле:
Диастолический резерв составил исходно (0,72-0,63/0,63)•100%=14,3.
Затем пациенту назначается комбинированная терапия по поводу ХСН, которую он получал в течение 2 недель: энап 1 таб. (10 мг) 2 раза в день (ингибитор АПФ), гипотиазид 12,5 мг утром (мочегонный), анаприлин 1 таб. (40 мг) 3 раза в сутки, (120 мг в сутки) (β-адреноблокатор).
Такая комбинированная терапия с высокой дозой β-адреноблокатора вызвала у больного декомпенсацию хронической сердечной недостаточности, по поводу которой его госпитализировали спустя 7 дней от начала терапии. В связи с этим пропранолол (анаприлин) в суточной дозировке 120 мг был отменен и в дальнейшем такие высокие дозы β-адреноблокаторов не использовались.
Данный клинический пример подтверждает литературные данные об отрицательном влиянии β-адреноблокаторов в обычных терапевтических дозах у больных с ХСН.
Результаты приведены в табл. 2, 3.
Источники информации
1. М. С. Кушаковский. Хроническая застойная сердечная недостаточность. Идиопатические кардиомиопатии. Санкт-Петербург, 1998.
2. В.В. Горбачев. Недостаточность кровообращения. Минск, 1999.
3. Н.М. Мухарлямов. Лечение хронической сердечной недостаточности. Москва, 1985.
4. Б. А. Сидоренко, Д.В. Преображенский. Лекарственные средства, применяемые при лечении хронической сердечной недостаточности. Кардиология, 1995, с.79-92.
5. В.Ю. Мареев. Лечение сердечной недостаточности: инотропная стимуляция или разгрузка сердца. Кардиология, 12, 1995, с. 4-12.
6. Б. А. Сидоренко. Карведилол и другие β-адреноблокаторы при лечении хронической сердечной недостаточности. Кардиология, 1, 1998, с. 66-71.
7. С.И. Терещенко. Клинико-гемодинамическая эффективность карведилола у больных застойной сердечной недостаточностью. Кардиология, 2, 1998, с. 43-46.
8. Новый подход к лечению хронической сердечной недостаточности. (Научно-практическая конфиренция). Кардиология, 4, 1998, с. 88-96.
9. Отчет о 1 Международном симпозиуме "Сердечная недостаточность: механизмы и лечение". Научная жизнь, 1989, с. 108-111.
10. Ю.М. Лопатин, Ю.Н. Беленков и соат. Возможности и проблемы применения бета-адреноблокаторов при хронической сердечной недостаточности. Тер. Архив, 9, с. 85-88.
11. Ингибиторы ангиотензинпревращающего фермента: тактика клинического применения и перспективы использования. Кардиология, 5, 1999, с. 85-95.
12. Лечение сердечной недостаточности. (Рекомендации рабочей группы по изучению сердечной недостаточности Европейского Общества Кардиологов), апрель, 1999.



Изобретение относится к медицине, а именно к кардиологии. Для этого больному вводят пропранолол в суточной дозе 10-20 мг, гипотиазид 12,5 мг в сутки и ингибитор АПФ до максимально переносимой дозы. Способ обеспечивает эффект лечения сочетанной патологии при уменьшении побочных эффектов терапии. 3 табл.
Способ лечения хронической сердечной недостаточности у больных ишемической болезнью сердца, включающий введение пропранолола, отличающийся тем, что используют пропранолол в суточной дозе 10-20 мг наряду с введением ингибиторов ангиотензинпревращающего фермента до максимально переносимой дозы и гипотиазида в дозе 12,5 мг в сутки.
| МАРЕЕВ В.Ю | |||
| Лечение сердечной недостаточности: инотропная стимуляция или разгрузка сердца | |||
| - Кардиология, 1995, №12, с.4-12 | |||
| ЛЕКАРСТВЕННОЕ СРЕДСТВО, СТИМУЛИРУЮЩЕЕ ЭРИТРОИДНЫЙ РОСТОК КРОВЕТВОРЕНИЯ ПРИ ЦИТОСТАТИЧЕСКИХ МИЕЛОДЕПРЕССИЯХ | 1992 |
|
RU2061475C1 |
| RU 93047438 А1, 20.06.1996 | |||
| Лечение сердечной недостаточности | |||
| Рекомендации рабочей группы по изучению сердечной недостаточности Европейского общества кардиологов, Апрель, 1999. | |||
Авторы
Даты
2003-10-10—Публикация
2000-01-26—Подача