Изобретение относится к медицине, хирургии, может быть использовано при оперативном лечении осложненных форм язвенной болезни желудка, ДПК, опухолей выходного отдела желудка, а также других заболеваний, требующих выполнения высоких дистальных резекций желудка.
Известен способ дистальных резекций желудка, который заключается в формировании трубки из культи желудка и наложении поперечного гастроеюнального анастомоза /Жерлов Г.К., Баранов А.И., Гибадулин Н.В., “Пилорусмоделирующие и пилоруссохраняющие резекции желудка” - М: М3 Пресс, 2000, с.254/.
Однако при осуществлении известного способа не учитывается моделирование спиральных мышечных волокон, играющих основную роль в моторно-эвакуаторной функции переходного отдела желудка и тонкой кишки /Колесников Л.Л., “Сфинктеральный аппарат человека”, - Санкт -Петербург, 2000, 46-61 с./.
По мнению ряда авторов, без формирования или учета структуры спиральных мышечных волокон создать совершенный сфинктеральный аппарат желудочно-кишечного тракта не представляется возможным / Байтингер В.Ф., Сакс Ф.Ф., Ефимов Н.П., Задорожный А.А. “Структурно-функциональные особенности сфинктеральных аппаратов пищеварительного тракта”. - Сибирский Государственный медицинский университет. Томск, 1994. - 21-23 с./.
Поэтому естественно предположить, что использование известного способа не создает условия для адекватного пищеварения в послеоперационном периоде и не будет гарантом профилактики отдаленных постгастрорезекционных осложнений.
Изобретение направлено на решение задач - предупреждение развития постгастрорезекционных осложнений и создание условий для вращательно-поступательного движения желудочного содержимого в тонкую кишку, чем достигается адекватность и достаточность пищеварения после высоких дистальных резекций желудка.
Эта задача достигается тем, что согласно способу резекции желудка, в переходе культя желудка - начальный отдел тонкой кишки создают механизм закручивания желудочной трубки, получив структуру, аналогичную по функции структуре гастродуоденального перехода.
Сущность изобретения: удаляют 1/2-4/5 дистального отдела желудка, формируют на выходе из культи трубку и накладывают анастомоз с дистальным отделом двенадцатиперстной кишки (ДПК). Новым в способе является то, что на выходе из культи создают замыкательный аппарат путем вращения стенок желудка по часовой стрелке на величину угла 45-135° и закручивания их в трубку. Сформированный таким образом замыкательный аппарат моделирует физиологический механизм транспортировки систем живого организма.
Создавая условия для вращательно-поступательного движения пищи из культи желудка в тонкую кишку обеспечивают качество пищеварения.
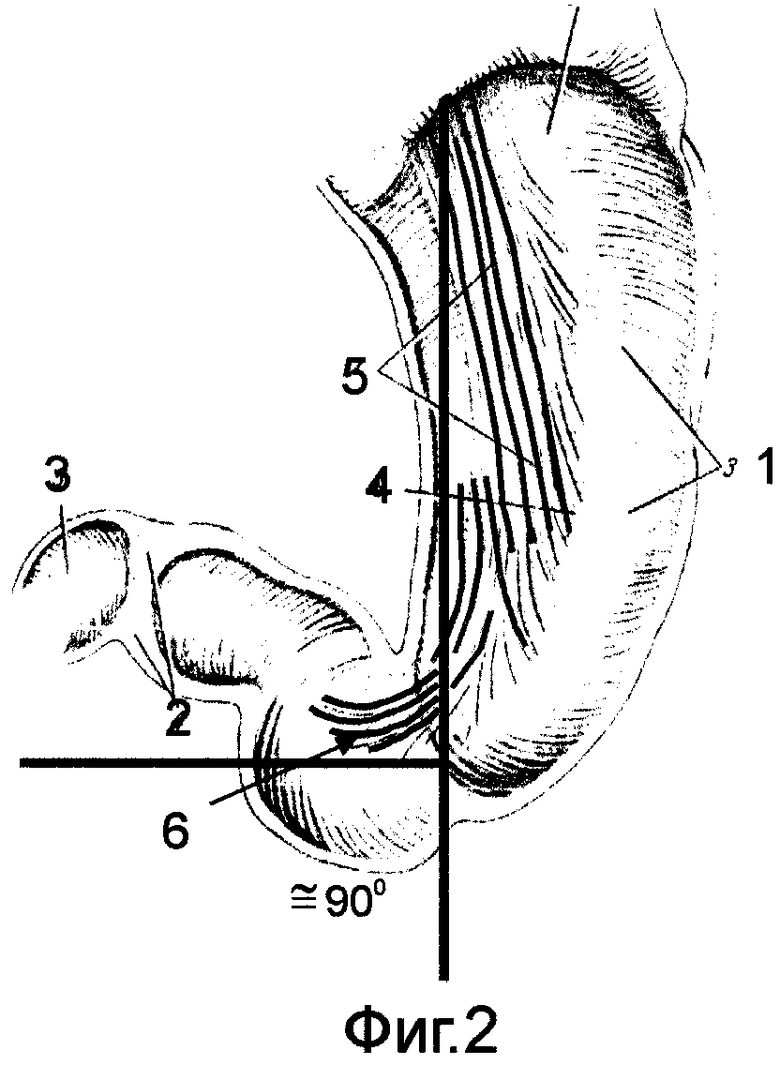
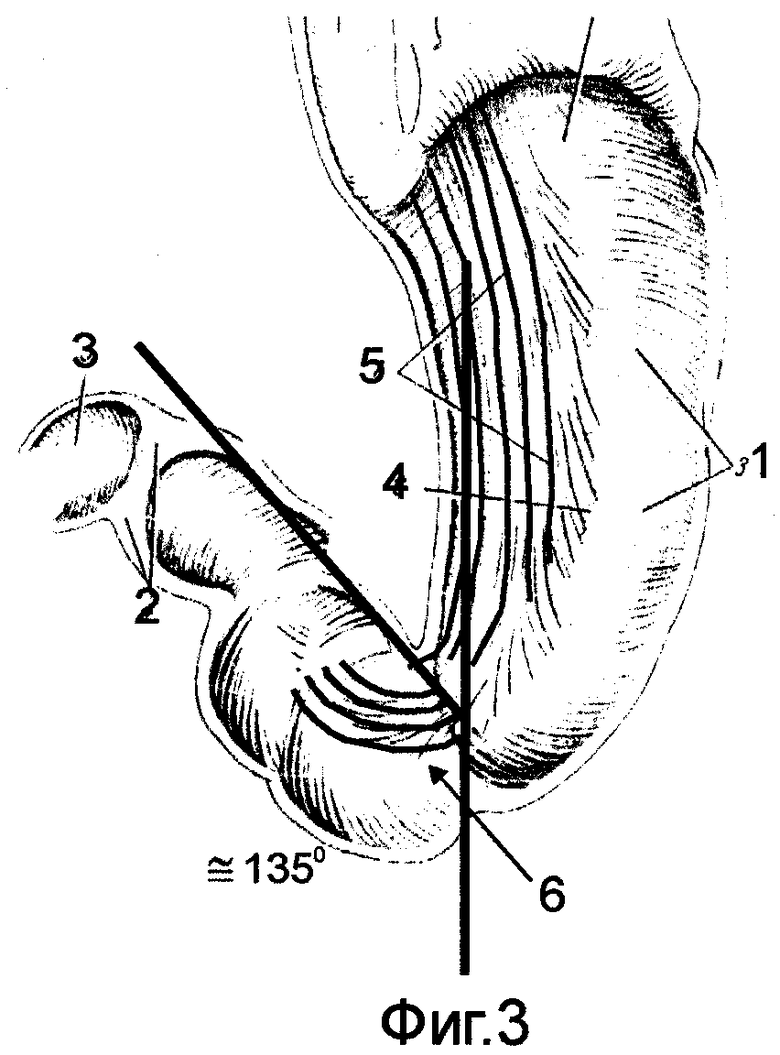
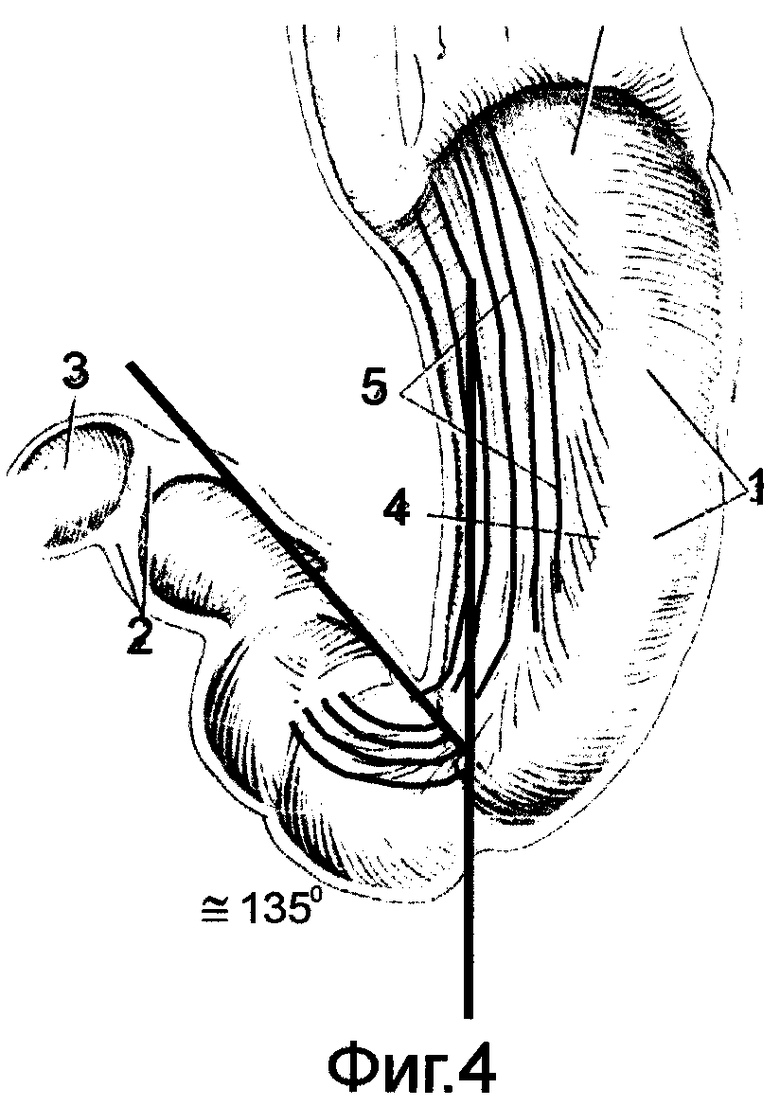
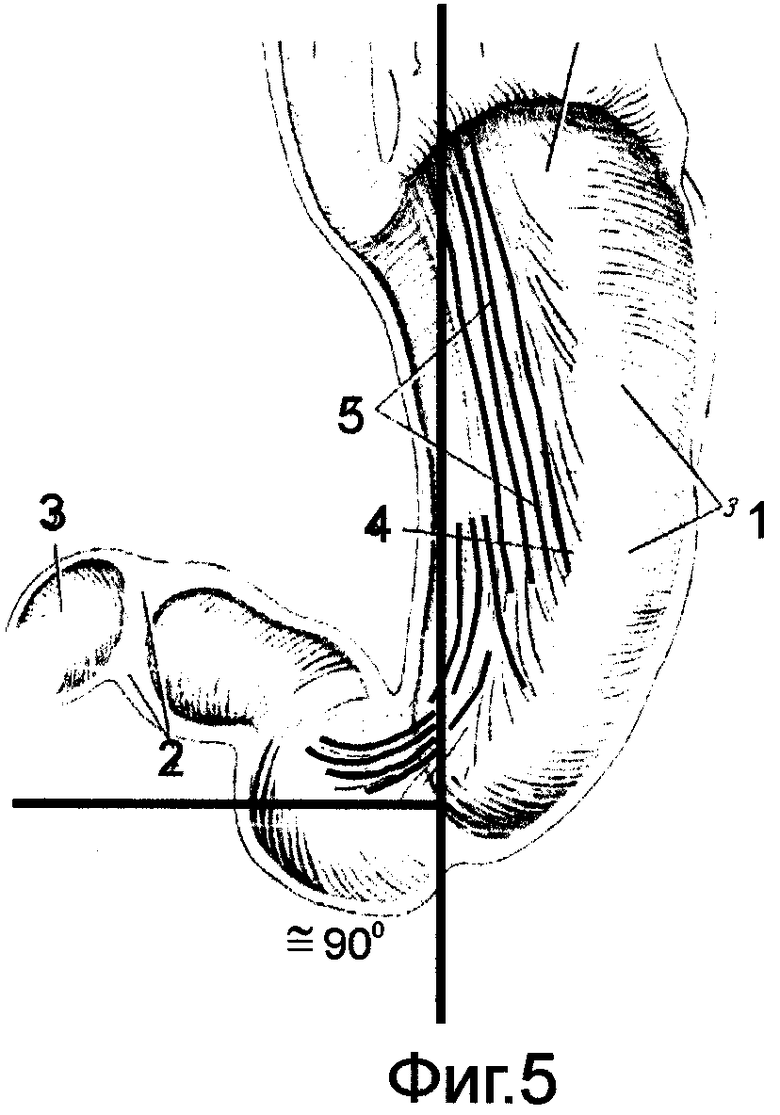
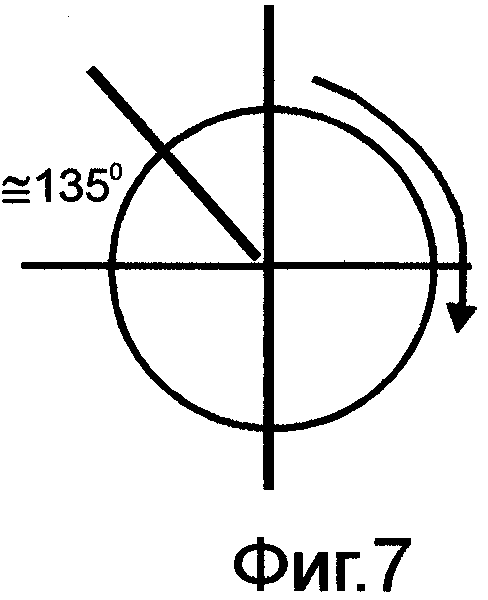
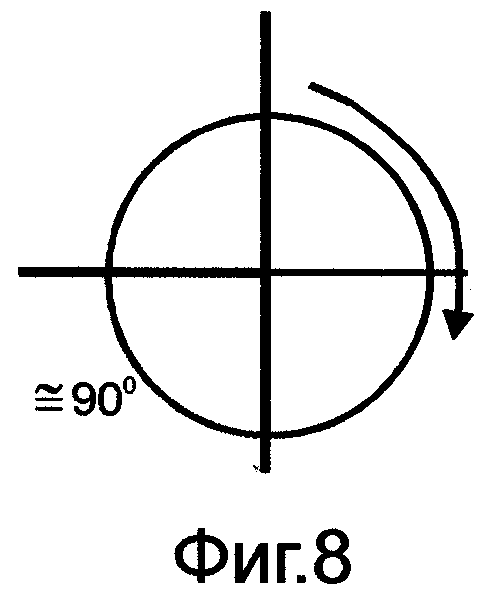
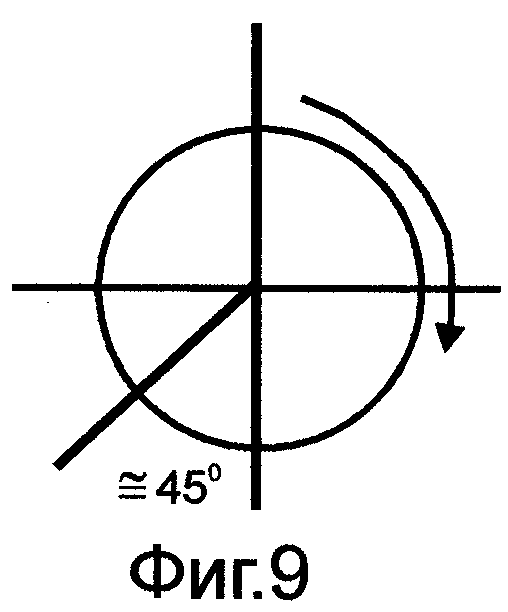
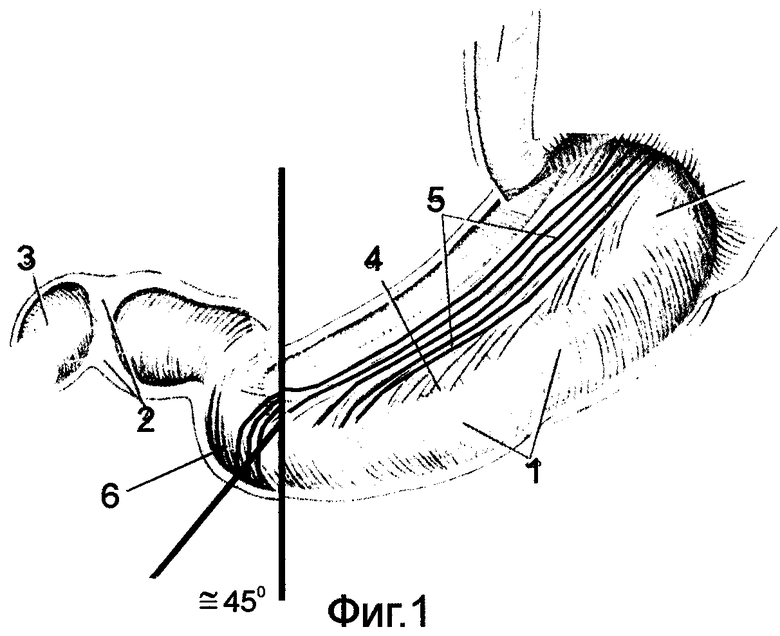
Для этого предварительно на морфологических препаратах, а также во время операций и в эксперименте изучали структуру спиральных мышечных волокон как в стенке желудка, так и в гастродуоденальном переходе /фиг.1/. Было установлено следующее: спиральные мышечные волокна в гастродуоденальном переходе со стороны желудка располагаются под углом. При нормостенической конституции (желудок в форме крючка) этот угол составляет ≈ 90° /фиг.2/. При гиперстенической конституции (желудок в форме рога) угол уменьшается и составляет ≈ 45-60° /фиг.3/. При астенической конституции (желудок в виде чулка) угол увеличивается и составляет ≈ 135° /фиг.1/. В начальном отделе тонкой кишки спиральные мышечные волокна располагаются аналогично спиральным мышечным волокнам верхней горизонтальной ветви ДПК под углом ≈ 45-60° к средней линии тела или корню брыжейки тонкой кишки.
Изобретение изображено на чертеже, где
на фиг.1-3 показана анатомия мышечной стенки желудка и начального отдела ДПК:
1 - циркулярные мышечные волокна желудка;
2 - пилорический сфинктер;
3 - ДПК;
4 - петля косых мышечных волокон стенки желудка;
5 - косые мышечные волокна стенки желудка;
6 - спирально - мышечные волокна,
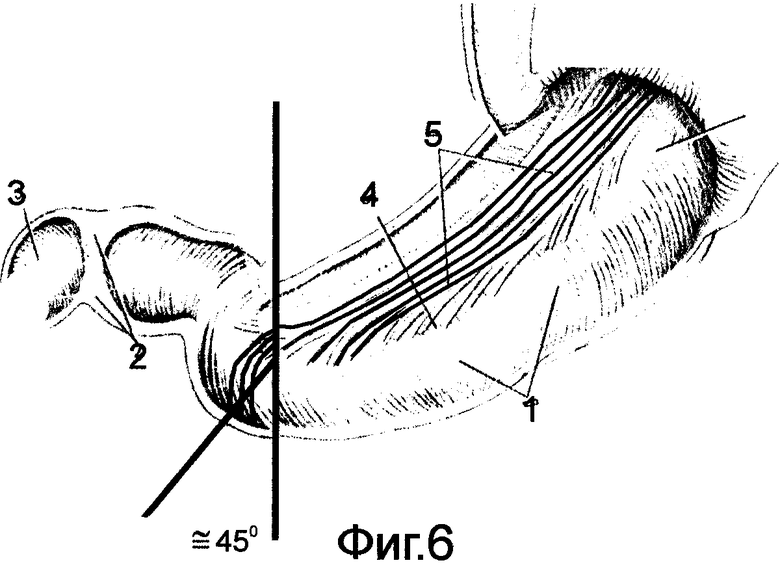
на фиг.4-9 показана схема вращения стенок желудка по часовой стрелке на выходе из культи в зависимости от конституционального типа органов пищеварения;
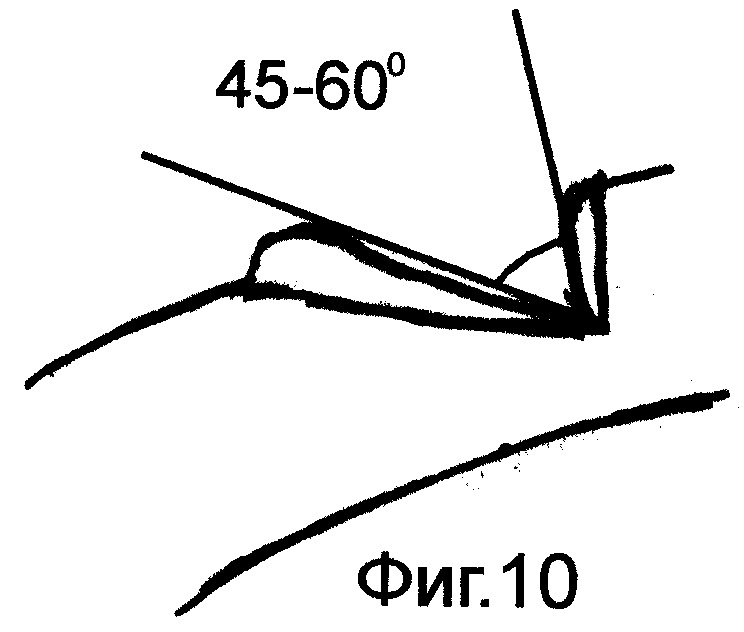
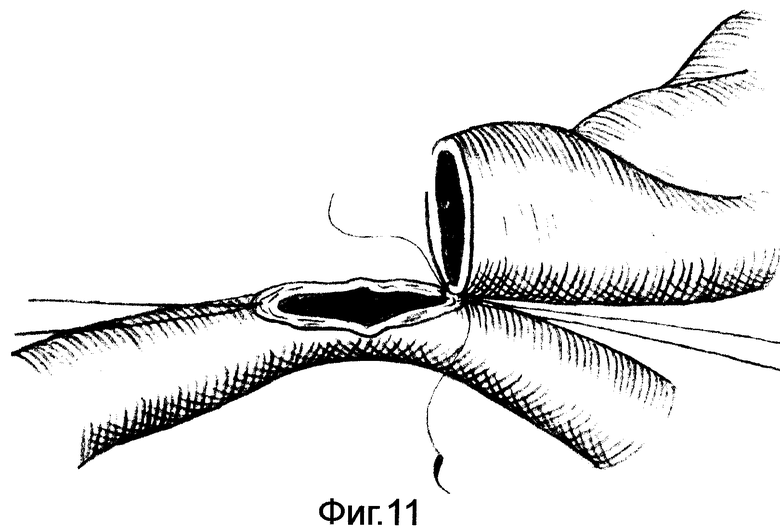
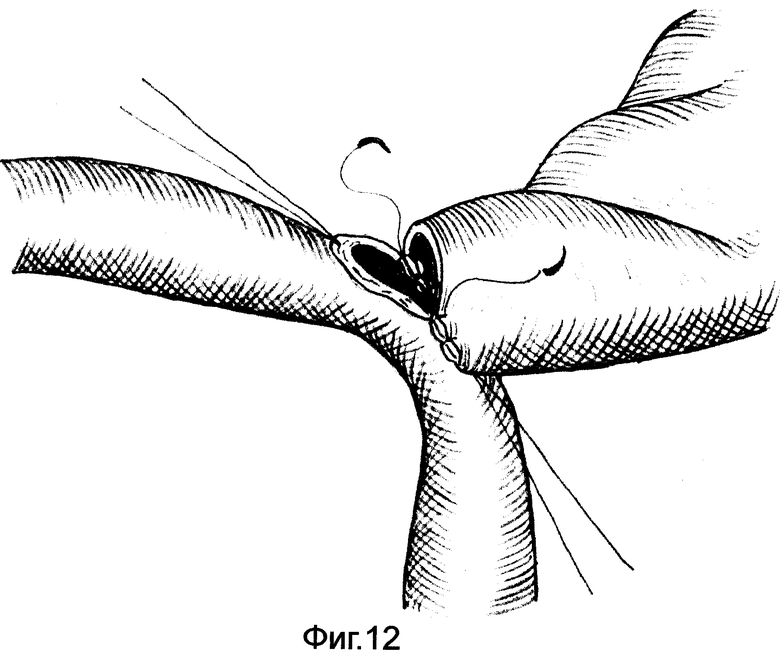
на фиг.10-12 показана схема наложения желудочно-кишечного анастомоза;
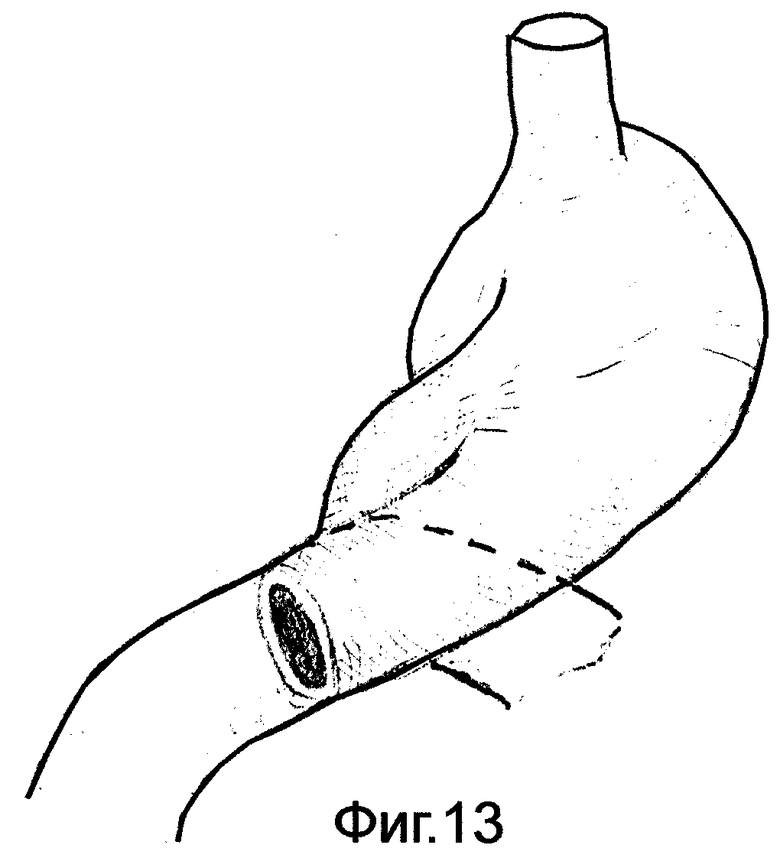
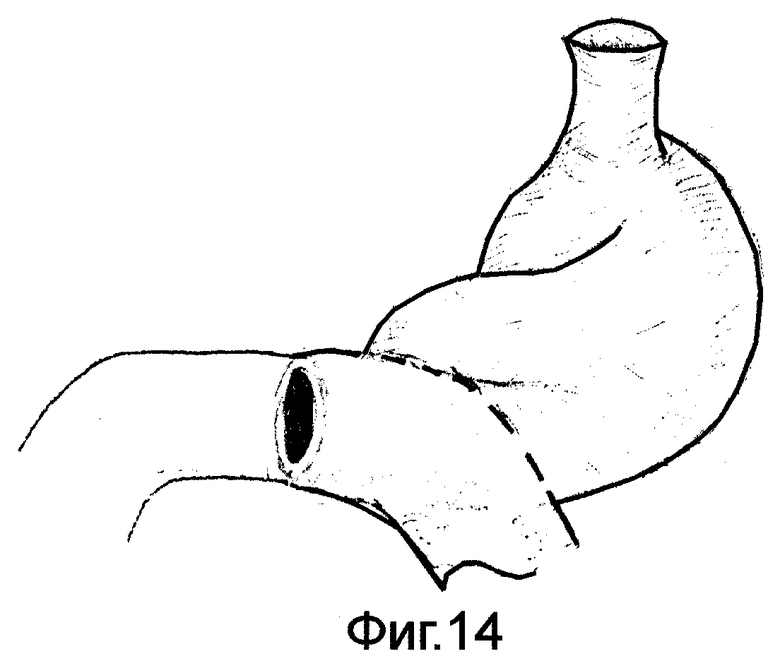
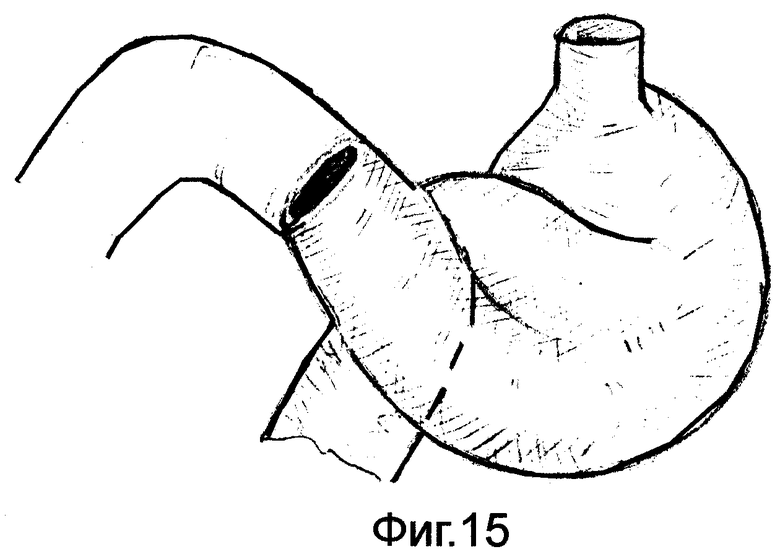
на фиг.13-15 дан конечный вид желудочно-кишечного перехода после резекции желудка в зависимости от конституциональных особенностей органов пищеварения.
Способ осуществляется следующим образом.
В зависимости от локализации патологического процесса производят мобилизацию 1/2-4/5 дистального отдела желудка, предварительно установив его конституциональную форму (форма крючка, рога, чулка), т.е. угол спиральных мышечных волокон в гастродуоденальном переходе. Начальный отдел ДПК ниже язвы, опухоли пересекают и ушивают одним из известных способов в зависимости от ситуации.
На переднюю и заднюю стенки желудка накладывают по держалке выше на 4-5 см линии предполагаемого отсечения желудка. Держалки накладывают таким образом, чтобы в дальнейшем произвести вращение стенок желудка по часовой стрелке на ≈ 45° при форме рога /фиг.4/, на ≈ 90° при форме крючка /фиг.5/, на ≈ 135° при форме чулка /фиг.6/. Между этими держалками стенки желудка закручивают в трубку, моделируя переход спиральных мышечных волокон в желудочно-дуоденальном переходе /фиг.7-9/. Удаляют дистальную часть желудка с формированием на выходе из культи канала, аналогичного пилорическому, держалки снимают. Максимально мобилизуют дистальный отдел ДПК. Культю желудка через окно в брыжейке поперечно-ободочной кишки низводят в нижний отдел брюшной полости. Анастомоз формируют между культей желудка и дистальным отделом мобилизованной ДПК, но кишку при этом рассекают в противобрыжеечном крае под углом ≈ 45-60°. Ход петли спиральных мышечных волокон стенки кишки показан на фиг.10.
Анастомоз накладывают одним рядом непрерывного шва полисорбом 3/0-4/0 с двумя иголками /фиг.11-12/.
Культю желудка максимально высоко фиксируют в окне брыжейки поперечно-ободочной кишки. В законченном виде культя желудка имеет форму рога, т.е. переход спиральных мышечных волокон в петлю осуществляют под углом ≈ 45° /фиг.13/; форму крючка - переход спиральных мышечных волокон осуществляют под углом ≈ 90° /фиг.14/; форму чулка - переход в петлю осуществляют под углом ≈ 135° /фиг.15/.
Таким образом, переход: культя желудка - дистальный отдел ДПК формируют с учетом конституциональных особенностей органов пищеварения и организма в целом.
Примеры конкретного выполнения
Пример 1
Больной В., 31 год, поступил в хирургическое отделение с диагнозом язва ДПК, предположительно пенетрирующая в головку поджелудочной железы. Выраженный болевой синдром, отсутствие клинического эффекта от консервативного лечения, признаки субкомпенсированного стеноза. Больной нормостенической конституции. Рост 174 см, вес 68 кг, 05.12.2000 г. операция: резекция 2/3 дистального отдела желудка. Послойно вскрыта брюшная полость. Мобилизовано 2/3 дистального отдела желудка, при мобилизации начального отдела ДПК полость кишки вскрылась, язва пенетрирует в головку поджелудой железы. Ниже язвы ДПК ушита наглухо. Форма желудка нормостеническая. Угол желудочно-кишечного перехода ≈ 90°. Произведено вращение стенок желудка соответственно на 90°. Сформирована трубка, подобная пилорическому каналу. Максимально мобилизован дистальный отдел ДПК путем рассечения связки Трейца. Сделано окно в брыжейке поперечно-ободочной кишки и максимально высоко фиксировано к культе желудка. Дистальный отдел ДПК рассечен в апикальной части под углом 45° к средней линии, продольно растянут. Наложен однорядный анастомоз непрерывным швом полисорбом с культей желудка, серозно-мышечным, подслизистым швом, ширина анастомоза 2,5 см. Туалет брюшной полости, послойно швы на операционную рану. Послеоперационный период протекал без осложнений. Назогастральный зонд удален на 3 сутки. Заживление раны первичным натяжением, на 12 сутки выписан на амбулаторное долечивание. Через 2 месяца после операции приступил к работе по специальности. Контрольное исследование через 1-2 года. Жалоб нет, но больной сильно прибавил в весе /96 кг, до операции 68 кг/. ФГС - сформированный сфинктер функционирует нормально, не отличаясь от контрольной группы. Линия анастомоза не прослеживается. Свободно проходим. Рефлюкс желчи отсутствует. Слизистая желудка без признаков атрофии, биопсия из 3 точек показала нормальное состояние слизистой, с хорошими морфометрическими показателями. Отсутствие в желудочном соке свободной соляной кислоты. При рентгеноскопии анастомоз хорошо функционирует, эвакуация бариевой взвеси происходит ритмично-порционно, нормальными порциями. Через 20 мин в культе желудка около 1/3 бариевой взвеси. Площадь рентгеноконтрастной тени культи желудка составляет 95,7% контрольной группы, т.е. фактически не отличается от нормы.
Пример 2
Больной Б., 48 лет. Поступил в хирургическое отделение 12.01.1999 г. по экстренным показаниям с диагнозом тяжелое язвенное кровотечение. Оперирован через 1 ч 30 мин на высоте кровотечения. Конституция больного астеническая, рост 182 см, вес 57 кг. Операция: резекции 2/3 дистального отдела желудка.
Послойно вскрыта брюшная полость. Мобилизовано 2/3 дистального отдела желудка, при этом передняя стенка выходного отдела желудка рассечена, обнаружена язва задней стенки луковицы ДПК, в центре которой расположен кровоточащий сосуд диаметром 1,5 мм, сосуд прошит, легирован, кровотечение остановлено. Ниже язвы ДПК ушита наглухо. Форма желудка гипостеническая. Угол желудочно-кишечного перехода ≈ 135°. Произведено вращение стенок желудка соответственно на 135°. Сформирована трубка, подобная пилорическому каналу. Максимально мобилизован дистальный отдел ДПК путем рассечения связки Трейца. Сделано окно в брыжейке поперечно-ободочной кишки и максимально высоко фиксировано к культе желудка. Дистальный отдел ДПК рассечен в апикальной части под углом ≈ 60° к средней линии, продольно растянут. Наложен однорядный анастомоз непрерывным швом полисорбом с культей желудка, серозно-мышечным, под слизистым швом, ширина анастомоза 2,4 см. Туалет брюшной полости, послойно швы на операционную рану. Послеоперационный период протекал без осложнений. Назогастральный зонд удален на 4 сутки. Заживление раны первичным натяжением, на 14 сутки выписан на амбулаторное долечивание. Через 3 месяца после операции приступил к работе по специальности (работает грузчиком). Контрольное исследование через 1-2 года. Жалоб нет, поправился на 7 кг. ФГС - сформированный сфинктер функционирует нормально, не отличаясь от контрольной группы. Линия анастомоза не прослеживается. Свободно проходим. Рефлюкс желчи отсутствует. Слизистая желудка без признаков атрофии, биопсия из 3 точек показала нормальное состояние слизистой, с хорошими морфометрическими показателями. Отсутствие в желудочном соке свободной соляной кислоты. При рентгеноскопии анастомоз хорошо функционирует, эвакуация бариевой взвеси происходит ритмично-порционно, нормальными порциями. Через 20 мин в культе желудка около 1/3 бариевой взвеси. Площадь рентгеноконтрастной тени культи желудка составляет 87,3% контрольной группы, т.е. мало отличается от нормы.
Пример 3
Больной К., 41 год. Поступил в хирургическое отделение 03.04.2000 г. на планово-оперативное лечение по поводу хронической язвы ДПК. Больной гиперстенической конституции, рост 152 см, вес 63 кг. Язвенный анамнез - 10 лет. 05.04.2000 г. операция: резекция желудка. Послойно вскрыта брюшная полость. Мобилизовано 2/3 дистального отдела желудка, при этом обнаружено две целующиеся язвы луковицы ДПК, рубцово-язвенный стеноз привратника. Форма желудка гиперстеническая. Угол желудочно-кишечного перехода ≈ 60°. Ниже язв ДПК ушита наглухо по Русанову. Произведено вращение стенок желудка соответственно на 60°. Сформирована трубка, подобная пилорическому каналу. Максимально мобилизован дистальный отдел ДПК путем рассечения связки Трейца. Сделано окно в брыжейке поперечно-ободочной кишки и максимально высоко фиксировано к культе желудка. Дистальный отдел ДПК рассечен в апикальной части под углом ≈ 45° к средней линии, продольно растянут. Наложен однорядный анастомоз непрерывным швом полисорбом с культей желудка, серозно-мышечным, подслизистым швом, ширина анастомоза 2,6 см. Туалет брюшной полости, послойно швы на операционную рану. Послеоперационный период протекал без осложнений. Назогастральный зонд удален на 3 сутки. Заживление раны первичным натяжением, на 12 сутки выписан на амбулаторное долечивание. Через 3 месяца после операции приступил к работе по специальности (работает водителем). Контрольное исследование через 1-2 года. Жалоб нет, поправился на 4 кг. ФГС-сформированный сфинктер функционирует нормально, не отличаясь от контрольной группы. Линия анастомоза не прослеживается. Свободно проходим. Рефлюкс желчи отсутствует. Слизистая желудка без признаков атрофии, биопсия из 3 точек показала нормальное состояние слизистой, с хорошими морфометрическими показателями. Отсутствие в желудочном соке свободной соляной кислоты. При рентгеноскопии анастомоз хорошо функционирует, эвакуация бариевой взвеси происходит ритмично-порционно, нормальными порциями. Через 20 мин в культе желудка около 1/3 бариевой взвеси. Площадь рентгеноконтрастной тени культи желудка составляет 92,4% контрольной группы, т.е. мало отличается от нормы.
Положительный эффект от использования предлагаемого способа заключается в предупреждении постгастрорезекционных осложнений и обеспечении адекватного пищеварения после высоких дистальных резекций желудка.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ РЕЗЕКЦИИ ЖЕЛУДКА | 1994 |
|
RU2098023C1 |
| СПОСОБ РЕЗЕКЦИИ ЖЕЛУДКА ПРИ ТРУДНЫХ ЯЗВАХ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 2001 |
|
RU2206278C1 |
| СПОСОБ НАЛОЖЕНИЯ ПОПЕРЕЧНЫХ ТЕРМИНОЛАТЕРАЛЬНЫХ АНАСТОМОЗОВ | 1998 |
|
RU2134553C1 |
| СПОСОБ РЕЗЕКЦИИ ЖЕЛУДКА | 2000 |
|
RU2200476C2 |
| СПОСОБ ДУОДЕНОПИЛОРОГАСТРОПЛАСТИКИ В ХИРУРГИИ ГАСТРОДУОДЕНАЛЬНЫХ ЯЗВ, ОСЛОЖНЕННЫХ ПРОТЯЖЕННЫМ ПИЛОРОБУЛЬБАРНЫМ СТЕНОЗОМ | 2001 |
|
RU2199279C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СИНДРОМА ЗОЛЛИНГЕРА-ЭЛЛИСОНА И ЯЗВ КАРДИАЛЬНОГО ОТДЕЛА ЖЕЛУДКА | 1996 |
|
RU2142740C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ ХРОНИЧЕСКОЙ ГАСТРОДУОДЕНАЛЬНОЙ ЯЗВОЙ | 1996 |
|
RU2144321C1 |
| СПОСОБЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ДУОДЕНАЛЬНОЙ НЕПРОХОДИМОСТИ (ВАРИАНТЫ) | 2004 |
|
RU2264179C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 1997 |
|
RU2143230C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПЕПТИЧЕСКИХ ЯЗВ ГАСТРОЭНТЕРОАНАСТОМОЗА ПОСЛЕ РЕЗЕКЦИИ ЖЕЛУДКА ПО БИЛЬРОТ-II | 2004 |
|
RU2278620C1 |
Изобретение относится к медицине, а именно к хирургии, и может быть применимо для желудка. Накладывают держалки выше линии предполагаемой резекции желудка. Закручивают между держалками желудок в трубку по часовой стрелке на 45-135°. Удаляют дистальную часть желудка. Рассекают ДПК в противобрыжеечном крае под углом 45-60° к средней линии. Накладывают поперечный анастомоз между культей желудка и дистальным отделом ДПК. Способ позволяет создать структуру, аналогичную структуре гастродуоденального перехода. 15 ил.
Способ резекции желудка, включающий удаление дистального отдела желудка, формирование на выходе из культи трубки, наложение поперечного анастомоза с ДПК, отличающийся тем, что накладывают держалки выше линии предполагаемой резекции желудка, между держалками закручивают желудок в трубку по часовой стрелке на 45-135°, удаляют дистальную часть желудка, рассекают ДПК в противобрыжеечном крае под углом 45-60° к средней линии, накладывают анастомоз между культей желудка и дистальным отделом ДПК.
| СПОСОБ РЕЗЕКЦИИ ЖЕЛУДКА | 1994 |
|
RU2098023C1 |
| СПОСОБ ГАСТРОДУОДЕНОАНАСТОМОЗА | 2001 |
|
RU2197903C2 |
| СПОСОБ РЕЗЕКЦИИ ЖЕЛУДКА В ЭКСПЕРИМЕНТЕ | 1997 |
|
RU2159583C2 |
Авторы
Даты
2004-10-27—Публикация
2003-03-12—Подача