Способ относится к медицине, а именно к кардиологии.
Известны и широко применяются физические тренировки у больных, перенесших инфаркт миокарда (Николаева Л.Ф., Аронов Д.М. Реабилитация больных ишемической болезнью сердца. - М.: Медицина, 1988 год). Стационарный этап физической реабилитации больных, перенесших инфаркт миокарда, проводится по 3-5-недельной программе и имеет цель восстановить способность больного к самообслуживанию, предотвратить ухудшение состояния сердечно-сосудистой системы, скелетной мускулатуры и других органов и систем к гиподинамии и физически и психологически подготовить больного к дальнейшему расширению физических тренировок (Сыркин А.Л. Инфаркт миокарда. - М.: Медицина, 1991 год). Кроме того, физические тренировки положительно влияют на реологические свойства крови, снижают риск тромбоэмболических осложнений.
Наряду с многочисленными положительными моментами данная программа реабилитации имеет и некоторые недостатки, одним из которых является то, что для значительной части пациентов, особенно в возрасте старше 60 лет и с выраженной недостаточностью кровообращения, неприемлема в полной мере даже пятинедельная программа. У данной категории больных физические упражнения даже в минимальном объеме могут вызывать существенные изменения гемодинамики и риск угрожаемых осложнений в виде тяжелых нарушений ритма, формирование аневризмы сердца и разрывов миокарда, особенно в первые дни после перенесенного инфаркта миокарда. Кроме того, существует довольно большая категория больных с тяжелой сопутствующей ортопедической и неврологической патологией, у которых адекватное проведение ЛФК вызывает значительные трудности. Но занятия лечебной гимнастикой у этих больных необходимы, так как даже кратковременная гиподинамия ведет к существенным изменениям кровообращения на периферии, развитию дистрофических изменений в мышцах и высокому риску тромбообразования и тромбоэмболических осложнений.
Известен способ использования ритмической пневмокомпрессии нижних конечностей у больных острым инфарктом миокарда (Люсов В.А., Толепкин В.Е. и др. Кардиология, 1996; 9: с. 34-37). Данный способ оказался эффективным в остром периоде инфаркта миокарда. При его использовании у больных происходит снижение и стабилизация артериального давления, снижается вязкость крови за счет увеличения деформируемости эритроцитов. Процедура не оказывает существенного влияния на величины центрального венозного давления и частоту сердечных сокращений. (Люсов В.А., Толепкин В.Е. и др. Кардиология, 1996; 9: с 34-37).
Наряду с вышеперечисленными преимуществами данный способ имеет и некоторые недостатки - необходимость использования сложной специализированной аппаратуры, невозможность использования у большой категории больных с нарушениями проходимости глубоких вен нижних конечностей, необходимость предварительной оценки свертывающей и противосвертывающей систем для исключения тромбоэмболических осложнений. Кроме того, данная процедура не оказывает существенного воздействия на тонус и силу мышц и не применима для реабилитации больных.
Известен способ тренировок больных с острым инфарктом миокарда, заключающийся в проведении специально разработанной системы физических упражнений, дифференцированных согласно тяжести состояния и сроков от начала острого инфаркта миокарда. (Николаева Л.Ф., Аронов Д.М. Реабилитация больных ишемической болезнью сердца. - М.: Медицина, 1988 г.). Наряду с неоспоримыми достоинствами данный способ имеет и ряд существенных недостатков. Проведение активных физических тренировок противопоказано у больных с сохраняющимися явлениями левожелудочковой недостаточности, у больных с тяжелой неврологической и ортопедической патологией, а также у больных старшей возрастной группы.
Известен способ электростимуляции скелетных мышц, выбранный в качестве прототипа, как метод вспомогательного кровообращения при остром инфаркте миокарда. При нем больным с острым инфарктом миокарда проводят электромиостимуляцию мышц брюшного пресса, поясницы, бедер и голеней в режиме “сверху-вниз” с длительностью цикла возбуждения и расслабления 4 с. Длительность сеанса составляет 15 мин, а продолжительность курса 10 дней. Данный способ электростимуляции позволяет оптимизировать основные параметры гемодинамики у больных с осложненным инфарктом миокарда в остром периоде и оказывает гипокоагуляционное воздействие у этих больных. Кроме того, данное воздействие снижает число осложнений у больных острым инфарктом миокарда и сокращает сроки лечения. Но этот способ электромиостимуляции разработан с целью воздействия на показатели центральной гемодинамики и проведение таких режимов электромиостимуляции, а именно короткий период воздействия (15-минутные сеансы по 1 разу в день) невозможно использовать с целью физической реабилитации у больных с осложненным инфарктом миокарда, потому что за такой период невозможно добиться адекватного тренирующего эффекта.
Задача изобретения состоит в повышении эффективности лечения и реабилитации больных тяжелым инфарктом миокарда, осложненным сердечной недостаточностью, грубой ортопедической и неврологической патологией на раннем стационарном этапе за счет проведения пассивной лечебной физической культуры в виде многоканальной электрической стимуляции крупных скелетных мышц и поддержания на должном уровне мышечного тонуса.
Задача достигается тем, что после купирования болевого синдрома и стабилизации гемодинамики больным дополнительно к основной медикаментозной терапии осуществляют электростимуляцию прямых мышц живота, разгибателей спины, ягодичных и задних мышц бедра, передних мышц бедра, икроножных мышц симметрично слева и справа периодическими сериями импульсов по 16 с с паузой 5 с, амплитудой от 0 до (100±15) мА и частотой от (21±10) до (120±10) Гц с трапецеидальным законом изменения огибающей амплитуды импульсов. При этом электростимуляцию проводят ежедневно по 2 ч сеансами по 1 ч начиная со 2 дня до стабилизации клинического состояния. Используют 8 каналов, стимулируя прямые мышцы живота, разгибатели спины, ягодичные мышцы и задние мышцы бедра, передние мышцы бедра, икроножные мышцы симметрично слева и справа без соблюдения последовательности стимуляции каналов, 4 любых канала стимулируют утром, а другие 4 канала в вечернее время, начиная с 2-го дня обычно в течение 10-12 дней, до улучшения клинического состояния больных и появления возможности проведения общепринятых реабилитационных мероприятий. При сохранении постельного режима электромиостимуляция продолжается и далее.
Эти мышечные группы выбраны исходя из того, что они занимают значительный объем и существенно страдают при вынужденной гиподинамии больных. В то же время доказано, что артериолы и прекапилляры являются резистивным звеном микроциркуляции и вносят основной вклад в формирование общего периферического сопротивления и, соответственно, постнагрузки. При электростимуляции крупных скелетных мышц происходит вазодилатация резистивных сосудов в большом объеме мышечной ткани, что в свою очередь сопровождается снижением постнагрузки и увеличением сердечного выброса. Стимуляция мышц брюшного пресса позволяет эффективно бороться с запорами и парезами кишечника, часто встречающимися при длительном постельном режиме.
Амплитуда электрического воздействия выбирается исходя из хорошего мышечного сокращения (визуально и при пальпации), но без болей, для каждого канала индивидуально, при каждом сеансе электрической стимуляции мышц.
Такой режим стимуляции хорошо переносится больными и значительно меньше выражен эффект привыкания к электрическому воздействию. Оптимальные сроки для проведения электрической симуляции мышц у больных с осложненным инфарктом миокарда - это стимуляция в течение 10-12 дней до стабилизации общего состояния и появления возможности проведения общепринятых активных реабилитационных мероприятий.
Ритмические сокращения мышц, вызванные импульсными токами с оптимальными параметрами (амплитуда, продолжительность, частота и др.), являются активным средством улучшения трофики тканей, повышения двигательной функции, уменьшения вегетативных нарушений и болей. Предлагаемый нами режим, а именно увеличение длительности стимулирующего импульса до 16 с и времени тренировок до 2-х ч ежедневно эффективно повышает тонус мышц, улучшает их кровоснабжение, усиливает активность ряда ферментных систем в мышцах и других тканях. Все это способствует улучшению двигательной функции, работоспособности нервно-мышечного аппарата, благотворно влияет на регенеративные процессы в тканях. По данным экспериментального исследования, локальная электрическая стимуляция приводит к благоприятным эффектам, происходит усиление мышечного кровотока на 76%, сохраняющееся не менее 1 ч после прекращения стимуляции (Тюкавин А.И., Козлов А.В. Вопросы курортологии физиотерапии и лечебной физической культуры, 1995; 3: 20-22).
Изобретение поясняется чертежом, где показана схема проведения электростимуляции мышц.
Сущность способа заключается в следующем.
Больным с инфарктом миокарда, осложненным сердечной недостаточностью, тяжелой сопутствующей патологией и другими осложнениями, не позволяющими начинать активную ЛФК, электростимуляция мышечных групп проводится непосредственно в палате в любом удобном для больного положении. Первый сеанс стимуляции проводится на вторые сутки от начала инфаркта миокарда, после купирования болевого синдрома и стабилизации гемодинамики под наблюдением за индивидуальной переносимостью, контролем периферической гемодинамики (АД, ЧСС), клиническим состоянием.
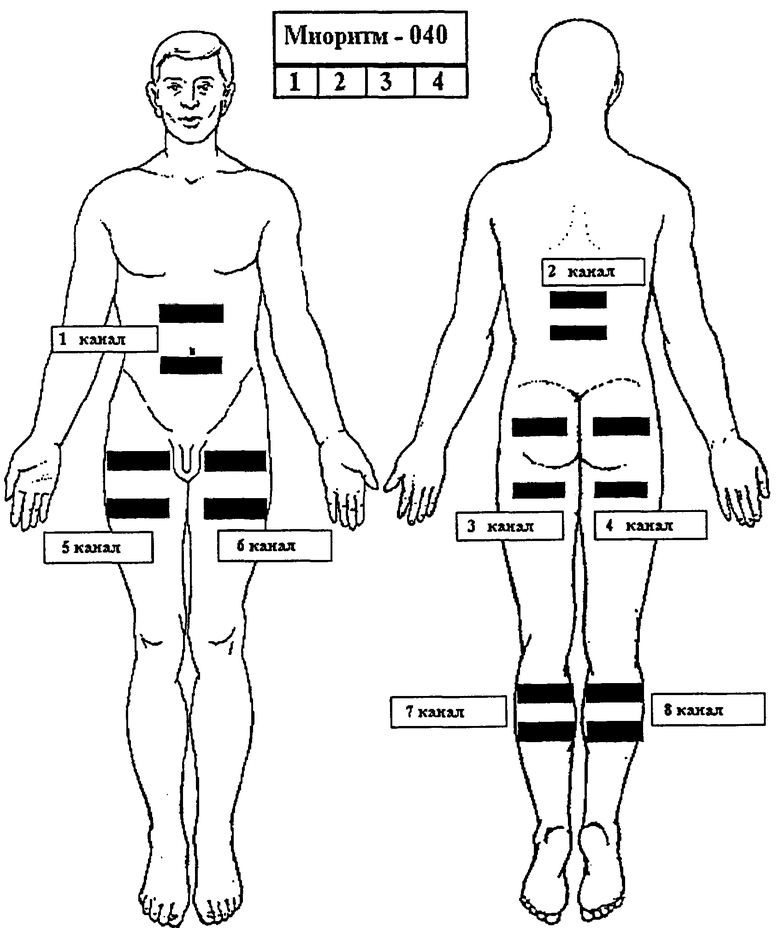
Для электрической стимуляции может быть использован, например, аппарат "Миоритм-040", представляющий собой малогабаритный четырехканальный электростимулятор, предназначенный для многоканального электрического воздействия низкочастотными импульсными токами на органы и ткани человека.
Используются 8 каналов стимуляции:
- прямые мышцы живота;
- разгибатели спины;
- ягодичные мышцы и задние мышцы бедра симметрично слева и справа;
- передние мышцы бедра;
- икроножные мышцы.
На теле больного электроды располагаются в области середины выбранных мышц с помощью эластичных манжет (чертеж).
Электростимуляция проводится сериями импульсов с групповым (поочередная работа любых двух групп каналов, например: 1, 2 и 3, 4) порядком работы каналов.
На протяжении серии импульсы синфазно модулируются по амплитуде от 0 до (100±15) мА и по частоте от (21±10) до (120±10) Гц с трапецеидальным законом изменения огибающей амплитуды импульсов серии. Импульсы сдвинуты во времени, период следования серий имеет значение: 16 с с последующей паузой 5 с. Такой режим стимуляции хорошо переносится больными, и значительно менее выражен эффект привыкания к электрическому воздействию. Амплитуда электрического воздействия выбирается исходя из хорошего мышечного сокращения (визуально и при пальпации), но без болей, для каждого канала индивидуально. При втором сеансе стимулируют другие две группы каналов, например 5, 6 и 7, 8, с теми же электрическими параметрами. Ежедневно проводится 2 сеанса электростимуляции мышц продолжительностью по 1 ч. Стимуляция проводится в течение 10-12 дней, начиная со 2 дня. При сохранении постельного режима на более длительное время электрическую стимуляцию продолжают далее.
Данные об изменениях силы и выносливости скелетных мышц у 45 больных с осложненным инфарктом миокарда после проведенного курса электростимуляции мышц по представленной методике представлены в таблице.
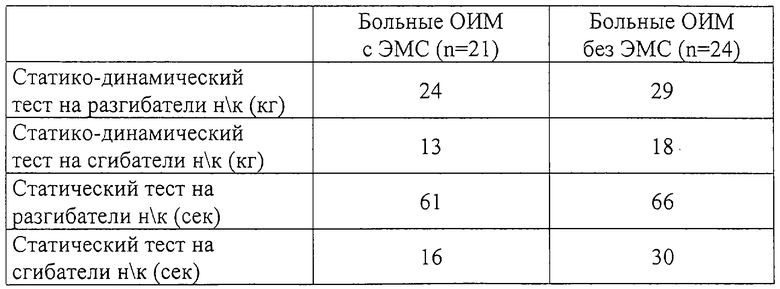
Таким образом, электромиостимуляция хорошо переносится больными с тяжелым инфарктом миокарда, способствует значительному возрастанию силы и выносливости стимулированных мышц, не вызывает ишемических изменений ЭКГ, нарушений ритма и существенных изменений показателей гемодинамики.
Пример 1. Больная Т., 67 лет., находилась на лечении в кардиологическом отделении с 09.12.00 по 10.01.01 с диагнозом:
ИБС. Первичный трансмуральный передне-верхушечный инфаркт миокарда от 09.12.00, осложненный формирующейся аневризмой верхушечной области, НК IIа.
Больная поступила в отделение с жалобами на интенсивные сжимающие боли за грудиной, возникшие 4 ч назад, резкую слабость, одышку.
Назначено лечение: Нитросорбид, Анаприлин, Инъекции гепарина под кожу живота, Фуросемид.
После установления диагноза и стабилизации гемодинамики на 2-е сутки больной был назначен курс электростимуляции крупных мышечных групп.
Проводилась стимуляция прямых мышцы живота, разгибателей спины, ягодичных мышц и задних мышц бедра симметрично слева и справа, передних мышц бедра, икроножных мышц. На теле больной электроды располагались в области середины выбранных мышц с помощью эластичных манжет. Амплитуда электрического воздействия выбиралась исходя из хорошего мышечного сокращения (визуально и при пальпации), но без болей, для каждого канала индивидуально. Ежедневно проводился 2 сеанса электростимуляции мышц продолжительностью 1 ч. Утром стимулировали прямые мышцы живота, разгибатели спины, ягодичные мышц и задние мышц бедра симметрично слева и справа, а вечером передние мышцы бедра и икроножные мышцы симметрично слева и справа. Всего проводилось 14 сеансов стимуляции в течение 7 дней.
Исходные показатели гемодинамики перед проведением стимуляционных воздействий у больной составляли АД 120/70 мм рт.ст. ЧСС 72 уд./мин. На фоне проведения электростимуляции мышц самочувствие больной оставалось удовлетворительным, по ЭКГ-монитору нарушений ритма и проводимости не отмечалось, произошло некоторое снижение АД до 95/65 мм рт.ст., максимальная ЧСС составила 106 уд/мин.
Сеансы электрической стимуляции крупных мышечных групп продолжены в последующем ежедневно в течение 7 дней до улучшения клинического состояния больной и появления возможности проводить общепринятые реабилитационные мероприятия.
Клинический пример 2.
Больная К., 75, лет поступила в кардиологическое отделение с жалобами на: интенсивные сжимающие боли за грудиной, с иррадиацией в обе руки, возникшие в покое, не снимающиеся нитроглицерином, сопровождаются резкой слабостью, потливостью; одышка при разговоре. Из анамнеза: подобные боли появились впервые 8 часов назад без видимой причины, принимала нитроглицерин, болевой синдром носил волнообразный характер с постоянным нарастанием, появилась одышка. После чего была вызвана бригада скорой помощи, врачом бригады выявлено снижение АД на фоне болевого синдрома до 85/60 мм рт.ст. После введения раствора промедола 2%-1,0 в/в, раствора мезатона 1%-0,5 мл п/к больная доставлена на носилках в стационар.
При осмотре состояние больной тяжелое обусловлено острым периодом трансмурального передне-бокового инфаркта миокарда. Сознание ясное. Кожные покровы бледные, влажные, теплые. Видимые слизистые розового цвета. Подкожная жировая клетчатка умеренно выражена, отеков нет. Дыхание с затрудненным вдохом. ЧД 28 в мин. При перкуссии грудной клетки определяется легочный звук. При аускультации выслушивается везикулярное дыхание, в нижних отделах крепитирующие хрипы. Пульс 88 в минуту, ритмичный, удовлетворительного напряжения и наполнения. Границы сердца: левая - по среднеключичной линии; верхняя - 3 межреберье слева от грудины; правая - по правому краю грудины. Тоны сердца глухие, ритмичные. I тон на верхушке ослаблен, II тон не изменен. АД 130/80 мм. рт.ст. Живот нормальной конфигурации, участвует в акте дыхания, при пальпации мягкий, безболезненный. Печень не увеличена. Отеков нет.
ЭКГ при поступлении: Ритм синусовый, ЧСС 91 в мин. Признаки трансмурального повреждения в передней стенке левого желудочка, подъем ST в левых грудных отведениях.
Диагноз при поступлении: ИБС: Первичный трансмуральный передне-боковой инфаркт миокарда, острый период, осложненный рефлекторным шоком, формированием аневризмы верхушечной области, НК IIА.
По лабораторным данным в динамике отмечалось значительное повышение уровня кардиоспецифических ферментов (КФК до 3229 u/l, ЛДГ до 1615 u/l, ЛДГ-1 до 956 u/l, ACT до 178 u/1), по ЭКГ - закономерная динамика, по данным ЭХОКГ - критическое снижение глобальной сократимости (ФВ-22%), дискинезия верхушки (аневризматическое выпячивание верхушки в систолу на 5,5 см, пристеночный тромб в полости аневризмы). При рентгенографии легких выявлены признаки венозного застоя. Больная получала лечение: нитросорбид, анаприлин, ацетилсалициловая кислота, энап, инъекции гепарина под кожу живота, фуросемид, седативные препараты. С учетом клиники, анамнеза, объективный и параклинических данных, отражающих тяжесть состояния больной, размеры инфаркта миокарда, наличие осложнений в остром периоде: рефлекторный шок, формирующаяся аневризма верхушечной области с наличием тромба в ней, явлений сердечной недостаточности IIА степени, а также преклонный возраст, больная отнесена к III-IV классам тяжести и, соответственно, нуждалась в индивидуальной программе физической реабилитации. Поэтому после купирования болевого синдрома и осложнений острого периода, стабилизации показателей гемодинамики на 2-е сутки больной был назначен курс электростимуляции крупных мышечных групп при сохранении постельного режима. Перед проведением электромиостимуляции АД у больной было 120/70 мм рт.ст., ЧСС 76 уд/мин, фракция выброса левого желудочка 22%, УО 15,7 мл. Ежедневно проводили по два сеанса электромиостимуляции длительностью по 1 ч. Утром стимулировали передние мышцы бедра и икроножные мышцы симметрично слева и справа, а вечером прямые мышцы живота, разгибатели спины, ягодичные мышцы и задние мышцы бедра симметрично слева и справа. На теле больной электроды располагались в области середины выбранных мышц с помощью эластичных манжет. Амплитуда электрического воздействия выбиралась исходя из хорошего мышечного сокращения (визуально и при пальпации), но без болей, для каждого канала индивидуально. Во время проведения первого сеанса электростимуляции мышц самочувствие больной оставалось стабильным, по ЭКГ-монитору нарушений ритма и проводимости не отмечалось, произошло некоторое снижение АД до 105/65 мм рт.ст, максимальная ЧСС составила 92 уд/мин, ФВ возросла до 26%, УО - до 21 мл. При проведении последующих сеансов ухудшения клинического состояния также не было, показатели гемодинамики менялись незначительно. Всего проведено 20 сеансов ЭМС в течение 10 суток. Расширение двигательного режима больной начато на 11 сутки от поступления в отделение и проводилось по общепринятой схеме. На 21 сутки больная освоила ходьбу по палате и по коридору до 300 м в день и выписана из отделения для дальнейшего амбулаторного лечения. При эхокардиографии перед выпиской отмечено увеличение ударного объема до 29,3 мл и фракции выброса левого желудочка до 28%.
Таким образом, предлагаемый способ обладает следующими преимуществами:
1) данный способ позволяет проводить пассивную ЛФК в виде электрической стимуляции мышц у больных с тяжелым осложненным инфарктом миокарда;
2) способствует повышению эффективности лечения и реабилитации тяжелых осложненных инфарктов миокарда, сокращению сроков стационарного этапа;
3) способствует повышению силы и выносливости стимулированных мышц;
4) в значительной степени уменьшает явления гиподинамии при соблюдении больными строгого постельного режима.
Данный способ физической реабилитации применяется в отделении неотложной кардиологии Государственного научно-клинического центра охраны здоровья шахтеров при лечении больных с осложненным инфарктом миокарда.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ С ТЯЖЕЛОЙ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ | 1996 |
|
RU2142825C1 |
| СПОСОБ РЕАБИЛИТАЦИИ БОЛЬНЫХ ХРОНИЧЕСКИМ ЛЕГОЧНЫМ СЕРДЦЕМ | 2009 |
|
RU2398603C1 |
| СПОСОБ КОРРЕКЦИИ ГЕМОДИНАМИКИ У БОЛЬНЫХ С ГИПОВОЛЕМИЧЕСКИМ ШОКОМ | 1998 |
|
RU2150302C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ С ОСТРЫМ ИНФАРКТОМ МИОКАРДА, ОСЛОЖНЕННЫМ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ | 2000 |
|
RU2187295C2 |
| Способ восстановления функции ходьбы и равновесия в остром периоде ишемического инсульта | 2022 |
|
RU2797372C1 |
| СПОСОБ РЕАБИЛИТАЦИИ БОЛЬНЫХ ДИАБЕТИЧЕСКИМИ АНГИО- И НЕЙРОПАТИЯМИ | 1999 |
|
RU2172158C2 |
| Способ предоперационной подготовки мышц пациента с повреждением крестообразной связки коленного сустава к оперативному вмешательству | 2023 |
|
RU2823866C1 |
| СПОСОБ РЕАБИЛИТАЦИИ ПАЦИЕНТОВ ПОСЛЕ ТРАВМ И ПОРАЖЕНИЙ ГРУДНОГО И ПОЯСНИЧНОГО ОТДЕЛОВ ПОЗВОНОЧНИКА | 2017 |
|
RU2650210C1 |
| СПОСОБ КОРРЕКЦИИ МЫШЕЧНОГО ДИСБАЛАНСА У ДЕТЕЙ С НАРУШЕНИЕМ ОСАНКИ И СКОЛИОЗОМ 1 И 2 СТЕПЕНИ | 2008 |
|
RU2387467C1 |
| СПОСОБ КОМПЛЕКСНОЙ РЕАБИЛИТАЦИИ ПРИ ПАТОЛОГИИ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА | 1998 |
|
RU2164128C2 |
Изобретение относится к медицине и предназначено для физической реабилитации больных с осложненным инфарктом миокарда. Проводят медикаментозную терапию и электростимуляцию низкочастотными импульсными токами скелетных мышц после купирования болевого синдрома и стабилизации гемодинамики, ежедневно двумя сеансами по 1 ч. Электростимуляцию начинают со второго дня до стабилизации клинического состояния, сериями импульсов по 16 с с паузой 5 с, частотой от 21±10 до 120±10 Гц с трапецеидальным законом изменения огибающей амплитуды импульсов. Стимулируют прямые мышцы живота, разгибатели спины, ягодичные мышцы и задние мышцы бедра, передние мышцы бедра, икроножные мышцы симметрично слева и справа. При проведении первого сеанса стимуляцию проводят любыми четырьмя каналами, при проведении второго сеанса другими четырьмя каналами. Способ позволяет повысить эффективность физической реабилитации больных с осложненным инфарктом миокарда. 1 з.п.ф-лы, 1 табл., 1 ил.
| СУМИН А.Н | |||
| и др | |||
| Первый опыт использования электростимуляции скелетных мышц в реабилитации больных с осложненным инфарктом миокарда | |||
| Терапевтический архив | |||
| Металлический водоудерживающий щит висячей системы | 1922 |
|
SU1999A1 |
| БОГОЛЮБОВ В.М | |||
| Курортология и физиотерапия | |||
| - М.: Медицина, 1985, т.1, c.401-411 | |||
| СУМИН А.Н | |||
| и др | |||
| Влияние различных режимов электростимуляции скелетных мышц нижних конечностей на показатели периферического кровотока | |||
| Вопросы курортологии, физиотерапии и лечебной физкультуры | |||
| Перекатываемый затвор для водоемов | 1922 |
|
SU2001A1 |
Авторы
Даты
2004-11-20—Публикация
2002-08-28—Подача