Настоящее изобретение относится к хирургии, в частности к детской урологии, а именно к лечению врожденного расширения мочеточника у детей.
Врожденное расширение мочеточника - одно из распространенных заболеваний в детской урологической практике. Мочеточник расширяется при сужении его дистального отдела и пузырно-мочеточниковом рефлюксе. Большинство способов хирургического лечения заключается в иссечении дистального отдела мочеточника и формировании уретеровезикального соустья с образованием антирефлюксного клапана. Наиболее распространенным приемом создания клапана является проведение дистального отдела мочеточника через подслизистый тоннель мочевого пузыря. При резком расширении мочеточника формирование антирефлюксного механизма недостаточно эффективно в связи с нарушением смыкания просвета дистального отдела мочеточника.
Для улучшения функции клапанного механизма было предложено формировать постепенное сужение (моделирование) дистального отдела мочеточника путем продольного клиновидного иссечения участка мочеточника (резекции) или наложении поперечных швов с образованием увеличивающейся сверху-вниз продольной складки (пликации).
Известен способ лечения врожденного расширения мочеточника по Hendren W.H. (Hendren W.H. //Operative repair of megaureter in children.// J.Urol. 1969; 101:491), особенностью которого является продольная клиновидная резекция расширенного мочеточника по боковой поверхности и его сшивании поперечными узловыми швами, с последующим наложением уретеровезикоанастомоза. Недостатком этой техники является травматичность и связанные с ней высокий риск ишемии стенки мочеточника и образования грубых рубцов.
Известен также способ лечения врожденного расширения мочеточника у детей по Kalicinsky (Kalicinski Z.H., Kansy J., Kotarbinska B., Joszt W. //Surgery of megaureters-modification of Hendren's operation. //J.Pediatr. Surg. l977 Apr; 12(2): 183-8). С целью достижения постепенного сужения просвета мочеточника используется продольное прошивание стенок дистального отдела мочеточника сквозным непрерывным швом по диагонали. При использовании этого метода оставшийся нефункционирующий слепой канал мочеточника мешает проведению дистального отдела в подслизистый тоннель, а также увеличивает его ригидность, снижая эффективность антирефлюксного механизма.
Наиболее близким к предлагаемому является способ лечения врожденного расширения мочеточника по Starr (Starr A.//Ureteral plication: A new concept in ureteral tapering for megaureter.// Invest.Urol. 1979; 17:153), особенностью методики является создание продольной складки по передней поверхности мочеточника. Для более равномерного сужения просвета мочеточника на его стенку накладываются атравматичные зажимы, которые служат ориентирами для наложения швов, при этом избыточная часть мочеточника вворачивается внутрь. При использовании метода отмечено формирование колбовидных расширений мочеточника, нарушающих пассаж мочи. Другим серьезным недостатком является формирование складки по передней поверхности мочеточника, что ведет к травматизации подслизистого тоннеля, а дубликатура края мочеточника увеличивает риск рубцевания и снижает надежность уретеровезикального анастомоза.
Целью настоящего изобретения является создание способа лечения врожденного расширения мочеточника, включающего моделирование мочеточника, позволяющего снизить травматичность операции, улучшить качество уретеро-везикального анастомоза и повысить надежность антирефлюксного механизма.
Указанная цель достигается тем, что производят наложение шаблона треугольного сечения на заднюю стенку дистального отдела мочеточника и сшивание поперечными швами стенок мочеточника над ним с образованием постепенного перехода от расширенной к узкой частям и последующим удалением шаблона.
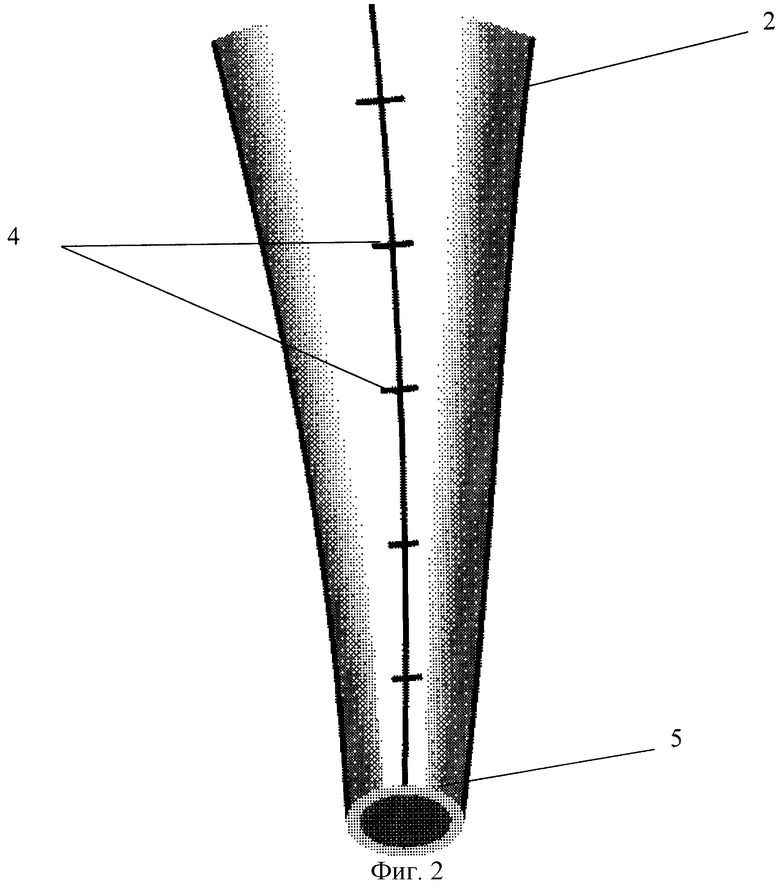
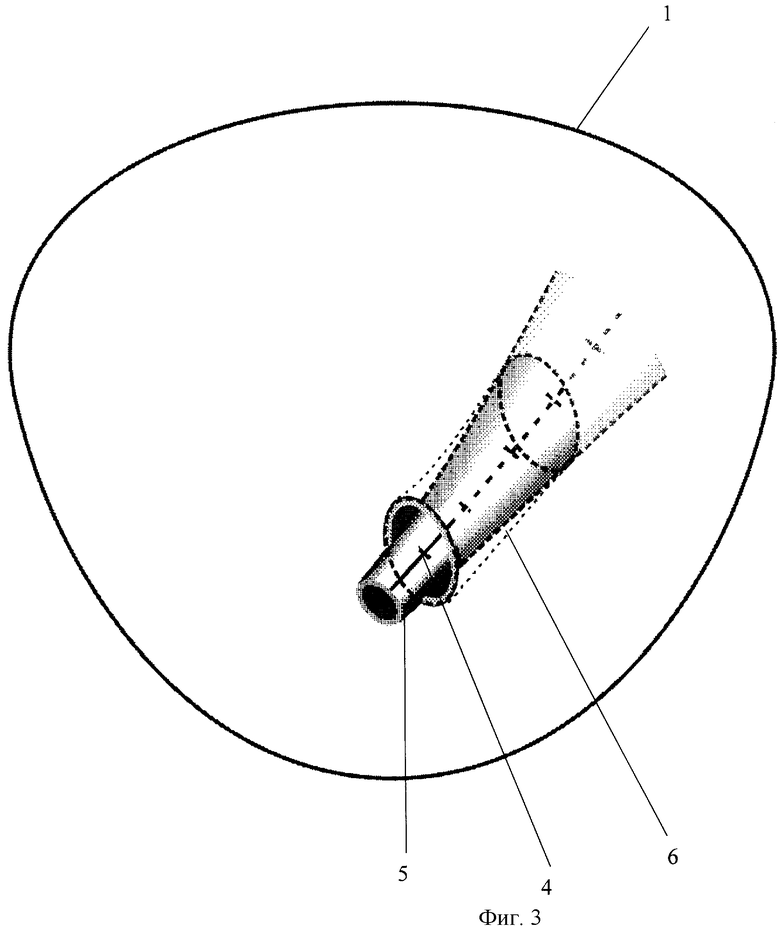
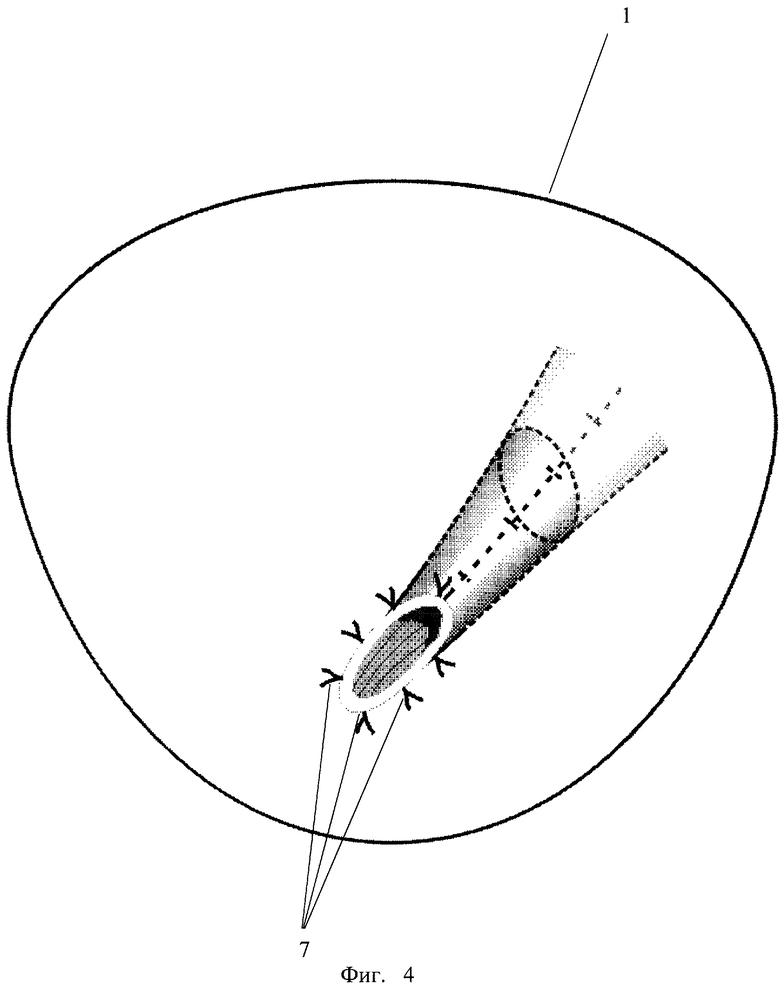
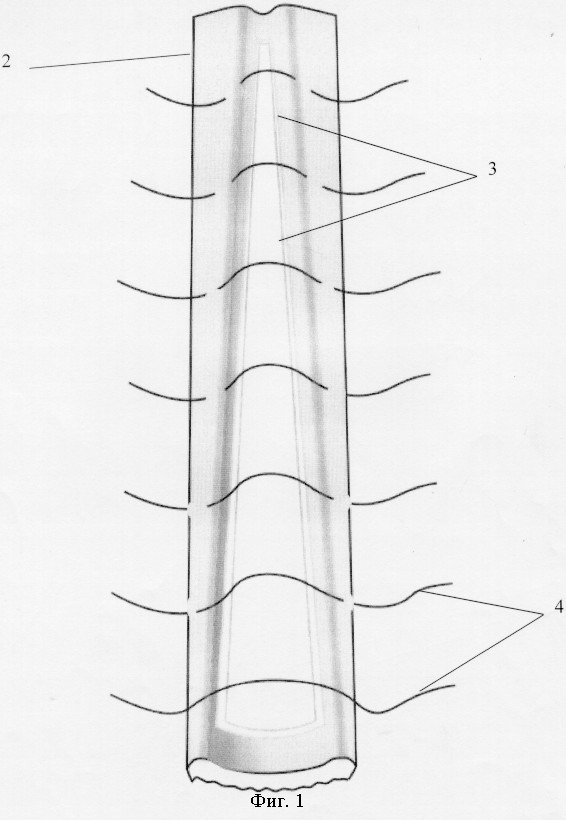
Перечень фигур, отражающих этапы хирургического лечения врожденного расширения мочеточника у детей: на фиг.1 представлен шаблон; на фиг.2 - мочеточник после моделирования; на фиг.3 - проведение мочеточника через подслизистый тоннель; на фиг.4 - уретеровезикоанастомоз.
Операцию осуществляют следующим образом. Под общим комбинированным обезболиванием разрезом над лоном выделяют стенку мочевого пузыря 1. После освобождения от брюшины мочевой пузырь вскрывают. Производят внутрипузырное выделение мочеточника острым путем. После этого мочеточник выводят экстрапузырно. Наиболее измененные интрамуральный и юкставезикальный участки мочеточника иссекают, а вышележащий мобилизуют на протяжении 7-10 см. На расширенную часть мочеточника 2 по заднемедиальной поверхности укладывают основанием вниз шаблон 3, в сечении представляющий собой равнобедренный треугольник с основанием 1-1,5 см и высотой 10-15 см. Поверх шаблона производят сшивание стенок мочеточника узловыми швами 4 с образованием продольной складки, увеличивающейся в дистальном направлении. При этом происходит постепенное сужение просвета мочеточника от расширенного 2 до нормального 5 на протяжении зоны моделирования, после чего шаблон удаляют за основание. В мочеточник проводят пластиковый интубатор. Создают подслизистый тоннель по заднебоковой стенке мочевого пузыря длиной 3 см. В тоннель 6 проводят суженный мочеточник таким образом, чтобы швы находились по заднебоковой поверхности и прилежали к детрузору. Края мочеточника подшивают к слизистой пузыря 4-5 узловыми швами 7. Мочевой пузырь ушивают с оставлением цистостомы у мальчиков и уретрального катетера у девочек. Интубатор и цистостому удаляют на 7-14 сутки.
Способ поясняется на следующих примерах его осуществления.
Пример 1
Жудра Д., 2-х лет, поступил в клинику с диагнозом: двухстороннее врожденное расширение мочеточников, вторичный пиелонефрит. Страдает пиелонефритом с 2-х месяцев, когда при обследовании по месту жительства был установлен настоящий диагноз. Диагноз подтвержден данными УЗИ почек и экскреторной урографии, при цистографии пузырно-мочеточниковго рефлюкса и инфравезикальной обструкции нет. Диаметр обоих мочеточников по данным УЗИ и урографии составлял 15 мм. Выполнена операция по предложенному нами способу. Под общим комбинированным обезболиванием разрезом над лоном обнажили стенку мочевого пузыря. Последний вскрыт. Устья мочеточников не пропускали мочеточниковый катетер №5 Сн. Произвели экстрапузырное выделение мочеточников на протяжении 7 см. Дистальные стенозированные отделы отсекли на протяжении 2 см. На мочеточник наложили пластиковый шаблон треугольного сечения основанием вниз, поверх которого с захватом стенок мочеточника наложили поперечные узловые швы с постепенным сужением его просвета от расширенного к нормальному на всем протяжении, вворачивая избыточную часть внутрь, после чего шаблон удалили за расширенную часть. В мочеточник провели пластиковый интубатор №6 Сн. Создали подслизистый тоннель по заднебоковой стенке мочевого пузыря длиной 3 см, в него провели мочеточник и края подшили к слизистой мочевого пузыря 4 узловыми швами ПДС 5/0. Аналогично произведено моделирование и наложение уретеровезикоанастомоза с другой стороны. Мочевой пузырь ушили с оставлением цистостомы. Цистостомический дренаж и интубаторы вывели на кожу через дополнительные разрезы. Послойный шов раны с оставлением страховочного дренажа в околопузырном пространстве.
Послеоперационный период протекал без осложнений. При контрольных обследованиях через 6 месяцев и 1,5 года зафиксировано уменьшение дилатации верхних мочевых путей и удовлетворительная проходимость уретеровезикоанастомозов, а также отсутствие резкого перехода от расширенной к суженной частям.
Пример 2
Гречихин А., 1,5 лет, поступил в нашу клинику с обострением пиелонефрита. После купирования пиелонефрита антибиотиками резерва проведено рентген-урологическое обследование. Выявлено расширение мочеточников с двух сторон до 12-15 мм по данным экскреторной урографии и УЗИ почек. При цистографии пузырно-мочеточниковых рефлюксов не отмечено. Выполнена операция по описанной в примере 1 методике. Послеоперационный период протекал без осложнений. При контрольных обследованиях через 6 месяцев и 1,5 года зарегистрировано сокращение верхних мочевых путей и хорошая проходимость уретеровезикоанастомозов.
Пример 3
Приходько Н., 10 месяцев, поступил в клинику с диагнозом: расширение мочеточника слева, пузырно-мочеточниковый рефлюкс 4 степени слева, вторичный пиелонефрит. В 2-месячном возрасте, по месту жительства, в связи с обострением пиелонефрита проведено рентген-урологическое обследование. Установлен настоящий диагноз. Для оперативного лечения направлен в нашу клинику. Проведена операция по описанной в примере 1 методике слева. При контрольных обследованиях через 6 месяцев и 1,5 года отмечено сокращение верхних мочевых путей, отсутствие пузырно-мочеточникового рефлюкса.
К настоящему времени по данной методике прооперированы 8 больных с врожденным расширением мочеточника. Результаты хирургического вмешательства оценивались в ближайшем и отдаленном периоде со сроком наблюдения более 1,5 лет. У всех пациентов достигнута стойкая ремиссия пиелонефрита и сокращение верхних мочевых путей по данным УЗИ и экскреторной урографии. Таких осложнений как стеноз анастомоза и пузырно-мочеточниковый рефлюкс не отмечено ни в одном случае.
Предложенный способ не очевиден для специалистов, работающих в данной области. Несмотря на кажущуюся простоту, до настоящего времени все попытки каким-либо образом уменьшить просвет мочеточника не позволяли получить положительных результатов, что было связано с травматичностью и недостаточной надежностью использованных методик.
Нами впервые предложена техника сокращения диаметра мочеточника и создание уретеровезикального соустья по антирефлюксной методике, которая проста в техническом исполнении, приводит к резкому сокращению сроков лечения и улучшает качество жизни ребенка. При использовании вышеописанного способа послеоперационный период сокращен до 14 дней при несравненно более высоком качестве реабилитационного периода.
Разработанный нами способ лечения врожденного расширения мочеточника является способом выбора, предпочтительным в нашей клинике. Способ найден в результате длительной клинической практики в детской урологической клинике и каких-либо близких прототипов к нему не имеется.
Способ имеет важное социально-экономическое значение и может быть осуществлен непосредственно по данному описанию.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лапароскопической поперечной экстравезикальной реимплантации мочеточника при полном удвоении верхних мочевых путей | 2019 |
|
RU2710924C1 |
| Способ лапароскопической продольной интравезикальной уретероцистонеоимплантации в условиях дефицита длины мочеточника | 2022 |
|
RU2798357C1 |
| СПОСОБ ЛЕЧЕНИЯ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА | 1998 |
|
RU2148957C1 |
| Способ удаления стентов без цистоскопии у детей после реконструктивно-пластической операции на мочевом пузыре и устьях мочеточников | 2022 |
|
RU2796129C1 |
| Лапароскопическое формирование уретероцистоанастомоза в поперечном направлении | 2020 |
|
RU2730923C1 |
| СПОСОБ ФОРМИРОВАНИЯ УРЕТЕРОСИГМОАНАСТОМОЗА | 2001 |
|
RU2183425C1 |
| Способ хирургического лечения протяженных стриктур мочеточника | 2019 |
|
RU2712066C1 |
| СПОСОБ ЭНДОВИДЕОХИРУРГИЧЕСКОГО МОДЕЛИРОВАНИЯ МОЧЕТОЧНИКА ПРИ ПНЕВМОВЕЗИОКСОПИЧЕСКОЙ РЕИМПЛАНТАЦИИ У ДЕТЕЙ С МЕГАУРЕТЕРОМ | 2020 |
|
RU2724870C2 |
| СПОСОБ УРЕТЕРОЦИСТОАНАСТОМОЗА | 2017 |
|
RU2655123C1 |
| СПОСОБ УВЕЛИЧЕНИЯ ДЛИНЫ ПОДСЛИЗИСТОГО ТУННЕЛЯ ПРИ ПНЕВМОВЕЗИКОСКОПИЧЕСКОЙ РЕИМПЛАНТАЦИИ МОЧЕТОЧНИКА У ДЕТЕЙ С ОБСТРУКТИВНЫМ МЕГАУРЕТЕРОМ | 2023 |
|
RU2813946C2 |
Изобретение относится к медицине, детской урологии, может быть использовано при лечении врожденного расширения мочеточника у детей. Резецируют дистальные стенозированные отделы мочеточника. Моделируют дистальный участок оставшегося мочеточника. При этом накладывают шаблон треугольного сечения на заднюю стенку дистального отдела мочеточника. Сшивают стенки мочеточника над ним с образованием постепенного перехода от расширенной к узкой частям. После удаления шаблона проводят мочеточник через подслизистый тоннель мочевого пузыря. Создают уретеровезикальный анастомоз. Способ позволяет повысить надежность антирефлюксного механизма. 4 ил.
Способ лечения врожденного расширения мочеточника у детей, включающий резекцию его дистальных стенозированных отделов с последующим моделированием дистального участка оставшегося мочеточника, проведением его через подслизистый тоннель мочевого пузыря и созданием уретеровезикального анастомоза, отличающийся тем, что моделирование производят наложением шаблона треугольного сечения на заднюю стенку дистального отдела мочеточника и сшиванием поперечными швами стенок мочеточника над ним с образованием постепенного перехода от расширенной к узкой частям и последующим удалением шаблона.
| STARR A | |||
| Ureteral plication: A new concept in ureteral taprering for megaureter, Invest | |||
| Urol., 1979, 17, 153 | |||
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА | 1998 |
|
RU2140210C1 |
| СПОСОБ ЛЕЧЕНИЯ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА У ДЕТЕЙ | 1998 |
|
RU2180526C2 |
| СПОСОБ ЭНДОСКОПИЧЕСКОГО ЛЕЧЕНИЯ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА | 1997 |
|
RU2161446C2 |
Авторы
Даты
2005-07-10—Публикация
2003-12-26—Подача