Изобретение относится к медицине, а именно к урологии, и касается способа хирургического лечения пузырно-мочеточникого рефлюкса у детей.
Известен способ лечения пузырно-мочеточникого рефлюкса по Glenn-Anderson'y. Терминальная часть мочеточника выделяется внутрипузырным доступом. Мочеточник освобождается непосредственно от его входа в мочевой пузырь; моделируется подслизистый тоннель в направлении к шейке мочевого пузыря, а мочеточник фиксируется к окружающим мышцам мелкими рассасывающимися швами. /"Пузырно-мочеточниковый рефлюкс у детей", под ред. проф. П.К.Яцыка и проф. В.Звара. М.: Медицина, 1990, с. 125-126/.
Однако операция Glenn-Anderson'a показана при эктопических мочеточниках и широких треугольниках Льето, где бывает относительно большое расстояние между устьем мочеточника и внутренним отверстием мочеиспускательного канала, более того, операция эффективна только при низких степенях пузырно-мочеточникового рефлюкса.
Наиболее близким к предложенному способу лечения пузырно-мочеточникового рефлюкса по технической сущности является способ Политано-Лидбеттера, описанный в литературе в 1985 году. Экстраперитониально вскрывают мочевой пузырь. Устье мочеточника циркулярным разрезом выделяют вместе с интрамуральной частью до наружной стенки пузыря. Длина мобилизованной части мочеточника 3-5 см. На 3 см выше устья производят вскрытие слизистой оболочки; через ее дефект зажим проводят через детрузор и захватывают мобилизованный мочеточник, который выводят внутрь мочевого пузыря; далее создают тоннель под слизистой до старого устья, по которому и проводят мочеточник и подшивают его узловыми кетгутовыми швами в области устья. Ушивают дефект мышечной оболочки и слизистой оболочки (Оперативная хирургия с топографической анатомией детского возраста. М.: Медицина, с. 576-577).
Однако известная антирефлюксная операция не предотвращает ретроградного тока мочи из мочевого пузыря в мочеточник, так как подслизистый тоннель не всегда возможно сформировать достаточной длины, особенно при расширении мобилизованного мочеточника.
К недостатку данного способа следует отнести и то, что технические этапы неоимплантации мочеточника не обеспечивают предупреждение ретракции мочеточника в послеоперационном периоде, из-за отсутствия амортизирующего механизма в мочеточниково-пузырном сегменте.
Техническим результатом предлагаемого способа является ликвидация рефлюкса за счет дублирования пассивного клапанного запирательного механизма мочеточниково-пузырного сегмента и предупреждение ретракции мочеточника в послеоперационном периоде.
Технический результат достигается тем, что проводят цистотомию, диссекцию мочеточника, ушивание детрузора и слизистой оболочки мочевого пузыря.
Новым в достижении поставленной цели является то, что фиксацию мочеточника проводят синусоидально под слизистой оболочкой мочевого пузыря параллельными якорными швами.
Фиксация имплантированного мочеточника синусоидально обеспечивает удлинение (по сравнению с прямолинейным расположением мочеточника в способе-прототипе) клапанной зоны мочеточниково-пузырного сегмента за счет криволинейного пути оси мочеточника. Синусоидальный изгиб мочеточника удлиняет в 1,5-2 раза эффективную клапанную зону от устья мочеточника до перехода его в детрузор.
Новым является также то, что подслизистый синусоидальный изгиб мочеточника обладает изменяющимся модулем упругости и приложение гидростатического давления оказывает амортизирующее действие в фазу изгнания (или наполнения) мочевого пузыря, тем самым обеспечивает функциональную адаптацию мочеточниково-пузырного сегмента растущего детского организма. Синусоидальная имплантация мочеточника уменьшает вероятность ретракции мочеточника в послеоперационном периоде, так как сводит до минимума краниальную тягу устья, так как образует более структурированный и объемный подслизистый тоннель, якорные швы ограничивают подвижность стенки мочеточника, формируют подслизистый тоннель.
Сопоставительный анализ с прототипом показывает, что заявленный способ лечения пузырно-мочеточникового рефлюкса отличается тем, что фиксацию мочеточника проводят синусоидально под слизистой оболочкой мочевого пузыря параллельными якорными швами. Таким образом, заявляемый способ лечения пузырно-мочеточникового рефлюкса соответствует критерию изобретения "новизна". Новая совокупность признаков обеспечивает достижение высокого положительного эффекта, заключающегося в ликвидации рефлюкса, дублировании пассивного клапанного запирательного механизма мочеточниково-пузырного сегмента и предупреждении ретракции мочеточника в послеоперационном периоде.
Сущность предложенного способа лечения пузырно-мочеточникового рефлюкса поясняется чертежом, где 1 - треугольник Льето, 2 - устье имплантированного мочеточника, 3 - синусоидальный изгиб мочеточника в подслизистом тоннеле, 4 и 5 - адаптирующие кривизну якорные швы по сторонам мочеточника.
Способ лечения пузырно-мочеточникового рефлюкса осуществляют следующим образом. Положение больного на спине с плоским валиком, подложенным под таз. Доступ - поперечный надлонный. Мочевой пузырь вскрывают по средней линии. Проводят тубаж мочеточника полиэтиленовым катетером, далее очерчивающим разрезом слизистой оболочки вокруг устья выделяют интрамуральный отдел мочеточника с последующей его диссекцией. Мочеточник извлекают из мочевого пузыря, удалив из него катетер, который заменяют шелковой держалкой. Образовавшийся дефект детрузора ушивают (викрил 3\оо). Отступя от места расположения устья на 4-5 см по ходу интрамурального отдела мочеточника, рассекают слизистую оболочку мочевого пузыря и ножницами в направлении устья создают подслизистый тоннель. Далее прокалывают детрузор и зажимом широко раздвигают мышцы. Мочеточник за держалку вытягивают внутрь мочевого пузыря и с помощью зажима протягивают в образованный подслизистый тоннель, укладывая его криволинейно, в форме синусоиды. Дистальный сегмент мочеточника отсекают. Викрилом (6\оо) на атравматической игле накладывают швы, соединяющие слизистую оболочку мочеточника и мочевого пузыря на месте бывшего устья. Зашивают рассеченную слизистую в месте проведения мочеточника в мочевой пузырь. Параллельными якорными швами по сторонам от мочеточника моделируют синусоидальную ось подслизистого тоннеля. Разрез мочевого пузыря зашивают дексоном (3\оо) двухрядным швом. Рану послойно ушивают. Мочевой пузырь опорожняют по постоянному уретральному дренажу.
Пример. Девочка, 3 года 6 месяцев. Диагноз: правосторонний везикоренальный рефлюкс III степени. Хронический пиелонефрит. Под общим обезболиванием выполнена операция: уретероцистонеостомия справа.
Ход операции: разрез Пфанненштиля, продольная цистотомия; правое устье мочеточника расширено, зияет. Тубаж правого мочеточника полиэтиленовым катетором (F= 12). Очерчивающим разрезом уротелия выделен интрамуральный отдел мочеточника и его диссекция на длину 6 см. Дефект детрузора ушит (викрил 3\ оо). Отступя от места расположения устья на 4 см по ходу интрамурального отдела мочеточника, рассечен уротелий и ножницами в обратном направлении сформирован подслизистый тоннель. Детрузор рассечен и зажимом широко раздвинуты мышцы. Мочеточник за держалку втянут внутрь мочевого пузыря и с помощью зажима проведен в подслизистый тоннель и уложен криволинейно, в форме синусоиды. Викрилом (6\оо) на атравматической игле наложены швы, соединяющие уротелий мочеточника и мочевого пузыря на месте бывшего устья. Параллельными якорными швами по сторонам от мочеточника смоделирована синусоидальная ось подслизистого тоннеля. Цисторрафия (дексон-3\оо) двухрядным швом. Рана послойно ушита. Мочевой пузырь дренирован уретральным катетером Foley, я. Послеоперационный период протекал без осложнений. Уретральный катетер удален на 3 сутки. Заживление раны первичным натяжением. Супрессивная антибактериальная и противовоспалительная терапия проводилась в течение 1 месяца. Контрольное обследование через 9 месяцев констатировало ликвидацию пузырно-мочеточникового рефлюкса справа и улучшение почечной функции по данным динамической гамма-сцинтиграфии. Мочевой инфекции не обнаружено, жалоб нет.
| название | год | авторы | номер документа |
|---|---|---|---|
| Лапароскопическое формирование уретероцистоанастомоза в поперечном направлении | 2020 |
|
RU2730923C1 |
| Способ лапароскопической продольной интравезикальной уретероцистонеоимплантации в условиях дефицита длины мочеточника | 2022 |
|
RU2798357C1 |
| СПОСОБ ФИКСАЦИИ МОЧЕТОЧНИКА ПРИ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА У ДЕТЕЙ | 2007 |
|
RU2332938C1 |
| Способ лапароскопической поперечной экстравезикальной реимплантации мочеточника при полном удвоении верхних мочевых путей | 2019 |
|
RU2710924C1 |
| Способ удаления стентов без цистоскопии у детей после реконструктивно-пластической операции на мочевом пузыре и устьях мочеточников | 2022 |
|
RU2796129C1 |
| СПОСОБ ЛЕЧЕНИЯ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА | 1998 |
|
RU2148957C1 |
| СПОСОБ УВЕЛИЧЕНИЯ ДЛИНЫ ПОДСЛИЗИСТОГО ТУННЕЛЯ ПРИ ПНЕВМОВЕЗИКОСКОПИЧЕСКОЙ РЕИМПЛАНТАЦИИ МОЧЕТОЧНИКА У ДЕТЕЙ С ОБСТРУКТИВНЫМ МЕГАУРЕТЕРОМ | 2023 |
|
RU2813946C2 |
| СПОСОБ ПЕРЕСАДКИ МОЧЕТОЧНИКА | 2009 |
|
RU2415649C1 |
| Способ хирургического лечения рецидивных и постлучевых протяженных стриктур и облитераций нижней трети мочеточника | 2019 |
|
RU2709167C1 |
| СПОСОБ ЛЕЧЕНИЯ ВРОЖДЕННОГО РАСШИРЕНИЯ МОЧЕТОЧНИКА У ДЕТЕЙ | 2003 |
|
RU2255677C1 |
Изобретение относится к медицине, урологии, может быть использовано при оперативном лечении пузырно-мочеточникового рефлюкса у детей. Выполняют цистотомию. Выделяют интрамуральный отдел мочеточника. Создают подслизистый тоннель по ходу интрамурального отдела мочеточника в направлении устья. Протягивают мочеточник в сформированный тоннель. Криволинейно укладывают мочеточник в виде синусоиды. Фиксируют мочеточник параллельными швами по сторонам от мочеточника. Соединяют слизистую оболочку мочеточника и мочевого пузыря на месте бывшего устья. Ушивают детрузор и слизистую мочевого пузыря. Способ позволяет ликвидировать рефлюкс и предупредить ретракцию мочеточника в послеоперационном периоде. 1 ил.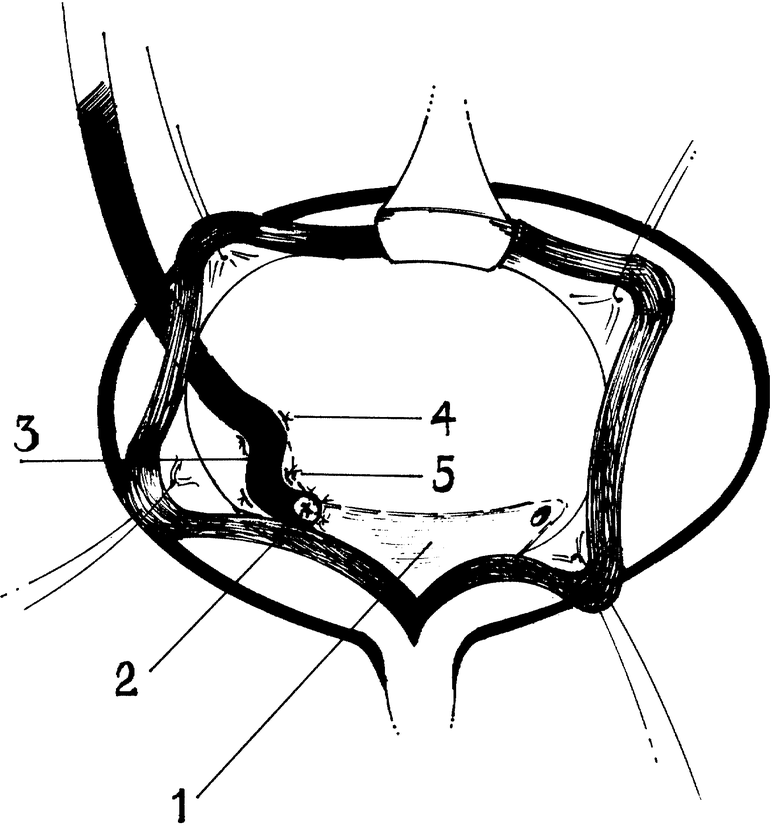
Способ лечения пузырно-мочеточникового рефлюкса, включающий цистотомию, выделение интрамурального отдела мочеточника, создание подслизистого тоннеля по ходу интрамурального отдела мочеточника в направлении устья, отличающийся тем, что мочеточник протягивают в сформированный тоннель с криволинейной укладкой в нем в форме синусоиды и фиксацией параллельными швами по сторонам от мочеточника, соединяют слизистую оболочку мочеточника и мочевого пузыря на месте бывшего устья, ушивают детрузор и слизистую мочевого пузыря.
| Способ лечения пузырно-мочеточниково- лоханочного рефлюкса | 1979 |
|
SU787012A1 |
| Способ лечения пузырно-мочеточниково-лоханочного рефлюкса | 1979 |
|
SU888952A1 |
Авторы
Даты
2002-03-20—Публикация
1998-07-07—Подача