Изобретение относится к медицине, в частности к хирургии, а именно к детской урологии, и может быть использовано для удаления стентов у детей без проведения цистоскопии после выполнения реконструктивно-пластической операции на мочевом пузыре и устьях мочеточников с пузырно-мочеточниковым рефлюксом, в том числе при удвоенной почке.
Пузырно-мочеточниковый рефлюкс (ПМР) является одной из наиболее распространенных урологических аномалий. Для лечения ПМР у детей может применяться консервативная терапия и хирургическая коррекция, в том числе современные малоинвазивные методы. Ранее основным методом лечения ПМР высоких степеней у детей являлись открытые антирефлюксные операции. В последние десятилетия лапароскопические операции заменяют открытые хирургические вмешательства для многих урологических заболеваний, в том числе и при врожденных аномалиях мочевых путей [Ansari, М. S., Yadav Р., Arora S., et al. Bilateral Transvesicoscopic Cross-trigonal Ureteric Reimplantation in Children: Surgical Subtleties and a Prospective Summary // Urology. - 2017. - Vol.101. - P. 67-72.; Grimsby, G. M, Dwyer M. E., Jacobs M. A. et al. Multi-institutional review of outcomes of robot-assisted laparoscopic extravesical ureteral reimplantation //J. Urol. - 2015. - Vol.193(5 Suppl).-P. 1791-5.].
В малоинвазивном лечении ПМР, как и в открытой хирургии, известны два различных подхода: экстравезикальный (лапароскопический) и внутрипузырный (везикоскопический). Впервые лапароскопическую экстравезикальную антирефлюксную операцию описал R. Ehrlich и соавт. в 1994 году, а везикоскопическую реимплантацию мочеточника - К. Okamura и соавт. в 1995 году [Herz, D., Fuchs М. Todd A., McLeod D., Smith J. Robotassisted laparoscopic extravesical ureteral reimplant: a critical look at surgical outcomes // J. Pediatr. Urol. - 2016. - Vol.12(6). - P. 402-el-402-e9.; Hong, С.H., Kim J. H., Jung H. J., et al. Singlesurgeon experience with transvesicoscopic ureteral reimplantation in children with vesicoureteral reflux // Urology. - 2011. - Vol.77(6). - P. 1465-9.]. Минимально инвазивные хирургические процедуры с использованием лапароскопического и везикоскопического подходов у детей старшей возрастной группы основаны на тех же принципах и приемах, что и их открытые аналоги. Они обладают практически такой же эффективностью и при этом позволяют значительно снизить хирургическую травму и улучшить косметический результат.
Известен способ лапароскопической операции по принципу Lich-Gregoir (В.И. Дубров, А.В. Строцкий. Сравнение результатов лапароскопической (Lich-Gregoir) и везикоскопической (Cohen) операций при лечении пузырно-мочеточникового рефлюкса у детей. Оригинальные научные публикации, Медицинский журнал, 3/2020, с. 70), по которому выполняется вскрытие брюшины над заднелатеральной поверхностью мочевого пузыря дистальнее семявыносящего протока у мальчиков или круглой связки матки у девочек, выделение заднебоковой стенки мочевого пузыря и дистального отдела мочеточника до места вхождения в подслизистый тоннель. Мочевой пузырь наполняется 40-60 мл физиологического раствора и подтягивается к брюшной стенке при помощи нитей-держалок для улучшения визуализации зоны уретеровезикального соустья. Детрузор рассекается до слизистой оболочки мочевого пузыря циркулярно вокруг уретеровезикального соустья и в проксимальном направлении по ходу мочеточника. Длина создаваемого подслизистого тоннеля составляет от 4 до 5 см в зависимости от диаметра мочеточника, удаляется объемообразующий препарат. После выполнения детрузоротомии мочеточник укладывается на слизистую оболочку мочевого пузыря, над ним ушивается детрузор. Дополнительно мочеточник фиксируется к детрузору на входе в под слизистый тоннель. Брюшина над мочевым пузырем ушивается. Мочевой пузырь дренируется уретральным катетером в течение 2 суток.
Недостатком известного способа лапароскопической операции по принципу Lich-Gregoir, для категории больных детей с пузырно-мочеточниковым рефлюксом, является более низкая эффективность, сложность создания достаточной длины подслизистого тоннеля у детей младшей возрастной группы.
Известен также способ везикоскопической операции по принципу Cohen (В.И. Дубров, А.В. Строцкий. Сравнение результатов лапароскопической (Lich-Gregoir) и везикоскопической (Cohen) операций при лечении пузырно-мочеточникового рефлюкса у детей, Оригинальные научные публикации, Медицинский журнал, 3/2020, с. 71), который является наиболее близким к заявленному способу. В известном способе, в положении пациента на спине выполняется цистоскопия, после чего в мочевой пузырь инсуффлируется СО2 до тугого наполнения. Под цистоскопическим контролем мочевой пузырь фиксируется лигатурами к передней брюшной стенке. Вокруг рефлюксирующего устья выполняется окаймляющий разрез слизистой оболочки мочевого пузыря, и производится мобилизация мочеточника острым путем на протяжении 4-5 см в зависимости от его диаметра, объемообразующий препарат удаляется. В поперечном направлении параллельно межмочеточниковой складке формируется подслизистый тоннель длиной 4-5 см, через который проводится мочеточник, выполняется анастомоз мочеточника со слизистой оболочкой мочевого пузыря узловыми швами, ушивается слизистая оболочка на месте старого устья, мочевой пузырь дренируется уретральным катетером в течение 5 дней.
Основным недостатком везикоскопической операции Cohen является поперечная ориентация подслизистого тоннеля, что в последующем из-за недостаточного объем мочевого пузыря существенно затрудняет катетеризацию мочеточников, уретероцистоанастомоз и стентирование мочеточников у детей до 3-х лет.
Стентирование мочеточников стало неотъемлемой частью многих урологических оперативных вмешательств, при лечении больных с обструктивными заболеваниями верхних мочевых путей. Несмотря на достижения в разработке стентов, проблемы, связанные с их использованием, такие, как образование бактериальных биопленок, инкрустация, окклюзия, миграция и разрушение, все еще остаются актуальными в урологической практике. Для удаления длительно стоящих мочеточниковых стентов, инкрустированных камнями, используют различные оперативные вмешательства, нередко требующих различные доступы. Забывчивость родителей, приводящая к подобным осложнениям у детей, проблема объединяющая сообщество урологов в поиске путей ее решения [Байбиков Р.С, Ахунзянов А.А., Тахаутдинов Ш.К. https://ecuro.ru/article/zabytyi-mochetoclmikovyi-stent-u-rebenka-mladshego-vozrasta].
Стентирование снижает риск обструкции мочеточника в послеоперационном периоде, обеспечивает отхождение фрагментов конкремента. Кроме того, стенты способствуют заживлению поврежденного участка слизистой оболочки мочеточника, вызванных на момент операцией [Nabi G, Cook J, N'Dow J, McClinton S. Outcomes of stenting after uncomplicated ureteroscopy: systematic review and meta-analysis. BMJ 2007 Mar 17;334(7593):572. doi: 10.1136/bmj.39119.595081.55.; Pengfei S, Yutao L, Jie Y, Wuran W, Yi D, Hao Z, Jia W. et al. The results of ureteral stenting afterureteroscopic lithotripsy for ureteral calculi: a systematic review and meta-Analysis. J Urol 2011; 186(5): 1904-1909. doi: 10.1016/j.juro.2011.06.066.; Romanova Ju. M., Gincburg A. L. Bacterial biofilms as a natural form of the existence of bacteria in the environment and in the host organism. Zhurnal mikrobiologii, epidemiologii i immunobiologii. Zhurnal mikrobiologii, epidemiologii i immunobiologii. 2011;(3):99-109. (In Russian)].
Удаление мочеточникового стента у детей проводится под общим обезболиванием и с помощью цистоскопа. В некоторых случаях стент удаляется под рентген-контролем: проволочный проводник вводят как можно глубже, выпрямляют трубку, внешний конец захватывают и вытаскивают стент [Shuaibu S.I., Gidado S., Oseni-Momodu E. Endoscopic retrograde JJ-stenting of the ureter without fluoroscopy guidance-an appraisal of outcome. Niger J. Med. 2013;22(4):348-350.]
Исключение цистоскопии для удаления стента мочеточника также актуально для педиатрической урологии. A. Kajbafzadeh и соавт., представили результаты 523 пиелопластик, выполненных детям лапароскопическим доступом с установкой jj-стента, проксимальный конец которого фиксировался к трубке 3Ch, выведенной через пиелотомический разрез на кожу. Трансдермальное удаление стента осуществлено через 3-4 недели после операции в амбулаторных условиях. У детей более старшего возраста преимуществом данного подхода, авторы относят отсутствие необходимости в послеоперационной катетеризации мочевого пузыря и выполнение цистоскопии для удаления стентов, а также сокращение сроков пребывания и частоты послеоперационных осложнений [Kajbafzadeh A.M., Zeinoddini А., Ebadi M., et al. External extension of double-J ureteral stent during pyeloplasty: inexpensive stent and non- cystoscopic removal. Int. Urol. Nephrol. 2014;46(4):671-676].
Технической задачей заявленного способа удаления стентов без цистоскопии у детей после реконструктивно-пластической операции на мочевом пузыре и устьях мочеточников является создание неинвазивного способа, позволяющего повысить эффективность лечения пузырно-мочеточникового рефлюкса.
Технический результат заявленного изобретения, заключается в повышении эффективности лечения пузырно-мочеточникового рефлюкса за счет одновременного удаления стентов с катетером Фолея у детей после выполненной реконструктивно-пластической операции на мочевом пузыре и устьях мочеточников, позволяет исключить выполнение цистоскопии для удаления стентов из мочеточников, снижает операционные риски, анестезиологические риски и больничные расходы, а также снижается риск нозокомиальной инфекции, сократить количество осложнений и повторных госпитализаций.
Технический результат достигается тем, что в способе удаления стентов без цистоскопии у детей после реконструктивно-пластической операции на мочевом пузыре и устьях мочеточников, включающем выполнение окаймляющего надлобкового разреза слизистой оболочки мочевого пузыря вокруг рефлюксирующего устья, мобилизацию мочеточников острым и тупым путем, формирование подслизистых тоннелей в поперечном направлении параллельно межмочеточниковыми складками, выполнение анастомоза мочеточников со слизистой оболочкой мочевого пузыря и установку стентов в мочеточниках, дренирование мочевого пузыря уретральным катетером Фолея, согласно изобретению, после установки стентов в мочеточниках, к проксимальным концам стентов, прикрепляют проксимальные концы викриловых нитей, дистальные концы которых пропускают через отверстие на дистальном конце катетера Фолея в дренажный порт и выводят наружу, викриловые нити оставляют с катетером Фолея на срок 7-8 дней, после чего удаляют, одновременно с катетером Фолея, стенты путем вытягивания их за дистальные концы викриловых нитей.
Заявляемый способ в отличие от известных аналогов, позволяет одновременно с катетером Фолея удалять стенты из мочеточников, не требуя повторного наркоза, значительно сократить время пребывания пациентов в стационаре и затраты связанные с выполнением цистоскопии.
Заявляемый способ безопасный и жизнеспособный, который можно успешно использовать в детской урологии.
Изобретение иллюстрируется следующим графическим материалом,
где:
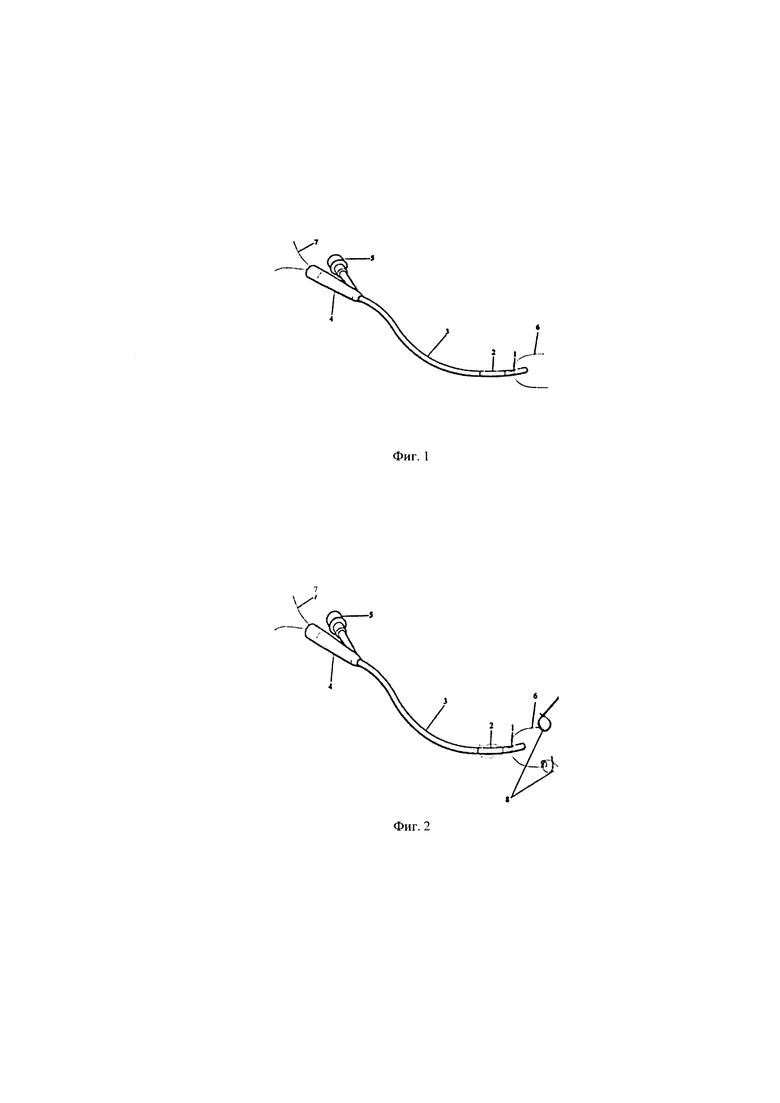
на фиг. 1 - представлен уретральный двухходовой катетер Фолея с пропущенными через его дренажный порт викриловыми нитями;
на фиг. 2 - представлен уретральный двухходовой катетер Фолея с пропущенными через его дренажный порт викриловыми нитями, проксимальные концы которых протянуты к мочеточникам;
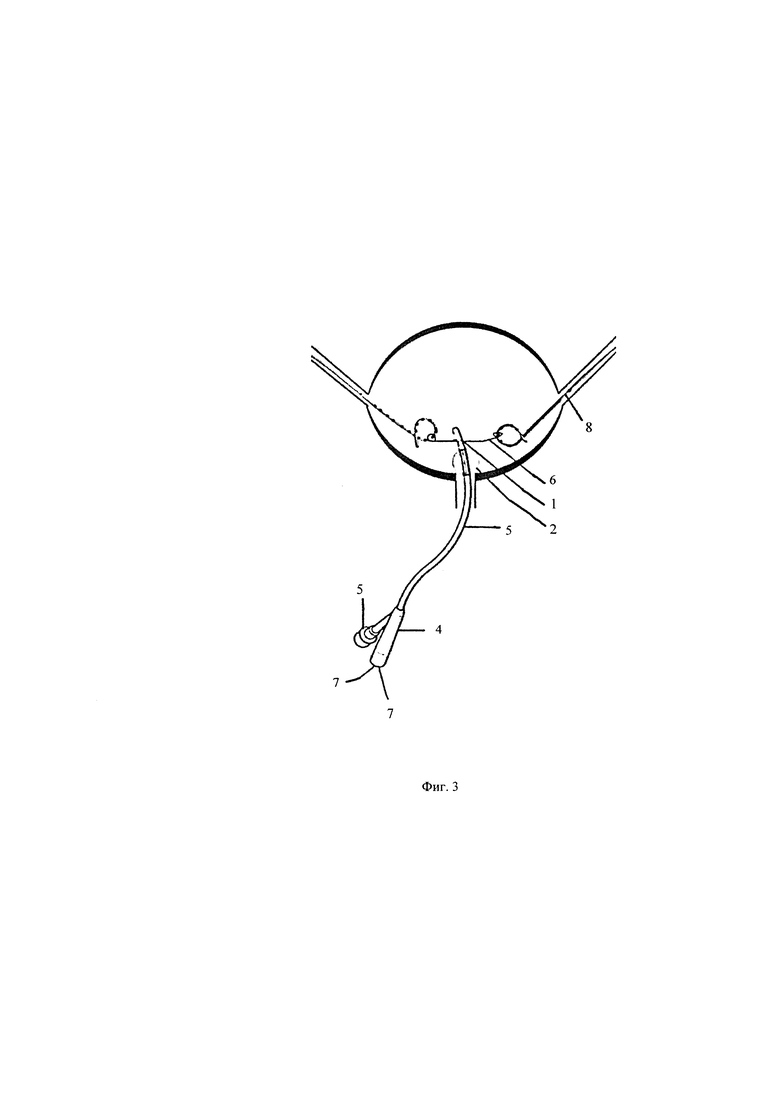
на фиг. 3 - представлен уретральный двухходовой катетер Фолея с пропущенными через его дренажный порт викриловыми нитями, проксимальные концы которых закреплены на дистальной части стентов.
Обозначения на фиг. 1-фиг. 3: 1- отверстие на дистальном конце катетера Фолея; 2- надувной баллон катетера Фолея; 3 - трубка катетера Фолея; 4-коннектор дренажного порта катетера Фолея; 5 - порт, через который раздувается и сдувается баллон 2; 6 - проксимальные концы викриловых нитей; 7 - дистальные концы выкриловых нитей; 8 - проксимальные концы стентов.
Способ осуществляется следующим образом.
В положении пациента на спине, выполняется окаймляющий надлобковый разрез, обнажается передняя стенка мочевого пузыря. Мочевой пузырь вертикально вскрывается на всем протяжении (не травмируя шейки мочевого пузыря) - таким образом обеспечивается хороший доступ к мочепузырному треугольнику. Оценивается состояние устьев мочеточников (их размеры, форма, расположение). Мочеточник (или оба) интубируются катетером нелатона и фиксируются викриловым швом за заднюю стенку мочеточникового устья - это позволяет избежать травмы интрамурального отдела мочеточника. Циркулярным разрезом вокруг устья вскрывается слизистая оболочка мочевого пузыря. Разрез не должен проходить на расстоянии не менее 2 мм от отверстия. Постепенно высекая, нижнюю часть мочеточника вытягивают в полость мочевого пузыря. Далее визуализируют и выделяют мышцу Вальдейра, тесно прилегающая к мочеточнику и образующая вокруг мочеточника, до средней трети, футляр в бессосудистой зоне, который рассекают. Далее формирование подслизистый тоннель для того, чтобы продолжить его длину на 1,5-2,0 см, освобождают 3,5-4,0 см мочеточника, т.е. мочеточник должен быть длиннее формируемого тоннеля. Тоннель прокладывается вдоль межмочеточниковой складки на противоположную сторону, и мочеточник анастомозируется со слизистой оболочкой мочевым пузырем узловыми швами PDS 6/0. При двустороннем пузырно-мочеточниковым рефлюксом операция выполняется симультанно с обеих сторон. Как правило, формирование анастомоза осуществляют на тонкой эластической трубке-шине. После этого производится установка стентов в мочеточники и дренирование мочевого пузыря с помощью уретрального катетера Фолея, для фиксации которого через порт 5 в баллон 2 вводят 2,5-3 мл физиологического раствора.
Далее к проксимальным концам установленных в мочеточниках стентов 8, прикрепляют проксимальные концы викриловых нитей 6, дистальные концы которых пропускают через отверстие на дистальном конце трубки 1 катетера Фолея в дренажный порт 4 и выводят наружу, дистальные концы викриловых нитей 7 оставляют с катетером Фолея. Мочевой пузырь зашивают наглухо.
На 7-8 день в послеоперационном периоде, удаляют одновременно с катетером Фолея установленные стенты. Для этого предварительно эвакуируется из баллона 2 катетера Фолея с помощью шприца, введенный при установке катетера, физиологический раствор, после чего удаляют сам катетер Фолея, придерживая и осторожно подтягивая дистальные концы 7 викриловых нитей вытягивают стенты.
Таким образом, учитывая нежность структуры слизистой оболочки уретры и строения мочеточников, особенно пузырно-мочеточникового сегмента, заявляемый способ позволяет удалять стенты у детей без проведения цистоскопии после выполнения реконструктивно-пластической операции на мочевом пузыре и устьях мочеточников.
Результаты подтверждаются клиническими примерами
Пример 1. Пациент Е., 1 г. 9 мес.
Клинический диагноз: Двусторонний пузырно-мочеточниковый рефлюкс IV-V степени. Правосторонний крипторхизм, паховая ретенция. Состояние после операции: Эндоскопическая пластика пиелоуретерального сегмента мочеточника правой почки, нефростомия от 27.11.2020. Эндоскопическая коррекция устье левого и устье правого мочеточника с препаратом уродекс по 0,5 мл от 05.03.2021.
Сопутствующий диагноз: Апикальный дефект межжелудочковой перегородки 4 мм. Открытое овальное окно. Атриовентрикулярная блокада 1 степени. Воронкообразная деформация грудной клетки.
Основной послеоперационный диагноз: Код по МКБ10: Q62.7 Врожденный пузырно-мочеточниково-почечный рефлюкс.
Сопутствующий послеоперационный диагноз: Код по МКБ10: Q21.0 Дефект межжелудочковой перегородки.
Ребенок от первых родов. Роды - оценка по шкале Апгар 8/9 балл, длина тела при рождении 56 см, масса тела при рождении 4360 гр. Степень зрелости при рождении доношенный. Физическое развитие до года - умеренные весовые прибавки. Психомоторное развитие до года ползает, садится самостоятельно, стоит с поддержкой, ходит с поддержкой. Детские инфекции - не болел. Впервые, заболевание врожденный порок развития, инфравезикальная обструкция, выявлены по данным УЗИ пренатально на 37 4/7 недель многоводие. Мегацистис.
После рождения мочился самостоятельно. Двусторонний пузырно-мочеточниково-лоханочный рефлюкс. Перенес эпизод пиелонефрита от 16.11.2020, ремиссия. 27.11.2020 произведено оперативное лечение: Эндоскопическая пластика пиелоуретерального сегмента мочеточника правой почки, нефростомия. Послеоперационный период гладкий. Был выписан на нефростоме и мочевом катетере.
На амбулаторном этапе произошла миграция нефростомы. Наблюдался специалистами по месту жительства.
05.03.2021 - выполнена эндоскопическая коррекция двустороннего пузырно-мочеточникового рефлюкса. На амбулаторном этапе обострение инфекции мочевыделительной системы не было.
По данным контрольного УЗИ от 16.10.2021. Максимальный размер лоханки до 22,7 мм справа.
Цистография. 02.11.2021. При пассивном заполнении мочевого пузыря (100 мл Омнипак 240) отмечается пузырно-мочеточниковый рефлюкс IV-V ст. с обеих сторон. Контуры мочевого пузыря четкие, ровные, форма его правильная округлая.
В момент микции уретра проконтрастирована на всем протяжении, без локальных сужений. При сокращении мочевой пузырь с неровным контуром. УЗИ почек и мочевого пузыря. 02.11.2021. Правая почка 77×32 мм, переднезадний размер лоханки 18,6 мм, переднезадний размер чаши верхней группы до 16,7 мм, нижней группы до 9 мм, мочеточник в верхней трети расширено до 8,6 мм, нижний трет мочеточника расширен до 12,2 мм. Левая почка 71×30 мм, переднезадний размер чаши верхней группы до 13,0 мм, средней группы до 4,7 мм, нижней группы до 7,0 мм, верхний трет мочеточника расширено до 7,7 мм, нижний трет мочеточника расширено до 8,3 мм. Пациент подготовлен к проведению реконструктивно-пластической операции. 03.11.2021 проведено оперативное лечение: Уретероцистоанастомоз при рецидивных формах уретерогидронефроза. Операция выполнена по заявленному способу с двух сторон со стентированием мочеточников и установкой катетера Фолея 10Fr. Низведение правого яичка по Петривальскому.
В послеоперационном периоде получал: Антибиотик (амписид), обезболивающие, антигистаминные препараты, спазмолитики, инфузионную терапия.
Послеоперационный период протекал гладко. Катетер Фолея 10Fr вместе со стентами из мочевого пузыря удален на 7-е послеоперационные сутки по заявленному способу. После удаление катетера у ребенка мочевыделение свободное, безболезненное и без макропримесей. Заживление послеоперационной раны первичным натяжением, внутрикожные рассасывающие швы. На момент осмотра перед выпиской общее состояние ребенка оценивается как удовлетворительное. Температуры тела 36,6С. Жалоб со слов матери нет. Аппетит хороший, питание усваивает.
Кожные покровы, видимые слизистые чистые, розовые. При пальпации периферические лимфатические узлы не увеличены.
Аускультативно над легкими выслушивается везикулярное дыхание, хрипы не выслушиваются. ЧД-24дв. в мин.
Перкуторно границы сердца не расширены. При аускультации тоны сердца ясные, ритмичные. ЧСС - 110 уд. в мин.
При пальпации живот мягкий не вздут, симметричный, в области раны чувствительный.
Со слов матери стул оформленный.
Мочится самостоятельно, диурез адекватный, макрогематурии нет.
Местно: в швах чисто, отделяемого нет. Обработка: 1% бриллиантовый зеленый.
Яички пальпируются в полости мошонке, отека правой половины мошонки нет. Учитывая восстановление послеоперационного периода, в удовлетворительном состоянии ребенок выписан домой в удовлетворительном состоянии.
Пример 2. Пациентка М., 7 мес.
Клинический диагноз - Основной: Двусторонний пузырно-мочеточниковый рефлюкс IV-V степени. Состояние после: Цистоскипия с моделированием устьев мочеточников от 10.12.2021.
Основной диагноз при выписке: Код по МКБ10: Q62.7 Врожденный пузырно-мочеточниково-почечный рефлюкс.
Родилась от 1-й беременности, на фоне токсикоза (стационарное лечение), первых срочных родов с массой тела 3580 грамм и длиной 53 см. Выписана на 6 сутки (внутриутробная гипоксия, антибактериальная терапия на фоне лейкоцитоза). Ребенок находится только на искусственном вскармливании+прикормы. Вакцинация БЦЖ в родильном доме, V2 геп В, V2 Пентаксим, далее осмотр и наблюдения нефролога. Наблюдается нефрологом пузырно-мочеточниковый рефлюкс. Инфекция мочевыделительной системы. (Цистоскопия с моделированием устьев). Наблюдается ортопедом. Кривошея. Получает массаж и физиотерапевтическое лечение. Аллергоанамнез не выявлено. Контакт с инфекционными больными отрицает. Мазок на коронавирус отрицательный от 12.03.22 у ребенка и матери.
При диспансеризации в 1,5 мес (28.09.2021) - двусторонняя пиелоэктазия (12-13 мм), в анализе мочи 30.09.2021 - лейкоцитурия 12-15 в поле зрения, 11.10.2021 - лейкоциты 20-25 в поле зрения, получила курс амоксициллина. 09.11.2021 осмотрена в консультативно-диагностическое отделение, детский лечебно-реабилитационный комплекс: УЗИ почек и мочевого пузыря: правая почка - переднезадний размер лоханки 9,5 мм, верхние группы чаши 5,6 мм, мочеточник в нижней трети 7,5 мм, левая почка - переднезадний размер лоханки 12,3 мм, верхние группы чаши 4,5 мм, мочеточник в нижней трети 9,2 мм.
Последняя госпитализация в декабре 2021 г, цистоскопия с моделированием устьев мочеточников от 10.12.21. обследована: по УЗИ признаков обструкции почек нет.
Общий анализ мочи на момент поступления без патологии.
15.03.2022. Цистография. Введено 50 мл йогексола+хлоргексидин (1:1)
При пассивном ретроградном заполнении мочевого пузыря и в момент микции определяется рефлюкс в полостные системы почек до чаш (III степени). Мочевой пузырь неправильно-овоидной формы, с неровным контуром. Контрастирование уретры в момент микции неравномерное. 15.03.2022. Дуплексное сканирование артерии почек. Осмотр на фоне голодной паузы.
Кровоток в брюшной аорты магистрального типа, AT в пределах нормы, признаков диастолического обеднения кровотока не выявлен. Магистральные почечные артерии - слева 40-9-0,78, справа - 47-10-0,79
Ренальный кровоток магистрального типа, норморезистивный.
Венозный отток сохранен.
Заключение: В магистральной почечной артерий справа и слева кровоток магистральный, норморезистивный.
15.03.2022. Осмотр через 60 мин после еды.
Кровоток в брюшной аорты магистрального типа, AT в пределах нормы, признаков диастолического обеднения кровотока не выявлен. Магистральные почечные артерии - слева - 53-12-0,78, справа - 46-10-0,78
Ренальный кровоток магистрального типа, норморезистивный.
Венозный отток сохранен.
Заключение. В магистральные почечные артерии справа и слева кровоток магистральный, норморезистивный.
15.03.2022. Осмотр на фоне голодной паузы.
Эхопризнаки двусторонней пиелокаликоэктазии с утолщением (справа), уплотнением стенок чашечно-лоханочной системы с обеих сторон, умеренной дилатацией мочеточников в верхней трети справа, верхней и средней трети слева.
При ультрасонографии в проекции устьев правого и левого мочеточников визуализируется гиперэхогенные включения (коллаген) диаметром до 6,3 мм, слева -до 5,9 мм.
При ультрасонографии стенка мочевого пузыря слабого наполнения неровная, несколько утолщена до 3,6 мм.
15.03.2022. Осмотр через 60 мин после еды.
Эхопризнаки двусторонней пиелокаликоэктазии с утолщением (справа), уплотнением стенок чашечно-лоханочной системы с обеих сторон, умеренной дилатацией мочеточников в верхней трети справа, верхней и средней трети слева.
На ультрасонографии в проекции устьев правого и левого мочеточников визуализируется гиперэхогенные включения диаметром до 6,3 мм, слева до 5,9 мм.
Ультрасонография: стенка мочевого пузыря слабого наполнения неровная, несколько утолщена до 3,6 мм.
Фурагин 50 мг по ¼ таб. 2 - раза в сутки.
По результатам обследования верифицирован заключительный диагноз:
Двусторонний пузырно-мочеточниковый рефлюкс IV-V степени.
Пациентка подготовлена к выполнению реконструктивно-пластической операции.
Проведена операция: 18.03.2022. Уретероцистоанастомоз при рецидивных формах уретерогидронефроза. Операция Коэна у детей. Операция проведена с 2-х сторон по заявленному способу со стентированием мочеточников и постановкой катетера Фолея 8Fr в полость мочевого пузыря
В послеоперационном периоде получала: Инфузионная терапия, антибактериальная терапия (амписид 150 мг/кг) и обезболивающие.
Послеоперационный период протекал гладко, заживление: первичное натяжение, швы внутрикожные рассасывающиеся.
Катетер Фолея 8Fr со стентами удалены по заявленному способу на 7-ые послеоперационные сутки. Мочевыделение самостоятельное, свободное и безболезненное. Моча чистая.
25.03.2022 Общий анализ крови: С-реактивный белок - 7,00 мг/л, лейкоциты -8,5, гемоглобин - 108.0 г/л. Микроскопия мочи: лейкоциты 80-100 в поле зрения, эритроциты - 80-100 в поле зрения, бактерии - 1+.
Общее состояние ребенка на момент выписки оценивается удовлетворительное. Не лихорадит. Энтеральное питание усваивает. Не срыгивает. В сознании. На осмотр реагирует негативно.
Кожные покровы чистые, бледно-розовые, нормальной влажности. Видимые слизистые влажные, розовые, чистые.
При аускультации дыхание пуэрильное, проводится во все отделы легких, хрипов нет. Частота дыхание - 24 движение в минуту. Аускультативно тоны сердца ясные, ритмичные. Частота сердечного сокращения - 100 удар в минуту. При пальпации живот мягкий, безболезненный. Стул был, не осмотрен. Мочеиспускание самостоятельное.
Выписан домой в удовлетворительном состоянии с рекомендациями.
Пример 3. Пациентка А., 2 г. 4 мес
Клинический диагноз: Обструктивный магауретер справа. Состояние после операции: Резекция-реимплантация правого мочеточника от 18.06.2020. Лапароскопическая пластика пиелоуретрального сегмента справа от 15.07.2020. Послеоперационный пузырно-мочеточниковый рефлюкс справа IV степени. Основной диагноз при выписке: Код по МКБ10: N13.7 Уропатия, обусловленная пузырно-мочеточниковым реф люксом. Дата постановки диагноза: 12.04.2022
Поступила на отделение детской хирургии порок развития в плановом порядке с целью обследования и выбора тактики хирургического лечения.
Ребенок от 1 беременности, протекавшей на фоне токсикоза, в третьем триместре беременности по УЗИ плода выявлена пиелоэктазия справа, 1 срочных родов. Оценка по шкале Апгар: 7/8 балл; длина тела при рождении: 51 см; масса тела при рождении: 3250 гр. Физическое развитие: до года: соответствует возрасту. Массо-ростовые прибавки адекватные. Психомоторное развитие: до года удерживает голову: с 2х, поворачивается со спины на живот: с 4.5 мес, поворачивается с живота на спину: с 4,5 мес, активная. Перенесенные состояния: март 2020 острая респираторная вирусная инфекция с катаральным синдромом. Инфекция мочевыводящих путей, вызванная Klebsiella pneumoniae в июне 2020 (антибактериальная терапия: фосфомицин), далее фурагин. Детскими инфекциями не болела. Профилактические прививки мед отвод. Аллергологический анамнез: со слов, без особенностей. Наследственность: у отца - врожденное отсутствие почки.
Врожденный порок развития мочевыделительной системы впервые выявлен в 3 триместре беременности. С 16.05.20 по 15.06.20., обследована на отделении детской хирургии пороков развития, диагностирован окончательно врожденный гидронефроз. Мегауретер справа. Эндоскопическое бужированные, стентирование правого мочеточника до уровня пиелоуретрального сегмента от 16.06.2021. Миграция стента и стент был удален от 16.06.2021. Резекция-реимплантация правого мочеточника от 18.06.2021. 15.07.2021. Лапароскопическая пластика пиелоуретрального сегмента справа. УЗИ почек и мочевого пузыря 08.04.2022. Расширение чашечно-лоханочной системы до 3 мм и чаши до 6-8 мм, слева без изменение. Ренальный кровоток магистрального типа, высоко резистивный. Дополнительная почечная артерия слева. Венозный отток сохранен справа и слева.
Цистография 30.03.2022. В мочевой пузырь введено 100 мл (йогексол+физиологический раствор).
На цистограммах при тугом заполнении мочевого пузыря и в момент микции определяется правосторонний рефлюкс. При микции заброс достигает чашечно-лоханочной системы правой почки.
Экскреторная урография 31.03.2022. Введено внутривенно болюсно 24 мл йогексола+16 мл физиологический раствор.
На серии урограмм почки расположены на обычном уровне, форма их бобовидная, контуры ровные, контрастирование полостных систем своевременное. Справа своды чаш сглажены, чаши расширены умеренно (от 7 до 16 мм), лоханка (измерена на 45 мин) имеет поперечный размер до 14 мм, пиелоуретеральный сегмент закруглен; мочеточник не расширен. Слева своды чаш сохранены, полостная система и мочеточник не расширены.
Контраст в мочевом пузыре виден с 10 минуты.
По анализам без особенности.
Верифицирован диагноз и выполнена реконструктивно-пластической операции.
Операция: 05.04.2022. Уретероцистоанастомоз при рецидивных формах уретерогидронефроза. Операция Коэна у детей. Выполнена операция с 2-х сторон со стентированием мочеточников и установкой катетера Фолея 12Fr в полость мочевого пузыря по заявленному способу.
Послеоперационный период протекал гладко. Заживление первичное. Внутрикожные рассасывающие швы, снятие требуется. Катетер Фолея №12Fr из полости мочевого пузыря удален на 8-е послеоперационные сутки. Получала Амписид 500 мг × 3 раза в сутки. Обезболивание: Анальгин 50% 0,3 мл+Но-шпа 0,3 мл через каждый 6 часов. Дицинон 12,5%- 1,5 мл × 3 раза. Парацетамол 120 мг 2раза в сутки. Глюкоза 10% 50 мл/час. Стерофундин 15 мл/час. После отмены антибиотика переведена на уросептики Фурагин 50 мг по 1/2 таб 3-раза в сутки.
При выписке общее состояние ребенка оценивается как удовлетворительное. Температуры тела-36,7С.Кожные покровы чистые, бледно-розовые, нормальной влажности. Подкожно-жировая клетчатка хорошо развита. При пальпации периферические лимфатические узлы не увеличены. Отеков нет. Аускультативно над легкими выслушивается везикулярное дыхание, хрипов нет. ЧДД-22дв. в мин.
При аускультации тоны сердца ясные, ритмичные. ЧСС - 110 уд. в мин.
Пальпаторно живот мягкий, безболезненный, не вздут.Печень и селезенка не увеличены. Мочевой пузырь не пальпируется. Со слов матери стул оформленный. Мочевыделение свободное, диурез адекватное. Выписан ребенок домой в удовлетворительном состоянии.
Результаты одновременного удаления стентов с катетером Фолея у детей без цистоскопии после выполнения реконструктивно-пластической операции на мочевом пузыре и устьях мочеточников оценивались как: удовлетворительные, относительно удовлетворительное и неудовлетворительное. Через 3-6 месяцев после операции больным проведено обследование с помощью УЗИ, допплерографии с дуплексным сканированием сосудов почек и мочевого пузыря, рентгенологические методы исследования (экскреторная урография, микционная цистография), лабораторные анализы. У всех детей отмечались удовлетворительные отдаленные результаты. При констатации удовлетворительного результата детям в течение одного года, 1 раз в 6-месяцев было выполнено УЗИ, допплерография мочеточнико-пузырного выброса мочи, микционная цистоуретерография и лабораторные анализы с положительными заключениями.
Таким образом, заявляемый способ позволяет исключить выполнение цистоскопии для удаления стентов из мочеточников, снижает операционные риски, анестезиологические риски и больничные расходы, а также снижает риск нозокомиальной инфекции, сокращает количество осложнений и повторных госпитализаций.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лапароскопического лечения протяженных постлучевых стриктур и облитераций нижней трети мочеточника | 2020 |
|
RU2739115C1 |
| Способ хирургического лечения эктопии устья мочеточника в уретру у детей | 2022 |
|
RU2802199C1 |
| СПОСОБ УВЕЛИЧЕНИЯ ДЛИНЫ ПОДСЛИЗИСТОГО ТУННЕЛЯ ПРИ ПНЕВМОВЕЗИКОСКОПИЧЕСКОЙ РЕИМПЛАНТАЦИИ МОЧЕТОЧНИКА У ДЕТЕЙ С ОБСТРУКТИВНЫМ МЕГАУРЕТЕРОМ | 2023 |
|
RU2813946C2 |
| Способ выполнения робот-ассистированной лапароскопической радикальной простатэктомии с задней реконструкцией шейки мочевого пузыря при лечении рака предстательной железы при выраженной средней доле предстательной железы | 2024 |
|
RU2833945C1 |
| Способ лапароскопической продольной интравезикальной уретероцистонеоимплантации в условиях дефицита длины мочеточника | 2022 |
|
RU2798357C1 |
| Способ формирования уретровезикального анастомоза при радикальной простатэктомии | 2023 |
|
RU2811266C1 |
| СПОСОБ ЭНДОВИДЕОХИРУРГИЧЕСКОГО МОДЕЛИРОВАНИЯ МОЧЕТОЧНИКА ПРИ ПНЕВМОВЕЗИОКСОПИЧЕСКОЙ РЕИМПЛАНТАЦИИ У ДЕТЕЙ С МЕГАУРЕТЕРОМ | 2020 |
|
RU2724870C2 |
| Лапароскопическое формирование уретероцистоанастомоза в поперечном направлении | 2020 |
|
RU2730923C1 |
| Способ оптимизации позиционирования рабочих троакаров при везикоскопической реимплантации мочеточника у детей | 2023 |
|
RU2817485C1 |
| Способ лапароскопической поперечной экстравезикальной реимплантации мочеточника при полном удвоении верхних мочевых путей | 2019 |
|
RU2710924C1 |
Изобретение относится к медицине, в частности к хирургии, а именно к детской урологии. Выполняют окаймляющий надлобковый разрез слизистой оболочки мочевого пузыря вокруг рефлюксирующего устья, мобилизацию мочеточников острым путем, формирование подслизистых тоннелей в поперечном направлении параллельно межмочеточниковым складкам, выполнение анастомоза мочеточников со слизистой оболочкой мочевого пузыря. Осуществляют стентирование мочеточников и дренирование мочевого пузыря уретральным катетером Фолея. После установки стентов в мочеточниках к проксимальным концам стентов прикрепляют проксимальные концы викриловых нитей, дистальные концы которых пропускают через отверстие на дистальном конце катетера Фолея в дренажный порт и выводят наружу, викриловые нити оставляют с катетером Фолея на срок 7-8 дней, после чего удаляют, одновременно с катетером Фолея, стенты путем вытягивания их за дистальные концы викриловых нитей. Способ позволяет исключить выполнение цистоскопии для удаления стентов из мочеточников, снижает операционные риски, анестезиологические риски и больничные расходы, а также снижает риск нозокомиальной инфекции, позволяет сократить количество осложнений и повторных госпитализаций. 3 пр., 3 ил.
Способ удаления стентов без цистоскопии у детей после реконструктивно-пластической операции на мочевом пузыре и устьях мочеточников, включающий выполнение окаймляющего надлобкового разреза слизистой оболочки мочевого пузыря вокруг рефлюксирующего устья, мобилизацию мочеточников острым путем, формирование подслизистых тоннелей в поперечном направлении параллельно межмочеточниковым складкам, выполнение анастомоза мочеточников со слизистой оболочкой мочевого пузыря, стентирование мочеточников и дренирование мочевого пузыря уретральным катетером Фолея, отличающийся тем, что после установки стентов в мочеточниках к проксимальным концам стентов прикрепляют проксимальные концы викриловых нитей, дистальные концы которых пропускают через отверстие на дистальном конце катетера Фолея в дренажный порт и выводят наружу, викриловые нити оставляют с катетером Фолея на срок 7-8 дней, после чего удаляют, одновременно с катетером Фолея, стенты путем вытягивания их за дистальные концы викриловых нитей.
| VARTAK KP, RAGHUVANSHI K, RAVAL A, JAIN DK | |||
| Stented Foley's catheter is a versatile, highly useful, easy-to-use way of double J stenting for a short time: A randomized study | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| СПОСОБ ДРЕНИРОВАНИЯ ПОЧКИ ПОСЛЕ ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ РАКА ЛОХАНКИ У БОЛЬНЫХ С ЕДИНСТВЕННОЙ ИЛИ ЕДИНСТВЕННО-ФУНКЦИОНИРУЮЩЕЙ ПОЧКОЙ | 2018 |
|
RU2694180C2 |
| Способ установки мочеточникового катетера-стента при лапароскопических операциях на верхних мочевыводящих путях | 2017 |
|
RU2661093C1 |
| НОВИКОВ А.Б | |||
| и др | |||
| Стентирование верхних мочевых путей: снизу, сверху, сбоку | |||
Авторы
Даты
2023-05-17—Публикация
2022-07-12—Подача