Изобретение относится к медицине, конкретно к торакальной и абдоминальной хирургии. Целью данного изобретения является профилактика несостоятельности анастомоза пищевода с кишкой или пищевода с желудком.
Уровень техники
В настоящее время при выполнении гастрэктомий, проксимальных резекций желудка и резекций пищевода для восстановления непрерывности пищеварительного тракта предложены различные модификации пищеводно-желудочных и пищеводно-тонкокишечных анастомозов. Наиболее часто используемые типы анастомозов: ручные инвагинационные [Цацаниди К.Н., Богданов А.В. Пищеводно-кишечные и пищеводно-желудочные анастомозы. - М.: Медицина, 1969; Мирошников Б.И., Ананьев Н.В., Удова Е.А., Трушникова Н.А. Внутригрудной эзофагогастроанастомоз - проблема и пути ее решения. // Вестник хирурги. - 2004. - №5. - С.39-44], ручные муфтообразные [Сигал М.З., Ахметзянов Ф.Ш. Гастрэктомия и резекция желудка по поводу рака. - Казань, 1991; Чернявский АА., Лавров Н.А., Палагин С.Е., Володин А.Н., Миронов А.В. Сравнительная оценка некоторых способов формирования пищеводно-кишечных анастомозов и реконструкции пищеварительного тракта после чрезбрюшинной гастрэктомий. // Анналы хирурги. - 2002. - №5. - С.29-35], ручные погружные [Давыдов М.И. Принципы хирургического лечения злокачественных опухолей в торакоабдоминальной клинике. // Вопросы онкологии. - 2002. - №4-5. - С.468-479] и механические [De Giacomo Т., Francioni F., Venuta F., Trentino P. et al. Complete mechanical cervical anastomosis using a narrow gastric tube after esophagectomy for cancer. // Eur. J.Cardiothorac. Surg. - 2004. - Vol.26. - P. 881-884]. Тем не менее, проблема надежности соустий с пищеводом остается актуальной до настоящего времени, поскольку несостоятельность анастомоза является одной из основных причин летальных исходов операций [Urchel J.D. Esophagogastrectomy anastomic leaks complicating esophagectomy: a review // Am. J.Surg. - 1995. - Vol.169. - P.634-640].
В развитии несостоятельности пищеводно-кишечного и пищеводно-желудочного анастомоза конструкция последнего играет большую роль. Общеизвестно, что стенка пищевода, лишенная серозного покрова, является наиболее слабой анатомической структурой сформированного анастомоза. Любые швы, наложенные на механически непрочную мышечную стенку пищевода, склонны к прорезыванию, что и приводит зачастую к формированию перфорации. Тем не менее, практически все предложенные анастомозы с пищеводом предполагают наложение несущих нагрузку фиксирующих швов между мышечным слоем пищевода и серозно-мышечным слоем желудка или тонкой кишки.
Сущность изобретения
Мы предлагаем способ формирования пищеводно-кишечного и пищеводно-желудочного анастомоза без наложения несущих нагрузку фиксирующих швов за стенку пищевода. Методика формирования пищеводно-тонкокишечного анастомоза заключается в следующем:
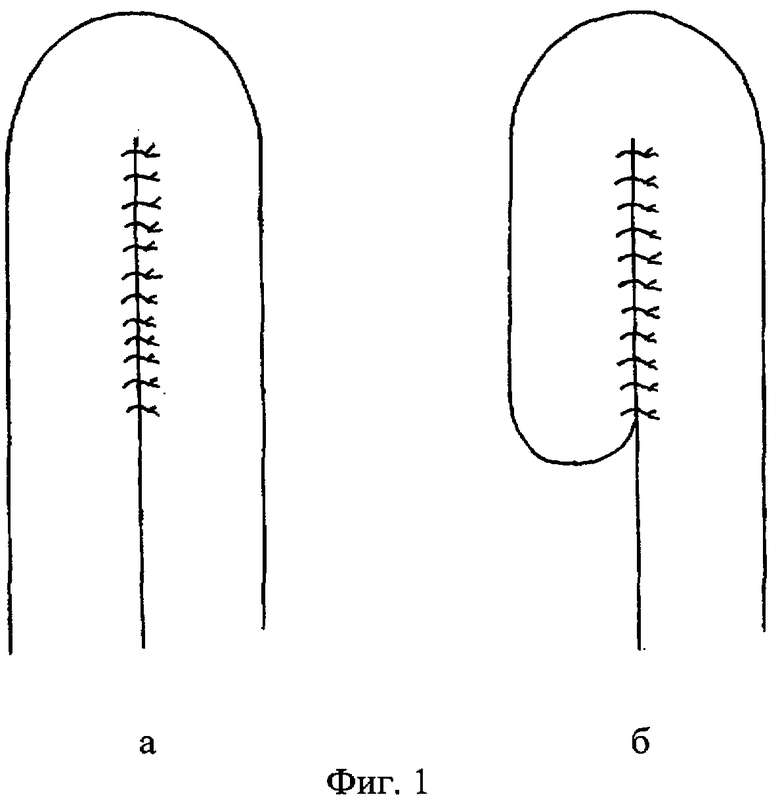
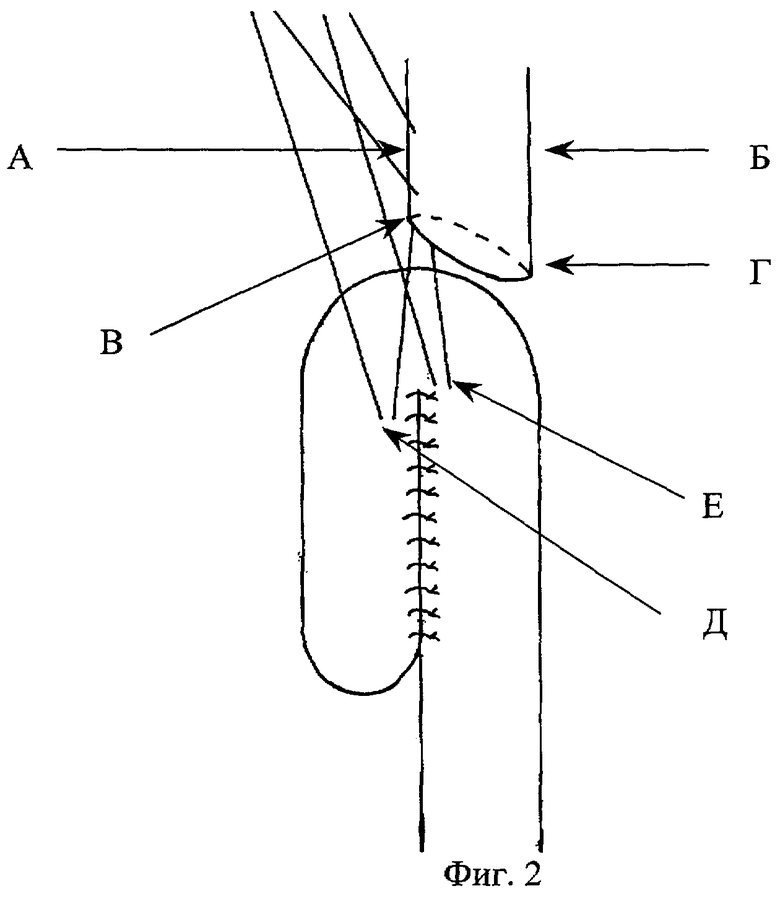
1) Пищевод пересекается в косом направлении, после чего в нем мы условно выделяем заднее ребро (фиг.2-А), переднее ребро (фиг.2-Б), задний угол (фиг.2-В) и передний угол (фиг.2-Г). К линии резекции пищевода подводится сшитая петля тонкой кишки (фиг.1а). В случае анастомоза с Ру-сегментом на конце последнего формируется "ракетка" (фиг.1б). Длина сшиваемого участка кишки 12-15 см.
2) За заднее ребро пищевода, непосредственно над задним углом, между пищеводом и приводящей петлей кишки, на 1-1,5 см ниже верхнего межпетельного шва, накладывается провизорный шов (фиг.2-Д). На расстоянии 1 см от предыдущего накладывается второй шов (фиг.2-Е). После наложения обоих швов они завязываются. Эти швы мы не рассматриваем как несущие, они служат исключительно цели сближения анастомозируемых органов и не являются обязательными.
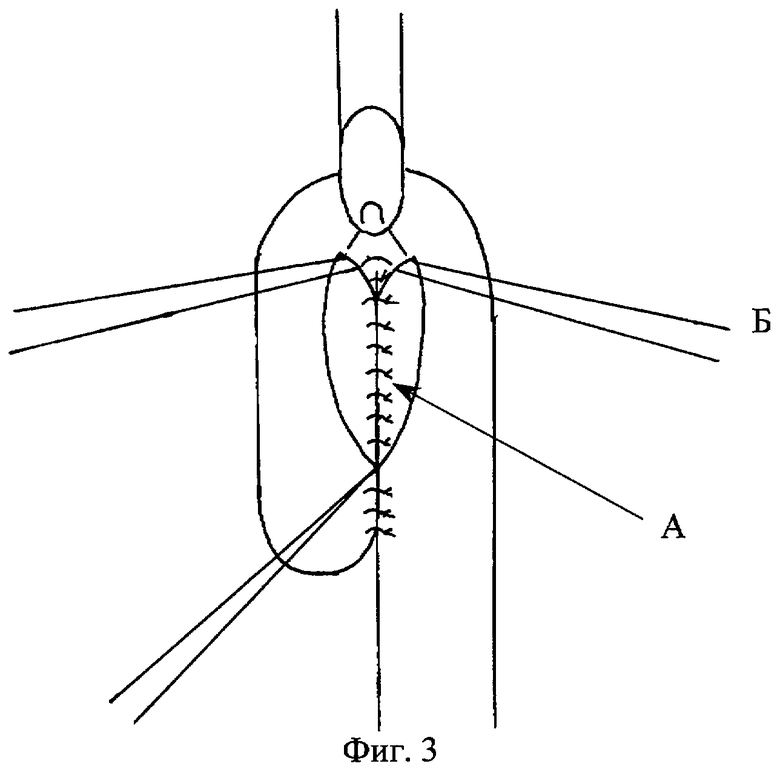
3) От уровня заднего угла среза пищевода, параллельно линии межкишечного шва, на протяжении 7-8 см вскрываются просветы отводящей и приводящей петель. Медиальные края разрезов кишки сшиваются, в результате формируется задняя губа анастомоза (фиг.3-А). Сшивание производится снизу вверх. Верхний адаптирующий шов задней губы накладывается со сквозным захватом заднего угла пищевода (фиг.3-Б).
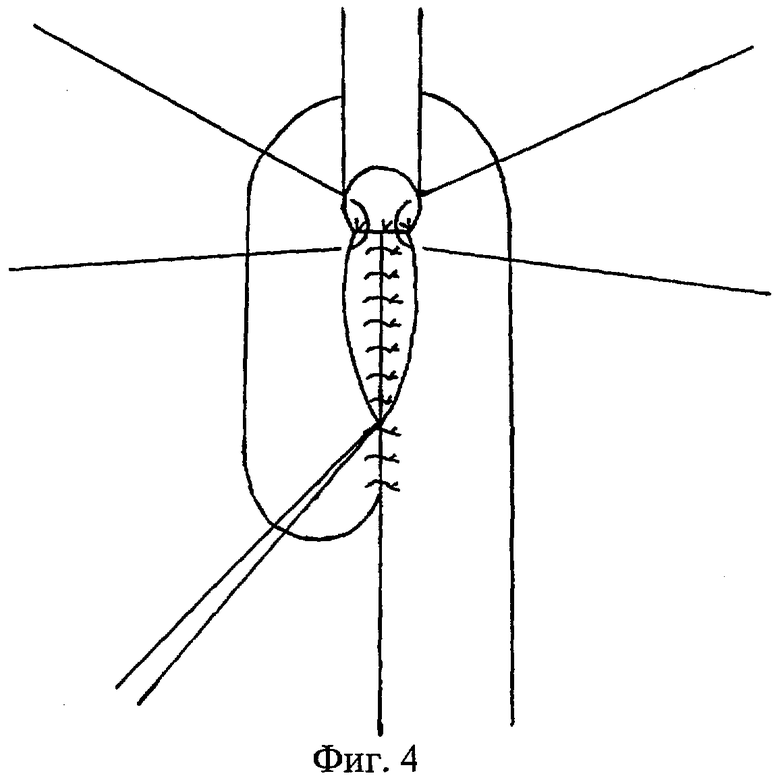
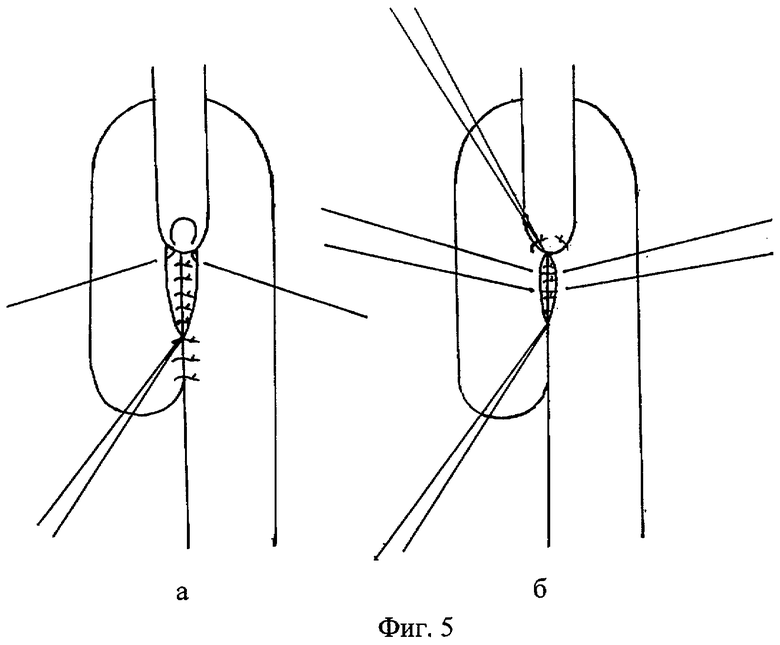
4) Пищевод вшивается в сформированный разрез кишки. Вшивание производится от верхнего адаптирующего шва. Сквозные адаптирующие анастомоз швы между стенками кишки и пищеводом накладываются попеременно на правую и левую полуокружности соустья (фиг.4). Последний нижний адаптирующий шов проводится через латеральные края разреза приводящей и отводящей кишечных петель со сквозным захватом переднего угла пищевода (фиг.5а). Передняя губа анастомоза завершается наложением швов между краями раны кишки (фиг.5б).
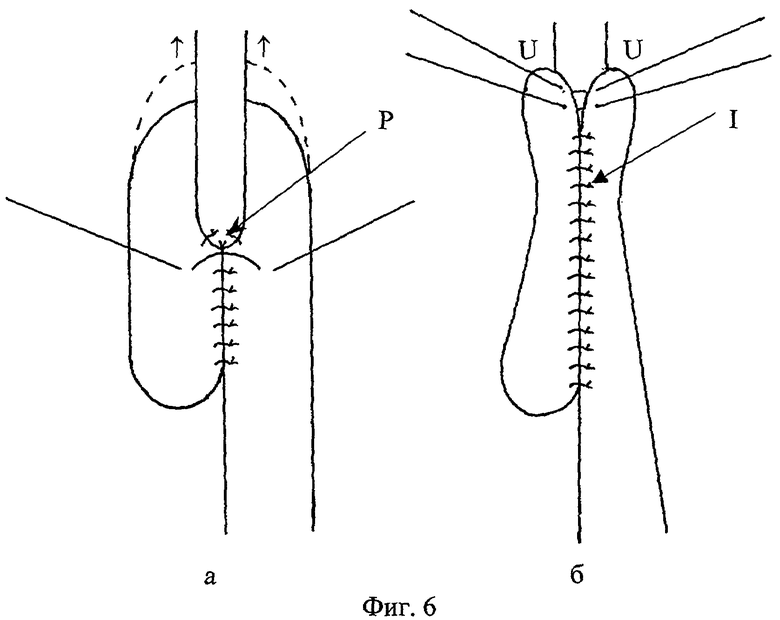
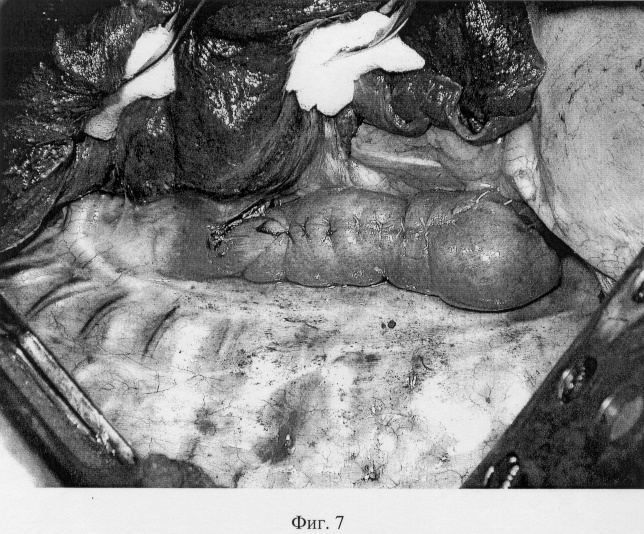
5) Далее формируется кишечная муфта, циркулярно охватывающая линию первого ряда адаптирующих швов анастомоза и 2 удерживающих шва. Через анастомоз проводится толстый желудочный зонд диаметром до 15-18 мм. При формировании муфты серозно-мышечными швами сшиваются только приводящее и отводящее коленья кишки. Никаких швов за стенку пищевода больше не накладывается. Формирование муфты производится снизу вверх. Левой рукой хирург подает заднюю стенку анастомозируемой петли кишки вверх по длиннику пищевода, в результате чего верхний край петли кишки перемещается в оральном направлении. На фиг.6а данное движение показано пунктирной линией с двумя стрелками. Первый шов, замыкающий кишечную муфту, накладывается на уровне точки Р схождения трех адаптирующих швов первого ряда (фиг.6а). Шов накладывается достаточно далеко в стороны от точки Р с таким расчетом, чтобы при его завязывании кишечная муфта охватывала пищевод практически без натяжения. Это проверяется простым сведением нитей перед завязыванием. При завязывании данного шва кишка муфтообразно смыкается над пищеводом, причем верхний край муфты несколько поднимается по оси пищевода. Выше первого шва последовательно снизу вверх накладываются и сразу завязываются еще 3-5 замыкающих муфту швов. При завязывании каждого последующего шва верхний край муфты (фиг.6б-U) поднимается вверх и увеличивается степень натяжения кишки вокруг пищевода. Кишечная муфта наползает на пищевод снизу вверх и все швы, проведенные через стенку пищевода, наиболее опасные с точки зрения прорезывания, погружаются в муфту глубже и оказываются от верхнего края муфты дальше. Ниже первого шва (фиг.6б-I) кишечные петли сшиваются по общим правилам наложения второго ряда серозно-мышечных кишечных швов, после чего анастомоз приобретает свой законченный вид (фиг.7).
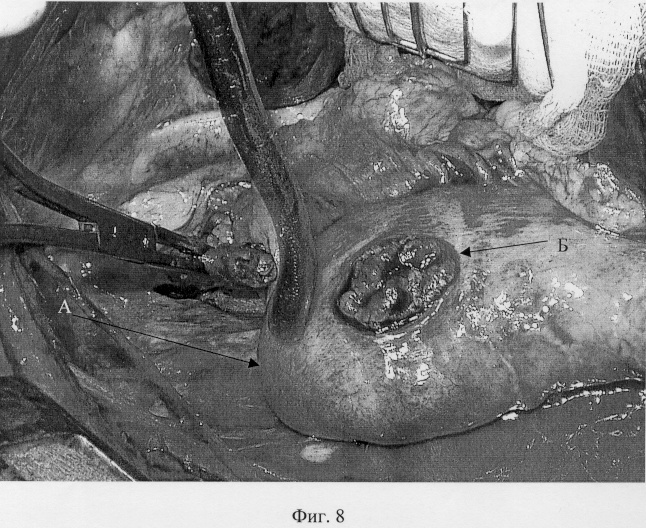
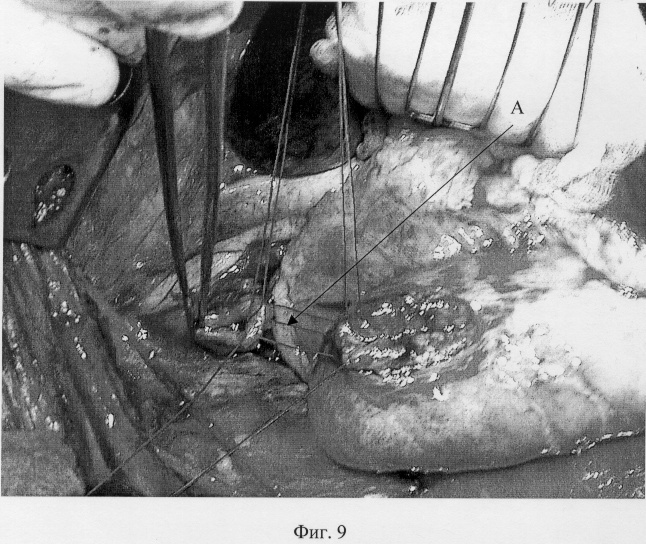
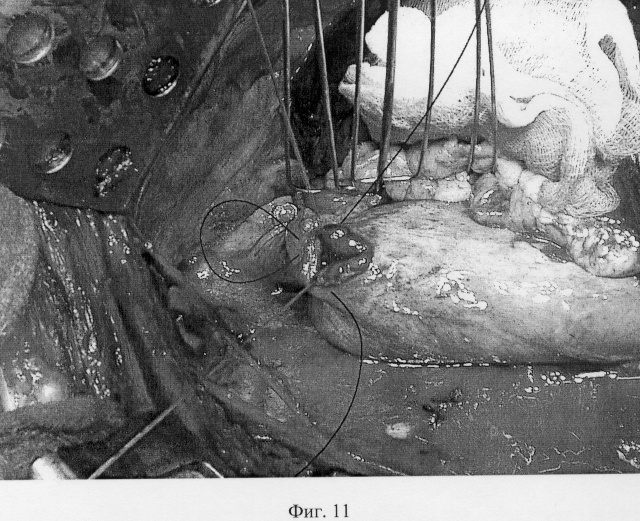
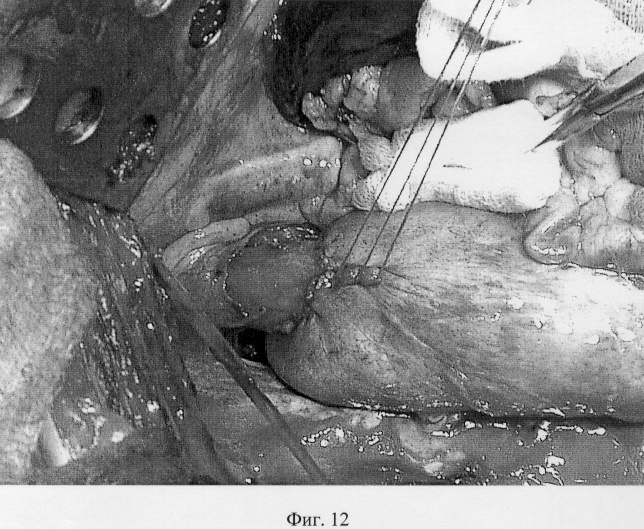
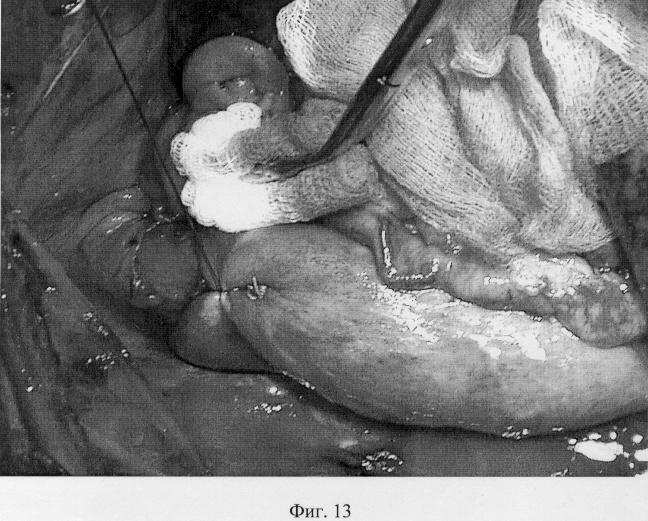
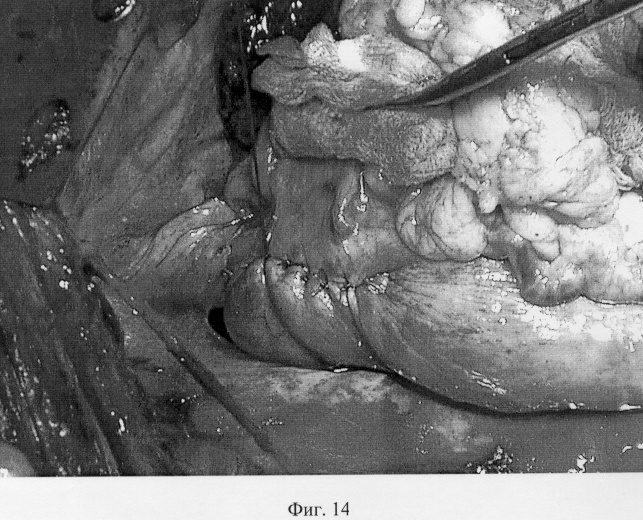
Анастомоз пищевода и желудка принципиально ничем не отличается от анастомоза пищевода и тонкой кишки с той лишь разницей, что приводящая и отводящая кишечные петли перед наложением анастомоза сшиваются между собой, а желудок, будучи широким органом, непосредственно готов к наложению анастомоза. Для этого, отступая от апикальной части желудочного трансплантата (фиг.8-А) 2-3 см вниз, передняя стенка желудка рассекается вдоль на протяжении 4-5 см (фиг.8-Б). Накладывается первый адаптирующий шов между задним углом пищевода и верхним углом разреза желудка (фиг.9-А), после чего пищевод вшивается в разрез желудка. Сшивание производится от верхнего адаптирующего шва. Сквозные швы между стенками желудка и пищеводом накладываются попеременно на правую и левую полуокружности соустья (фиг.10). Последний нижний адаптирующий шов проводится через правую и левую полуокружности разреза желудка со сквозным захватом переднего угла пищевода (фиг.11). Передняя губа анастомоза завершается наложением швов между краями раны желудка (фиг.12). Аналогично кишечной формируется муфта из стенки желудка. На фиг.13 показан первый, замыкающий муфту шов, а на фиг.14 показан окончательный вид муфты анастомоза.
Таким образом, задача, которую решает предложенное изобретение, заключается в создании пищеводно-кишечного или пищеводно-желудочного анастомоза, в конструкции которого исключено самое слабое звено большинства анастомозов с пищеводом - несущие фиксирующие швы, проведенные через мышечную стенку пищевода.
Существенными признаками данного изобретения являются:
1) отсутствие несущих фиксирующих швов, проведенных через мышечную стенку пищевода;
2) расположение швов, адаптирующих анастомоз, внутри тонкокишечной или желудочной муфты, ниже ее верхнего края, что исключает образование перфорации в случае прорезывания шва;
3) зависимость герметичности и надежности анастомоза только от замыкающих муфту швов, которые проводятся через механически прочный, серозно-мышечный слой тонкой кишки или желудка;
4) формирование тонкокишечной или желудочной муфты путем последовательного наложения и завязывания швов снизу вверх с наползанием муфты на пищевод.
Совокупность данных признаков обеспечивает получение технического результата во всех случаях. Технический результат данного изобретения состоит в предотвращении перфорации анастомоза при прорезывании швов, наложенных за стенку пищевода. Это достигается за счет того, что тонкокишечная или желудочная муфта плотно охватывает зону соустья и дистальный отдел пищевода. Поскольку все опасные с точки зрения прорезывания адаптирующие швы находятся внутри герметичной муфты на значительном расстоянии от ее верхнего края, перфорация, возникающая при их прорезывании, открывается свищом внутрь герметичной, плотной муфты и вытекания пищеводного и кишечного содержимого за пределы анастомоза не происходит.
Сведения, подтверждающие возможность использования изобретения
Предлагаемый способ формирования пищеводно-кишечного и пищеводно-желудочного анастомоза используется в работе хирургического торакального отделения Пензенского областного онкологического диспансера с января 2000 г. по настоящее время. У 26 пациентов выполнен внутригрудной эзофагогастроанастомоз при операции тип Льюиса (резекция пищевода с одномоментной пластикой пищевода желудком в правой плевральной полости). У 9 больных выполнена проксимальная резекция желудка с резекцией дистального отдела пищевода и одномоментной внутриплевральной пластикой пищевода желудком. У 9 больных выполнена гастрэктомия с резекцией нижнегрудного отдела пищевода с одномоментной интраплевральной пластикой пищевода тонкой кишкой по С.С.Юдину. У 6 пациентов данный тип анастомоза применялся после гастрэктомий. Все 50 больных оперированы по поводу злокачественных опухолей соответствующих локализаций. Ни у одного пациента не зафиксирована несостоятельность анастомоза.
Пример №1. Больной У., 1946 г.р., история болезни №5406, поступил в торакальное хирургическое отделение Пензенского областного онкологического диспансера 10 октября 2000 г. Клинический диагноз: рак средней трети ретрокардиального сегмента пищевода pT3N0M0G3, аденокарцинома. 24 октября 2000 г. выполнена операция Льюиса. Наложен эзофагогастроанастомоз в куполе правой плевральной полости по предлагаемой методике. Послеоперационный период без осложнений. Выписан 5 ноября 2000 г. Последний контроль 19 января 2005 г., жив без признаков прогрессирования опухоли.
Пример №2. Больной Т., 1950 г.р., история болезни №5681, поступил в хирургическое торакальное отделение Пензенского областного онкологического диспансера 8 сентября 2004 г. Клинический диагноз: рак тела желудка с врастанием в печень и поджелудочную железу pT4N1M1G4, аденогенный рак. 17 сентября 2004 г. выполнена гастроспленэктомия, панкреатодуоденэктомия, краевая резекция левой доли печени. Наложен петлевой эзофагогастроанастомоз по предлагаемой методике. На 5 сутки послеоперационный период осложнился развитием острой перфоративной язвы ректосигмоидного отдела толстой кишки, разлитым каловым перитонитом. 22 сентября 2004 г. выполнена релапаротомия, операция Гартмана, санация и дренирование брюшной полости, назоинтестинальная интубация тонкой кишки. Перитонит купирован, дальнейший послеоперационный период без осложнений. Несмотря на раннее гнойно-воспалительное осложнение в брюшной полости несостоятельности эзофагогастроанастомоза не было. Выписан 20 октября 2004 г. в удовлетворительном состоянии с функционирующей колостомой.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ формирования пищеводно-желудочного анастомоза | 2024 |
|
RU2826391C1 |
| Способ формирования тонкокишечно-двенадцатиперстного анастомоза после гастрэктомии | 2019 |
|
RU2723742C1 |
| СПОСОБ ФОРМИРОВАНИЯ ПИЩЕВОДНО-ТОНКОКИШЕЧНОГО АНАСТОМОЗА ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ КАРДИОЭЗОФАГЕАЛЬНОГО РАКА | 2008 |
|
RU2391055C2 |
| СПОСОБ ПЕРВИЧНОЙ ЕЮНОГАСТРОПЛАСТИКИ ПОСЛЕ ГАСТРЭКТОМИИ | 1999 |
|
RU2189789C2 |
| СПОСОБ ФОРМИРОВАНИЯ ПИЩЕВОДНО-КИШЕЧНОГО АНАСТОМОЗА | 2009 |
|
RU2387385C1 |
| СПОСОБ ФОРМИРОВАНИЯ ИСКУССТВЕННОГО ЖЕЛУДКА | 2010 |
|
RU2445018C2 |
| СПОСОБ ФОРМИРОВАНИЯ КОНЦЕ-БОКОВОГО ПИЩЕВОДНО-ЖЕЛУДОЧНОГО АНАСТОМОЗА ПОСЛЕ ПРОКСИМАЛЬНОЙ РЕЗЕКЦИИ ЖЕЛУДКА | 2012 |
|
RU2535075C2 |
| СПОСОБ РЕКОНСТРУКЦИИ ПИЩЕВАРИТЕЛЬНОГО ТРАКТА ПОСЛЕ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ И ЭКСТИРПАЦИИ ЖЕЛУДКА С ВОССТАНОВЛЕНИЕМ ФИЗИОЛОГИЧЕСКОЙ И АНАТОМИЧЕСКОЙ ЦЕЛОСТНОСТИ | 2016 |
|
RU2636881C1 |
| СПОСОБ ФОРМИРОВАНИЯ АРЕФЛЮКСНОГО ПИЩЕВОДНО-ТОНКОКИШЕЧНОГО АНАСТОМОЗА | 2009 |
|
RU2437623C2 |
| СПОСОБ ФОРМИРОВАНИЯ ПИЩЕВОДНО-ТОНКОКИШЕЧНОГО АНАСТОМОЗА ПОСЛЕ ГАСТРЭКТОМИИ ПО ПОВОДУ РАКА ЖЕЛУДКА | 1999 |
|
RU2146499C1 |

Изобретение относится к медицине, а именно к хирургии, и может быть применимо для формирования муфтообразного пищеводно-тонкокишечного или пищеводно-желудочного анастомоза. Формируют муфту серозно-мышечными швами снизу вверх, при этом все швы, захватывающие стенку пищевода, находятся ниже верхнего края муфты. Способ позволяет уменьшить риск несостоятельности анастомоза. 14 ил.
Способ формирования муфтообразного пищеводно-тонкокишечного или пищеводно-желудочного анастомоза, отличающийся тем, что формируют муфту серозно-мышечными швами снизу вверх, при этом все швы, захватывающие стенку пищевода, находятся ниже верхнего края муфты.
| СПОСОБ ПЕРВИЧНОЙ ЕЮНОГАСТРОПЛАСТИКИ ПОСЛЕ ГАСТРЭКТОМИИ | 1999 |
|
RU2189789C2 |
| JP 2005095673, 14.04.2005 | |||
| ШАЛИМОВ А.А | |||
| и др | |||
| Хирургия пищеварительного тракта | |||
| Киев, "Здоров'я", 1987, с.273, 275 | |||
| NURNBERGER H.R | |||
| Experiences with reliability and rate of complications in collar or thoracic anastomosis after subtotal esophagectomy | |||
| Zentralbl Chir | |||
| Прибор для охлаждения жидкостей в зимнее время | 1921 |
|
SU1994A1 |
Авторы
Даты
2006-12-27—Публикация
2005-05-11—Подача