Изобретение относится к медицинской технике.
Реконструктивно-пластические операции обширных зон лица, например по поводу хирургического лечения опухолей, сопровождаются резекцией больших объемов костных и мягких тканей. При этом решается задача замещения утраченных костных и восстановления топографической анатомии сохранившихся и прилежащих к дефекту мягких тканей. Кроме функционального восстановления важным также для повышения качества жизни больного является косметический эффект операции. В таких ситуациях обойтись без протезирующих технических средств практически невозможно. Обеспечение необходимых характеристик таких устройств составляет непростую задачу современной техники и технологии. Наиболее прогрессивные устройства и материалы включены в уровень техники предлагаемого изобретения.
Известен имплантат для реконструктивной пластики стенок глазницы [И.В.Решетов и др. Результаты использования гидрогелевых имплантатов в реконструктивно-пластической хирургии орбиты. Анналы пластической, реконструктивной и эстетической хирургии. №2. 2004. С.19-26], содержащий композицию слоев чистого гидрогеля и титановой арматуры. Имплантатом замещают удаленное дно глазницы, для чего фиксируют его к оставшимся краям костного дефекта шурупами и лигатурой к надкостнице.
Недостаток имплантата - низкая биосовместимость, которая проявляется в его капсулировании, тенденции к миграции и отторжению. Механическая фиксация шурупами дополнительно травмирует больного.
Наиболее совершенным среди современных медицинских материалов указанного назначения является сплав никелида титана. По показателям биосовместимости он превосходит другие аналоги, благодаря чему все больше распространяется в мировой хирургической практике и множит арсенал технических средств различных разделов медицины.
Известен имплантат для реконструктивной пластики костных дефектов лицевого скелета, в частности для реконструкции стенок глазницы [Патент РФ №2082355, А61F 2/18. Приоритет 28.04.1994 г.]. Он выполнен по индивидуальному абрису анатомической топографии костного дефекта из листового проницаемо-пористого никелида титана. Имплантат, сформованный в почти окончательном стационарном виде, доставляют к месту установки через прямой открытый доступ и после местной габаритной доводки фиксируют акцией прижатия к краевым обнаженным, сохранившим целостность, участкам костного дефекта. Адгезия имплантата обеспечивается за счет его шероховатой поверхности и эффекта капиллярной смачиваемости. В отдаленные сроки прочность фиксации увеличивается за счет прорастания прилежащих тканей в поры имплантата.
Недостаток имплантата, затрагивающий больше интересы хирурга и изготовителя, чем больного, - сложность его формования. Для успеха операции желательно выполнить размеры и форму имплантата как можно более соответствующими, топографически адекватными замещаемой ткани и дефекту в целом. Для этого разработана технология томографической антропометрии и, по ее результатам, изрядно скрупулезных и затратных действий по формованию имплантата. Несоответствие форм поддерживаемых мягких тканей и опорного каркаса приводит к их дополнительному конфликту и расходованию толерантных ресурсов организма.
По наибольшему сходству указанный аналог выбран в качестве прототипа предлагаемого изобретения.
Указанные и оставленные без внимания аналоги из проведенного патентного поиска свидетельствуют об отсутствии в уровне техники комплексного технического решения задачи восстановления опорной функции участка скелета и деликатного поддержания и фиксации окружающих мягких тканей.
Технический результат, как характеристика ожидаемого технического эффекта, - повышение состоятельности пластических операций при реконструктивной пластике обширных дефектов участков скелета.
Указанный технический результат достигается тем, что имплантат для указанных операций содержит опорный каркас из листового проницаемо-пористого никелида титана, сформованный адекватно замещаемому участку скелета, и поддерживающую проволочную сетку из никелида титана с эффектом сверхэластичности, расположенную на опорном каркасе со стороны поддерживаемых тканей.
Предпочтительно выполнение поддерживающей проволочной сетки по текстильной технологии из проволоки с диаметром 40-60 мкм с расстояниями между соседними нитями 300-700 мкм.
Сетка из никелид-титановой проволоки, благодаря эластичным свойствам материала и взаимной подвижности сплетенных нитей, сама является эластичной (резиноподобной) и легко принимает форму, конгруэнтную форме облегаемого ею выпуклого объекта. Таковыми объектами в пластических операциях с широким иссечением объема костных и мягких тканей являются сохранившиеся ткани, прилегающие к операционному полю. Например, при удалении опухоли в области лица, когда расположенные выше резецированного объема сохранившиеся ткани (в частности, глаз со вспомогательными органами) остаются без опоры, и требуется обеспечить их позиционирование на надлежащем месте. Эти анатомически и физиологически нежные ткани, к тому же в условиях кардинальных и жестких хирургических действий, требуют деликатного обращения. Использование эластичной сетки, легко принимающей форму поддерживаемого органа, наподобие гамака, способствует его сохранности и повышению безопасности. Формование опорного каркаса при этом упрощается технологически, поскольку не требует жесткой его конгруэнтности топографии поддерживаемых мягких тканей. Края сетки при установке имплантата самофиксируются к краям дефекта при их ущемлении в толще ткани, а весь комплекс орган - сетка в процессе самопозиционирования пролабирует до касания на некотором пятне опорного каркаса и окончательно стабилизируется. Щадящее интраоперационное воздействие на мягкие ткани, а также в процессе их адаптации к новым условиям функционирования, повышает состоятельность операции, сокращает сроки реабилитации больного.
Проницаемо-пористый никелид титана - материал опорного каркаса - является одним из лучших современных биосовместимых материалов, интегрирующихся с тканями организма.
Работоспособность и технический эффект достигаются при выполнении проволочной сетки любого плетения и технологии. Однако наилучшие результаты получаются при реализации оптимальной эластичности. Оптимум в данном случае определяется сочетанием достаточности ее механической прочности и щадящего воздействия на поддерживаемую ткань. Наилучший результат в этом отношении получается при использовании текстильной технологии сплетения нитей [Пористые проницаемые материалы. Справочник под ред. Белова С.Н. М. Металлургия. 1987. С.235] с расстоянием между соседними нитями 300-700 мкм и диаметром сверхэластичной никелид-титановой проволоки 40-60 мкм. Интервал расстояний между соседними нитями (разрядка плетения) определен из условия возможности и оптимума взаимной подвижности нитей, для обеспечения структурной эластичности. Интервал диаметров проволоки - из условия достаточной прочности и эластичности. Эти характеристики ныне вполне достижимы при наличии производственного опыта работы с указанным сплавом, что является свидетельством соответствия критерию "промышленная применимость".
Отсутствие в уровне техники (по данным заявителя) подобной композиции деталей в имплантате и связанного с этим технического результата подтверждает патентоспособность по критерию "изобретательский уровень".
На чертежах представлено.
Фиг.1. Внешний вид имплантата для реконструктивной пластики обширных дефектов на макете лицевого скелета. 1 - фрагменты опорного каркаса, 2 - поддерживающая сетка.
Фиг.2. Фрагмент операции. Удаленный объем тканей подглазничной области лица.
Фиг.3. Фрагмент операции. Имплантат, установленный на место дефекта.
Фиг.4. Структура плетения поддерживающей сетки. 3 - простой текстиль, 4 - саржевый текстиль.
Фиг.5. Фотографии лица больного через 3 недели после операции.
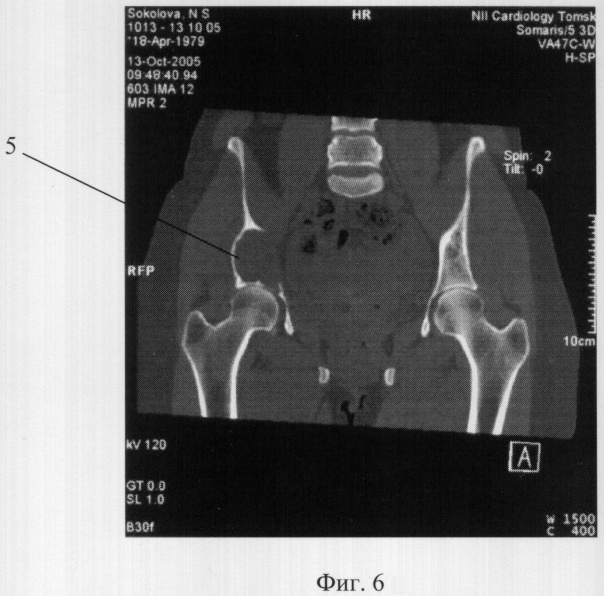
Фиг.6. Рентгенограмма дефекта вертлужной впадины тазобедренного сустава больной. 5 - отсутствующий участок.
Фиг.7. Рентгенограмма восстановленного сустава. 6 - фиксирующие спицы, 7 - спонгиозные шурупы.
Достижимость технического результата подтверждена клиническими примерами конкретной реализации при использовании имплантата в реконструктивно-пластических операциях в НИИ онкологии Томского научного центра СО РАМН.
Пример 1:
Больной Лощев В.О., 29 лет. История болезни №131362. Больной поступил с диагнозом - эстезионейробластома полости носа слева, состояние после нерадикального удаления опухоли и лучевой терапии.
Дополнительным клиническим обследованием диагноз уточнен и конкретизирован: в проекции левой верхне-челюстной пазухи опухоль, разрушающая стенки пазухи, альвеолярный отросток верхней челюсти, твердое небо и распространяющаяся в полость носа, на клетки решетчатого лабиринта, хоаны и носоглотку. Разрушена нижняя и медиальная стенки глазницы, глазное яблоко оттеснено латерально.
Больному проведена операция с использованием имплантата из никелида титана предлагаемой конструкции. Он содержит опорный каркас в виде пластины (1 фиг.1) из пористого никелида титана толщиной 0,5 мм, шириной 5 мм, дугообразно изогнутой по кривизне глазницы, и сетку из проволоки диаметра 50 мкм, сплетенную по текстильной технологии (3 фиг.4) с размером ячейки 500 мкм. Устройство по ходу операции используется и действует следующим образом:
Осуществлен комбинированный прямой доступ - параназальный разрез мягких тканей и по переходной складке преддверия полости рта. Мягкие ткани отсепарованы, содержимое левой глазницы мобилизовано. Визуальной ревизией подтвержден априорный диагноз. Опухоль проварена с помощью монополярного электрода и удалена с захватом здоровых тканей на 1,5-2,0 см от границы опухоли. Полностью удалена верхняя челюсть слева и решетчатый лабиринт (фиг.2).
Поддерживающая проволочная сетка 2 подведена под мобилизованный глаз и его вспомогательные органы. Края сетки зафиксированы ущемлением их в маргинальных тканях. Опорный каркас 1 (фиг.1) продвижением в краниальном направлении подведен к комплексу сетка-орган и зафиксирован на краях костного дефекта простым наложением без вспомогательных крепежных средств. Таким образом, пролабированный комплекс сетка-орган оперся на опорный каркас на некоторой площади пятна соприкосновения (фиг.3). Оставшаяся после удаления блока (фиг.2) полость заполнена йодоформным тампоном. Операция завершена установкой защитной пластмассовой пластины, отграничивающей полость рта от послеоперационной полости, и ушиванием раны.
Быстрое (в два раза по сравнению с устоявшимся нормативом) послеоперационное выздоровление больного свидетельствует об успешном вживлении имплантата, а зримые результаты - о функциональном восстановлении. На фиг.5 представлены фотографии анфас больного через 3 недели после операции, которые демонстрируют высокий косметический и функциональный эффект операции, хорошее настроение больного, как признаки успешной медицинской и социальной реабилитации. Сохранены нормальная острота зрения и поля взора, скорректирована дооперационная дистопия левого глаза.
Пример 2.
Больная Соколова Н.С., 26 лет. Диагноз болезни - остеобластокластома тела правой подвздошной кости с разрушением крыши вертлужной впадины.
В положении больной на спине осуществлен подвздошный доступ к крылу и телу тазовой кости. Ревизией полости выявлено: тело кости вздуто опухолью бурого цвета. Срочное исследование новообразования и его границ с нормальной костью уточнили картину патологии. Злокачественных клеток не обнаружено. Дистальный участок суставной поверхности вертлужной впадины, примерно площадью 4 см2, отсутствует (5 фиг.6). Зияет головка бедренной кости. Разрушено, на участке, внутреннее кольцо таза; имеется его патологическая подвижность.
Проведена пластическая операция - восстановление вертлужной впадины с использованием предлагаемого имплантата, который, как в примере 1, содержит пластину из пористого никелида титана, размерами и формой адекватную вертлужной впадине в норме. Второй компонент имплантата - сетка из никелид-титановой проволоки диаметра 50 мкм, с ячейкой 500 мкм в текстильном исполнении (3 фиг.4).
Операция осуществлена, а устройство сработало следующим образом.
После тщательной криогенной и У3-обработки зоны поражения в сохранившуюся полость вертлужной впадины, с напуском на отсутствующий участок, уложены никелид-титановая сетка и, поверх нее, пластина из пористого никелида титана.
Отсутствующий костный участок сформирован аутокостью из гребня подвздошной кости путем перемещения костного лоскута и плотной укладки на вышеупомянутый имплантат в области его напуска над дефектом. Получившийся слоистый композит фиксирован к тазовой кости спицами 6 (фиг.7). Патологическая подвижность внутреннего тазового кольца блокирована введением спонгиозных шурупов 7 в лонный и подвздошный участки и заполнением дефекта, вкупе с головками шурупов, медицинским цементом. Бедренная кость головкой водворена в восстановленную вертлужную впадину.
Осуществлен контроль гемостаза и подвижности в тазобедренном суставе. Рана послойно ушита с дренажем.
О состоятельности операции, достижимости технического результата и соответствии предложения критерию «промышленная применимость» свидетельствуют благополучный ход заживления и краткосрочность восстановления функции тазобедренного сустава; через 2 недели после операции больная в состоянии самостоятельно передвигаться с нормальной опорой и отсутствием болевых симптомов.
Сходство техники и результатов обоих примеров конкретных операций, выполненных в различных участках организма, дает основание, по компетентному мнению осведомленных хирургов, предположить широкую область применения предлагаемого имплантата и обоснованность заявленной общности. Вариации структурного состава имплантата в рамках таковой тогда должны соответствовать специфике конкретных показаний (например, наличие двух или более элементов опорного каркаса, как представлено на фиг.1).
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ВОССТАНОВЛЕНИЯ СРЕДНЕЙ ЗОНЫ ЛИЦА ПОСЛЕ РЕЗЕКЦИИ ВЕРХНЕЙ ЧЕЛЮСТИ И СКУЛОВОЙ КОСТИ С СОХРАНЕНИЕМ МЯГКИХ ТКАНЕЙ СКУЛО-ЩЕЧНОЙ ОБЛАСТИ | 2019 |
|
RU2726459C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ СТЕНОК ОРБИТЫ | 2014 |
|
RU2565375C1 |
| СПОСОБ ПЛАСТИКИ ОБШИРНЫХ ПОСТРЕЗЕКЦИОННЫХ ОКОНЧАТЫХ ДЕФЕКТОВ СТЕНОК ГРУДНОЙ КЛЕТКИ И/ИЛИ СВОДА ЧЕРЕПА | 2009 |
|
RU2393808C1 |
| ИМПЛАНТАТ ДЛЯ ЗАМЕЩЕНИЯ ПРОТЯЖЕННЫХ КОСТНЫХ ФРАГМЕНТОВ СЛОЖНОЙ ФОРМЫ | 2004 |
|
RU2265417C2 |
| МАТЕРИАЛ ДЛЯ ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ | 2003 |
|
RU2257230C2 |
| ИМПЛАНТАТ ДЛЯ ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ | 2005 |
|
RU2291715C1 |
| КОМПОЗИТНЫЙ ЭНДОПРОТЕЗ ДЛЯ РЕКОНСТРУКЦИИ ДЕФЕКТОВ НИЖНЕЙ ЧЕЛЮСТИ | 2007 |
|
RU2365357C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРИВЫЧНОГО ВЫВИХА ПЛЕЧА | 2006 |
|
RU2328240C2 |
| ЭНДОПРОТЕЗ ДЛЯ ВЕРХНЕЙ И СРЕДНЕЙ ЗОН ЛИЦЕВОГО СКЕЛЕТА | 1994 |
|
RU2082355C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ СРЕДНЕЙ ЗОНЫ ЛИЦА ПОСЛЕ РЕЗЕКЦИИ ИЛИ ТРАВМАТИЧЕСКОГО ПОВРЕЖДЕНИЯ | 2017 |
|
RU2663075C1 |






Изобретение относится к медицинской технике и может использоваться для топографического позиционирования тканей, сохранившихся после обширной резекции патологических участков. Имплантат содержит опорный каркас из листового проницаемо-пористого никелида титана, сформованный адекватно замещаемому участку скелета, и поддерживающую проволочную сетку из никелида титана с эффектом сверхэластичности, расположенную на опорном каркасе со стороны поддерживаемых тканей. Поддерживающая проволочная сетка выполнена по текстильной технологии из проволоки с диаметром 40-60 мкм с расстояниями между соседними нитями 300+700 мкм. Изобретение направлено на упрощение технологии изготовления и позволяет также сократить интраоперационные доводочные действия и время самой операции. 1 з.п. ф-лы, 7 ил.
| ЭНДОПРОТЕЗ ДЛЯ ВЕРХНЕЙ И СРЕДНЕЙ ЗОН ЛИЦЕВОГО СКЕЛЕТА | 1994 |
|
RU2082355C1 |
| DE 4210801 A1, 05.11.1992 | |||
| US 5543209 A, 06.08.1996 | |||
| EP 0559508 A1, 07.09.1993 | |||
| И.В.РЕШЕТОВ и др | |||
| Результаты использования гидрогелевых имплантатов в реконструктивно-пластической хирургии орбиты | |||
| Анналы пластической, реконструктивной и эстетической хирургии, №2, 2004, с.19-26. | |||
Авторы
Даты
2007-06-27—Публикация
2005-11-30—Подача