Изобретение относится к медицине и является способом достоверной патогенетической диагностики фибромиалгии (ФМ) и ее многочисленных синдромов. ФМ изучается более 170 лет, но из-за множества ее названий, данных различными исследователями, отсутствия четких критериев и наличия субъективизма в диагностике, отсутствия эффективной терапии, эта патология оставлена вне врачебной практики подавляющего большинства врачей страны. Патология как бы не существует, ее не изучают в медицинских институтах и в институтах усовершенствования врачей. Незнание врачами этиологии, патогенеза, клиники и лечения фибромиалгии ведет к привязыванию разнообразных симптомов этой патологии к другим заболеваниям и чаще всего к остеохондрозу позвоночника. В связи с этим лечат вместо фибромиалгии остеохондроз и другие заболеваниия. Отсутствие своевременного лечения ФМ - причина ее запущенности, омоложения, увеличения распространенности, выраженности симптомов, включая интенсивность боли, развития частых кризов и других осложнений. Еще в 1932 году профессор В.К.Хорошко в обзорной статье по патологии мышц констатировал необходимость создания при поликлиниках страны специальных кабинетов для диагностики и лечения миопатии - фибромиалгии как самостоятельной медицинской патологии (1). Призыв остался не услышанным. В последние десятилетия во всем мире наблюдается возрастание интереса к этой патологии и лавиннообразное нарастание публикаций.
В основе механизма формирования ФМ лежит образование контрактуры пучков миофибрилл, по-иному, спазмированного мышечного триггерного тяжа, с болезненными или, по западной терминологии, чувствительными на нем при пальпации точками (ЧТ), отражающими на расстояние боль или вегетативные расстройства: онемение, нарушение микроциркуляции, трофики и другими нарушениями (2). В центре ЧТ тяжа имеет место развитие локальной гипоксии, проявляющейся гиперраздражимостью, вокруг тяжа сниженным кровотоком (3). J.H.Kellgren (4) в клинических исследованиях искусственно вызывал развитие контрактур тяжей в различных мышцах здоровых людей - добровольцев, введением в них 0,1-0,2 мл 6% раствора хлористого натрия и доказал развитие мышечных тяжей и ЧТ, отражающих на расстояние специфически локализованную для этой мышцы, этого тяжа и этой ЧТ боль или вегетативные нарушения.
ФМ относится к полиэтиологическим и полипатогенетическим заболеваниям. К настоящему времени установлено множество этиологических факторов, способствующих формированию ФМ. Среди них наиболее часто возникают критические мышечные перегрузки (5) динамического или статического характера. Степень критической перегрузки различна для разных людей. Для спортсменов она максимально высокая, для людей, постоянно занимающихся умеренной физической нагрузкой, она меньше, для редко занимающихся физической нагрузкой - еще меньше, для часто болеющих и людей длительно испытывающих обездвиженность - гипокинезию она самая низкая. Микро- и макротравматизация мышц (10, 11), различные формы анемий, гиперурикемия, эндокринный дисбаланс (2), гипокапния (6), локальное или общее охлаждение (2), миоглобинурия (9) и другие причины ведут к различным видам нарушений обменных процессов в мышцах, что способствует формированию ФМ. Объединяющим, преднекрозным или некрозным фактором этих различных нарушений метаболизма мышц является развитие локальной мышечной гипоксии (5). Нарушение доставки кислорода при анемии, нехватка кислорода при критических перегрузках мышц, нарушения кровотока при макро- и микротравматизации мышц, влияние длительной гипокенезии, ведущей к уменьшению капилляризации ткани и к уменьшению содержания и активности окислительных ферментов в митохондриях мышц, значительно проявляющейся при последующей нагрузке мышц, спазм артериол на фоне гипокапнии в артериальной крови, низкое содержание миоглобина в мышечной ткани, на фоне наследственной предрасположенности при хронических полимиозитах или вымывание миоглобина на фоне токсинов, например, при алиментарно-токсической пароксизмальной миоглобинурии (9) - все это и многие другие факторы приводят к локальной гипоксии. Следовательно, основной механизм различных полиэтиологических факторов формирования ФМ связан с развитием мышечно-локальной тканевой гипоксии. Контрактуры возникают первично вслед за развитием гипоксии в тонических, медленно сокращающихся аэробных миофибриллах 1 типа, вопреки тому, что плотность их капилляризации в 5 раз больше, чем анаэробных волокон 2 типа. Это возникает из-за возрастающего дефицита кислорода и макроэргов и запускает процесс образования контрактур пучков миофибрилл. Формирование контрактур через первичное поражение миофибрилл 1 типа подтверждают работы ряда авторов, исследовавших биоптаты мышечных тяжей, обнаруживших «изъеденные молью» аэробные волокна 1 типа, аномальные митохондрии в области мышечного некроза, дегенеративные и регенерирующие волокна (7). К факторам, принимающим участие в развитии гипоксии отдельных участков мышцы, относят эндо- и экзоинтоксикции, микротравмы, неспецифическое проявление стресса в мышцах (8), способствующие развитию деструкции и вымыванию из мышц миоглобина (алиментарно-токсическая пароксизмальная миоглобинурия, маршевая миоглобинурия - острые формы ФМ (9).
Наследственная предрасположенность к деструкции и выведению миоглобина при перегрузке мышц (наследственные формы хронических полимиозитов - подострые формы ФМ), нарушения обменных процессов на фоне системной или диффузной деструкции соединительной ткани, к которой относится мышечная ткань (красная волчанка, склеродермия, дерматомиозит), критические перегрузки, приводящие к микротравматизации и накоплению недоокисленных продуктов метаболизма, диспропорции скелета, обуславливающие перенапряжения различных групп мышц (2), заболевания, ведущие к эндокринной дисфункции (гиперпаратиреоз, гипотиреоз, сахарный диабет и др.), резко выраженная депрессия, особенно на фоне длительно существующего хронического болевого синдрома, углубляющего степень депрессии, при патологиях, протекающих с превалированием симпато-адреналовой системы (неврозы, стрессы), на фоне заболеваний внутренних органов, суставов, формирующих тяжи в скелетных мышцах по висцеро-соматическому рефлексу или как неспецифические изменения в поперечно-полосатых мышцах при стрессе, описанные Г.Селье (8), с образованием в скелетных мышцах или кардиомиоцитах участков гипоксии, приводящих к дефициту макроэргов в пучках волокон, к развитию контрактур или некрозу мышечных волокон (хронические формы ФМ). Каждый длительно действующий этиологический фактор, перечисленный выше, включая мышечную критическую перегрузку, становится провоцирующим фибромиалгию фактором, иными словами, обостряющим или активирующим ЧТ МТТ фактором, способствующим увеличению количества или объема МТТ и активирующим патологию, интенсивность боли и вегетативных расстройств.
Таким образом, наиболее общим патофизиологическим механизмом формирования фибромиалгии является нарушение кислородного баланса организма, развитие тканевой гипоксии. Этот механизм может быть обусловлен многими этиологическими факторами, ведущими к нарушению различных сторон метаболизма скелетных мышц, что в конечном итоге способствует развитию гипоксии, контрактур миофибрилл. Кроме того, появление изменений в поперечно-полосатых мышцах (очаги некроза, повышенная ригидность отдельных мышц) могут формироваться в скелетных мышцах как неспецифическая реакция на различные формы стресса (Г.Селье, 1976 ) (8).
Распространенность ФМ в популяции составляет 6-8%, в общеклинической практике - 6-10%, обращаемость к ревматологу превышает 15% (10, 13). Результаты многочисленных исследований свидетельствуют о том, что эти цифры занижены примерно на порядок, что подтверждается данными встречаемости в популяции отдельных синдромов ФМ. Так, например, распространенность среди населения синдрома диспепсии, синдромов раздраженной толстой кишки и пищевода, синдрома обстуруктивного апноэ\гипопноэ сна и других достигает от 20 до 40%. ФМ болеют во всех возрастных группах. У младенцев, особенно недоношенных, с резко выраженной функциональной недостаточностью мышечной, нервной и других систем, на фоне тугих сосков матери или нехватки у матери молока, при сосании возникает перенапряжение мышц от чрезмерного сосания в области ротоносоглотки, формирование в мышцах этой зоны МТТ и ЧТ, с чем связано развитие у младенцев эпизодов удушья во время сна и наличие внезапной остановки дыхания (11, 12). Эпидемиологами установлено, что во всех цивилизованных странах мира и чаще в двухмесячном возрасте наблюдается у одного из 500 нормально родившихся детей гибель младенца от внезапной остановки дыхания (11, 12). Установлено, что у 28% больных фибромиалгией формирование патологии начинается в детстве (13). Соотношение больных ФМ мужчин и женщин составляет 1:7-10 (2, 13).
В настоящее время ФМ выделяют как самостоятельное заболевание, внесенное Всемирной организацией здравоохранения в «Перечень заболеваний человека ...» 9-го и 10-го пересмотра, под шифром М.79.0 и смешанную форму ФМ, которая сопутствует почти всем висцеро-соматическим заболеваниям (10, 13). Формирование смешанной формы ФМ утяжеляет клиническое течение основного висцеро-соматического заболевания, способствует хронизации соматической патологии, развитию осложнений и критических состояний, ухудшает прогноз, провоцирует внезапную ночную смерть. Длительное десятилетиями формирование ФМ ведет с возрастом к накоплению и активации мышечных тяжей и синдромов ФМ (15), к расширению и выраженности симптоматики, к развитию и повышению интенсивности мигрирующих болей и вегетативных нарушений, закрепляет ведущий синдром на конкретный отрезок жизни.
Основным клиническим проявлением ФМ является боль, проявляющаяся у большинства больных. Она характеризуется симметричностью и диффузным характером, захватывает верхнюю или нижнюю половину тела или локализуется аксиально в шее, в пояснице, в воротниковой зоне, в области лопаток и др. областях. Наряду с диффузным или генерализованным характером боли у больных ФМ встречается локальная боль. По интенсивности боль носит ноющий характер и может быть периодически возникающей или постоянной. Однако под действием провоцирующих факторов боль может быть очень интенсивной, напоминающей фонтомную. Многие больные ФМ метеочувствительны и симптомы патологии могут усиливаться под влиянием метеогелиотропных факторов. Боль является основным фактором, вызывающим астенизацию, дезадаптацию и снижение качества жизни больного. К другим, наиболее часто встречающимися проявлениями ФМ, относится чувство отечности и скованности кистей, чувство разбитости после ночного сна, связанного с нарушением медленной фазы сна, с включением альфа-активности в «бета-дельта» сон (феномен «альфа-дельта» сна). К другим распространенным симптомам ФМ относится мышечная слабость, боли в суставах, онемения различных участков кожи и проявления отдельных синдромов ФМ с их многочисленными симптомами (синдром раздраженной толстой кишки, синдром раздраженного мочевого пузыря, синдром головной боли напряжения, синдромы тревоги или депрессии и др.). Многочисленные реже встречающиеся проявления ФМ зависят от преобладания активности на данный конкретный момент специфических ЧТ МТТ для определенного, конкретного синдрома ФМ, иными словами, они формируются на конкретный отрезок заболевания как ведущий синдром, со своими специфическими для него симптомами. Проградиентное формирование ФМ с возрастом ведет к накоплению МТТ во множестве мышц, что способствует миграции боли и других ведущих на определенный момент заболевания синдромов ФМ. В свою очередь, реализация феномена миграции зависит от действия провоцирующего фактора или чаще от действия комбинации таких факторов. К ним относится локальное или общее охлаждение, критическая перегрузка определенной группы мышц, анемия, формирование висцеро-соматического рефлекса на фоне обострения заболевания внутреннего органа, гиперурикемия, гипокапния артериальной крови, локальная макро- или микротравма конкретной мышцы и другие. В настоящее время описано около 150 синдромов ФМ, с самостоятельным или с сопутствующим патогенетическим механизмом образования МТТ и их отраженных влияний на симптоматику синдрома.
В прошлом осталась привязанность ФМ к ревматологии. Отличаясь междисциплинарным многообразием симптоматики, больные, в зависимости от проявляющихся на определенный момент симптомами фибромиалгии, обращаются за лечением к различным медицинским специалистам: окулистам, терапевтам, кардиологам, ангиологам, урологам, гинекологам, хирургам, отоларингологам, эндокринологам, невропатологам, рефлексотерапевтам, сомнологам, мануальным терапевтам, педиатрам, гастроэнтерологам, ревматологам и даже психиаторам.
При наличии чувства рези в конъюнктивальном мешке глаз, реже боли в глазнице, слезотечении на ветру и холоде, птоза, тиков, чувства соринки или песка, временного снижения остроты зрения и др. проявлений больные с синдромом раздраженных глаз обращаются к окулисту (2). Появление кардиалгий или дискомфорта за грудиной, забросов остатков пищи в рот при наклонах туловища и лежании на спине заставляют больных с синдромом раздраженного пищевода или рефлюкс-эозофагальной болезни обращаться к терапевту или кардиологу (16). Возникновение болей или дискомфорта в надчревной области, симптомов диспепсии вынуждают больных с синдромом раздраженного желудка или диспепсии обращаться к терапевту или гастроэнтерологу (17). При наличии поносов или запоров, болей или дискомфорта по ходу толстой кишки, при вздутии и урчании в животе, ложных позывах на дефикацию, при наличии чувства неполного опорожнения кишечника больные с синдромом раздраженной толстой кишки обращаются к гастроэнтерологу или терапевту (18). Возникновение болей или жжения в зоне нижнего угла левой лопатки, наличие прострелов из области нижнего угла левой лопатки к сердцу, кардиалгий больные с синдромом нижнего угла левой лопатки вынуждены обращаться к терапевту или кардиологу (19). Появление загрудинных болей в верхней трети грудины приводят больных с синдромом верхней трети внутренней головки грудино-ключично-сосцевидных мышц к терапевту или кардиологу. Формирование загрудинных болей у больных с синдромом грудинных мышц на фоне ИБС или без нее приводит к кардиологу или терапевту. При появлении или усилении онемения в области внутренней поверхности левой руки с захватом 4-5 пальцев левой кисти у больных со стенокардией нагрузки или без нее с левосторонним синдромом средней лестничной, подключичной, передней порции дельтовидной и малой грудной мышц заставляют обращаться больного к кардиологу (2). Развитие ночного храпа, лабильности артериального давления и гипертензии, утренней головной боли, разбитости после сна, частых просыпаний, повышенной потливости, храпа, кардиалгий, дневной сонливости, особенно на фоне сомнологического обследования и выявления частых и длительных эпизодов удушья, больные с синдромом обтурационного апноэ\гипопноэ сна вынуждены обращаться за помощью к сомнологу, рефлексотерапевту, монуальному терапевту или отоларингологу (20). Формирование учащенных мочеиспусканий, реже резий при мочеиспускании, императивных позывов на мочеиспускание, выделений небольших порций мочи при кашле, чихании, физической нагрузке и психоэмоциональном стрессе у больных с синдромом раздраженного мочевого пузыря или с дисуретическим синдромом приводят к урологу (21). Наличие менструальных болей у женщин с синдромом альгодисменорреи ведет к обращению к гинекологу (22). К гинекологу вынуждают обращаться женщин боли разной интенсивности внизу живота при миоме матки и др. патологиях органов малого таза, страдающих синдромом тазовых болей (22). Формирование болей внизу живота у мужчин с синдромом тазовых болей заставляет консультироваться и лечиться у терапевта или уролога. Развитие болей или дискомфорта в стопах, формирование трофических язв у больных с сахарным диабетом и с синдромом диабетической стопы приводит к эндокринологу, подиатру, терапевту или хирургу (23). При появлении или усилении болей в голенях и стопах, развитии резкой слабости мышц ног, перемежающейся хромоты, судорог икроножных мышц у больных с сосудистыми заболеваниями нижних конечностей (облитерирующий эндартериит, сахарный диабет, тромбофлеботическое состояние после острого тромбофлебита глубоких вен нижних конечностей и таза, болезни Рейно), вызывающих нарушение кровотока, с синдромом массового поражения мышц ног миофасциальными триггерными тяжами заставляют больных обращаться к ангиологу, хирургу, эндокринологу (23). Формирование резких суставных болей у больного с синдромом деформирующего ревматоидного артрита приводят больных к ревматологу. Формирование синдрома деформирующего остеоартроза сустава, с постепенным развитием вначале периодических болей слабой интенсивности при физической нагрузке, затем болей средней интенсивности и даже в покое, в последующем с присоединением высокоинтенсивных диффузных болей, включая появление ночных, нарушающих сон больного, болей, заставляет больного обратиться к хирургу, терапевту (24). Развитие очень резких запоров с образованием МТТ в наружном сфинктере прямой кишки вынуждает больных обратиться к терапевту. Из-за ФМ около 30% больных теряют трудоспособность и способность адаптации (10).
Таким образом, прослеживается резко ограниченное количество у больного ФМ специфических для этого заболевания симптомов, отсутствие у всех пациентов специфических лабораторных показателей для этой патологии при клинических, биохимических, иммунологических и др. исследованиях, субъективная оценка больными выраженности при самооценке боли на фоне пальпации ЧТ МТТ, что связано со снижением порога болевой чувствительности, имеющего место при формировании фибромиалгии. Все это существенно затрудняет диагностику этого заболевания.
Известен древневосточный способ рефлексотерапевтической синдромальной диагностики различных заболеваний. Он состоит в отыскании дисбаланса энергии в определенных меридианах, которые выражаются в избытке энергии в одном меридиане и ее недостатке в другом. Кроме того, дисбаланс в меридианах энергии как естественный возникает в меридианах при дневном и годовом циклах энергии. Существует большое количество способов диагностики гипер- и гипофункции меридианов и их синдромов: по языку, глазам, ауре, зубам, ушам, ногтям, пульсу, чакрам, по способу измерения теплочувствительности начальных и конечных точек меридианов (по Акабане (26, 27), по способу термопунктурной канальной диагностики по Мужикову В.Г. (28), по точкам-глашатаям МУ на передней поверхности грудной клетки и живота и ШУ спины (29), а также по точкам на ушной раковине (29), кистей и стоп (30). Соответствующая точка при заболевании внутреннего органа или системы становится болезненной и в ней прощупывается локальная мышечная контрактура - «желвак», а на ушной раковине возникает пузырек. С помощью точечного массажа этой точки можно не только проверить наличие болезненности, но и облегчить выраженность заболевания соответствующего органа (31).
За последние десятилетия наибольшее распространение получили способы рефлексодиагностики, основанные на измерении биоэлектрических параметров. Наиболее близкими для диагностики фибромиалгии по возникновению корпоральных точечных болей при пальпации относятся способы электропунктурной диагностики по Й.Накатани (26), по Р.Фолю (32), по А.И.Нечушкину или методика ЦИТО (26). Для примера приведем краткое описание наиболее сложного и трудоемкого способа диагностики по Р.Фолю (32). Сущность способа заключается в измерении электропроводности точек 5 первоэлементов каналов, а из них большинство - так называемые точки-пособники. Исключение - канал толстой кишки, где использована не точка пособник хэ-гу, а точка ян-си. Среднее значение всех исследованных точек соответствует среднему значению электропроводности всего канала. Р.Фоль описал 273 точки измерения. Параметры электроприбора позволяют при измерении корпорольных точек фиксировать на выходе силу тока до 1,5 мкА и напряжение - до 2 В. Для измерения берут обычно первые три точки, если канал центростремительный, и три последние, если канал центробежный. Исследования Р.Фоля подтвердили специфичность меридианных точек-пособников. Кроме меридианно-корпоральных точек он описал множество точек, измерение электропроводности которых позволяет оценить функциональное состояние различных органов и систем.
Известен кинестезический метод обследования больного для выявления наличия опухолей, кист, гипертрофии ткани, органа, мышечных тяжей (фибромиалгия). Еще 100-150 лет тому назад метод пальпации был основным в диагностике многих заболеваний, включая фибромиалгию: доброкачественных и злокачественных опухолей, гепатитов и др. патологии. Развитие медицинской техники способствовало углублению диагностики и привело к частичной замене пальпации современными методами обследования: рентгеноскопии, ультразвуковому исследованию, фиброгастродуоденоскопии, колоноскопии и др. Техника пальпации изложена во многих монографиях (34).
Диагностика ФМ с начала ее изучения, с сороковых годов позапрошлого столетия, проводилась методом пальпации.
В 1990 году американской коллегией ревматологов был предложен способ диагностики ФМ, получивший всемирное признание (10, 13, 25). По требованию этого способа диагностики ФМ у больного должны быть не менее 3-х месяцев диффузные, генерализованные или аксиальные боли и наличие не менее 11 из 18 болезненных точек. Авторами были выбраны девять пар симметричных болезненных точек, наиболее часто встречавшиеся при обследовании 530 больных ФМ, и эти точки были названы point tendor - чувствительными точками (ЧТ). В те годы этот способ диагностики ФМ был прогрессивен, так как позволил найти единый подход к диагностике этой патологии, чем способ общей пальпации мышц. В то же время оба эти способа диагностики ФМ и способ пальпации мышечных тяжей и способ, предложенный американской коллегией ревматологов (1990), носят субъективный характер, так как наличие и степень точечной боли субъективно характеризуются самим больным и не отражают достоверность обследования, так как совершенно не принимается во внимание степень снижения порога болевой чувствительности, имеющей место у больных ФМ, что искажает четкость и результативность диагностики. Кроме того, количественный подход (не менее 11 из 18 точек) не отражает четкость диагностики и в основном охватывает запущенные случаи диагностики ФМ. Вне диагностики остаются случаи в разгаре развития заболевания, где фиксируются лишь 8-10 ЧТ и все почти случаи начальной стадии патологии, что затрудняет эффективность терапии ФМ. Известно, чем раньше начинается лечение ФМ от начала формирования патологии, тем более выражен эффект терапии (33). При этом выполняется требование авторов о силе нажатия на ЧТ - 4 кг/см2 и обязательное наличие болезненности. Использование современных критериев диагностики ФМ допускает «достоверный», при наличии у больного всех критериев, и «возможный», при количестве ЧТ менее 11, диагноз ФМ, что снижает достоверность диагностики.
Следует обратить внимание на факт отсутствия преподавания будущим врачам этой патологии в медицинских институтах и врачам в институтах их усовершенствования. Отсутствие знаний у врача о такой часто встречающейся и серьезной патологии, вызывающей критические состояния и летальные исходы, резко снижает качество лечения больных ФМ.
Предложенный нами объективный способ компьютерной диагностики ФМ и ее синдромов позволяет ставить диагноз на различных этапах формирования патологии, включая начальный период, давать оценку степени выраженности боли и других проявлений патологии, оценивать эффективность терапии на фоне того или иного метода лечения и его продолжительности, давать оценку наличия и выраженности провоцирующего(их) фактора(ов) и степени эффекта его (их) коррекции.
Принцип действия предложенного способа диагностики ФМ заключается в том, что над активной ЧТ МТТ точечно снижено сопротивление кожи, что улавливается цифровым датчиком мультиметра UT70D и вносится в специально разработанную компьютерную программу. От активности ЧТ МТТ зависит степень точечного сопротивления кожи и, соответственно, величина вводимого в компьютер точечного микротока. Необходимо обратить внимание на тот факт, что снижение сопротивления кожи, кроме ЧТ МТТ, вызывают точки акупунктуры (ТА), используемые в рефлексотерапии. Для верификации следует использовать знания локализации ТА или контролировать пальпаторно мышечный тяж и выявлять на нем ЧТ, а затем в этих точках проводить измерение микротоков. Для пальпаторного выявления тяжа и его ЧТ используется зигзагообразная пальпация вдоль волокон мышцы, предложенная В.С.Марсовой (34). Пальпаторное выявление тяжа и чувствительных на нем точек может снизить воспроизводимость способа диагностики ФМ. В то же время знание локализации ТА позволит приблизить к 100% воспроизводимость активности ЧТ МТТ.
Аналогов предложенного способа диагностики ФМ не существует. Кроме компьютера с программным обеспечением Windous 95 и выше, используется два электорических прибора: мультиметр UT70D, позволяющий вводить микротоки в компьютер и фиксировать величину микротоков в изучаемых точках и тестер в режиме измерения величины напряжения тока от 0 до 9 В. Способ диагностики ФМ реализуется не только обнаружением и фиксацией микротоков над ЧТ МТТ, но и градацией степени активности этих ЧТ, что соответствует степени выраженности боли или других проявлений ФМ. Наличие тяжа при отсутствии микротоков - латентное состояние (может вызывать дискомфорт), наличие над ЧТ МТТ микротоков от 1 до 10 мкА - слабоактивная ЧТ с наличием слабоактивной боли или дискомфорта, от 11 до 20 мкА - активная ЧТ со средне выраженной болью и от 21 до 30 мкА - высокоактивная ЧТ с резко интенсивной болью (17). Возможность осуществлять градацию степени активности ЧТ МТТ и, соответственно, степени выраженности боли объективизирует предложенный способ диагностики ФМ, исключает субъективизм оценки ее результатов, нивелирует ошибку снижения порога болевой чувствительности и субъективную оценку ее больным. Кроме того, обеспечение высокой чувствительности и 100% воспроизводимости способа достигается обязательным использованием специальной линейки, способствующей попаданию в одни и те же точки зон при повторном исследовании.
Для удобства диагностики и терапии ФМ ее синдромы по их изученности разделены на две группы:
- специфические зоны и ЧТ тяжей изученной локализации, вызывающие формирование конкретной отраженной боли или других проявлений ФМ;
- локальные боли в области зон ЧТ с недостаточно изученной локализацией отраженной боли или других проявлений ФМ.
С учетом жалоб и анамнеза больного, реже пальпации выявляют предварительные данные наличия и активности ЧТ МТТ в соответствующих локальных и специфических зонах. Причем локальные зоны, как более обширные, могут перекрывать несколько специфических. Так, например, грудная клетка разбита на 8 локальных зон: надплечья - правое (пр.) и левое (лев.), передние грудные стенки - пр. и лев., боковые - пр. и лев., задние пр. и лев. Подобным образом разбиты на зоны и другие области тела. Подробный перечень локальных и специфических зон приведен в компьютерной программе диагностики ФМ. В то же время, в области грудной клетки могут выявляться следующие специфические зоны ЧТ: центрально грудинный синдром - чаще наблюдаются при рефлюкс-эозофагальной болезни, но может быть как самостоятельная патология и проявляется дискомфортом, тяжестью за грудиной или периодической слабой по интенсивности кардиалгией; синдром грудинных мышц - чаще наблюдается при ишемической болезни сердца (ИБС), в частности при стенокардии или инфаркте миокарда, реже как самостоятельный синдром ФМ и проявляется периодической или постоянной слабой, интенсивной или резко интенсивной загрудинной болью, при ИБС боль в 65-70% случаев наслаивается на истинно кардиогенную боль, вызванную ишемией миокарда; синдром левой малой грудной мышцы, левой подключичной мышцы, передней порции левой дельтовидной мышцы (кроме того, эти же симптомы вызываются мышцей шеи - левой средней лестничной), чаще наблюдаются при ИБС, в частности при стенокардии или инфаркте миокарда, реже как самостоятельный синдром ФМ, и проявляется периодическим или постоянным онемением 3-5 пальцев левой руки, внутренней части левой кисти, предплечья, плеча, реже всей руки и реже ощущением боли, при ИБС симптомы в 65-70% случаях наслаиваются на онемение, обусловленное ишемией миокарда; синдром нижнего угла левой лопатки реже предшествует или сопутствует ИБС и другим соматическим заболеваниям или выступает как самостоятельный синдром ФМ, проявляется дискомфортом, болью или жжением в области нижнего угла левой лопатки, реже умеренными или резко интенсивными прострелами в область сердца (19); синдром гипервентиляции может сопутствовать многим соматическим патологиям или выступает как самостоятельный синдром ФМ и проявляется чувством нехватки воздуха, одышкой при физических нагрузках или в покое (2). Синдром передней грудной клетки (лев., пр.) может сопутствовать ИБС или выступать как самостоятельный синдром ФМ, МТТ охватывают большую грудную мышцу и проявляется дискомфорт или боль разной интенсивности в области передней грудной стенки.
В соответствии с разработанной программой диагностики ФМ и ее синдромов в компьютер вводятся и фиксируются по точкам и линиям микротоки. С учетом жалоб больного, анамнеза, наличия ведущих, включая боль, симптомов ФМ выбирается локализация зон и фиксируется в компьютере от 1-2 до 10-15 зон.
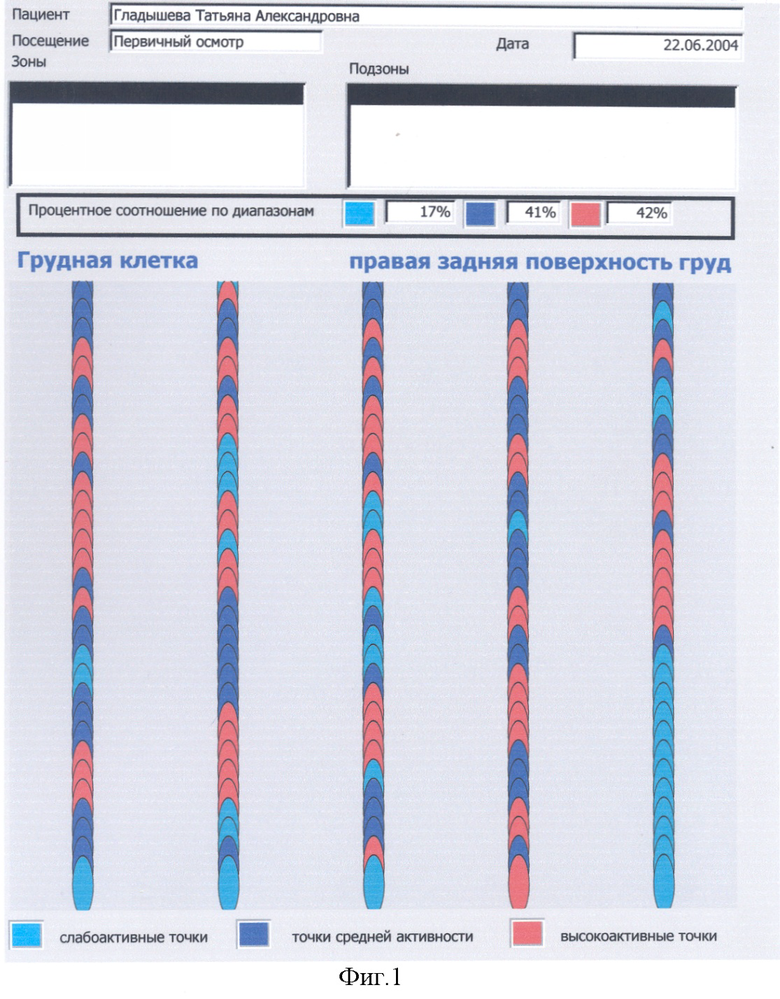
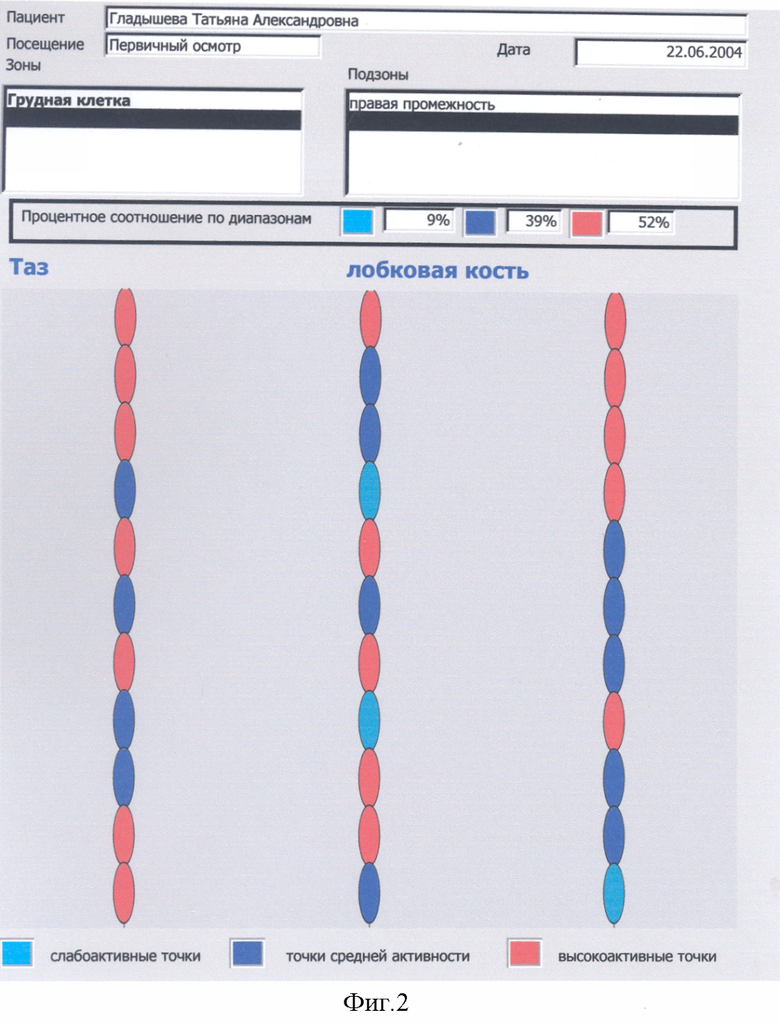
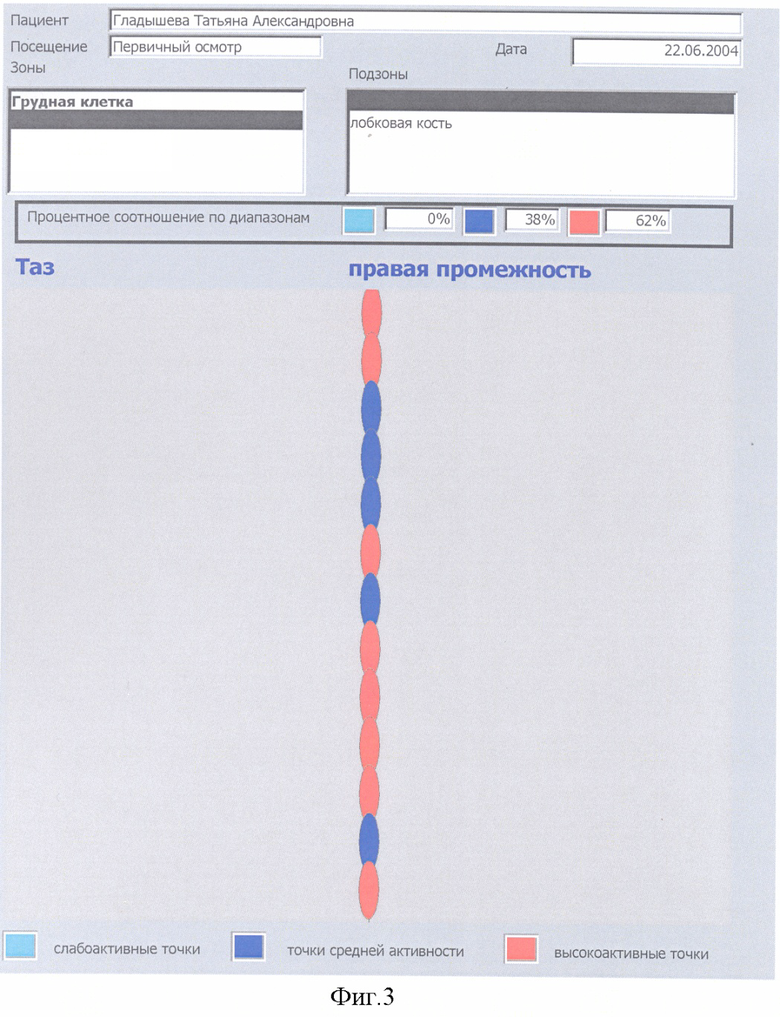
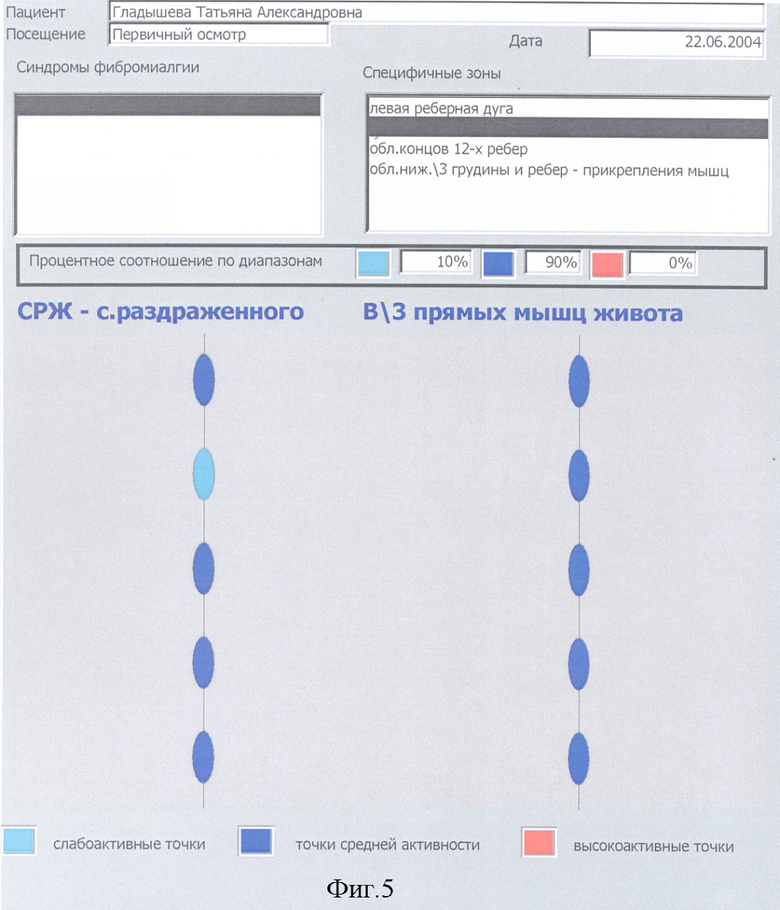
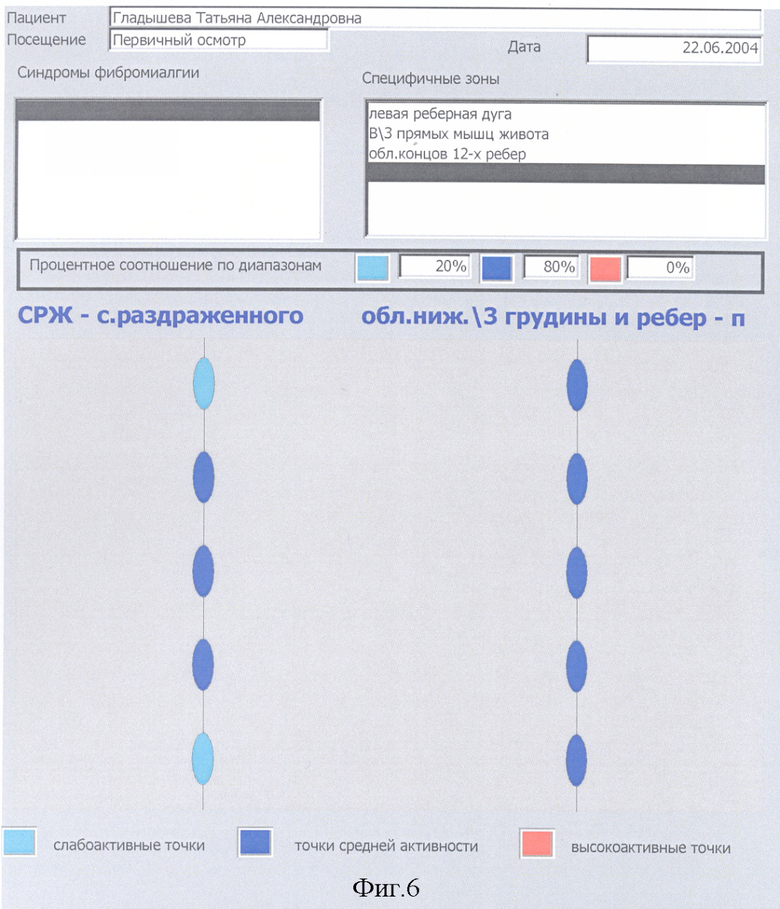
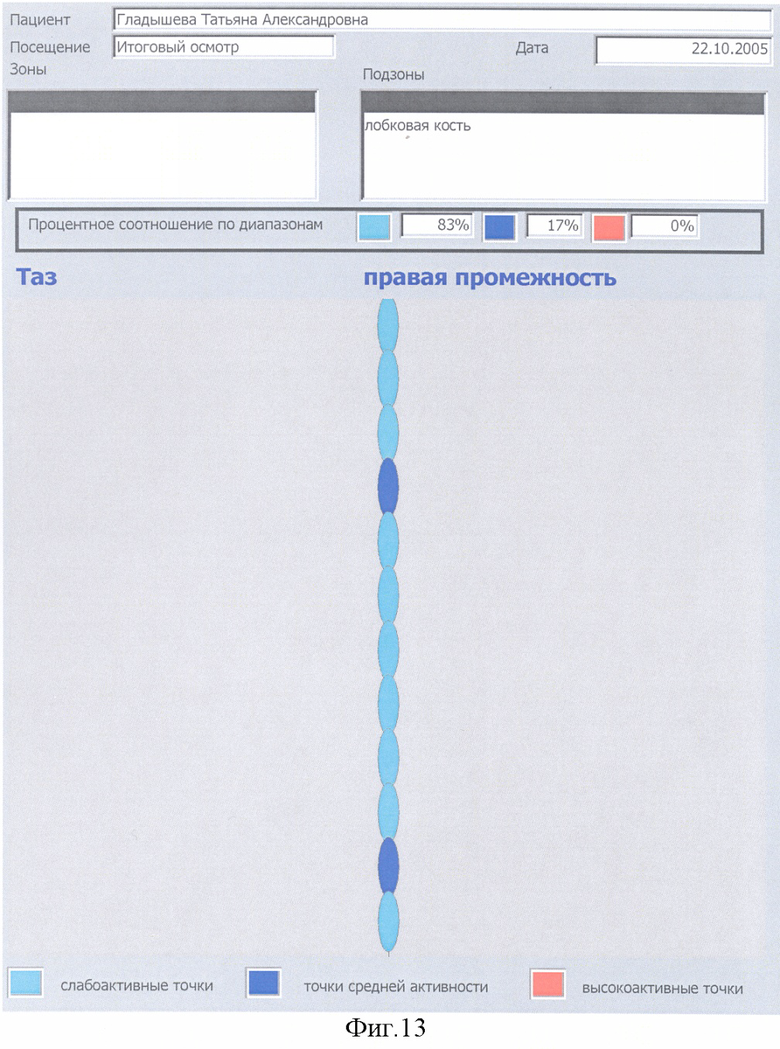
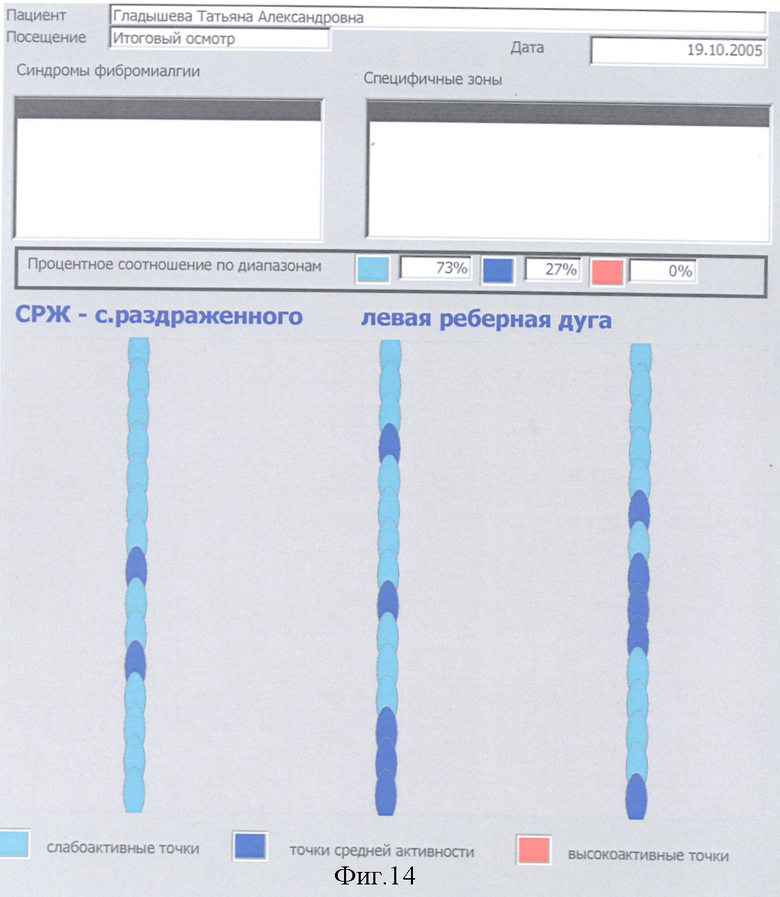
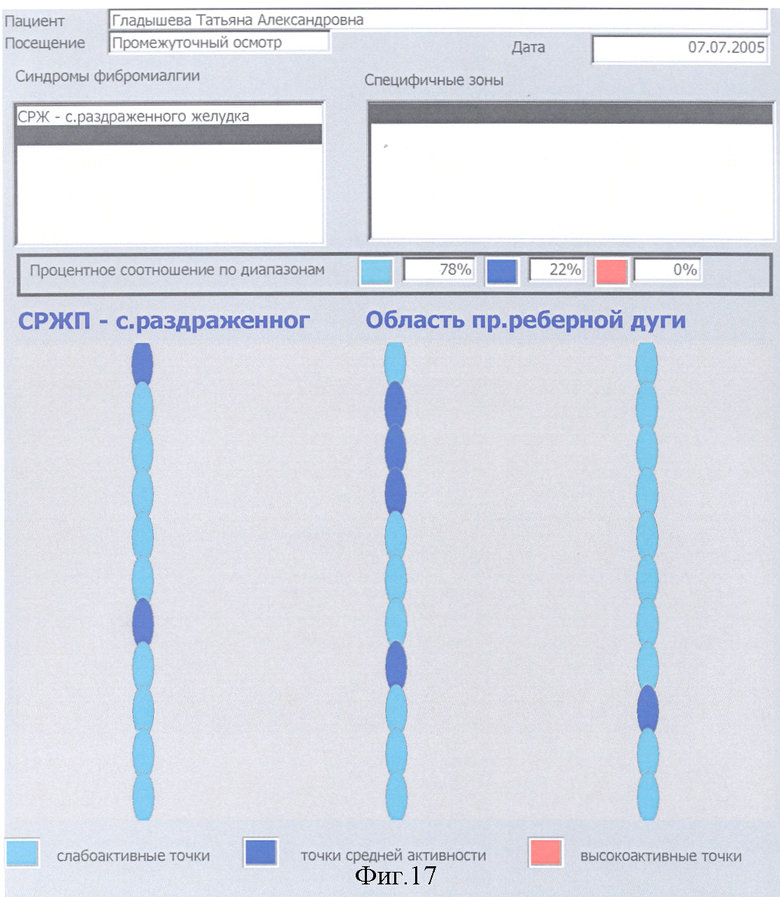
Выявляется наличие общего количества и активность синдромов ФМ у конкретного больного, при этом учитываются жалобы больного, анамнестические данные о наличии в прошлом у больного по годам ведущих синдромов ФМ, исследуется их конкретная активность в настоящее время внесением данных в компьютер, градацией их активности в процентном соотношении при конкретном синдроме ФМ. Для наглядности в программу компьютера введено цветное изображение активности точек в виде цветных кружков, выстроенных в линии. Слабоактивные точки окрашены в слабоголубой цвет, активные точки - в темносиний цвет, высокоактивные точки - в красный цвет.
100% воспроизведение активности точек в определенной зоне будет обеспечено наличием и использованием специальной линейки, позволяющей даже через определенный срок времени при повторном исследовании попадать щупом в исследованные ранее точки. Для одного и того же давления на кожу в точке кончик щупа выступает за приложенную к телу, с учетом ориентиров, линейку на 3 мм.
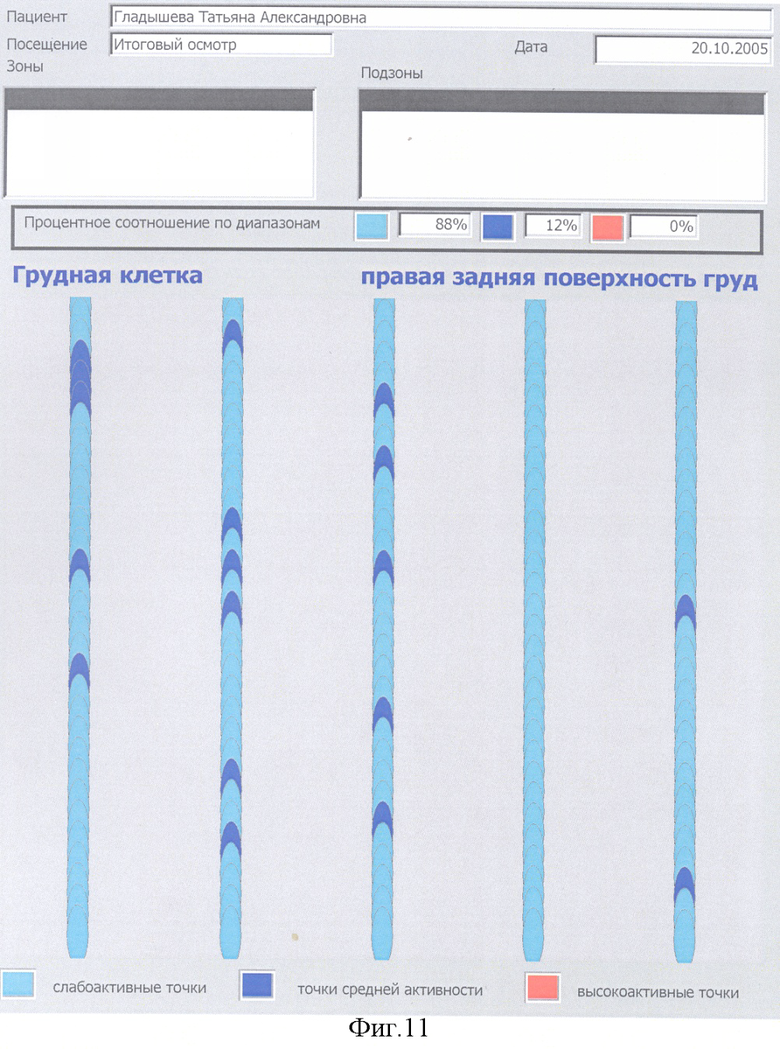
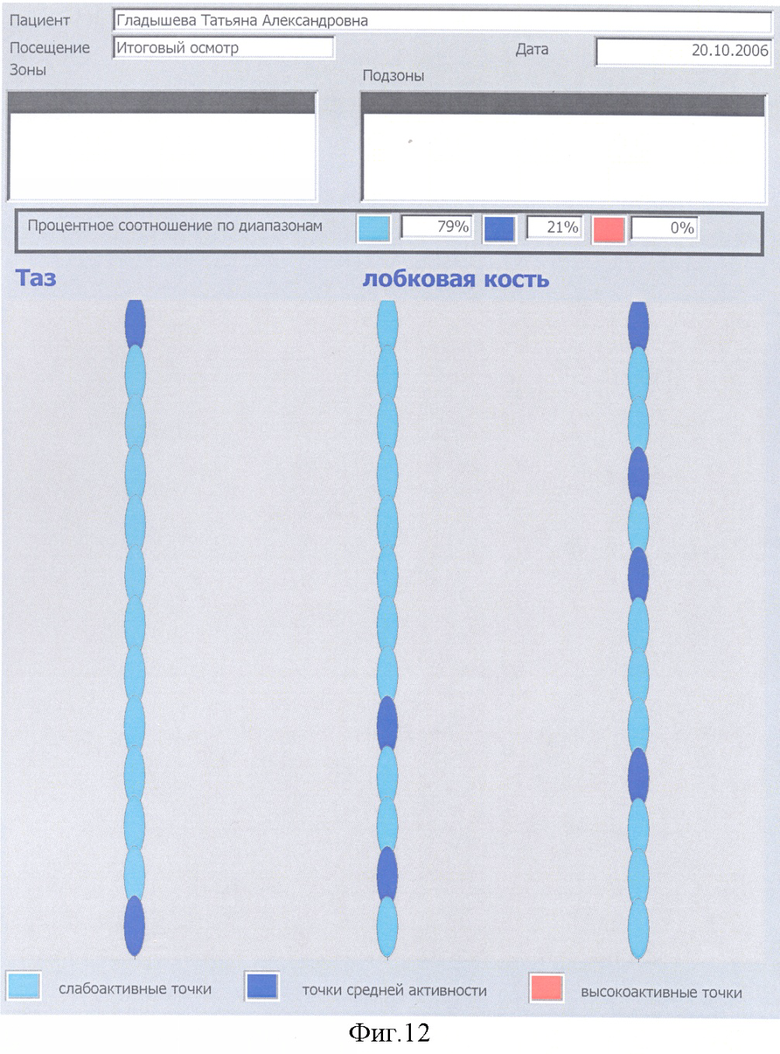
Предложенный нами способ диагностики ФМ и ее синдромов позволяет определить активность локальных или синдромально-специфических ЧТ МТТ, выявлять исходную до лечения активность ЧТ исследованных зон, их промежуточное состояние активности после начатой терапии и итоговое состояние активности этих же зон после законченного курса лечения. Такой подход позволяет давать оценку эффективности проведенной локальной или общей терапии ФМ и ее синдромов и судить о степени выраженности боли и других проявлений ФМ на различных этапах проводимого лечения. Повторное исследование после законченного курса лечения и итогового выявления степени снижения активности ЧТ МТТ поможет с учетом жалоб, анамнеза и выраженности эффекта терапии, выявить продолжительность периода ремиссии, который будет зависеть от наличия провоцирующих факторов и соответственно мигрирующих болей. Одновременно, повторные исследования тех же зон позволит выяснить эффективность антипровоцирующей терапии. В свою очередь, ликвидация провоцирующих факторов удлинит период ремиссии ФМ. Повторное наблюдение за больным и повторные замеры активности тех же зон подтолкнут к поиску специфических провоцирующих факторов при смешанной форме ФМ с такими соматическими заболеваниями как, например, ревматоидный артрит, которые в 100% случаев сопровождаются МТТ, локализованными в мышцах выше и ниже пораженного сустава.
По каждому определению диагностики локальных или специфических зон активности ЧТ МТТ или как общее заключение после окончания курса терапии с помощью принтера выдается Отчет с указанием процентного соотношения по зонам слабо активных, активных и высокоактивных ЧТ МТТ и в соответствии с критериями диагностики выставляется диагноз фибромиалгии.
Критериями диагностики предложенного способа и постановки диагноза фибромиалгия служат следующие варианты: 1. при записи микротоков с ЧТ одной локальной или специфической зоны не менее 80% высокоактивных или 90% активных точек; 2. при записи микротоков с ЧТ от двух и больше локальных или специифических зон или различных их сочетаний, при суммировании % высокоактивных ЧТ всех исследованных зон должно быть не менее 60% высокоактивных ЧТ или 60% активных ЧТ при их суммировании из всех исследовавшихся зон. В п.п.1 и 2 возможно суммирование высокоактивных ЧТ к цифре процента активных ЧТ и диагноз ФМ ставится по сумме % высокоактивных и активных ЧТ (для п.1 - не менее 90%, для п.2 - не менее 60%). Диагноз синдромов ФМ ставится аналогично диагнозу ФМ локальных зон, по п.п.1 и 2 с учетом специфических зон и с добавлением % высокоактивных ЧТ к % активных ЧТ.
Предложенные критерии диагностики ФМ могут препятствовать постановке диагноза ФМ в случае недоучета анамнеза конкретного больного (тщательности выявления болезненных зон), предварительного подтверждения локализации тяжей пальпацией, при недостаточной их активности.
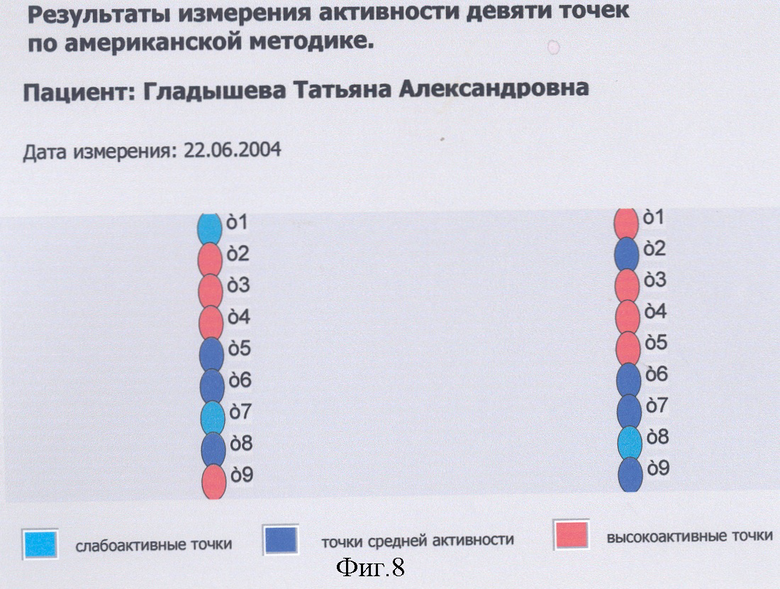
Предложенный нами способ диагностики ФМ и ее синдромов позволяет усовершенствовать американскую методику ассоциации ревматологов (10, 13, 25) по диагностике ФМ, ликвидировав ее субъективизм. В этом случае она может служить дополнительным критерием диагностики ФМ. Для этого нами предлагается проводить оценку активности и болезненности девяти пар точек с использованием компьютерной программы и оценивать ее, учитывая лишь активные и высокоактивные точки.
Клинический пример. 19.06.04 больная Г., 36 лет, направлена в кабинет рефлексотерапии поликлиники №100 на амбулаторное лечение с диагнозами: Хронический гастрит, остеохондроз грудного отдела позвоночника с болевым синдромом, спондилез грудного отдела позвоночника, вертеброгенная дорсолюмбалгия, диффузный нетоксический зоб, фиброаденоматоз молочных желез, пароксизмальная наджелудочковая тахикардия, астено-невротический синдром. При поступлении на лечение больная предъявляла жалобы на мигрирующие резкие диффузные постоянные боли в надчревной области, в области правой лопатки и больше справа паравертебрально, на резкие диффузные боли, опоясывающие грудную клетку в нижнем грудном отделе справа, на боли в области правой и левой реберных дуг, внизу живота. Поднятие правой руки сопровождалось резким усилением болей в области правой лопатки или болей опоясывающих справа грудную клетку в нижнем грудном отделе. Кроме того, в течение трех лет, больную беспокоило жжение и боль у нижнего угла левой лопатки, периодическая острая, частая, кратковременная, пронизывающая локальная боль в области от нижнего угла левой лопатки к сердцу, периодические ноющие боли в области сердца. Отмеченные выше мигрирующие боли резко обострялись на фоне простудных заболеваний. Реже беспокоили диффузные боли внизу живота, менструальные боли, иррадиирующие в пахи, больше в правый и в поясницу, головокружение, приступы тахикардии, тошноты, мышечная и общая слабость, быстрая утомляемость, нарушения сна, периодическое учащенное мочеиспускание, поносы, запоры, чувство нехватки воздуха.
Диагностика ФМ и ее синдромов осуществлялась компьютерным способом (фиг.1-7). Для компьютерной диагностики ФМ проводилось предварительное выявление локализации активных зон, вызывающих резкую боль и другие проявления ФМ, для этого учитывался анамнез, выявлялись жалобы больного, проводился осмотр пациентки и пальпация миофасциальных триггерных тяжей (МТТ) и чувствительных на них точек (ЧТ). Из анамнеза и жалоб больной выявлено, что больная с 1982 года страдала ежемесячно возникающими умеренными диффузными болями внизу живота, провоцируемыми гормональными сдвигами (синдром менструальных болей), с иррадиацией этих болей в пахи, больше правый, в поясницу, в верхнюю треть внутренних частей бедер. С 2000 г. появились локальные боли справа в зоне шестого грудного позвонка. Анамнез помог выявить, что в 1978 г. имела место травма грудного отдела позвоночника при гонках на лыжах. В октябре 2001 г. на работе возникли резко выраженные диффузные боли в области правой лопатки и боли, опоясывающие нижнюю треть грудной клетки справа от эпигастрия до позвоночника. Больную машиной Скорой помощи отправили на стационарное обследование и лечение в больницу (выписной диагноз - Острый панкреатит). В промежутке до следующей госпитализации больную беспокоили периодические диффузные умеренные боли разной локализации. Поднятие правой руки вверх запускало или обостряло диффузные боли в области правой половины спины. С марта 2002 года сформировался хронический болевой синдром. Боль стала постоянной, реже высоко интенсивной, диффузной, мигрирующей с периодической сменой ее локализации. В марте 2003 года из-за резко активных болей с локализацией их в правой половине живота и опоясывающих нижнюю треть грудной клетки справа больную машиной Скорой помощи отвезли в больницу (выписной диагноз - Синдром раздраженной кишки с преобладанием болей). В сентябре 2003 года остро возникли резкие диффузные боли в области грудного отдела позвоночника, правой лопатки, нижнего угла правой лопатки и опоясывающие грудную клетку справа и машиной Скорой помощи больную отвезли в больницу (выписной диагноз - Остеохондроз грудного отдела позвоночника с болевым синдромом). В феврале 2004 года у больной на фоне умеренных диффузных болей в правой половине спины, более выраженных диффузных опоясывающих грудную клетку болей справа возникли резкие диффузные боли внизу живота, иррадиировавшие в пахи и поясницу и учащенное мочеиспускание (при выписке поставлен диагноз - Острый цистит). В межстационарные периоды больную беспокоили постоянные умеренные диффузные боли разной локализации. С 1991 года больную периодически беспокоили симптомы синдрома раздраженных глаз, с 1993 года симптомы синдрома раздраженного мочевого пузыря, с 1997 года - проявления синдрома раздраженной толстой кишки, с 1999 года - проявления синдрома нижнего угла левой лопатки - периодические прострелы от нижнего угла левой лопатки в сердце, кардиалгии.
При осмотре и пальпации мышечных тяжей у больной выявлено 344 активных ЧТ МТТ, из них высокоактивных - 154, активных - 190. Из 32 обнаруженных синдромов ФМ, наиболее значимыми оказались: синдром правой лопатки, синдром нижнего угла левой лопатки, опоясывающий правосторонний нижнегрудной синдром, синдром раздраженного желудка или диспепсии, синдром тазового дна, синдром болезненных менструаций, синдром коротких межпозвоночных мышц, синдром раздраженной толстой кишки, синдром раздраженного мочевого пузыря, синдром раздраженных глаз и другие. Выявление общего количества высокоактивных и активных ЧТ и общего количества синдромов ФМ относятся к дополнительном методам диагностики ФМ. Кроме того, диагноз ФМ у больной был верифицирован в соответствии с рекомендациями американской коллегии ревматологов (10, 13), с коррекцией нами этого способа диагностики ФМ, с учетом только активных и высокоактивных ЧТ (фиг.8, 9).
С 2001 года больная страдала хроническим болевым синдромом с периодической сменой локализации зон выраженной диффузной боли, по-иному, с периодической сменой локализации ведущего синдрома ФМ.
В условиях стационаров и амбулаторно больная была тщательно и неоднократно обследована. Фиброгастродуоденоскопия проведена в 1997, 2001, 2003 годах - обнаружены признаки хронического гастрита. Без обнаружения патологии в 2000 г. была проведена ректороманоскопия, а в 2001 г. - ирригоскопия. Незначительные изменения были обнаружены при реоэнцефалографии (2002), при рентгенографии грудного отдела позвоночника и магнитно-резонансной томографии (2003) - заключение: распространенный остеохондроз грудного отдела позвоночника, внутривенная урография (2003) - данных за патологические изменения не получены, УЗИ органов малого таза (2003) - без патологии, УЗИ брюшной полости - удвоение ЧЛС левой почки, ЭКГ (2000, 2003) вариант нормы, клинические и биохимические исследования крови и гормонов без патологии. Провоцирующими факторами ФМ у больной являлись мышечные перегрузки на фоне гипокинезии и наличие диффузного зоба, сопровождавшегося снижением функции щитовидной железы. В начале 2005 года снижение функции щитовидной железы эндокринологом было скоррегировано.
С 24.06.04 до 20.07.04, с 16.11 04 до 14.12.04 и с 05.03.05 до 29.03.05 больная прошла три курса общего и локального комплексного и специфического лечения фибромиалгии и ее синдромов. Между указанными курсами лечения больная проходила лечение в Кисловодском санатории (июль-август 04), грязелечение в Сакском санатории (июль 05). Кроме того, в домашних условиях проводилась почти постоянная Дэнас-терапия и аппликация на кожу матричных изделий фирмы «Айрэс». В июле 2004 наступило улучшение, к концу 2004 - значительное улучшение, в июне 2005 - полное купирование хронического болевого синдрома, значительно сгладились другие проявления фибромиалгии, наступил период стойкой ремиссии. Кроме прекращения болей прекратились приступы тахикардии, головокружения, прострелы от нижнего угла левой лопатки к сердцу, учащенные мочеиспускания, поносы и запоры, тошнота и другие диспепсические нарушения. Изменение активности ЧТ МТТ и, соответственно, интенсивности боли на фоне различных этапов терапии больной представлено на фиг.10-17.
Обоснование предлагаемого способа. Диагностика ФМ и ее синдромов объективным компьютерным способом была проведена у 134 больных ФМ (38 мужчин и 96 женщин, со средним возрастом 50 лет). Из них у 34 больных, для выявления индивидуальных особенностей электропроводности человека, зависящей от многих внутренних и внешних факторов таких, как степень сухости кожных покровов, воздуха, температуры тела и внешней среды, степени выраженности активности симпатической нервной системы и др. учитывался и этот фактор. Индивидуальная электропроводность корректировалась путем подбора напряжения тестирования в реперной точке инь-тан, находящейся в области межбровья. Возможность осуществлять зональную градацию степени активности ЧТ МТТ с поправкой на индивидуальную электропроводность больного гарантирует высокую достоверность и чувствительность способа диагностики ФМ.
На воспроизводимость предложенного способа существенное влияние оказывает возможность попадания в те же точки, в которые ставился датчик (щуп) за 2-4 недели после снятия исходных данных. С этой целью для унификации метода необходимо знание ориентиров исследуемых зон для закрепления горизонтальной части специальной линейки, позволяющей с шагом в 10 мм перемещать вертикальную часть линейки, закреплять ее в этом положении и с таким же шагом вести замеры микротоков, размещая щуп в заранее подготовленные отверстия по вертикальной линии. При этом, если в горизонтальной части линейки возможно изменять расстояния между вертикальным отсчетом точек, с учетом расположения тяжей, при обязательной фиксации этих данных в блокноте, то в вертикальных линиях замеры должны осуществляться только в имеющихся отверстиях линейки (косое расположение тяжей игнорируется). Для исключения влияния на величину микротоков силы давления щупа на кожу отверстия в вертикальной линейке позволяют выходу из линейки только 3-х мм щупа. При этом время измерения микротока в точке составляет четыре секунды. Учет вышеприведенных особенностей измерения микротоков позволяет обеспечить 100% воспроизводимость способа. В то же время, следует помнить о наличии периодической смены активности ЧТ, составляющую сущность мигрирующих болей и других проявлений ФМ.
Сравнение предлагаемого способа диагностики фибромиалгии и ее синдромов с прототипами - пальпацией мышечных тяжей и субъективным методом, предложенными американской коллегией ревматологов, по девяти парам чувствительных точек и другим критериям (10, 13), свидетельствует об объективности предложенного нами способа, что вносит достоверность при постановке диагноза фибромиалгии и ее синдромов. Кроме того, предложенный нами способ диагностики ФМ и ее синдромов позволяет судить об эффективности той или иной терапии, ее выраженности, о наличии и интенсивности боли и других симптомов ФМ, о наличии провоцирующих факторов и эффективности их коррекции.
Наличие МТТ и ЧТ при ФМ является единственным специфическим признаком этой патологии и обнаружение и градация активности ЧТ с помощью компьютерной программы относится к патогенетической объективной диагностике фибромиалгии и ее синдромов. Высокая достоверность, чувствительность, воспроизводимость и объективность предложенного нами способа диагностики ФМ и ее синдромов создает хорошую предпосылку для массового изучения врачами этой патологии, ее диагностики и терапии, что скажется на значительном улучшении качества и продолжительности жизни людей.
ЛИТЕРАТУРА
1. Хорошко В.К. О миопатии как самостоятельной медицинской дисциплине \\ Клин. мед., 1932, т.10, №13-16, с.407-415.
2. Тревелл Дж.Г., Симонс Д.Г. Миофасциальные боли: Пер. с англ. М. 1989. T.1. 225 с.; Т.2. 606 с.
3. Попелянский Я.Ю., Заславский Е.С., Веселовский В.П. О медико-социальной значимости, этиологии, патогенезе и диагностике внесуставных поражений мягких тканей конечностей и спины \\ Вопросы ревматизма, 1976, №3, с.38-43.
4. Kellgren J.H. Observations on referred pain arising from muscle \\ Clin. Sci, 1938, №3, р.175-190.
5. Шелковников И.А., Криворучко Б.И. Гипоксия как одно из звеньев патогенеза миофасциальной триггерной патологии (обзор) \\ Hypoxia Medical J. №1, 1996. - с.16-19.
6. Агаджанян Н.А., Мишустин Ю.Н., Левкин С.Ф. Хроническая гипокапниемия - системный патогенный фактор. Самара: ФГУП, Изд. «Самарский Дом печати», 2005. - 136 с.
7. Yunus M.B., Masi A.T. Arthritis Rheum. 1981. №11. р.151-170.
8. Селье Г. Профилактика некрозов сердца химическими средствами: Пер. с англ. М. Медгиз.: 1961. 208 с.
9. Берман Ю.З., Струсевич А.В. Сартланская болезнь (алиментарно-токсическая пароксизмальная миоглобинурия). Труды Новосибирского гос. мединститута Т.28, 1957, 111 с.
10. Табеева Г.Р., Короткова С.Б., Вейн А.М. Фибромиалгия (обзор) \\ Ж. неврологии и психиатрии, 2000. №4, с.69-77.
11. Кельмансон И.А. Синдром внезапной смерти грудных детей: вопросы клиники, диагностики, эпидемиологии, распознования риска и профилактики. Автореф. дисс. доктора мед. наук. - СПб. 1994. - 38 с.
12. Кельмансон И.А. Низковестный новорожденный и отсроченный риск кардиореспираторной патологии. СПб, Спец Лит, 1999. - 155 с.
13. Табеева Г.Р. Фибромиалгия \\ Consilium-medicum: T.2, №12, с.1-6.
14. Шелковников И.А., Криворучко Б.И. Смешанная форма ишемической болезни сердца и фибромиалгии \\ Тез. докл. Сибирс. Межрегион. науч.-пр. конф. «Боль и паллиативная помощь», Новосибирск, 2002, с.225-227.
15. Шелковников И.А. Возрастные особенности формирования болей при фибромиалгии // Тез. докл. Рос. науч. - пр. конф. с междунар. участ. «Клинические и теоретические аспекты боли». М. 2001, с.90-91.
16. Фролькис А.В. Функциональные заболевания желудочно-кишечного тракта. - Л.: Медицина, 1991. - 224 с.
17. Шелковников И.А., Качан A.T., Малов Ю.С., Протасов В.А., Криворучко Б.И. Роль фибромиалгии в формировании диспепсии \\ Рефлексология, №3-4, 2004, с.8-12.
18. Комаров Ф.И., Рапопорт С.И., Иванов С.В. и др. Лечение сульпиридом больных с синдромом раздраженной толстой кишки \\ Клинич. медицина, №7. 2000, с.22-26.
19. Шелковников И.А. Патент на изобретение. Способ коррекции нарушений коронарного кровообращения, №2104687 от 20.02.98.
20. Шелковников И.А. Патент на изобретение. Способ патогенетической терапии синдрома обструктивного апноэ-гипопноэ сна. №2192291 от 10.11.02.
21. Тевлин К.П., Пушкарь Д.Ю., Щавелева О.Б. Гиперактивность мочевого пузыря \\ РМЖ, 2000. Т.8, №3, с.
22. Савицкий Г.А., Иванова Р.Д., Щеглова И.Ю. и др. Хирургическое лечение синдрома тазовых болей в гинекологической клинике. СПб, 1995, 138 с.
23. Дедов И.И., Анциферов М.Б., Галстян Г.Р., Токмакова А.Ю. Синдром диабетической стопы. М.: 1998. - 138 с.
24. Шелковников И.А. Использование аппликаторов резонансной коррекции информационных нагрузок «Айрэс» для купирования миофасциальных болей \\ Научно-практическая конференция «Структурная матрица пространства как основа биологической жизни». СПб, 2000, с.24-26.
25. Чичасова Н.В. Синдром фибромиалгии \\ Справочник поликлинического врача, №1, 2003, с.23-26.
26. Марков Ю.В. Рефлексотерапия в современной медицине (от мифов и легенд к реальности). СПб.: «Наука», 1992. - 180 с.
27. Годованик O.O., Качан А.Т., Варнаков П.Х. Роль и место диагностического теста Акабанэ в практике рефлексотерапии \\ Рефлексотерапия патологии нервной системы. Сборник научных трудов. Л.: 1988, - с.34-41.
28. Мужиков В.Г. Теория и практика термопунктурной канальной диагностики и лечения. СПб.: OOO «Петровский фонд», 2004, - 269 с.
29. Гаваа Лувсан Традиционные и современные аспекты Восточной рефлексотерапии. М.: Наука, 1990. - 576 с.
30. Пак Чже By Су Джок терапия. М.: Изд. «Су Джок академия», 1995, - 350 с.
31. Васичкин В.И. Справочник по массажу. Л.: Медицина, 1991. - 192 с.
32. Самохин А.В., Готовский Ю.В. Электропунктурная диагностика по методу Р.Фоля. М.: «Имедис», 1993. - 214 с.
33. Ступницкий Ю.А. Электропроводность кожи человека и влияния на нее мышечной деятельности, тепловых и холодовых воздействий. Автореферат дис. канд. биол. наук. - Л. - 1986.
34. Марсова B.C. Заболевания мышц имеющих в своей основе расстройства функции сокращения. М.-Л., 1935. - 82 с.






Изобретение относится к медицине и предназначено для диагностики фибромиалгии (ФМ). Выявляют миофасциальные триггерные тяжи (МТТ) в одной или нескольких зонах. Исследуют в них чувствительные точки (ЧТ). Проводят запись микротоков с ЧТ. Определяют их величину. Разделяют ЧТ на высокоактивные - величина микротока от 21 до 30 мА, активные - от 11 до 20 и слабоактивные - от 1 до 10 мА. Диагноз ФМ ставится: если выявляют с одной зоны не менее 80% высокоактивных или 90% активных точек, с двух зон и более - не менее 60% высокоактивных или 60% активных ЧТ. Предлагаемое изобретение позволяет объективизировать результаты диагностики ФМ. 17 ил.
Способ диагностики фибромиалгии (ФМ), при котором выявляют миофасциальные триггерные тяжи (МТТ) в одной или нескольких зонах, исследуют в них чувствительные точки (ЧТ), проводят запись микротоков с ЧТ, определяют их величину и разделяют ЧТ на высокоактивные - величина микротока от 21 до 30 мА, активные - от 11 до 20 и слабоактивные - от 1 до 10 мА, диагноз ФМ ставится: если выявляют с одной зоны не менее 80% высокоактивных или 90% активных точек, с двух зон и более - не менее 60% высокоактивных или 60% активных ЧТ.
| ЗБОРОВСКИЙ А.Б | |||
| и др | |||
| Клинические критерии диагноза первичной фибромиалгии | |||
| Клиническая медицина, 1998, №8, с.18-21 | |||
| СПОСОБ ЛЕЧЕНИЯ ФИБРОМИАЛГИЧЕСКОГО И МЫШЕЧНО-ТОНИЧЕСКОГО СИНДРОМОВ ПРИ ОСТЕОХОНДРОЗЕ ПОЗВОНОЧНИКА | 2004 |
|
RU2259190C1 |
| ПЕТРОВ К.Б | |||
| Сегментарные и проприоспинальные механизмы патогенеза миофасциальных триггерных точек | |||
| Вертеброневрология, 2001, №1-2, с.19-25 | |||
| YUNUS М.В., Generalised Fibromyalgis Syndrome: in Eu-rorheumatology, Athens, 1987, P.231-234. | |||
Авторы
Даты
2007-09-27—Публикация
2006-04-14—Подача