Изобретение относится к медицине, в частности к хирургии, и может быть использовано при хирургических лечениях высоких окклюзии аорты, в т.ч. с поражением почечных артерий.
Известен способ хирургического лечения высоких окклюзий аорты, в частности, способ бифуркационного аортобедренного протезирования на уровне почечных артерий при высоких окклюзиях (Белов Ю.В. Руководство по сосудистой хирургии. М.: ДеНово, 2000, с.111), при котором операцию осуществляют следующим образом: выполняют торакофренопараректальный доступ к аорте, причем кожный разрез проводят по 7-8 межреберью, начиная от задней подмышечной линии и заканчивая не доходя 5 см до паховой складки. Далее выделяют инфраренальный отдел аорты, после обнажения отдела аорты от уровня нижней брыжеечной артерии до места отхождения верхней брыжеечной артерии мобилизируют левую почечную артерию и устья левых поясничных артерий, последовательно пережимают люмбальные, левую почечную артерию, аорту сразу ниже или выше верхней брыжеечной артерии путем накладывания зажимов поперечно артериям и аорте. Затем производят продольную аортотомию по левой стенке аорты и резекцию аорты на расстоянии 3 см дистальнее левой почечной артерии. Края аорты разводят пинцетами и лопаточкой из просвета аорты на всем протяжении разреза удаляют тромботические и язвенно-некротические атероматозные массы.
После промывания раны аорты ее зашивают от верхнего угла вниз до поперечного разреза аорты, зажим поперечного пережатия аорты перекладывают ниже почечных артерий, освобождают другие ранее пережатые артерии и восстанавливают кровообращение в почках и поясничных артериях. Далее приступают к выполнению проксимального анастомоза основной бранши протеза с аортой: в свободный конец аорты под почечными артериями вшивают основную браншу бифуркационного протеза, срезанного поперечно. Затем сначала осуществляют проведение левой бранши протеза и формирование ее анастомоза с бедренной артерией, а затем проведение правой бранши протеза и формирование анастомоза с правой бедренной артерией.
Недостатками известного способа являются следующие.
Необходимость выделения инфраренального отдела аорты, при котором могут возникать большие технические сложности в связи с наличием выраженного процесса периаортального, ретропериперитонального фиброза, а также велик риск повреждения крупных венозных стволов (поясничных сплетений и нижней полой вены) с тяжелым кровотечением и массивной кровопотерей. Первоначальное поперечное наложение зажима на аорту выше почечных артерий полностью перекрывает кровоток по почечным артериям, в связи с чем во избежание ишемического повреждения почек, в результате тепловой ишемии, пережатия аорты не должно превышать 30-40 мин. Кроме того, при переносе зажима с отдела аорты выше почечных артерий на аорту ниже почечных артерий возникает опасность эмболии почечных артерий атероматозными массами из аорты.
Инфраренальный отдел аорты является наиболее патологически измененным - для него характерны: язвенно-некротический атероматоз, выраженный кальциноз, несостоятельность стенки аорты (большое истончение после интимтромбэктомии и частичной декальцинации), стенозирование инфраренального сегмента аорты, что является серьезным препятствием для полноценного выполнения анастомоза основной бранши бифуркационного протеза «конец в конец» с аортой.
Задачей изобретения является упрощение процесса оперирования высоких окклюзий аорты, устранение причин послеоперационных эмболических и тромботических осложнений, улучшение ближайших результатов операции, уменьшение количества осложнений.
Поставленная задача решается за счет того, что в способе хирургического лечения высоких окклюзий аорты, включающем торакофренопараректальный доступ к аорте в 8 межреберье, мобилизацию аорты, наложение зажима на аорту и проксимальный анастомоз основной бранши бифуркационного протеза с аортой, торакофренопараректальный доступ к аорте осуществляют, начиная разрез от лопаточной линии, далее мобилизуют аорту в нижнегрудном отделе, зажим накладывают пристеночно выше всех висцеральных ветвей, а проксимальный анастомоз выполняют по типу «конец в бок» в нижнегрудном отделе аорты.
В предлагаемом способе используется стандартный хирургический доступ к аорте, но для лучшей экспозиции аорты он проводится в 8 межреберье, начиная от лопаточной линии, что дает возможность более широкого открытия плевральной полости и дополнительный объем манипуляций на нижнегрудном отделе аорты.
Выделение инфраренального отдела аорты не проводится, и никакие манипуляции в этом отделе не совершаются, как в наиболее патологически измененном и опасном в плане повреждения смежных атомических структур.
Пристеночное наложение зажима в нижнегрудном отделе выше всех висцеральных ветвей позволяет сохранить перфузию всех висцеральных ветвей (чревный ствол, верхняя брыжеечная артерия, почечные артерии), кроме того, сохраняется перфузия критических межреберных артерий, питающих спинной мозг.
Время наложения анастомоза не ограничено, поскольку нет остановки кровообращения по жизненно важным артериям и тепловой ишемии органов.
Аорта в этом отделе практически интактна, здесь нет кальциноза, язвенно-некротического атероматоза, нет высокой опасности эмболии атероматозными массами и нет стенозирования.
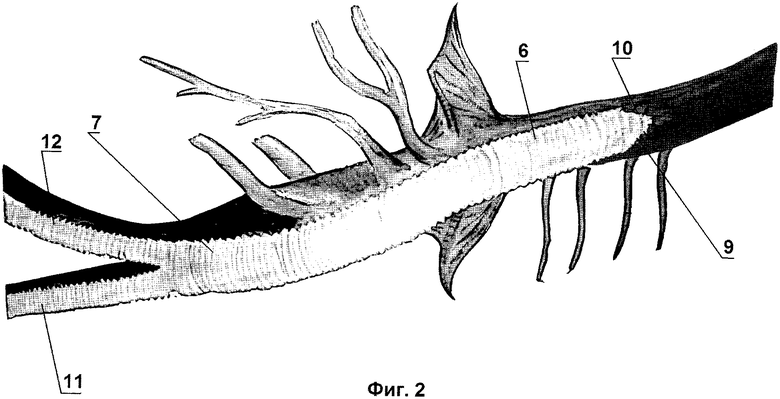
Предлагаемый способ хирургического лечения высоких окклюзий аорты иллюстрируется чертежами, где на фиг.1 изображен нижнегрудной отдел аорты с пристеночным (боковым) наложением зажима в нижнегрудном отделе аорты выше всех висцеральных ветвей и с продольной аортотомией, а на фиг.2 - проксимальный анастомоз основной бранши бифуркационного протеза с аортой.
Предлагаемый способ хирургического лечения высоких окклюзий аорты осуществляют следующим образом. Операцию проводят под общим наркозом.
Начинают операцию с ревизии бедренных артерий по традиционной методике.
Затем осуществляют расширенный торакофренопараректальный доступ к аорте в 8 межреберье, начиная разрез от лопаточной линии и заканчивая, не доходя 5 см до паховой складки (не показано), выявляют и мобилизуют аорту 1 в нижнегрудном отделе. Для выполнения шунтирования частично перекрывают кровоток по данному отделу аорты 1 путем пристеночного отжатия аорты 1 выше всех висцеральных ветвей, включающих чревный ствол 2, верхнюю брыжеечную артерию 3 и почечные артерии 4, аортальным зажимом 5 с изогнутыми браншами.
Подготовку основной бранши 6 протеза 7 осуществляют следующим образом: конец основной бранши 6 анастомозируемого протеза 7 растягивают по длине, сжимают по боковым поверхностям и проводят срез края по дуге, формируя таким образом разрез типа «голова кобры».
После аортотомии скальпелем с помощью угловых ножниц проводят формирование округлого окна 8 для проксимального анастомоза.
Выполняют анастомоз основной бранши 6 протеза 7 с аортой 1 по типу «конец в бок». Вначале шьют левую полуокружность 9 анастомоза, затем формируют правую полуокружность 10 анастомоза. Форма анастомоза приобретает вид окружности.
После завершения анастомоза зажим 5 с аорты 1 снимают, при этом бифуркационные бранши 11 и 12 протеза 7 пережаты отдельными зажимами (не показаны). Далее осуществляют туннелирование - сначала левой бранши 11, а затем правой бранши 12 с помощью приспособления для туннелирования к соответствующим бедренным артериям и выполняют дистальные анастомозы браншей 11 и 12 с соответствующими бедренными артериями, после чего снимают зажимы с браншей 11 и 12, открывают кровоток по аортобедренному протезу 7 и выполняют ушивание операционных ран.
Пример 1
Больной Ч., 59 лет, поступил в ОКБ №1 г.Екатеринбурга (история болезни №4719) с жалобами на: интенсивную боль в голенях, в основном, справа при ходьбе до 100 метров, проходящую в покое; парастезию, зябкость стоп; повышенное артериальное давление до 200/110 мм рт. ст, сопровождающееся головной болью, головокружением.
Из анамнеза известно, что больным себя считает с 1996 г., когда впервые появилась повышенная утомляемость нижних конечностей при длительной ходьбе и зябкость стоп. Прогрессирование заболевания привело в 2001 г. к появлению симптомов «перемежающейся» хромоты нижних конечностей. Лечение с помощью консервативной терапии эффекта не дало. Артериальная гипертензия с 1997 г., корригируется медикаментозной терапией, рабочее артериальное давление 140/90 мм рт. ст.
При объективном осмотре выявлено: стопы холодные, бледные; пульсация на общей бедренной, подколенной, задней большеберцовой, передней большеберцовой артериях с обеих сторон не определяется, также не определяется пульсации инфраренального отдела аорты.
Данные лабораторных показателей, флюрографии, ультразвуковой кардиографии, электрокардиограммы, ультразвукового исследования брюшной полости и почек - без патологии.
При ангиографическом исследовании выявлены: окклюзия аорты сразу ниже почечных артерий, 70% стеноз левой почечной артерии, окклюзия левой поверхностно-бедренной артерии на протяжении верхней трети бедра, проходимость сосудов бедра и голени справа сохранена, дистальное сосудистое русло также проходимо.
На основании проведенных обследований поставлен диагноз: атеросклероз, высокая окклюзия аорты, окклюзия поверхностно-бедренной артерии слева, хроническая ишемия нижних конечностей II Б стадии (ХИНК), стеноз левой почечной артерии, синдром вазаренальной гипертензии 2 функциональный класс.
03 марта 2003 г. больному выполнена следующая операция: десцендо-аортобедренное-бифуркационное шунтирование, аутовенозная пластика левой почечной артерии с реимплантацией в основную браншу протеза, протезирование поверхностно-бедренной артерии слева выше щели коленного сустава.
Ход операции.
Произведена ревизия бедренных артерий из вертикальных разрезов в верхней трети бедер. Выявлено, что справа поверхностно-бедренная артерия и глубокая бедренная артерия проходимы, а слева поверхностно-бедренная артерия окклюзирована, а глубокая бедренная артерия проходима. Слева из доступа в нижней трети бедра произведен доступ и ревизия поверхностной бедренной артерии, в результате чего было выявлено, что последняя проходима и к реконструкции пригодна.
Произведена расширенная торакофренолюмботомия в 8-м межреберье слева, выделен нисходящий отдел грудной аорты 1 и брюшной отдел аорты 1 с левой почечной артерией 4, почечная артерия 4 окклюзирована на протяжении двух сегментов. Инфраренальный отдел аорты окклюзирован сразу под почечными артериями 4 и имеет каменистую плотность. Отмечается выраженный париаортальный фиброз, ретропреитонеальный фиброз и массивный кальциноз брюшного отдела аорты 1, что крайне затрудняет адекватную мобилизацию инфраренального отдела аорты 1.
Нисходящий отдел грудной аорты 1 интактный. Диаметр аорты 16 мм. Выполнено пристеночное отжатие аорты 1 в нижнегрудном отделе, над диафрагмой, с сохранением кровотока по межреберным, почечным 4 и висцеральным артериям. Проведены аортотомия и проксимальный анастомоз основной бранши 6 бифуркационного протеза 7 размером 16х8х8 в бок аорты нитью «Пролен» 2/0. Пущен кровоток. Диаметр аорты 1 и протеза 7 соответсвуют сформированному анастомозу. Время пережатия аорты 1 составило 15 минут.
Левая 11 и правая 12 бранши протеза 7 выведены к бедренным артериям через сформированные туннели в забрюшинной клетчатке, выполнены дистальные анастомозы бифуркационных браншей 11 и 12 с бедренными артериями «конец в бок» нитью «Пролен» 5/0, пущен кровоток. Наблюдается отчетливая пульсация сосудов, анастомозы герметичны.
Взят фрагмент большой подкожной вены с левого бедра. Выполнена резекция левой почечной артерии 4 с аутовенозной пластикой и реимплантацией в основную браншу 6 протеза нитью «Пролен» 6/0.
Произведено протезирование поверхностно-бедренной артерии с дистальным анастомозом протеза Gore-Tex 8 в бок артерии и проксимальным анастомозом протеза в бок бифуркационной левой бранши 11 в верхней трети бедра. Пущен кровоток, пульсация сосудов отчетливая.
Произведен гемостаз, установлены дренажи в плевральную полость и забрюшинное пространство и наложены швы на раны.
Время операции 5 часов 20 минут.
Послеоперационный период протекал без осложнений. Больной экстубирован через 20 часов после операции. Дренажи удалены на 2-е сутки с контрольной рентгенографией. При контрольной ангиографии выявлено хорошее контрастирование нисходящего отдела грудной аорты, бифуркационного аортобедренного шунта, имплантированной левой почечной артерии и бедренно-подколенного шунта с заполнением дистального русла. Пульсация артерий нижних конечностей наблюдается на всех уровнях.
В удовлетворительном состоянии больной выписан на 14 сутки после операции. Через 3 месяца после операции больной приступил к прежней работе. Осмотрен через 6 месяцев. Жалоб не предъявляет, явлений хронической ишемии нижних конечностей нет, наблюдается пульсация артерий нижних конечностей на всех уровнях, ремиссия гипертензии.
Пример 2
Больная Л., 48 лет, поступил в ОКБ №1 г.Екатеринбурга (история болезни №26236) с жалобами на: интенсивную боль в голенях и стопах при ходьбе до 20-50 метров, проходящую в покое; парестезию и зябкость стоп.
Из анамнеза известно, что больной себя считает с 1999 г., когда появилась повышенная утомляемость нижних конечностей при длительной ходьбе, зябкость стоп. Прогрессирование заболевания привело в 2000 г. к появлению симптомов «перемежающейся» хромоты нижних конечностей. Лечение с помощью консервативной терапии эффекта не дало. Находится под наблюдением ревматолога с 1990 г. с диагнозом неспецифический артоартериит, в настоящее время минимальная активность.
При объективном осмотре выявлено: стопы холодные и бледные, отсутствие пульсации на общей бедренной, подколенной, задней большеберцовой, передней большеберцовой артериях с обеих сторон, также не определяется пульсации инфраренального отдела аорты.
Данные лабораторных показателей, флюрографии, ультразвуковая кардиография, электрокардиограмма, ультразвуковое исследование брюшной полости и почек - без патологии.
Ревматологические пробы - отсутствие активности процесса. При ангиографическом исследовании выявлены: окклюзия аорты 1 сразу ниже почечных артерий 4, почечные артерии 4 без патологии, сосуды бедер и голеней с обеих сторон проходимы.
На основании проведенных обследований поставлен диагноз: неспецифический аортоартериит, минимальная степень активности, высокая окклюзия аорты. Хроническая ишемия нижних конечностей (ХИНК) II Б стадии.
10 сентября 2002 г. выполнена операция.
Ход операции.
Произведена ревизия бедренных артерий из вертикальных разрезов в верхней трети бедер: общая бедренная артерия, поверхностная бедренная артерия, глубокая бедренная артерия с обеих сторон проходимы и пригодны к реконструкции.
Проведена расширенная торакофренолюмботомия в 8-м межреберье слева, выделен нисходящий отдел грудной и брюшной аорты 1. Инфраренальный отдел аорты 1 окклюзирован сразу под почечными артериями 4 и имеет каменистую плотность. Отмечается выраженный периаортальный фиброз, ретроперитонеальный фиброз и кальциноз инфраренального отдела аорты 1, что затрудняет мобилизацию инфраренального отдела аорты 1.
Аорта 1 выделена в нижнегрудном отделе. Диаметр аорты составляет 18 мм. Было проведено боковое отжатие аорты 1 в нижнегрудном отделе, над диафрагмой, с сохранением кровотока по межреберным, почечным 4 и висцеральным артериям, аортотомия. При этом в просвете выявлены выраженная субинтимальная гиперплазия и пристеночные тромбы. Были удалены тромбы и промыт просвет аорты. Сформирован проксимальный анастомоз основной бранши 6 бифуркационного протеза 7 размером 18х9х9 в бок аорты нитью «Пролен» 2/0. Пущен кровоток. Диаметр аорты 1 и протеза 7 соответствуют сформированному анастомозу. Время пережатия аорты 1 составило 18 минут. Левая 11 и правая 12 бранши протеза 7 выведены к бедренным артериям через сформированные туннели в забрюшинной клетчатке. Выполнены дистальные анастомозы бифуркационных браншей 11 и 12 с бедренными артериями «конец в бок» на уровне их бифуркации нитью «Пролен» 5/0 и пущен кровоток. Наблюдается отчетливая пульсация сосудов, анастомозы герметичны. Выполнены гемостаз, установлены дренажи в плевральную полость и забрюшинное пространство. Наложены швы на раны.
Время операции 3 часа 30 минут.
Послеоперационный период протекал без осложнений. Больная экстубирована через 8 часов после операции. Дренажи удалены в первые сутки после операции, с контрольной рентгенографией. При контрольной ангиографии выявлено хорошее контрастирование нисходящего отдела грудной аорты, бифуркационного аортобедренного шунта с заполнением дистального русла. Пульсация артерий нижних конечностей наблюдается на всех уровнях.
Больная в удовлетворительном состоянии выписана на 12 сутки после операции. Осмотрена через 6 месяцев. Жалоб не предъявляет, явлений хронической ишемии нижних конечностей нет, определяется пульсация артерий нижних конечностей на всех уровнях, активности неспецифического аортоартериита нет.
Предлагаемый способ хирургического лечения высоких окклюзий аорты (десцендо-аортобедренное-бифуркационное шунтирование) имеет следующие преимущества по сравнению с известным способом:
упрощается процесс оперирования высоких окклюзии аорты, т.к. не проводятся никакие манипуляции в инфраренальном отделе аорты, в частности участок аорты с высокой окклюзией не подвергается выделению, продольной аортотомии с целью извлечения тромботичесих и язвенно-некротических атероматозных масс и не проводятся все связанные с этим манипуляции(перемещение зажима на аорте, ее ушивание), что способствует устранению причин послеоперационных эмболических и тромботических осложнений,
снижается риск ишемических повреждений внутренних органов и улучшается качество проксимального анастомоза, т.к. операция проводится не в инфраренальном отделе аорты, как наиболее патологически измененном и опасном в плане повреждения смежных анатомических структур, а в нижнегрудном отделе аорты, а пристеночное наложение зажима на аорту позволяет сохранить кровоток по всем висцеральным ветвям, поясничным артериям, в результате чего время формирования проксимального анастомоза не ограничено, анастомоз накладывается на практически здоровом участке аорты, где нет никаких патологических изменений, что также улучшает качество анастомоза и снижает риск послеоперационных осложнений.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ЮКСТАРЕНАЛЬНОЙ АНЕВРИЗМЫ БРЮШНОЙ АОРТЫ МЕТОДОМ АОРТО-БЕДРЕННОГО БИФУРКАЦИОННОГО ШУНТИРОВАНИЯ | 2011 |
|
RU2471430C1 |
| СПОСОБ АОРТОБЕДРЕННОГО ШУНТИРОВАНИЯ | 2002 |
|
RU2217100C2 |
| СПОСОБ РЕКОНСТРУКЦИИ ИНФРАРЕНАЛЬНОГО ОТДЕЛА БРЮШНОЙ АОРТЫ ПО ПОВОДУ АНЕВРИЗМЫ | 2013 |
|
RU2525280C1 |
| СПОСОБ ОПЕРАТИВНОГО ДОСТУПА К АОРТЕ ПРИ ЛЕЧЕНИИ ОККЛЮЗИРУЮЩИХ ЗАБОЛЕВАНИЙ АОРТОБЕДРЕННОГО СЕГМЕНТА | 2010 |
|
RU2466686C2 |
| Способ реконструктивного аортобедренного шунтирования | 1985 |
|
SU1277980A1 |
| СПОСОБ РЕЗЕКЦИИ АНЕВРИЗМЫ БРЮШНОЙ АОРТЫ | 2006 |
|
RU2319454C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ АНЕВРИЗМ БРЮШНОЙ АОРТЫ III ТИПА | 2009 |
|
RU2405470C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ С АНЕВРИЗМОЙ ИНФРАРЕНАЛЬНОГО ОТДЕЛА АОРТЫ | 2010 |
|
RU2441605C1 |
| Способ профилактики ишемии почек при протезировании почечных артерий | 2020 |
|
RU2757674C1 |
| Способ профилактики ишемии почек при реновисцеральном дебрашинге | 2020 |
|
RU2754080C1 |
Изобретение относится к медицине, а именно к хирургии. Выполняют торакофренопараректальный доступ к аорте в 8 межреберье, для этого начинают разрез от лопаточной линии и заканчивают его не доходя до паховой связки, далее осуществляют мобилизацию аорты в нижнегрудном отделе, накладывают зажим на аорту пристеночно, причем выше всех висцеральных ветвей, и формируют проксимальный анастомоз основной бранши бифуркационного протеза с аортой. При этом анастомоз формируют по типу «конец в бок» в нижнегрудном отделе аорты. Способ позволяет упростить процесс оперирования высоких окклюзий аорты, устранить причины послеоперационных эмболических и тромботических осложнений, улучшить ближайшие результаты операции и уменьшить количество осложнений. 2 ил.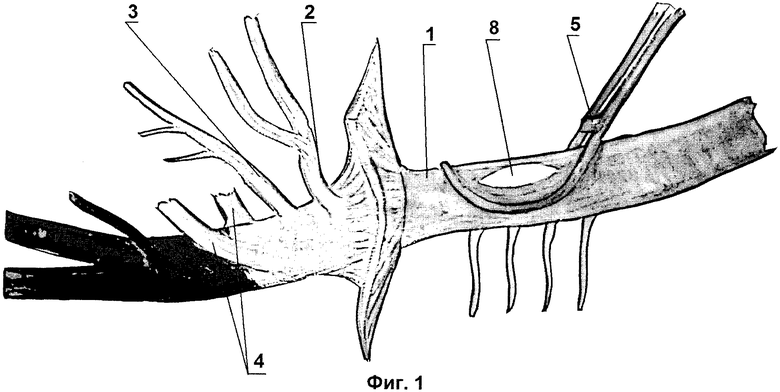
Способ хирургического лечения высоких окклюзий аорты, включающий торакофренопараректальный доступ к аорте в 8 межреберье, мобилизацию аорты, наложение зажима на аорту и формирование проксимального анастомоза основной бранши бифуркационного протеза с аортой, отличающийся тем, что осуществляют торакофренопараректальный доступ к аорте, для этого начинают разрез от лопаточной линии и заканчивают его, не доходя до паховой связки, далее осуществляют мобилизацию аорты в нижнегрудном отделе, зажим на аорту накладывают пристеночно, причем выше всех висцеральных ветвей, далее формируют проксимальный анастомоз по типу «конец в бок» в нижнегрудном отделе аорты.
| БЕЛОВ Ю.В | |||
| Руководство по сосудистой хирургии | |||
| - М.: ДеНово, 2000, с.11 | |||
| СПОСОБ ЛЕЧЕНИЯ АТЕРОСКЛЕРОТИЧЕСКИХ ОККЛЮЗИЙ АРТЕРИЙ | 1994 |
|
RU2098022C1 |
| RU 2058122 C1, 20.04.1996 | |||
| БУРАКОВСКИЙ В.И., БОКЕРИЯ Л.А | |||
| Сердечно-сосудистая хирургия | |||
| - М.: Медицина, 1996, с.315 | |||
| ДОЛИНИН В.А | |||
| и др | |||
| Техника хирургических операций на сосудах | |||
| - СПб.: Гиппократ, 2004, с.102-108. | |||
Авторы
Даты
2007-12-20—Публикация
2006-05-18—Подача