Предлагаемое изобретение относится к медицине, а именно к офтальмологии, и может быть использовано при лечении глаукомы.
Современная трактовка глаукомы как нейропатии зрительного нерва, при которой погибают аксоны, повышает интерес к разработке комплексных методов лечения, направленных на сохранение и повышение устойчивости к повреждающему воздействию ганглиозных клеток и их аксонов. Патогенетически ориентированное лечение глаукомной нейропатии включает в себя не только снижение внутриглазного давления (ВГД) до толерантного уровня, но и коррекцию нарушений метаболизма с помощью цито- и нейропротекторов.
Известен способ введения лекарственных препаратов в задний отдел субтенонова пространства (А.П.Нестеров, С.Н.Басинский «Вестник офтальмологии», 1991 г., № 5, с.49-51), заключающийся в следующем: в одном из квадрантов глазного яблока производят разрез конъюнктивы и теноновой оболочки длиной 6-7 мм, через этот разрез в субтеноново пространство вводят шпатель и продвигают его до зрительного нерва, формируя таким образом канал для имплантата, изогнутым пинцетом захватывают имплантат и вводят в субтеноновый канал к заднему полюсу глаза, на разрез конъюнктивы и теноновой капсулы накладывают непрерывный шов, остается свободным только небольшой участок раны, через который проходит силиконовая трубка, трубку выводят на лоб и фиксируют лейкопластырем.
Недостатком данного способа лечения является его малая эффективность у пациентов с декомпенсированным ВГД, т.к. в этом случае проведение нейропротекторного лечения без устранения одного из главнейших звеньев патогенеза, ведущего к развитию глаукомной оптической нейропатии, является нецелесообразным.
Известен также комбинированный способ - субтеноновая имплантация коллагеновой инфузионной системы в лечении нестабилизированной далеко зашедшей глаукомы (А.П.Нестеров, С.Н.Басинский «Офтальмохирургия». - 1991. - № 4. - С.56-59), заключающийся в следующем: проводят трабекулэктомию по верхнему лимбу в меридиане с 11 до 1 ч - производят ретробульбарную анестезию и акинезию, формируют конъюнктивальный лоскут основанием к своду, поверхностный П-образный склеральный лоскут основанием к лимбу размером 3-5 мм, толщиной 1/3-1/2 толщины склеры, склеральный лоскут отсепаровывают от глубокой пластинки склеры до появления прозрачной роговичной ткани и на края лоскута накладывают 1 или 2 препараторных шва, делают сквозной разрез ткани тотчас кпереди от шлеммова канала или через канал, разрез идет параллельно лимбу через всю ширину склерального кармана, через него в переднюю камеру вводят небольшой пузырек воздуха, второй такой же разрез производят на 1-1,5 мм кпереди от первого в роговичной части субсклерального кармана, иссекают участок глубокой корнеосклеральной ткани между двумя описанными разрезами, через образовавшийся дефект производят периферическую иридэктомию, накладывают непрерывный шов на конъюнктиву и тенонову оболочку, затем в одном из нижних квадрантов производят разрез конъюнктивы длиной 6-7 мм в 6-7-мм от лимба, с помощью шпателя формируют канал в субтеноновом пространстве к зрительному нерву, лоскут коллагеновой губки смачивают в физиологическом растворе или в лекарственном препарате, отжимают и формируют трансплантат 2,0×0,5 см и толщиной 1,0-1,5 мм, губку сворачивают вдвое так, чтобы конец трубки оказался внутри губки, губку с трубкой захватывают изогнутым пинцетом и вводят в субтеноново пространство к заднему полюсу глаза, на конъюнктиву и тенонову капсулу накладывают непрерывный шов, силиконовую трубку выводят на область лба и фиксируют лейкопластырем.
Недостатки. Проникающий характер трабекулэктомии, традиционно проводимой по верхнему лимбу в меридиане с 11 до 1 ч, сопровождающейся значительными изменениями глубины передней камеры, интраоперационным перепадом ВГД, а также необходимость наложения склеро-склеральных швов на поверхностный склеральный лоскут, ограничивают возможность хирургической манипуляции в верхненаружном квадранте, поэтому авторы данного способа и предлагают введение лекарственных веществ в нижне-наружном или нижне-внутреннем квадрантах, что включает в себя дополнительный разрез, дополнительную травму и удлинение срока операции.
За ближайший аналог принят способ лечения глаукомной оптической нейропатии - непроникающая глубокая склерэктомия (НГСЭ) при открытоугольной глаукоме (С.Н.Федоров и др. Журнал «Офтальмохирургия», № 3-4, 1989 г., с.52-55), заключающийся в следующем: производят ретробульбарную анестезию и акинезию, конъюнктиву отсепаровывают в верхнем сегменте в 5-6 мм от лимба, выкраивают лоскут склеры квадратной формы размером 5×5 мм в половину толщи склеры, лоскут отсепаровывают до роговичной части лимба на 1,0 мм в прозрачные слои роговицы, из подлежащих слоев склеры выкраивают лоскут треугольной формы, основанием обращенный к лимбу, до круговой связки, треугольный лоскут отсепаровывают от круговой связки вместе с наружной стенкой шлеммова канала и полоской корнеосклеральной ткани, толщина роговичной части составляет 0,5-0,8 мм и доходит до десцеметовой мембраны, десцеметову мембрану освобождают единым лимбально-склеральным лоскутом или отдельно от склеры, поверхностный склеральный лоскут фиксируют к склере одним или двумя узловыми швами, на конъюнктиву накладывают непрерывный шов.
Недостатком данного способа лечения является ограниченное воздействие только на одно звено патогенеза - повышенное ВГД. Однако нормализация ВГД не останавливает запущенный механизм апоптотических изменений ганглиозных клеток и их аксонов, что выражается в продолжающемся падении зрительных функций. Кроме того, в ходе выполнения антиглаукоматозной операции происходит довольно резкое и значительное снижение ВГД, являющееся дополнительным стрессорным фактором, усиливающим ишемические и гипоксические процессы в диске зрительного нерва (ДЗН).
Задачи: повышение эффективности лечения, снижение травматичности и срока лечения. Техническим результатом предложения является повышение эффективности лечения путем использования пептидных биорегуляторов, в частности кортексина. Препарат является комплексом пептидов, выделенных из коры головного мозга крупного рогатого скота. В его состав входят аминокислоты, витамины и микроэлементы. Механизм действия кортексина связан с его метаболической активностью: препарат регулирует соотношение тормозных и возбуждающих аминокислот, уровень серотонина и дофамина, обладает антиоксидантным действием. Снижает уровень противовоспалительного цитокина - фактора некроза опухоли (ФНО) в сыворотке крови. Микроэлементы (марганец, селен, медь, цинк и др.), входящие в препарат, участвуют в регуляции апоптоза, поддерживают активность внутриклеточных белков и ферментов. Кортексин успешно применяют в неврологической практике в лечении хронических состояний и в нейрореанимационной практике. Физиологическое равновесие в клетках и тканях зоны диска обеспечивается за счет локальной микрогемоциркуляции и транскапиллярного обмена. Известно, что при средних значениях нормального ВГД в 16-20 мм рт.ст. тканевое давление переднего отдела зрительного нерва - 6-7 мм рт.ст., т.е. существует физиологический переход давления в 2-3 раза. Кровеносные капилляры нигде в глазу непосредственно не соприкасаются с клетками и тканями. Весь сложнейший обмен между капиллярами и клетками происходит через тканевую (межклеточную, интерстициальную) жидкость. Межтканевая жидкость ограничена в интерстициальных межклеточных пространствах между базальными мембранами капилляров и клеточных мембран, мембран аксонов ганглиозных клеток. Кроме того, так как глаз имеет уникальную структуру - гематоофтальмический барьер, это во многом определяет предлагаемую тактику введения препарата в теноново пространство в ходе неперфорирующей антиглаукоматозной операции.
Сущностью способа хирургического лечения глаукомы, включающего выполнение ретробульбарной анестезии, формирование конъюнктивального и поверхностного П-образного склерального лоскутов, путей оттока внутриглазной жидкости с условием сохранения десцеметовой мембраны и наложение непрерывного шва на конъюнктиву, является то, что при выполнении разреза конъюнктивы после разреза вдоль лимба основанием к своду далее разрез продолжают под углом кнаружи в верхне-наружном квадранте, затем из того же конъюнктивального разреза по меридиану 11 час для правого глаза и 1 час для левого глаза формируют тоннель, ориентированный по месту прикрепления верхней косой мышцы, начиная от 11 мм от лимба к заднему полюсу под внутренним листком теноновой капсулы, и в сформированный канал вводят 10 мг кортексина в 1 мл физиологического раствора.
На фиг.1 схематически изображена технология выполнения операции: 1 - разрез конъюнктивы, 2 - основание конъюнктивального лоскута, 3 - конъюнктивальный лоскут, 4 - верхняя косая мышца, 5 - передний край прикрепления верхней косой мышцы, 6 - направление введения канюли, 7 - поверхностный П-образный склеральный лоскут, сформированый при выполнении непроникающей глубокой склерэктомии.
Способ осуществляют следующим образом. Отсекают конъюнктиву от лимба на 1 мм, одновременно просекая насквозь листки теноновой капсулы у места их прикрепления к эписклере в области лимба. Производят углообразный разрез конъюнктивы: горизонтальная часть разреза длиной 11-12 мм в верхне-наружном квадранте меняет направление на вертикальное длиной 4-5 мм. Конъюнктиву и листки теноновой капсулы отсепаровывают, выкраивают лоскут склеры квадратной формы размером 5х5 мм в половину толщи склеры, лоскут отсепаровывают до роговичной части лимба на 1,0 мм в прозрачные слои роговицы, из подлежащих слоев склеры выкраивают лоскут треугольной формы, основанием обращенный к лимбу, до круговой связки, треугольный лоскут отсепаровывают от круговой связки вместе с наружной стенкой шлеммова канала и полоской корнеосклеральной ткани, толщина роговичной части составляет 0,5-0,8 мм и доходит до десцеметовой мембраны, десцеметову мембрану освобождают единым лимбально-склеральным лоскутом или отдельно от склеры. Получив достаточную фильтрацию, поверхностный склеральный лоскут возвращают на ложе без наложения склеро-склеральных швов. Затем из того же конъюнктивального разреза в верхненаружном квадранте по меридиану 11 час для правого глаза и 1 час для левого глаза формируют тоннель с помощью шпателя, ориентированный по месту прикрепления верхней косой мышцы, т.е. начиная от 11 мм от лимба к заднему полюсу, плавно скользя по склере под внутренним листком теноновой капсулы, что предотвращает попадание между внутренним и наружным листками теноновой капсулы. В канал вводят изогнутую тупоконечную канюлю, через канюлю вводят кортексин 10 мг в 1,0 мл физиологического раствора. На конъюнктиву накладывают непрерывный шов.
Верхне-наружный квадрант выбирается в связи с его анатомическими особенностями, т.к. здесь имеется только наружный листок теноновой капсулы, внутренний листок отсутствует. Это облегчает доступ к склеральному кольцу.
Учитывая данные литературы о наличии связи тенонова пространства с периневральным пространством зрительного нерва, предложенный метод введения лекарственных веществ является эффективным способом воздействия на волокна зрительного нерва и ганглиозные клетки сетчатки. Таким образом, одномоментное выполнение НГСЭ с целью снижения ВГД и введение лекарственного препарата в теноново пространство в верхне-наружном квадранте с учетом анатомических особенностей позволяет осуществлять патогенетически ориентированное лечебное воздействие на ДЗН больных глаукомой.
Хирургический доступ из одного разреза значительно укорачивает время операции, а учет анатомических особенностей строения теноновой капсулы в верхне-наружном квадранте исключает дополнительную травму теноновой капсулы и является средством профилактики послеоперационных тенонитов.
Пример. Больной К., 1944 г.р. с 12.01.06 по 23.01.06 находился на лечении в ГУЗ «Офтальмологический диспансер» с диагнозом: Открытоугольная IIIв глаукома OD. В августе 2004 г. диагностирована глаукома правого глаза, больной лечился консервативно. В течение последних 2-х мес находился на максимальном гипотензивном режиме, но ВГД OD не компенсировалось. Больной направлен на оперативное лечение.
При поступлении:
VIS OD=0,1 c sph-1,0D=0,2
ВГД OD=29 мм рт.ст.

По данным автоматической статической периметрии на периметре «Периком» по программе «глаукома» из 132 предъявленных объектов:
24 - норма
4 - относительные скотомы 1 уровня
5 - относительные скотомы 2 уровня
99 - абсолютные скотомы
По данным зрительных вызванных потенциалов (ЗВП) на реверсивный шахматный паттерн на клетку 20 градусов:
Латентность:
N75 - 91,6 мс, отклонение на 25% (+25%)
P100 - 148 мс, отклонение на 46,5% (+46,5%)
N145 - 172 мс, отклонение на 13,9% (+13,9%)
Амплитуда:
N75 - P100 - 4,11 мкВ, отклонение на 58% (-58%)
P100 - N145 - 4,82 мкВ, в пределах нормы.
По данным конфокальной лазерной ретинотомографии:
Объем экскавации ДЗН - 0,738 мм3
Объем нейроретинального ободка - 0,054 мм3
Отношение площади экскавации к площади ДЗН - 0,821
Отношение средних диаметров экскавации и ДЗН - 0,906
Средняя толщина ретинальных нервных волокон - 0,239 мм
Отношение площади нейроретинального ободка и ДЗН - 0,179
OS - спокоен, роговица прозрачная, передняя камера средняя, влага чистая, радужка субатрофичная, пигментная кайма частично сохранена, зрачок в диаметре 3 мм, реакция на свет живая, в хрусталике начальные помутнения, стекловидное тело гомогенное. На глазном дне: ДЗН бледно-серый, границы четкие, Э/Д=0,7, сдвиг сосудистого пучка назально, сетчатка в области заднего полюса и по периферии без патологии.
13.01.06 произведена непроникающая глубокая склерэктомия с одновременным введением кортексина в теноново пространство.
Конъюнктива отсечена от лимба на 1 мм, одновременно пересечены насквозь листки теноновой капсулы у места их прикрепления к эписклере в области лимба. Произведен углообразный разрез конъюнктивы: горизонтальная часть разреза длиной 11 мм, в верхне-наружном квадранте меняет направление на вертикальное, длиной 4 мм. Конъюнктива и листки теноновой капсулы отсепарованы, выкроен лоскут склеры квадратной формы размером 5×5 мм в половину толщи склеры, лоскут отсепарован до роговичной части лимба на 1,0 мм в прозрачные слои роговицы, из подлежащих слоев склеры выкроен лоскут треугольной формы, основанием обращенный к лимбу, до круговой связки, треугольный лоскут отсепарован от круговой связки вместе с наружной стенкой шлеммова канала и полоской корнеосклеральной ткани, толщина роговичной части составляет 0,5-0,8 мм и доходит до десцеметовой мембраны, десцеметова мембрана освобождена единым лимбально-склеральным лоскутом или отдельно от склеры. Получив достаточную фильтрацию, поверхностный склеральный лоскут возвращен на ложе без наложения склеро-склеральных швов. Затем из того же конъюнктивального разреза в верхне-наружном квадранте по меридиану 11 час для правого глаза и 1 час для левого глаза сформирован тоннель с помощью шпателя, ориентированный по месту прикрепления верхней косой мышцы, т.е. начиная от 11 мм от лимба к заднему полюсу, плавно скользя по склере под внутренним листком теноновой капсулы, что предотвратило попадание между внутренним и наружным листками теноновой капсулы. В канал введена изогнутая тупоконечная канюля, через канюлю введен кортексин 10 мг в 1,0 мл физиологического раствора. На конъюнктиву наложен непрерывный шов.
При выписке:
VIS OD=0,1 с sph -1,0D=0,3
ВГД OD=20 мм рт.ст.

По данным автоматической статической периметрии на периметре «Периком» по программе «глаукома» из 132 предъявленных объектов:
24 - норма
12 - относительные скотомы 1 уровня
16 - относительные скотомы 2 уровня
80 - абсолютные скотомы
По данным ЗВП на реверсивный шахматный паттерн на клетку 20 градусов:
Латентность:
N75 - 85 мс, отклонение на 16% (+16%)
P100- 127 мс, отклонение на 25% (+25%)
N145 - 168 мс, отклонение на 11,8% (+11,8%)
Амплитуда:
N75 - P100 - 4,2 мкВ, отклонение на 57,1% (-57,1%)
P100 - N145 - 6,03 мкВ, в пределах нормы.
По данным конфокальной лазерной ретинотомографии:
Объем экскавации ДЗН - 0,262 мм3
Объем нейроретинального ободка - 0,265 мм3
Отношение площади экскавации к площади ДЗН - 0,530
Отношение средних диаметров экскавации и ДЗН - 0,728
Средняя толщина ретинальных нервных волокон - 0,021 мм
Отношение площади нейроретинального ободка и ДЗН - 0,470
Осмотр: OS - спокоен, плоская фильтрационная подушечка, роговица прозрачная, передняя камера средняя, влага чистая, радужка субатрофичная, пигментная кайма частично сохранена, зрачок в диаметре 3 мм, реакция на свет живая, в хрусталике начальные помутнения, стекловидное тело гомогенное. На глазном дне: ДЗН бледно-серый, границы четкие, Э/Д=0,8, сдвиг сосудистого пучка назально, сетчатка в области заднего полюса и по периферии без патологии.
Анализируя результаты обследований, проведенных до операции и в динамике: на 10-й день после операции выявлено объективное улучшение зрительных функций. По данным кинетической периметрии (по сумме изоптер) улучшение отмечено на 54,2%. По данным статической периметрии наблюдалось уменьшение абсолютных скотом на 19,2%, а также увеличение относительных скотом 1 и 2 уровня на 69,7%. Сравнительный анализ данных ЗВП на реверсивный шахматный паттерн показал, что после проведенного лечения отмечается уменьшение показателей латентности N75, P100 и N145, отрицательное отклонение амплитуды комплексов N75 - P100 и Р100 - N145 также уменьшилось. По данным лазерной ретинотомографии объем экскавации ДЗН уменьшился на 64,5%, объем нейроретинального ободка увеличился на 79,6%, отношение площади экскавации к площади ДЗН снизилось на 35,5%, отношение средних диаметров экскавации и ДЗН снизилось на 19,6%, средняя толщина ретинальных нервных волокон увеличилась на 60,2% и отношение площади нейроретинального ободка и ДЗН увеличилось на 61,9%.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕФРАКТЕРНОЙ ГЛАУКОМЫ | 2010 |
|
RU2427355C1 |
| Способ имплантации антиглаукомного клапана Ahmed при многократно оперированной глаукоме | 2024 |
|
RU2831015C1 |
| Способ хирургического лечения глаукомы, развившейся на фоне иридокорнеального эндотелиального синдрома | 2018 |
|
RU2675967C1 |
| Способ хирургического лечения первичной открытоугольной глаукомы | 2023 |
|
RU2812177C1 |
| Способ хирургического лечения первичной глаукомы | 2024 |
|
RU2836542C1 |
| СПОСОБ ЛЕЧЕНИЯ ГЛАУКОМЫ У ПАЦИЕНТОВ ДЕТСКОГО И МОЛОДОГО ВОЗРАСТА | 2006 |
|
RU2313317C1 |
| Способ хирургического лечения глаукомы с помощью микроинвазивной трабекулэктомии с фиксированным ириденклейзисом и аутоклапанным дренированием | 2021 |
|
RU2763875C1 |
| Способ комбинированного хирургического лечения вторичной глаукомы, вызванной дислокацией интраокулярной линзы | 2018 |
|
RU2672383C1 |
| Способ формирования фильтрационной подушки после фистулизирующих антиглаукомных операций | 2019 |
|
RU2736525C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛАУКОМЫ ПУТЕМ РЕЗЕКЦИИ СКЛЕРЫ | 2015 |
|
RU2587856C1 |
Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано при лечении глаукомы. После ретробульбарной анестезии формируют конъюнктивальный лоскут основанием к своду конъюнктивы. При этом после разреза вдоль лимба далее разрез продолжают под углом кнаружи в верхне-наружном квадранте. Выкраивают поверхностный П-образный склеральный лоскут. Формируют пути оттока внутриглазной жидкости с сохранением десцеметовой мембраны. Из того же конъюнктивального разреза формируют тоннель, ориентированный по месту прикрепления верхней косой мышцы, начиная от 11 мм от лимба к заднему полюсу под внутренним листком теноновой капсулы. Тоннель формируют по меридиану 11 часов для правого глаза и 1 час для левого глаза. В сформированный канал вводят 10 мг кортексина в 1 мл физиологического раствора. Накладывают на конъюнктиву непрерывный шов. Способ позволяет улучшить результаты хирургического лечения за счет снижения травматизации и постоперационных синдромов. Введение препарата кортексин в теноново пространство обеспечивает регуляцию аминокислот, уровня серотонина и дофамина, оказывает антиоксидантное действие, снижает уровень противовоспалительного цитокина фактора некроза опухоли в сыворотке крови. Кроме того, входящие в состав кортексина микроэлементы предотвращают развитие апоптоза и поддерживают активность внутриклеточных белков и ферментов. 1 ил.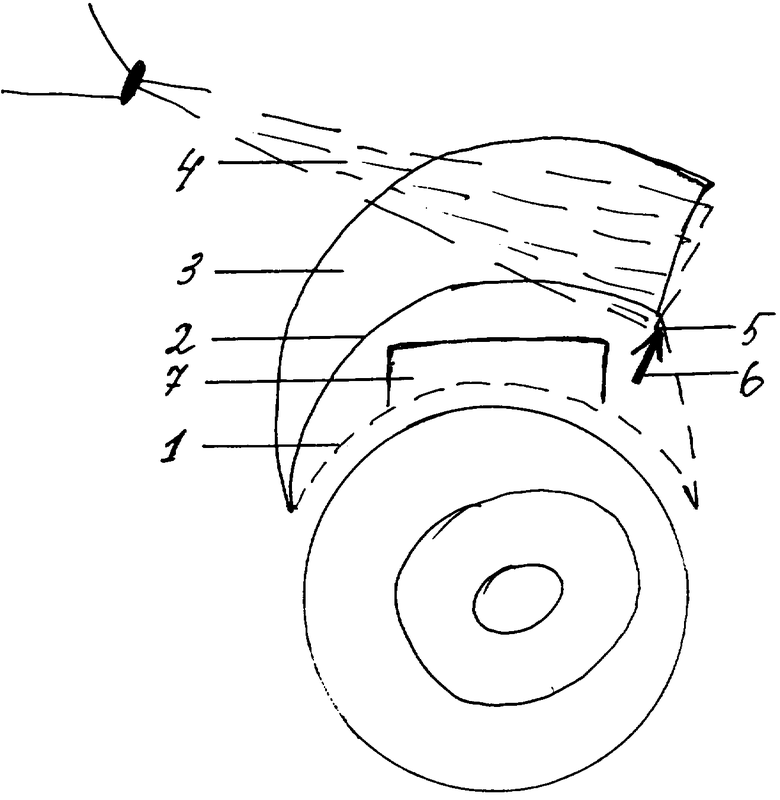
Способ хирургического лечения глаукомы, включающий выполнение ретробульбарной анестезии, формирование конъюнктивального и поверхностного П-образного склерального лоскутов, путей оттока внутриглазной жидкости с условием сохранения десцеметовой мембраны и наложение непрерывного шва на конъюнктиву, отличающийся тем, что при выполнении разреза конъюнктивы после разреза вдоль лимба основанием лоскута к своду далее его выполняют под углом кнаружи в верхне-наружном квадранте, затем из того же конъюнктивального разреза по меридиану 11 часов для правого глаза и 1 час для левого глаза формируют тоннель, ориентированный по месту прикрепления верхней косой мышцы, начиная от 11 мм от лимба к заднему полюсу под наружным листком теноновой капсулы, и в сформированный канал вводят 10 мг кортексина в 1 мл физиологического раствора.
| ФЕДОРОВ С.Н | |||
| и др | |||
| Непроникающая глубокая склерэктомия при открытоугольной глаукоме | |||
| Офтальмохирургия, 1989, №3-4, с.52-55 | |||
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛАУКОМАТОЗНОЙ ОПТИЧЕСКОЙ НЕЙРОПАТИИ | 2000 |
|
RU2161022C1 |
| СПОСОБ ЛЕЧЕНИЯ ВТОРИЧНОЙ ГЛАУКОМЫ У ДЕТЕЙ | 1995 |
|
RU2098062C1 |
| СПОСОБ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ЗРИТЕЛЬНОГО АНАЛИЗАТОРА | 2001 |
|
RU2206299C2 |
| Способ приготовления аггломераторов для сухих и наливных гальванических элементов | 1924 |
|
SU6697A1 |
| WO 9810785, 19.03.1998. | |||
Авторы
Даты
2008-01-27—Публикация
2006-03-21—Подача