Изобретение относится к медицине, хирургии, урологии - оперативному лечению больных, имеющих те стадии одно- и двустороннего гидронефроза, при которых функция паренхимы в достаточной степени сохранена, а причина, вызвавшая болезнь, может быть устранена.
В настоящее время известно более 60 видов пластических операций при гидронефрозе. Все они направлены на устранение непроходимости в пиелоуретеральном сегменте. Учитывая, что фиброзно-склеротические изменения в лоханочно-мочеточниковом сегменте имеют склонность к прогрессированию, большинство урологов отдают предпочтение формированию нового пельвиоуретерального соустья. По существу все операции являются комбинациями операции, предложенной Андерсеном - Хайнсом Кучера [С.Д.Голигорский, А.Ф.Киселева, Б.С.Гехман. Гидронефротическая трансформация. - Киев, 1975, 173 с.]. Целью оперативного лечения является резекция пельвиоуретерального сегмента.
Длина резецируемого участка мочеточника в зависимости от возраста ребенка и протяженности патологического сегмента колеблется в пределах от 1,5 до 3,5 см. Предварительно на заднюю стенку мочеточника накладывают кетгутовую держалку. Переднюю стенку по медиальной поверхности продольно рассекают книзу на 1,5 - 2 см. С целью удобного наложения анастомоза расщепленный мочеточник ножницами закругляют в виде эллипса. При увеличенной внепочечной лоханке дугообразным разрезом производят иссечение 2/3 ее. При внутрипочечной и нерезко увеличенной лоханке резекцию ее не выполняют. Накладывают анастомоз между нижним углом раны лоханки и мочеточником однорядными кетгутовыми швами. После наложения анастомоза верхний угол раны лоханки (в случае ее резекции) ушивают однорядными кетгутовыми швами.
Известен способ хирургического лечения: реконструкция лоханочно-мочеточникового сегмента по Кучере [Коррекция стеноза лоханочно-мочеточникового сегмента по Кучере: техника операции и результаты. / А.А.Довталатян. // Урология. - 2005. - №2. С.10-17.]. Оперативным доступом по Федорову обнажают забрюшинное пространство и рассекают позадипочечную фасцию. Тщательно выделяют нижний сегмент почки, прелоханочный отдел, почечную лоханку. После выделения прелоханочного отдела и мочеточника, последний пересекают ниже сужения.
Принципиально важным этапом реконструктивной операции считается субтотальная резекция экстроренальной лоханки. В просвет мочеточника вводят желобоватый зонд и по нему рассекают стенку мочеточника, протяженностью приблизительно равной длине резецируемой лоханки. Первым швом сближают нижний угол почечной лоханки и мочеточника. Верхний край стенки мочеточника сшивают с верхним углом лоханки, после этого приступают к тщательной адаптации краев анастомоза. Сшивают передний край. Анастомоз завершают наложением швов на задний край мочеточника и лоханки.
К недостатку данных методик можно отнести рубцовое сужение просвета сформированного анастомоза.
Задачей изобретения является уменьшения травматизации окружающих тканей и снижение рубцевания в послеоперационный период.
Поставленная задача решается тем, что в способе наложения косого анастомоза при стенозе пиелоуретерального сегмента, включающем резекцию сегмента, рассечение стенки мочеточника, адаптацию краев анастомоза, иссекают 1/3-1/4 часть лоханки с сегментом, берут на зажим, рассекают мочеточник до здоровых тканей, выворачивают наружу эндотелиальной выстилкой, накладывают первый угловой нижний шов анастомоза и под визуальным контролем накладывают остальные швы анастомоза до верхнего края лоханки.
Сущность изобретения поясняется фигурами:
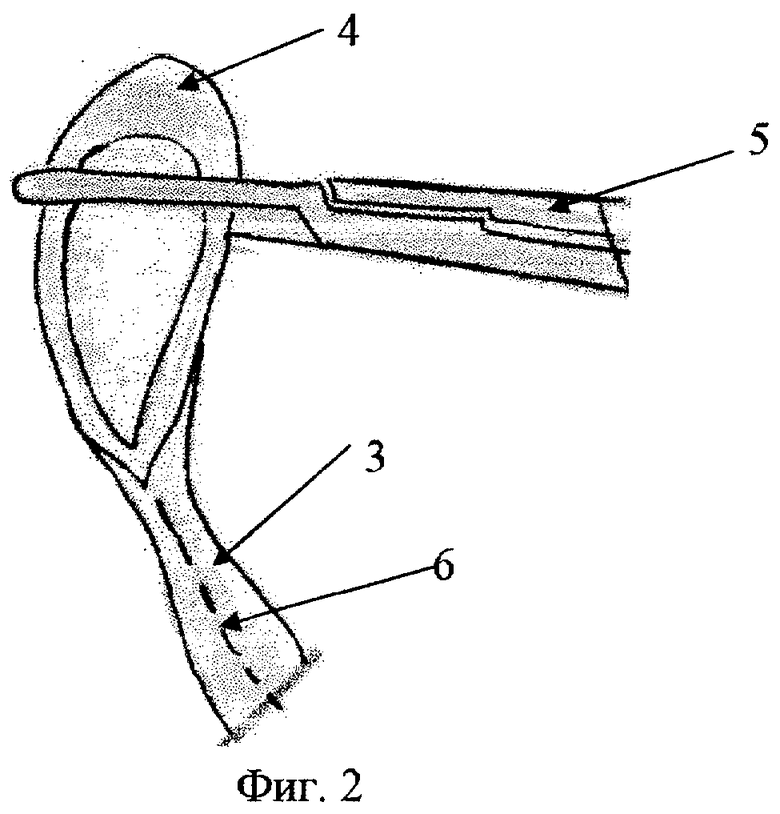
на фиг.1 изображена часть лоханки с сегментом, который берут жестко на зажим;
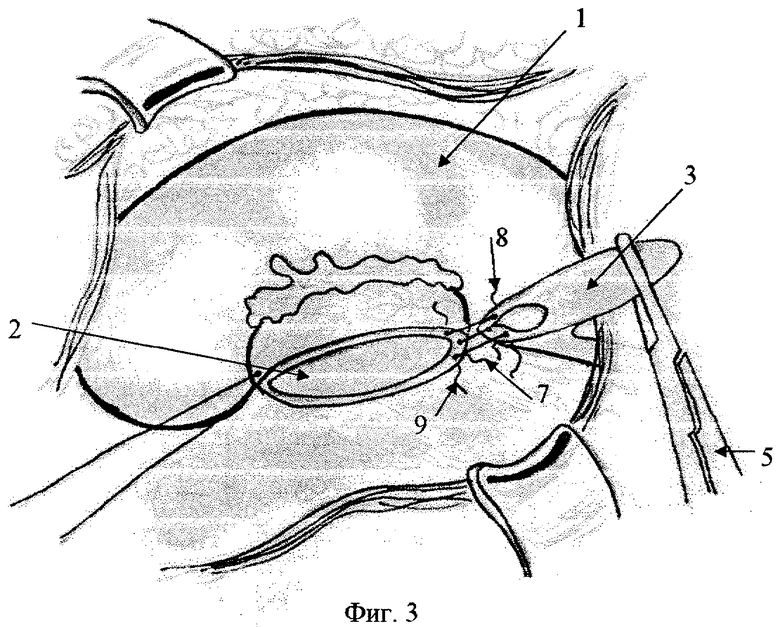
на фиг.2 - пунктиром показана линия рассечения стенки мочеточника;
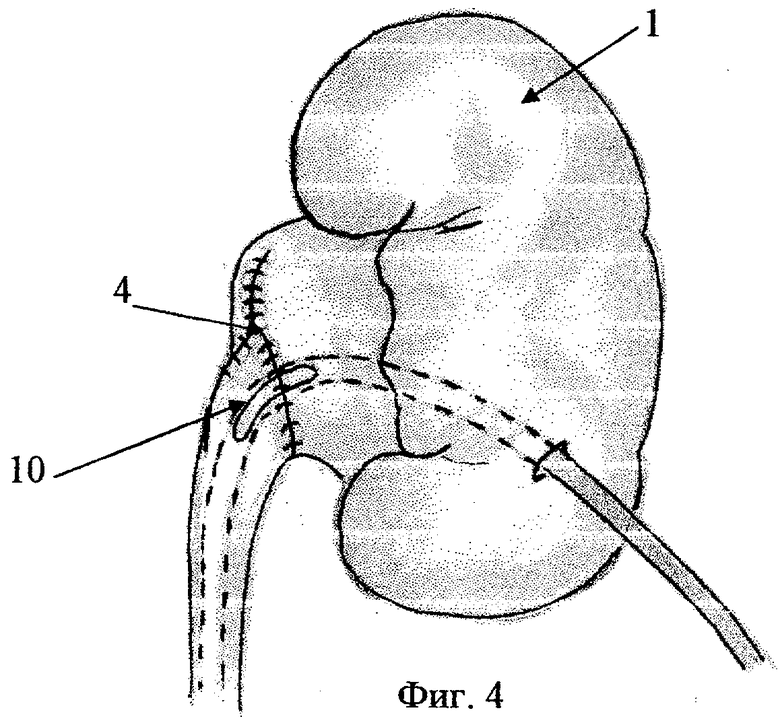
на фиг.3 - наложение первых швов анастомоза;
на фиг.4 - конечный этап операции, дренирование сформированного анастомоза, где: 1 - почка, 2 - лоханка, 3 - мочеточник, 4 - пиелоуретеральный сегмент, 5 - зажим, 6 - линия рассечения стенки мочеточника, 7 - 1 шов, 8 - 2 шов, 9 - 3 шов, 10 - дренирование пиелоуретерального сегмента.
Способ осуществляют следующим образом.
Доступ межмышечный щадящий люмботомный. Тупо выделяют верхнюю треть мочеточника и берут его на резиновую держалку. Определяют причину гидронефроза: функциональная непроходимость, аберрантный сосуд, эмбриональная спайка, атипичное отхождение мочеточника, ретрокавальное расположение мочеточника. Подтягиванием за резиновую держалку максимально выделяют лоханку. В дальнейшем макроскопически оценивают функцию пельвиоуретерального сегмента. При отсутствии видимой причины обструкции волна сокращения сохраняется в верхнем отделе мочеточника и далее, как бы прерываясь, она возвращается назад. Необходимо деликатное манипулирование в зоне операции, так как возможен конфликт с нижнесегментарным добавочным сосудом. При обнаружении аберрантных сосудов последние отделяют от стенки мочеточника и лоханки. По вскрытии паранефральной капсулы на верхний край лоханки накладывают держалку из атравматической нити. Иссекают 1/3-1/4 часть лоханки с сегментом, последний берут жестко на зажим. По латеральной поверхности продольно до здоровых тканей стенки рассекают мочеточник, "выворачивают" наружу эндотелиальной выстилкой так, чтобы оператору был виден просвет мочеточника, лоханки и формируемого анастомоза на всем протяжении операции. Атравматической нитью под контролем зрения накладывают первый угловой нижний шов анастомоза. Удобство данной фиксации тканей мочеточника и лоханки состоит в том, что перед оператором лежат ткани с просветом лоханки и мочеточника и есть возможность, не передвигая мочеточник с лоханкой, формировать обе губы анастомоза, накладывая адаптированные швы. Меньше травмируются стенки лоханки и мочеточника, а следовательно, уменьшается вероятность анастомозита. Операцию заканчивают дренированием сформированного пиелоуретрального сегмента и собирательной системы. Рану ушивают послойно с размещением в паранефральной области дренажа.
Пример. По данной методике с 2003 года по 2005 год было прооперировано 108 детей из них 28 детей в возрасте до 6 месяцев с диагнозом гидронефроза II-IV степени. В послеоперационном периоде наблюдалось 3,6% осложнений в виде анастомозита. При применении данного метода оперативного лечения срок пребывания больных в стационаре сократился в среднем на 10 дней. В настоящее время средняя продолжительность пребывания больных в стационаре 9-13 суток, детей младшего возраста 10 дней.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ФОРМИРОВАНИЯ ДВУХРЯДНОГО ШВА ПРИ ПИЕЛОУРЕТЕРОАНАСТОМОЗАХ | 2014 |
|
RU2562708C1 |
| СПОСОБ ПИЕЛОПЛАСТИКИ ПРИ ГИДРОНЕФРОЗЕ У ДЕТЕЙ | 2008 |
|
RU2372037C1 |
| Способ лечения гидронефроза | 1988 |
|
SU1690697A1 |
| СПОСОБ НАЛОЖЕНИЯ ЛОХАНОЧНО-МОЧЕТОЧНИКОВОГО СОУСТЬЯ | 2000 |
|
RU2234264C2 |
| СПОСОБ УРЕТЕРОПИЕЛОПЛАСТИКИ | 2000 |
|
RU2164781C1 |
| СПОСОБ ЛЕЧЕНИЯ ГИДРОНЕФРОЗА У ДЕТЕЙ | 2012 |
|
RU2495630C1 |
| Способ экстракорпоральной обработки мочеточника при лапароскопических реконструкциях верхних мочевых путей, ассоциированных со стриктурой верхней трети мочеточника у больных с гидронефром | 2018 |
|
RU2695587C1 |
| СПОСОБ ФОРМИРОВАНИЯ ШВА ПРИ ПИЕЛОПИЕЛО- И ПИЕЛОУРЕТЕРОАНАСТОМОЗАХ | 2008 |
|
RU2369343C1 |
| Способ хирургического лечения врожденного гидронефроза при удвоении почечной лоханки | 2018 |
|
RU2687579C1 |
| Способ хирургического лечения протяженных стриктур и облитераций мочеточника и лоханочно-мочеточникового сегмента при его туберкулезном поражении | 2019 |
|
RU2711110C1 |
Изобретение относится к медицине, в частности к урологии, и может быть использовано при лечении больных гидронефрозом. Отсекают 1/3-1/4 часть лоханки с сегментом и берут на зажим. Рассекают мочеточник до здоровых тканей. Выворачивают мочеточник наружу эндотелиальной выстилкой так, чтобы оператору был виден просвет мочеточника, лоханки и формируемого анастомоза. Накладывают первый шов нижнего угла анастомоза. Под визуальным контролем накладывают остальные швы анастомоза до верхнего края лоханки. Способ позволяет уменьшить травматизм окружающих тканей и снизить рубцевание в послеоперационном периоде. 4 ил.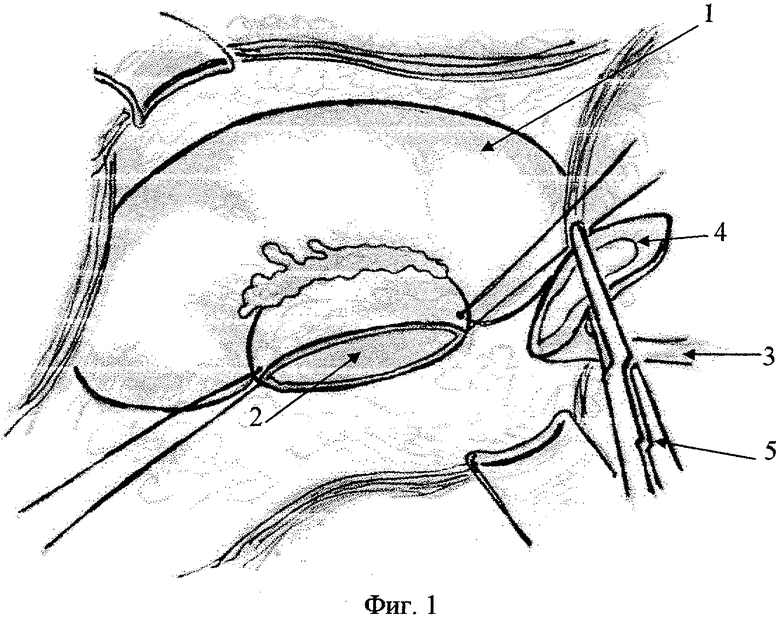
Способ наложения косого анастомоза при стенозе пиелоуретерального сегмента, включающий рассечение стенки мочеточника, адаптацию краев анастомоза, отличающийся тем, что отсекают 1/3-1/4 часть лоханки с сегментом, берут на зажим, рассекают мочеточник до здоровых тканей, выворачивают наружу эндотелиальной выстилкой так, чтобы оператору был виден просвет мочеточника, лоханки и формируемого анастомоза, накладывают первый шов нижнего угла анастомоза и под визуальным контролем накладывают остальные швы анастомоза до верхнего края лоханки.
| ДОВТАЛАТЯН А.А | |||
| Коррекция стеноза лоханочно-мочеточникового сегмента по Кучере: техника операции и результаты | |||
| Урология, 2005, 2, 10-17 | |||
| СПОСОБ УРЕТЕРОПИЕЛОПЛАСТИКИ | 2000 |
|
RU2164781C1 |
| СПОСОБ НАЛОЖЕНИЯ ЛОХАНОЧНО-МОЧЕТОЧНИКОВОГО СОУСТЬЯ | 2000 |
|
RU2234264C2 |
| Способ получения рельефных изображений на экране, рассматриваемых невооруженным глазом | 1920 |
|
SU2679A1 |
Авторы
Даты
2008-04-10—Публикация
2006-03-28—Подача