Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для одномоментного хирургического лечения катаракты и глаукомы.
Известен способ сочетания антиглаукоматозной операции с факоэмульсификацией катаракты (Gimbel H.V., Meyer D.: «Small incision trabeculotomy combined with phacoemulsification and intraocular lens implantation» J. Cataract Refract. Surgery - 1995 - Vol.21, № 6 - P.653-660).
Недостаток существующей методики заключается в том, что в качестве антиглаукоматозного компонента операции используется синустрабекулэктомия с иридэктомией, поэтому в послеоперационном периоде отмечается относительно высокий процент осложнений: мелкая передняя камера, гифема, отслойка сосудистой оболочки и т.д.
В то же время в клиническую практику широко внедрена операция непроникающая глубокая склерэктомия (С.Н.Федоров, В.И.Козлов, Н.Т.Тимошкина и др.: // Непроникающая глубокая склерэктомия при открытоугольной глаукоме // Офтальмохирургия - 1989. - № 3-4, - с.52-55), позволяющая добиться высоких клинических результатов при значительно меньшем количестве осложнений.
Ближайшим аналогом является способ хирургического лечения открытоугольной глаукомы и катаракты с имплантацией интраокулярной линзы (патент РФ № 2155566 с 10.09.2000 г. Бюл. № 25). Данный способ хирургического лечения открытоугольной глаукомы и катаракты с имплантацией интраокулярной линзы включает одномоментное последовательное проведение факоэмульсификации катаракты (ФЭК) и непроникающей глубокой склерэктомии (НГСЭ) через клапанный, самогерметизирующийся разрез склеры в 3,0 мм от лимба на 2/3 ее толщины со вскрытием наружной стенки Шлеммого канала и обнажением десцеметовой оболочки.
Недостатками последовательности этапов выполнения существующего способа комбинированной операции являются:
- выполнение переднего кругового капсулорексиса после НГСЭ затруднено из-за невозможности создания оптимального внутриглазного давления (ВГД) в передней камере,
- удаление глубокого склерального лоскута, наружной стенки Шлеммого канала и обнажение десцеметовой оболочки на нижней губе корнеосклерального разреза при вскрытой передней камере является технически сложным без ее опорожнения, что провоцирует постоянные колебания ВГД и может приводить к операционным осложнениям (выпадению радужки, гифеме и т.д.),
- оценка уровня фильтрации (фильтрационная проба) может быть недостоверной за счет вскрытой в процессе ФЭК передней камеры,
К недостаткам выполняемого хирургического подхода относятся:
1) относительно большая зона операционного вмешательства, следовательно, большая травматичность тканей, а также возможность образования в зоне разреза склеро-склеральных сращений, что может препятствовать оттоку внутриглазной жидкости;
2) формирование наружного лоскута склеры на 2/3 его толщины не позволяет получить оптимальную глубину декомпрессионной камеры, т.к. иссекаемый глубокий лоскут меньше 1/3 толщины склеры. Это также увеличивает вероятность образования склеро-склеральных сращений ложа операционной зоны и может быть причиной ретенции внутриглазной жидкости;
3) разрез конъюнктивы проецируется над зоной хирургического вмешательства, что может увеличивать вероятность склеро-конъюнктивальных сращений и уменьшать гипотензивный эффект операции.
По данным литературы, после проведения микроинвазивной непроникающей глубокой склерэктомии в отдаленном послеоперационном периоде до 73,52% пациентов нуждается в дополнительной лазерной десцеметогониопунктуре - (Х.П.Тахчиди, Д.И.Иванов, Д.Б.Бардасов «Отдаленные результаты микроинвазивной непроникающей глубокой склерэктомии. Офтальмохирургия № 3. - 2003). Поэтому остается актуальным вопрос увеличения проницаемости (улучшения дренажной функции) трабекулы.
По данным литературы (Б.Н.Алексеев, Юсеф Наим Юсеф, А.С.Введенский, Н.В.Мутонен, Т.В.Шарнина «Изучение влияния ультразвуковой факоэмульсификации на гидродинамику глаза» Актуальные проблемы офтальмологии. Тезисы докладов. Москва, 26-27 сентября 2003. - стр.-189-191) и на основе собственных исследований (М.Франковска-Герлак, Н.П.Яновская, Э.З.Мухаметшина «Ретроспективный анализ клинико-функциональных результатов хирургического лечения возрастной катаракты методом факоэмульсификации и механической тоннельной факофрагментации склеро-лимбальным доступом» Актуальные проблемы офтальмологии. Всероссийская конференция молодых ученых. Москва - 2006. - стр.-176-179) мы считаем, что достоверность снижения ВГД после выполнения ФЭК обусловлено воздействием ультразвуковой волны на трабекулярные пластины, которое приводить к их вибрации, что способствует очищению и вымыванию пигмента и других отложений, а также расширению межтрабекулярных щелей и улучшению фильтрационной способности трабекулы.
Задачей предлагаемого изобретения является разработка безопасного и высокоэффективного способа комбинированного хирургического лечения открытоутольной глаукомы и катаракты с целью получения более стойкого и продолжительного гипотензивного эффекта.
Техническим результатом, достигаемым при использовании изобретения, является снижение операционных и послеоперационных осложнений (геморрагических, воспалительных, гипертензивных), ускорение процессов заживления, сокращение сроков реабилитации, получение высоких, стабильных зрительных функций и более стойкого гипотензивного эффекта в отдаленном послеоперационном периоде за счет гидроакустической активации трабекулы.
Технический результат достигается тем, что в ходе комбинированного хирургического лечения открытоугольной глаукомы и катаракты с имплантацией интраокулярной линзы, включающего одномоментное проведение факоэмульсификации катаракты и непроникающей глубокой склерэктомии через единый клапанный, самогерметизирующийся разрез склеры со вскрытием наружной стенки Шлеммого канала и обнажением десцеметовой оболочки, согласно изобретению первоначально выполняют передний круговой капсулорексис, затем производят разрез конъюнктивы по лимбу длиной 3 мм со смещением ее вверх и выполняют 3,0-миллиметровый разрез склеры на 1/3 ее толщины у лимба с образованием склерального козырька полуовальной формы длиной 2,5 мм и высотой 2,0 мм со «ступенькой» длиной 0,5 мм и последующим продолжением его в прозрачные слои роговицы по всей длине разреза склеры, после чего удаляют глубокие слои склеры соответственно размерам наружного козырька до внутренней стенки Шлеммого канала с прилегающей юкста-каналикулярной частью трабекулы и обнажением десцеметовой оболочки. Затем после проникновения в переднюю камеру проводят факоэмульсификацию с имплантацией ИОЛ и перед наложением шва на конъюнктиву, на факоиглу надевают патрубок в виде силиконовой трубки диаметром 2,5 мм и выступающей на 1,0 мм относительно конца иглы, на обнаженную трабекулу и десцеметовую оболочку воздействуют струей воды под давлением от 0,05 атм до 0,1 атм, активированной ультразвуком с частотой 28,5 кГц и мощностью до 30 мВт в течение 10-30 сек, затем промывают трабекулу путем подачи воды в переднюю камеру под давлением 0,05 атмосферы через парацентез и с помощью аспирационно-ирригационной системы факоэмульсификатора с использованием стандартной, стальной канюли в виде аспирационного наконечника с отверстием снизу производят вакуумную, до 10 мм рт.ст., аспирацию внутриглазной жидкости с наружной поверхности трабекулы с эвакуацией пигмента и мелкодисперсного материала из межтрабекулярных щелей зоны фильтрации и зону хирургического вмешательства прикрывают смещенной интактной конъюнктивой с наложением у лимба погружного, кисетного конъюнктивального шва.
Современное развитие одномоментной, комбинированной хирургии глаукомы и катаракты предъявляет высокие требования к разрезам тканей и выполнению всех этапов вмешательства с обеспечением максимальной безопасности пациента. С этих позиций достоинством предлагаемого способа хирургического лечения открытоугольной глаукомы и катаракты с имплантацией интраокулярной линзы является то, что согласно изобретению первоначально выполняется передний круговой капсулорексис, т.к. для качественного его проведения и избежания операционных осложнений нужно создать необходимый уровень внутриглазного давления.
Конъюнктивальный разрез по лимбу длиной 3 мм с сохранением практически интактной конъюнктивы и теноновой оболочки позволяет уменьшить операционную травму, объем коагуляции эписклеральных сосудов и, следовательно, уменьшить уровень избыточного рубцевания и образования конъюнктивальных сращений в отдаленном послеоперационном периоде.
Выполнение 3-миллиметрового разреза склеры на 1/3 ее толщины у лимба с формированием склерального козырька полуовальной формы длиной 2,5 мм и высотой 2,0 мм позволяет создать оптимальные условия для образования глубокой декомпрессионной камеры, предотвратить образование склеро-склеральных сращений и обеспечить постоянный отток внутриглазной жидкости, что гарантирует стойкий гипотензивный эффект в отдаленном послеоперационном периоде.
Удаление глубоких слоев склеры соответственно размерам наружного козырька до внутренней стенки Шлеммого канала с прилегающей юкста-каналикулярной частью трабекулы и обнажением десцеметовой оболочки выполняется до вскрытия передней камеры, что позволяет провести их на изначальном уровне офтальмотонуса и получить адекватную оценку фильтрации внутриглазной жидкости.
Известно, что одним из основных звеньев в патогенезе развития открытоугольной глаукомы является нарушение гидродинамики глаз. Ухудшение оттока камерной влаги при открытоугольной глаукоме в основном обусловлено нарушением проницаемости трабекулы в результате дистрофических изменений (деструкция волокнистых структур, утолщение трабекулярных пластин, скопление в межтрабекулярных щелях и в юкста-каналикулярном слое органических отложений и пигмента), которые в итоге могут привести к окклюзии межтрабекулярных щелей и нарушению фильтрационной функции эндотелия стенок Шлеммого канала. (J.A.Mc Alister and R.P.Wilson: Alterations in the outlow system in chronic simple glaucoma. Glaucoma. London. 1986. p.7-12). Известно, что сужение или частичное закрытие межтрабекулярных щелей приводит к снижению способности трабекулярного фильтра к самоочищению.
В результате воздействия ультразвука происходить колебание структур (пластин) трабекулы, что приводить к движению (дрожанию клеток) пигмента, псевдоэксфолиативного материала, так и других отложений в углу передней камеры, вымыванию и эвакуации мелкодисперсного материала из межтрабекулярных щелей зоны фильтрации, что улучшает отток водянистой влаги через созданные в ходе операции дренажные пути, увеличивает гипотензивный эффект и приводить к стойкой стабилизации внутриглазного давления в послеоперационном периоде. Воздействие струи воды под давлением от 0,05 атм до 0,1 атм, активированной ультразвуком с частотой 28,5 кГц и мощностью до 30 мВт, в течение 10-30 сек на обнаженную трабекулу и десцеметовую оболочку с последующим промыванием трабекулы водой под давлением 0,05 атм и вакуумной, до 10 мм рт.ст., ее аспирацией, достаточно для достижения технического результата.
Прикрытие смещенной интактной конъюнктивой зоны хирургического вмешательства способствует развитию вокруг склерального лоскута разлитой, стабильной фильтрационной подушки и исключает избыточные репаративные процессы, что позволяет получить стабильный отток внутриглазной жидкости и стойкий гипотензивный эффект в послеоперационном периоде.
Расположение погружного, кисетного конъюнктивального шва у лимба, вне зоны склерального козырька предотвращает наружную фильтрацию, способствует формированию фильтрационной подушки наружное области возможного избыточного рубцевания, что в последующем также обеспечивает стойкий гипотензивный эффект в отдаленном послеоперационном периоде.
Способ поясняется фиг.1-4.
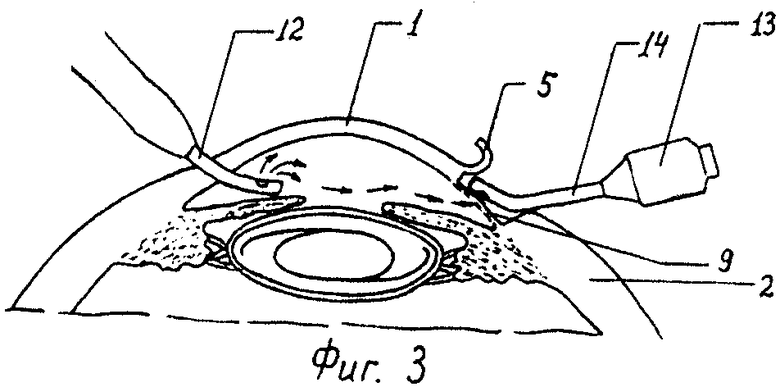
На фиг.1 схематично изображен передний отрезок глазного яблока с разрезом в форме полуовала, расположенный в зоне хирургического вмешательства, на фиг.2 схематично изображен сагиттальный срез зоны комбинированного хирургического вмешательства с расположением факоиглы, помещенной в силиконовом патрубке во время гидроакустической активации трабекулы, на фиг.3 схематично изображен сагиттальный срез зоны комбинированного хирургического вмешательства во время ваккумной аспирации с помощью аспирационно-ирригационной системы факоэмульсификатора с использованием стандартной, стальной канюли в виде аспирационного наконечника с отверстием снизу, на фиг.4 схематично изображен силиконовый патрубок диаметром 2,5 мм, длиной 12,0 мм.
Позицией 1 обозначена роговица, 2 - склера, 3 - зрачок, 4 - разрез склеры, 5 - полуовальный козырек, 6 - «ступенька», 7 - тоннель, 8 - лимб, а - длина козырька, в - высота козырька, 9 - трабекула, 10 - факоигла, 11 - силиконовый патрубок диаметром 2,5 мм, длиной 12,0 мм, 12 - ирригационный наконечник, 13 - аспирационный наконечник, 14 - стальная канюля с отверстием снизу.
Способ осуществляется следующим образом:
Операция выполняется под местной анестезией. Парацентезы роговицы выполняются в меридиане 10-ти и 2-х часов. Через один из парацентезов в переднюю камеру глаза вводится мидриатик (к примеру, 0,1% раствор мезатона) и вискоэластик (к примеру, вискомед). Через парацентез методом кругового капсулорексиса вскрывается передняя капсула хрусталика. Разрез конъюнктивы длиной 3,0 мм проводится по лимбу, концентрично ему со смещением ее вверх. В верхней половине глазного яблока (меридиан 12 часов / место определяется вне зоны расположения сосудов-выпускников) у лимба проводится трехмиллиметровый разрез склеры 4 на 1/3 ее толщины с формированием полуовального склерального козырька 5, длиной а - 2,5 мм, высотой в - 2,0 мм со «ступенькой» 6 длиной 0,5 мм. Следующим этапом формируется тоннель, ножом расслаивателем проникая на 1,0-1,5 мм в прозрачные слои роговицы, по длине всего разреза. Затем удаляются глубокие слои склеральной ткани заданной размерами поверхностного склерального лоскута, наружная стенка Шлеммого канала с прилегающей юкста-каналикулярной частью трабекулы и обнажением десцеметовой оболочки до получения видимой фильтрации внутриглазной жидкости. Проникновение в переднюю камеру глаза осуществляется под наружным склеральным лоскутом над зоной обнаженной десцеметовой оболочки с помощью копьевидного ножа.
Проводится гидродиссекция и гидроделинеация хрусталика с последующим удалением его с помощью факоэмульсификатора. Остатки хрусталиковых масс выводятся с помощью ирригационно-аспирационной системы. В капсульный мешок имплантируется ИОЛ. Перед наложением шва на конъюнктиву на факоиглу 10 надевают силиконовый патрубок 11 и на обнаженные трабекулу и десцеметовую оболочку воздействуют струей воды под давлением от 0,05 атм до 0,1 атм, активированной ультразвуком с частотой 28,5 кГц и мощностью до 30 мл Вт в течение 10-30 сек. Затем активно промывают трабекулу 9 путем подачи воды в переднюю камеру под давлением 0,05 атм через парацентез и с помощью аспирационно-ирригационной системы факоэмульсификатора 12 с использованием стандартной, стальной канюли 14 с аспирационным наконечником 13 с отверстием снизу производят вакуумную, до 10 мм рт.ст., аспирацию внутриглазной жидкости с наружной поверхности трабекулы с эвакуацией пигмента и мелкодисперсного материала из межтрабекулярных щелей зоны фильтрации и зону хирургического вмешательства прикрывают смещенной интактной конъюнктивой с наложением у лимба погружного, кисетного конъюнктивального шва.
Поверхностный лоскут склерального тоннеля укладывается на место. Интактная конъюнктива перемещается на зону хирургического вмешательства с наложением погружного, кисетного конъюнктивального шва у лимба, вне зоны последующего формирования фильтрационной подушки. Операция заканчивается введением раствора антибиотика субконъюнктивально.
Пример. Пациентка X. 66 лет.
Диагноз ОД - Открытоугольная глаукома II - в стадии, зрелая осложненная катаракта.
Острота зрения до операции: 0,08 с - 3,0 Dsph=0,1
Офтальмометрия: 5 град. 44,75 дптр., 95 град., 45,75 дптр.
Топография: Р=28,0; С=0,12; F=1,32; P/C=233.
Поле зрения: сужение на 25 град. с носовой стороны, множественные абсолютные и относительные скотомы сверху и с носовой стороны.
Угол передней камеры - открыт, 35 град., пигментация 3 степени, смешанная, более выражена в нижнем сегменте глаза.
Длина глаза: 23,34 мм.
Пациентке была выполнена одномоментная, комбинированная операция предложенным способом.
После местной анестезии и акинезии глазного яблока 2% раствором лидокаина наложен векорасширитель.
Первоначально выполнялся парацентез роговицы в меридиане 2-х часов, в переднюю камеру глаза вводился мидриатик (0,1% раствор мезатона) и вискоэластик (вискомед). Через парацентез инъекционной иглой был произведен передний круговой капсулорексис.
У лимба проведен разрез конъюнктивы длиной 3,0 мм. Следующим этапом у лимба выполнен тоннельный, клапанный разрез склеры на 1/3 ее толщины, длиной 3,0 мм с формированием полуовального склерального козырька размерами 2,5×2,0 мм со «ступенькой» длиной 0,5 мм и проникновением на 1,0-1,5 мм в прозрачные слои роговицы, по длине всего разреза. Затем осуществлялось удаление глубокого слоя склеральной ткани заданной размерами поверхностного склерального лоскута, наружной стенки Шлеммого канала и прилегающей юкста-каналикулярной части трабекулы с обнажением десцеметовой оболочки до получения видимой фильтрации внутриглазной жидкости.
Проникновение в переднюю камеру глаза осуществлялось под наружным склеральным лоскутом над зоной обнаженной десцеметовой оболочки с помощью копьевидного ножа. Проводилась гидродиссекция и гидроделинеация хрусталика с последующим удалением его с помощью факоэмульсификатора. В капсульный мешок имплантировалась заднекамерная эластичная ИОЛ модели Acrysof Naturale оптической силой + 20,0 дптр. Следующим этапом на обнаженные трабекулу и десцеметовую оболочку воздействовали струей воды под давлением от 0,05 атм до 0,1 атм, активированной ультразвуком с частотой 28,5 кГц и мощностью до 30 мВт с помощью факоиглы диаметром 2,5 мм, помещенной в силиконовом патрубке выступающего на 1,0 мм относительно конца иглы с минимальным вакуум (аспирацией) на уровне 5,0 мм рт.ст., в течение 10 сек, затем активно промывали трабекулу путем подачи воды в переднюю камеру под давлением 0,05 атм через парацентез и с наружной стороны трабекулы проводили вакуумную, до 10 мм рт.ст., аспирацию жидкости с помощью аспирационно-ирригационной системы факоэмульсификатора с использованием стандартной, стальной канюли в виде аспирационного наконечника с отверстием снизу. Поверхностный лоскут склерального тоннеля укладывался на место. Затем в конечном этапе выполнялось перемещение интактной конъюнктивы на зону хирургического вмешательства с наложением погружного, кисетного конъюнктивального шва 8/0 у лимба, вне зоны склерального козырька. Операция завершилась введением раствора гентамицина и дексазона субконъюнктивально.
Острота зрения без коррекции через 3 месяца после операции была равна 0,9 н/к.
Офтальмометрия: 110 град. 45,00 дптр. 20 град. 44,00 дптр.
Топография: Р=14,2; С=0,39; F=1,57; P/C=36,4.
Поле зрения: сохраняются абсолютные и относительные скотомы сверху и с носа.
Угол передней камеры - открыт, 35 град., пигментация 3 степени, смешанная, более выраженная в нижнем сегменте глаза. В верхнем сегменте хорошо видна зона хирургического вмешательства с пигментацией 1 степени.
Клинико-функциональные результаты остаются стабильными за весь срок наблюдения - 1 год.
Пациентка результатом хирургического лечения довольна.
Полученные результаты позволяют сделать вывод об эффективности и безопасности метода.
Использование предлагаемого способа позволяет:
- уменьшить травматичность операционного вмешательства,
- уменьшить количество интра- и послеоперационных осложнений, (геморрагических, воспалительных, гипертензивных),
- значительно расширить показания к одномоментному вмешательству за счет интраоперационного компенсирования ВГД
- повысить эффективность операции путем ускорения процессов заживления,
- увеличить гипотензивный эффект вмешательства и приводить к стойкой стабилизации внутриглазного давления в отдаленном послеоперационном периоде путем вымывания и эвакуации пигмента и мелкодисперсного материала из межтрабекулярных щелей зоны фильтрации, что улучшает отток водянистой влаги через созданные в ходе операции дренажные пути,
- получить стойкий гипотензивный эффект и высокие стабильные зрительные функции в отдаленном послеоперационном периоде,
- ускорить процесс социальной и зрительной реабилитации пациентов.
По предложенному способу было прооперировано 17 пациентов. У всех больных характерно было неосложненное течение операции с быстрым восстановлением зрительных функций, компенсацией внутриглазного давления без антиглаукоматозных препаратов и сохранностью полей зрения в послеоперационном периоде.


Изобретение относится к офтальмологии и может быть использовано для одномоментного хирургического лечения глаукомы и катаракты. Через клапанный самогерметизирующийся разрез склеры выполняют передний круговой капсулорексис. Производят разрез конъюнктивы по лимбу длиной 3 мм со смещением ее вверх. Выполняют 3-миллиметровый разрез склеры на 1/3 ее толщины у лимба с образованием склерального козырька полуовальной формы длиной 2,5 мм и высотой 2,0 мм, далее расслаивают разрез по всей его длине в прозрачные слои роговицы. Удаляют глубокие слои склеры соответственно размерам наружного козырька до внутренней стенки шлеммого канала с прилегающей юкста-каналикулярной частью трабекулы и обнажением десцеметовой оболочки. После проникновения в переднюю камеру проводят факоэмульсификацию с имплантацией ИОЛ. После этого на факоиглу надевают патрубок в виде силиконовой трубки диаметром 2,5 мм, выступающей на 1,0 мм относительно конца иглы, и в течение 10-30 сек воздействуют на обнаженную трабекулу и десцеметовую оболочку струей воды под давлением 0,05-0,1 атм, активированной ультразвуком с частотой 28,5 кГц и мощностью до 30 мВт. Далее активно промывают трабекулу подачей через парацентез в переднюю камеру воды под давлением 0,05 атм. С помощью аспирационно-ирригационной системы факоэмульсификатора с использованием стандартной стальной канюли в виде аспирационного наконечника с отверстием снизу производят аспирацию внутриглазной жидкости с наружной поверхности трабекулы с эвакуацией пигмента и мелкодисперсного материала из межтрабекулярных щелей зоны фильтрации вакуумом до 10 мм рт.ст. Зону хирургического вмешательства прикрывают смещенной интактной конъюнктивой, накладывают у лимба погружной кисетный конъюнктивальный шов. Техническим результатом является снижение геморрагических, воспалительных и гипертензивных осложнений, ускорение процессов заживления, сокращение сроков реабилитации при получении высоких, стабильных зрительных функций и более стойкого гипотензивного эффекта в отдаленном послеоперационном периоде за счет гидроакустической активации трабекулы. 4 ил.
Способ комбинированного хирургического лечения открытоугольной глаукомы и катаракты с имплантацией интраокулярной линзы, включающий одномоментное проведение факоэмульсификации катаракты и непроникающей глубокой склерэктомии через клапанный самогерметизирующийся разрез склеры со вскрытием наружной стенки Шлеммого канала и обнажением десцеметовой оболочки, отличающийся тем, что первоначально выполняют передний круговой капсулорексис, затем разрез конъюнктивы по лимбу длиной 3 мм со смещением ее вверх и производят трехмиллиметровый разрез склеры на 1/3 ее толщины у лимба с формированием склерального козырька полуовальной формы длиной 2,5 мм и высотой 2,0 мм со «ступенькой» длиной 0,5 мм и последующим продолжением разреза в прозрачные слои роговицы по всей его длине, после чего удаляют глубокие слои склеры соответственно размерам наружного козырька до внутренней стенки Шлеммого канала с прилегающей юкста-каналикулярной частью трабекулы и обнажением десцеметовой оболочки, затем после проникновения в переднюю камеру производят факоэмульсификацию с имплантацией ИОЛ и перед наложением шва на конъюнктиву на факоиглу надевают патрубок в виде силиконовой трубки диаметром 2,5 мм и выступающей на 1,0 мм относительно конца иглы, на обнаженную трабекулу и десцеметовую оболочку воздействуют струей воды под давлением от 0,05 до 0,1 атм., активированной ультразвуком с частотой 28,5 кГц и мощностью до 30 мВт в течение 10-30 с, затем промывают трабекулу путем подачи воды в переднюю камеру под давлением 0,05 атмосферы через парацентез и с помощью аспирапионно-ирригационной системы факоэмульсификатора с использованием стандартной стальной канюли в виде аспирационного наконечника с отверстием снизу производят вакуумную, до 10 мм рт.ст., аспирацию внутриглазной жидкости с наружной поверхности трабекулы с эвакуацией пигмента и мелкодисперсного материала из межтрабекулярных щелей зоны фильтрации и зону хирургического вмешательства прикрывают смещенной интактной конъюнктивой с наложением у лимба погружного кисетного конъюнктивального шва.
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОТКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ И КАТАРАКТЫ С ИМПЛАНТАЦИЕЙ ИНТРАОКУЛЯРНОЙ ЛИНЗЫ | 1996 |
|
RU2155566C2 |
| СПОСОБ ЛЕЧЕНИЯ ГЛАУКОМЫ, СОЧЕТАННОЙ С КАТАРАКТОЙ | 1999 |
|
RU2150258C1 |
| СПОСОБ ЛАЗЕРНОЙ АКТИВАЦИИ ТРАБЕКУЛЫ ДЛЯ ЛЕЧЕНИЯ ПЕРВИЧНОЙ ОТКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 2005 |
|
RU2281743C1 |
| СПОСОБ КОМБИНИРОВАННОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОТКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ И КАТАРАКТЫ С ИМПЛАНТАЦИЕЙ ИНТРАОКУЛЯРНОЙ ЛИНЗЫ | 2005 |
|
RU2295939C1 |
| US 2003088260, 08.05.2003 | |||
| АНИСИМОВА С.Ю | |||
| и др | |||
| Результаты комбинированной факоэмульсификации катаракты, непроникающей глубокой склерэктомии и выбор интраокулярной линзы у больных глаукомой | |||
| Сб | |||
| тр | |||
| конф | |||
| «Глаукома: проблемы и решения», 2004, стр.342-347. | |||
Авторы
Даты
2008-06-27—Публикация
2007-01-16—Подача