относится к области медицины, а более конкретно к области офтальмологии, и может быть использовано для лечения хронического прогрессирующего кератоконуса в начальной стадии.
Кератоконус или эктазия роговицы - это дегенеративное заболевание, когда прочность коллагеновых фибрилл роговицы ослабевает примерно вполовину от нормальных значений, что приводит к формированию конусовидной формы роговицы, смещению ее центра и астигматизму. Этиология и патогенез кератоконуса недостаточно изучены. Это заболевание может быть первичным, генетически обусловленным, либо вторичным, являющимся одним из наиболее серьезных осложнений рефракционной хирургии.
Кератоконус впервые проявляется обычно в молодом возрасте, прогрессирующая форма которого встречается примерно 1-2:1000. Однако в последнее время отмечается тенденция к росту этого заболевания, приводящего к слабовидению и заканчивающегося, как правило, хирургическим лечением. Росту заболевания есть, по крайней мере, две причины. Во-первых, рост заболеваемости кератоконусом связывают с ухудшением экологии, в частности с повышенным радиационным фоном. Во-вторых, нельзя игнорировать и тот факт, что увеличение случаев кератоконуса связано с появлением в клинической практике офтальмологов современной диагностической аппаратуры, позволяющей выявлять заболевание в ранней стадии.
Известен способ лечения начального кератоконуса, заключающийся в сочетании фоторефракционной (ФРК) и фототерапевтической кератэктомии (ФТК) (Аветисов С.Э., Каспарова Е.А., Каспаров А.А. Кератоконус: принципы диагностики, лазерного и хирургического лечения // Федоровские чтения - 2004. Всероссийская научно-практическая конференция с международным участием «Новые технологии в лечении заболеваний роговицы»: Сб. науч. ст. - М., 2004, с.21-24). Способ выполняется при начальном кератоконусе при отсутствии трещин десцеметовой оболочки с целью создания фиброцеллюлярной мембраны, укрепляющей ослабленную роговицу. По данным авторов, метод позволяет остановить прогрессирование кератоконуса в 91,43% случаев и повысить остроту зрения. При этом сами авторы отмечают эффективность способа лишь в самой начальной стадии кератоконуса, названной авторами а-стадией, когда толщина роговицы, по мнению авторов, должна составлять не менее 500 мкм, а суммарная рефракция не превышать 8,0 дптр. Диагностика ранних проявлений кератоконуса является сложной и представляет серьезную проблему. Как показывает практика, в такой стадии заболевания обращаются за помощью мало. Эти пациенты, как правило, не подозревают о заболевании и обращаются по поводу рефракционного нарушения, которое сопровождает начало заболевания из-за нарушения сферичности роговицы. До последнего времени диагностика раннего или начального кератоконуса (I-II стадия по классификации Амслера) основывалась на выявлении совокупности косвенных признаков: данных анамнеза и характерных жалоб больного, невозможности полноценной очковой коррекции и улучшения остроты зрения с жесткой контактной коррекцией. Особое значение имели данные биомикроскопии роговицы при начальном кератоконусе, когда можно было увидеть истончение и разреженность стромы роговицы. Тем не менее, только опытные врачи могут определить эти характерные признаки начального кератоконуса. На сегодняшний день появились новые объективные методы исследования заболевания - компьютерная топография, ультразвуковая пахиметрия, передняя оптическая когерентная томография роговицы и прижизненный анализ изменения биомеханических свойств глаза, предоставляющие хорошую информацию и позволяющие поставить диагноз в начальной стадии заболевания.
По классификации вышеназванных авторов, пациенты с начальной б-стадией - со снижением значений пахиметрии менее 500 мкм в зоне эктазии и суммарной рефракцией 8,0 дптр и более не подлежат эксимерлазерному лечению и нуждаются только в ношении жестких контактных линз. Однако далеко не все пациенты могут носить жесткие контактные линзы. Большинство людей не переносят их и не могут ими пользоваться. Очковая коррекция при астигматизме более 4-5 дптр, как правило, непереносима. Следует также отметить, что предложенная классификация начального кератоконуса несколько условна. В специализированные офтальмологические клиники очень часто попадают пациенты с начальным кератоконусом с данными пахиметрии менее 500 мкм в зоне эктазии (от 490 до 440 мкм), при этом общая суммарная рефракция составляет не более 8,0 дптр и отсутствуют трещины в десцеметовой оболочке (I-II стадия по классификации Амслера), характерные для более далеко зашедших форм. Этим пациентам по общепринятым критериям в основном назначают динамическое наблюдение, ношение жестких контактных линз, они часто выпадают из поля зрения офтальмолога. А обращаются за помощью только тогда, когда кератоконус перешел уже в стадию развитого или далеко зашедшего кератоконуса и подлежит, в основном, только оперативному лечению - сквозной кератопластике, которая несет в себе все возможные проблемы с приживлением трансплантата и практически всегда индуцирует послеоперационный астигматизм высокой степени, снижающий остроту и качество зрения.
Поэтому поиск новых способов лечения начального или раннего кератоконуса остается очень актуальным.
Задачей изобретения является разработка безопасного и эффективного способа лечения начального кератоконуса.
Техническим результатом изобретения является укрепление роговицы в зоне эктазии, восстановление ее сферичности и повышение остроты зрения.
Технический результат достигается тем, что в способе хирургического лечения кератоконуса роговицы вначале производят фоторефракционную и фототерапевтическую кератэктомию, воздействуя на роговицу эксимерным лазером с длиной волны 193 нм, с глубиной воздействия 50 мкм и диаметром 9,0 мм, затем циркулярную лазерную термокератопластику, воздействуя на роговицу излучением лазера на иттербий-эрбиевом стекле с длиной волны 1540 нм, с глубиной воздействия 600-700 мкм, при этом коагуляты накладываются в шахматном порядке на периферии роговицы в виде двух-трех колец с диаметром 8,0-10,0 мм, что приводит к укреплению зоны эктазии роговицы и выравниванию ее сферичности.
Способ лечения согласно изобретению осуществляется следующим образом.
ФТК с ФРК выполняются под местной анестезией по персонализированной схеме по данным кератотопографа (TOMEY, TMS-4) на эксимерлазерной установке «МИКРОСКАН-2000 ЦФП» с длиной волны 193 нм, частотой следования импульсов 200 Гц, плотностью энергии в импульсе 120 мДж/см2 и диаметром лазерного пятна 0,7 мм. Целью данной операции является, в первую очередь, не коррекция с помощью ФРК патологии рефракции, сопровождающей начало заболевания кератоконусом, а терапевтическое и лечебное действие на роговицу излучением эксимерного лазера с помощью ФТК, приводящее в результате к остановке патологических процессов, происходящих в передних слоях роговицы, за счет стимулирования ее регенераторных свойств. Фиброцеллюлярная мембрана, которая формируется в результате операции, выполняет корсетную функцию для всей роговицы и в зоне эктазии, в том числе сдерживая дальнейшее развитие кератоконуса и являясь первой ступенью в лечении начального кератоконуса по предложенному методу.
После установки векорасширителя эпителий удаляется механически в 9 мм оптической зоне. ФТК выполняется на глубину в среднем 50 мкм. Затем происходит выполнение ФРК по предварительно рассчитанным данным. Расчет персонализированной абляции проводится по программе расчета персонализированной абляции по опорному кольцу КераСкан (V1.10).
При завершении операции после инстилляции антибиотика на глаз накладывается контактная линза для ускорения эпителизации и уменьшения болевых ощущений. До полной эпителизации, которая происходит обычно на 4-5 день, назначаются Наклоф и Тобрекс. После завершения эпителизации пациенту назначается схема Дексаметазона на 4 недели, Тобрекс на 1 неделю, Офтагель на 1,5-2 месяца. В схему также включаются трофические препараты (Баларпан, Корнерегель, Деринат) повторяющимися курсами по 1-1,5 месяца. Формирование фиброцеллюлярной мембраны, препятствующей дальнейшей кератэктазии, начинается сразу после операции, но более интенсивно происходит после отмены кортикостероидов и продолжается 6-7 месяцев. В этот период и ожидается эффект операции. В отличие от прототипа, предложенная методика позволяет добиться более высоких функциональных результатов, так как проводится по персонализированной схеме, что значительно уменьшает аберрации 1-4 порядка и повышает качество зрения после операции.
Сама по себе вновь сформированная фиброцеллюлярная мембрана не в состоянии полностью удержать дальнейшее развитие кератоконуса, так как она затрагивает только верхние слои измененной роговицы, однако она является необходимым и важным условием второго этапа лечения заболевания начального кератоконуса с наличием данных пахиметрии менее 500 мкм. Сформированная фиброцеллюлярная мембрана, укрепляющая роговицу, является первым этапом лечения начального кератоконуса и возвращения сферичности роговицы по нашему методу. Вначале пациент отмечает улучшение зрения за счет коррекции аметропии, уменьшения аберраций и частичного восстановления сферичности роговицы, но, как правило, к 6-8 месяцу отмечается уменьшение рефракционного эффекта проведенной операции за счет ожидаемого продолжения прогрессирования заболевания и вновь нарушения сферичности роговицы в зоне эктазии.
Циркулярная лазерная теромокератопластика (ЛТК) выполняется через 12-18 месяцев по данным кератотопографа на момент ослабления эффекта после ФРК с ФТК. Операция выполняется на отечественных лазерных инфракрасных установках («Клио-01» или «GlassEr»), использующих длину волны 1,54 мкм (1540 нм), с энергией воздействия 160 мДж/см2, бесконтактным способом под местной анестезией. Рабочее невидимое излучение направляют на роговицу через трафаретную радиально-кольцевую сетку по прицельному лучу встроенного гелий-неонового лазера малой мощности.
Лазерные коагуляты диаметром 200-300 мкм накладываются на роговицу в шахматном порядке в виде двух-трех колец с диаметром центральной оптической зоны 8-10 мм. Общее количество коагулятов в кольце составляет 12. Дистанция между соседними лазерными аппликациями составляет не менее одного диаметра коагулята. Нанесенные таким образом группы коагулятов за счет линий натяжения между коагулятами создают кольца жесткости, за счет подтягивающего момента приводят роговицу к сферичной форме.
Схема выполнения операций представлена на чертеже, где 1 - зона выполнения ФРК и ФТК по персонализированной схеме с общим диаметром 9,0 мм, 2 - зона выполнения циркулярной ЛТК с двумя рядами коагулятов, расположенных в шахматном порядке в виде двух колец, 3 - лазерные коагуляты диаметром 300 мкм с расстоянием между коагулятами не менее одного диаметра коагулята.
В основе укрепления зоны эктазии лежит сокращение и уплотнение коллагеновых волокон роговицы в месте коагулята практически на всю толщину стромы, что необходимо при начальном кератоконусе с данными пахиметрии менее 500 мкм. Иттербий-эрбиевый лазер с длиной волны 1540 нм отличается «объемным» поглощением тканью роговицы и проникновением вглубь не менее чем на 90% ее толщины на периферии (600-700 мкм), что обеспечивает состоятельный коагулят практически на всю толщину роговицы. Это является необходимым условием второго этапа лечения хронического прогрессирующего кератоконуса в начальной стадии, когда важно укрепление всех слоев патологически измененной роговицы. Сформированная во время первого этапа лечения фиброцеллюлярная мембрана, представляющая каркас в поверхностных слоях ослабленной роговицы, усиливает эффект циркулярной ЛТК, создающей каркас в более глубоких слоях и восстанавливающей утраченную сферичность роговицы. Восстановление сферичности роговицы дает также и рефракционный эффект операции. Малая длительность термического воздействия на роговицу при проведении операции (0,5 мс) объясняет малотравматичность процедуры и способствует завершению эпителизации в течение суток. Местно назначаются Тобрекс и Офтагель 3-4 раза в день на 2-3 недели. Стабилизация рефракции наступает к 3-6 месяцам после операции.
Остановка прогрессирования хронического кератоконуса в начальной стадии с показателями пахиметрии в зоне эктазии от 490 до 440 мкм и суммарной рефракцией не более 8,0 дптр по данной методике достигается в 92%, замедление прогрессирования в 8% случаев при среднем сроке наблюдения 3 года. Контроль за состоянием роговицы, помимо общепринятых методов исследования (визометрия, рефрактометрия, офтальмометрия, биомикроскопия и др.) и пахиметрии, проводится по данным компьютерного топографического исследования (TOMEY, TMS-4), передней оптической когерентной томографии роговицы (Viasante ™OCT, Zeiss) и анализатору биомеханических свойств глаза (ORA - Ocular Response Analyzer, Reichert). Выбор параметров лазерного воздействия подтвержден экспериментальными исследованиями на донорских глазах, результатами электронной микроскопии и компьютерным анализом количественного и качественного состояния клеток эндотелия роговицы.
Предлагаемое изобретение поясняется следующими примерами.
Пример 1. Пациент А., 35 лет. Диагноз: ОД - кератоконус 1-2 стадии по Амслеру, смешанный астигматизм. ОС - здоров. Острота зрения правого глаза 0,1 sph+1,25 cyl-3,75 ax 80°=0,7, кератометрия 46,75 ах 165°, 43,25. ПЭК=2200 клеток/м2. Данные пахиметрии по 165° меридиану - центр - 480 мкм, вниз - 3 мм - 459 мкм, 5 мм - 570 мкм, 7 мм - 686 мкм, 9 мм - 800 мкм. По данным компьютерной топографии роговицы определяется характерная фигура «галстук-бабочка» с эктазией роговицы в нижнем наружном квадранте по 165°. По данным компьютерной топографии по индексу Фурье асимметрия роговицы составила в 3,0 мм зоне 4,71 дптр, в 6,0 мм зрачковой зоне - 5,91 дптр. По данным топографии роговицы проведена программа расчета персонализированной абляции по опорному кольцу. По данным, регистрируемым ORA, фактор резистенстности роговицы (CRF) составил 5,9 мм рт.ст. и корнеальный гестериз (СН) - 7,4 мм рт.ст. при показателях нормы на здоровом глазу 10,4 и 10,7 мм рт.ст. соответственно. По данным оптической когерентной томографии роговицы ОД подтверждено истончение роговицы в нижнем наружном квадранте с зоной эктазии 450 мкм по 164°.
Пациенту под местной анестезией раствором алкаина проведены ФТК и ФРК по персонализированной схеме абляции по предложенной методике. Операция и послеоперационный период без особенностей. При выписке острота зрения правого глаза 0,5 с коррекцией 0,6; кератометрия 45,25 ax 81°,43,75; sph+0,75 cyl-1,25 ax 171°. Назначена схема Дексаметазона на 4 недели, Тобрекс на 1 неделю, Офтагель на 1,5-2 месяца, Баларпан и Деринат повторяющимися курсами по 1-1,5 месяца.
Через 18 месяцев острота зрения правого глаза несколько снизилась и составила 0,2 cyl+4,00 ax 146°=1,0, кератометрия 45,00 ax 167°, 40,25, рефрактометрия sph+3,15 cyl-4,25 ax 77°. Данные пахиметрии по 80° меридиану - центр - 410 мкм, вниз - 3 мм - 421 мкм, 5 мм - 488 мкм, 7 мм - 580 мкм, 9 мм - 789 мкм. По данным компьютерной топографии роговицы определяется тенденция к истончению роговицы в нижнем квадранте и намечается формирование фигуры «галстук-бабочка».
Пациенту под местной анестезией раствором алкаина бесконтактно проведена циркулярная ЛТК по предложенной схеме. Эпителизация коагулятов завершена в течение суток. При выписке местно Тобрекс и Офтагель 3-4 раза в день на 2-3 недели. Острота зрения правого глаза 0,8 с коррекцией 1,0; кератометрия 44,75 ax 159°, 43,00; sph+1,25 cyl-1,75 ax 89°. Через 12 месяцев после циркулярной ЛТК острота зрения без коррекции 0,7-0,8; биомикроскопически определяются нежные помутнения в зоне лазерных коагулятов. Потеря ПЭК составила 6,8% (150 клеток/мм2). По данным оптической когерентной томографии роговицы ОД рубцы в зоне коагулятов проходят через все слои роговицы, состоятельны и удерживают рефракционный эффект и сферичность роговицы. По анализу кератотопограмм по индексу Фурье индекс асимметричности роговицы уменьшился с 4,71 дптр до 1,62 дптр в 3,0 мм зоне и с 5,91 дптр до 1,84 дптр в 6,0 мм зрачковой зоне. В результате циркулярной ЛТК произошло перемещение вершины роговицы в центр, таким образом, сферичность роговицы восстановилась. По данным ORA, фактор резистентности роговицы (CRF) составил 5,9 мм рт.ст. и корнеальный гестериз (СН) 7,3 мм рт.ст., то есть основные показатели биомеханических свойств роговицы, характеризующих ее прочностные свойства и показывающие, насколько любая кераторефракционная операция ослабляет эти свойства, практически не изменились. Это подтверждает, что предложенный способ лечения укрепляет прочностные свойства роговицы.
Пример 2. Больной У., 29 лет. Диагноз: ОД - кератоконус 1-2 степени по Амслеру, смешанный астигматизм. ОС - состояние после сквозной кератопластики по поводу кератоконуса 3-4 стадии по Амслеру, смешанный астигматизм.
Острота зрения левого глаза 0,1 sph-4,00 cyl-4,5 ах152°=0,6.
Острота зрения правого глаза 0,3 sph+1,50cyl-4,55 ax 78°=0,7; кератометрия: 41,75 ax 158°, 37,50, рефрактометрия в условиях циклоплегии sph+1,75 cyl-5,25 ax 78°, плотность эндотелиальных клеток (ПЭК)=2150 клеток/мм2.
Данные пахиметрии по 158° меридиану - центр - 502 мкм, вниз - 3 мм - 460 мкм, 5 мм - 560 мкм, 7 мм - 740 мкм, 9 мм - 810 мкм. По данным компьютерной топографии роговицы определяется характерная фигура «галстук-бабочка» с эктазией роговицы в нижнем внутреннем квадранте по 158°. По данным кератопографии для индекса Фурье асимметрия роговицы составила в 3,0 мм зоне 3,51 дптр, в 6,0 мм зрачковой зоне - 4,91 дптр. По данным топографии роговицы проведена программа расчета персонализированной абляции по опорному кольцу. По данным, регистрируемым ORA, фактор резистенстности роговицы (CRF) составил 5,3 мм рт.ст. и корнеальный гестериз (СН) - 7,0 мм рт.ст. (при показателях общепринятой нормы 11,1 и 10,9 мм рт.ст. соответственно). По данным оптической когерентной томографии роговицы ОД подтверждено нарушение сферичности и истончение роговицы в нижнем внутреннем квадранте с зоной эктазии 460 мкм по 159°.
Пациенту под местной анестезией раствором алкаина проведены ФТК и ФРК по персонализированной схеме абляции. Эпителизация завершена на 4 день после операции. При выписке острота зрения правого глаза 0,8 с коррекцией 0,9; кератометрия 39,50 ax 152°, 37,00; sph+1,75 cyl-3,00 ax 67°. После снятия контактной линзы назначена схема Дексаметазона на 4 недели, Тобрекс на 1 неделю, Офтагель на 2 месяца, Баларпан и Деринат повторяющимися курсами по 1,0-1,5 месяца.
Через 7 месяцев острота зрения правого глаза несколько снизилась и составила 0,5 с коррекцией 0,9, кератометрия 39,50 ax 159°, 36,00, рефрактометрия sph+3,5 cyl-5,25 ax 77°. Данные пахиметрии по 159° меридиану - центр - 376 мкм, вниз - 3 мм - 388 мкм, 5 мм - 536 мкм, 7 мм - 740 мкм, 9 мм - 810 мкм. По данным компьютерной топографии роговицы в нижнем квадранте вновь появилась фигура «галстук-бабочка». По данным кератопографии для индекса Фурье асимметрия роговицы составила в 3,0 мм зоне 2,5 дптр, в 6,0 мм зрачковой зоне - 4,12 дптр. Пациент был оставлен под наблюдением в течение полугода после операции для завершения восстановительного процесса в роговице и стабилизации данных рефракции.
Через 12 месяцев острота зрения правого глаза 0,3 с коррекцией 0,6, кератометрия 40,50 ax 159°, 36,00, рефрактометрия sph+3,5 cyl-5,50 ax 74°. Данные пахиметрии по 159° меридиану - центр - 427 мкм, вниз - 3 мм - 378 мкм, 5 мм - 425 мкм, 7 мм - 636 мкм, 9 мм - 790 мкм. По данным компьютерной топографии роговицы в нижнем квадранте выраженная фигура «галстук-бабочка». По данным кератопографии для индекса Фурье асимметрия роговицы составила в 3,0 мм зоне 3,91 дптр, в 6,0 мм зрачковой зоне - 5,17 дптр.
Пациенту под местной анестезией раствором алкаина бесконтактно проведена циркулярная ЛТК по предложенной методике. Послеоперационный период без особенностей. При выписке местно Тобрекс на 1 неделю и Офтагель на 3 недели. Острота зрения правого глаза 08; кератометрия 39,00 ax 95°, 37,50; sph+1,50 cyl-2,75 ax 69°.
Через 18 месяцев после циркулярной ЛТК острота зрения без коррекции 0,7; биомикроскопически определяются едва заметные помутнения в зоне лазерных коагулятов. Потеря ПЭК составила 4,6% (100 клеток/мм2). По данным оптической когерентной томографии роговицы ОД рубцы в зоне коагулятов проходят через все слои роговицы, состоятельны и поддерживают сферичность роговицы. По анализу кератотопограмм по индексу Фурье индекс асимметричности роговицы уменьшился с 3,51 дптр до 1,75 дптр в 3,0 мм зоне и с 4,91 дптр до 2,75 дптр в 6,0 мм зрачковой зоне. В результате циркулярной ЛТК произошло перемещение вершины роговицы в центр, и сферичность роговицы восстановилась, что привело к повышению остроты зрения без коррекции с 0,3 до 0,7 после выполнения операций. По данным ORA показатель CRF увеличился с 5,3 до 5,9 мм рт.ст. и СП увеличился с 7,0 до 7,9 мм рт.ст. Это подтверждает, что предложенный способ лечения укрепляет прочностные свойства роговицы.
Таким образом, предлагаемый способ хирургического лечения хронического прогрессирующего кератоконуса в начальной стадии с помощью комбинации ФТК и ФРК с циркулярной ЛТК является безопасным и эффективным. По сравнению с прототипом метод способствует остановке прогрессирования кератоконуса за счет укрепления всех слоев роговицы и создания прочного каркаса на всю толщину стромы на периферии роговицы. Использование предлагаемого способа лечения способствует социальной и профессиональной реабилитации пациентов.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ НАЧАЛЬНОГО КЕРАТОКОНУСА РОГОВИЦЫ | 2010 |
|
RU2425662C1 |
| СПОСОБ ЛЕЧЕНИЯ ЭКТАЗИИ И СМЕШАННОГО АСТИГМАТИЗМА ПОСЛЕ СКВОЗНОЙ КЕРАТОПЛАСТИКИ | 2005 |
|
RU2300359C1 |
| СПОСОБ ФОРМИРОВАНИЯ РОГОВИЧНОГО ТОННЕЛЯ ДЛЯ ИМПЛАНТАЦИИ ИНТРАКОРНЕАЛЬНЫХ СЕГМЕНТОВ | 2008 |
|
RU2375025C1 |
| СПОСОБ ЛЕЧЕНИЯ ГИПЕРКОРРЕКЦИИ ПОСЛЕ ЭКСИМЕРЛАЗЕРНЫХ ОПЕРАЦИЙ ПО ПОВОДУ МИОПИИ | 2005 |
|
RU2300358C1 |
| СПОСОБ ЛЕЧЕНИЯ КЕРАТОКОНУСА | 1999 |
|
RU2146119C1 |
| СПОСОБ ЛЕЧЕНИЯ КЕРАТОКОНУСА РОГОВИЦЫ | 2011 |
|
RU2466699C1 |
| Способ коррекции аметропии у пациентов со стабилизированным кератоконусом II-III стадий после имплантации интрастромальных роговичных сегментов и УФ-кросслинкинга | 2024 |
|
RU2832529C1 |
| СПОСОБ ЛЕЧЕНИЯ ПРОГРЕССИРУЮЩЕГО КЕРАТОКОНУСА | 2011 |
|
RU2456971C1 |
| Способ лечения кератоконуса | 2017 |
|
RU2656517C1 |
| СПОСОБ ИМПЛАНТАЦИИ ИНТРАСТРОМАЛЬНЫХ РОГОВИЧНЫХ СЕГМЕНТОВ ПРИ ЛЕЧЕНИИ КЕРАТОКОНУСА | 2013 |
|
RU2537884C1 |
Изобретение относится к области медицины, а именно к офтальмологии. Вначале производят фоторефракционную и фототерапевтическую кератэктомию, воздействуя на роговицу эксимерным лазером с длиной волны 193 нм, с глубиной воздействия 50 мкм и диаметром 9,0 мм. Затем проводят циркулярную лазерную термокератопластику, воздействуя на роговицу излучением лазера на иттербий-эрбиевом стекле с длиной волны 1540 нм, с глубиной воздействия 600-700 мкм. При этом коагуляты накладываются в шахматном порядке на периферии роговицы в виде двух-трех колец с диаметром 8,0-10,0 мм. Способ обеспечивает укрепление роговицы в зоне эктазии, восстановление ее сферичности и повышение остроты зрения, создает опорную функцию по всей окружности на всю толщу роговицы. 1 ил.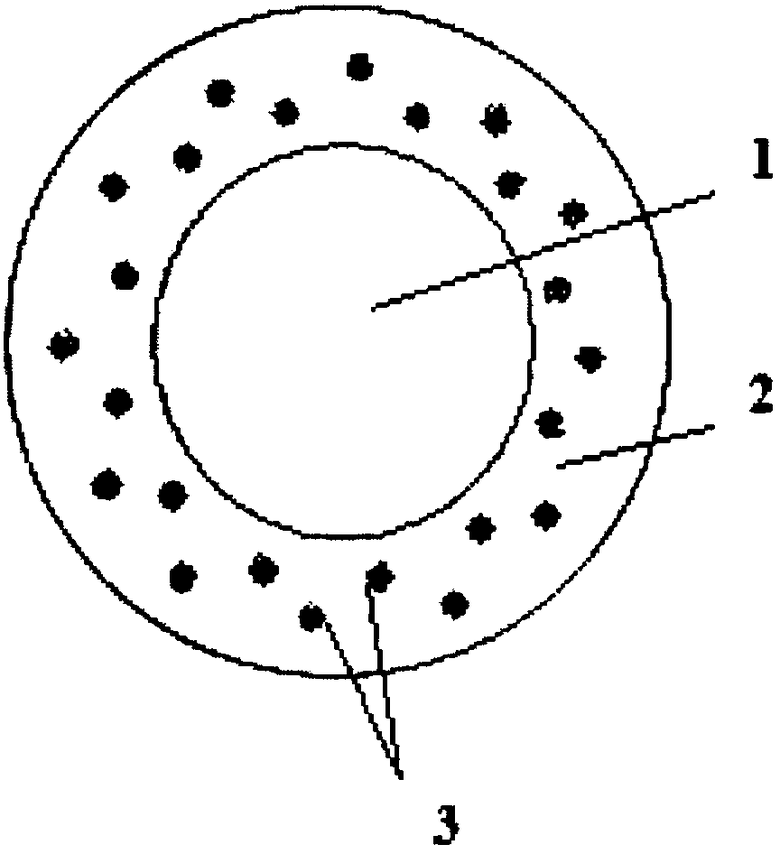
Способ хирургического лечения кератоконуса роговицы, заключающийся в сочетании фоторефракционной и фототерапевтической кератэктомии, отличающийся тем, что вначале производят фоторефракционную и фототерапевтическую кератэктомию, воздействуя на роговицу эксимерным лазером с длиной волны 193 нм, с глубиной воздействия 50 мкм и диаметром 9,0 мм, затем циркулярную лазерную термокератопластику, воздействуя на роговицу излучением лазера на иттербий-эрбиевом стекле с длиной волны 1540 нм, с глубиной воздействия 600-700 мкм, при этом коагуляты накладываются в шахматном порядке на периферии роговицы в виде двух-трех колец с диаметром 8,0-10,0 мм.
| СПОСОБ ЛЕЧЕНИЯ КЕРАТОКОНУСА | 1999 |
|
RU2146119C1 |
| СПОСОБ ЛЕЧЕНИЯ ЭКТАЗИИ И СМЕШАННОГО АСТИГМАТИЗМА ПОСЛЕ СКВОЗНОЙ КЕРАТОПЛАСТИКИ | 2005 |
|
RU2300359C1 |
| Приспособление для точного наложения листов бумаги при снятии оттисков | 1922 |
|
SU6A1 |
| КУРЕНКОВ В.В | |||
| Руководство по эксимерлазерной хирургии роговицы | |||
| Топчак-трактор для канатной вспашки | 1923 |
|
SU2002A1 |
| SZENTMARY N | |||
| et al | |||
| Intra-individual variability of penetrating keratoplasty outcome after excimer laser versus motorized corneal trephination | |||
| J | |||
| Refract | |||
| Surg | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
| PMID: 17061718 [abstract PubMed - indexed for MEDLINE]. | |||
Авторы
Даты
2009-06-20—Публикация
2008-01-15—Подача