Изобретение относится к медицине, в частности к хирургической герниологии передней брюшной стенки, и может быть применено после герниопластики вентральных, паховых и пупочных грыж.
При герниопластике больших и застарелых грыж в результате удаления грыжевого мешка между подкожной жировой клетчаткой и апоневрозом мышц передней брюшной стенки образуется полое пространство (слепые карманы). Для устранения такого свободного пространства известен способ наложения вертикальных матрацных швов по Мак-Миллану (Mac-Millan) или Донати (Donati) (И.Литтманн «Оперативная хирургия». Издательство академии наук Венгрии, Будапешт, 1985, стр.331-332; Я.Золтан «Cicatrix optima». Издательство академии наук Венгрии, Будапешт, 1974, стр.54-55), характеризующийся наложением швов с интервалом 3-4 см с двойным проколом кожи, подкожной жировой клетчатки, фасциальных листков и апоневроза мышцы. Способ хорошо себя зарекомендовал и с успехом применяется в хирургии.
В настоящее время в хирургическую практику широко внедряются способы пластики грыж брюшной стенки с применением различных синтетических сетчатых протезов (ССП) ( Тимошин А.Д., Юрасов А.В., Шестаков А.Л., Федоров Д.А. Современные методики хирургического лечения паховых грыж: Метод, реком. - М.: РНЦХ РАМН, 2003. - 28 с.; Тимошин А.Д., Юрасов А.В., Шестаков А.Л. Хирургическое лечение паховых и послеоперационных грыж брюшной стенки. - М.: Триада X, 2003. - 144 с.). При имплантации ССП выполняют широкую препаровку подкожной жировой клетчатки (ПЖК), от апоневротических и фасциальных структур (АФС) мышц передней брюшной стенки для выделения грыжевого мешка и формирования ложа протеза. После установки и фиксации протеза в плоскости расслоения ПЖК и АФС остаются глубокие слепые карманы, в которых накапливается воспалительный экссудат и кровяные сгустки. В последующем это может привести к образованию сером или нагноению послеоперационной раны с вытекающими отсюда последствиями. Помимо этого, недостаточно плотное сближение краев раны препятствует процессу заживления по типу первичного натяжения, что удлиняет сроки лечения.
При герниопластике сетчатым протезом дном раны после пластики также может являться сетчатый протез, к которому с внутренней стороны забрюшинно могут прилежать кишечные петли (например, при пластике больших вентральных послеоперационных грыж по методике Inlay). Тогда при наложении швов по Донати необходимо захватить в этот шов сам протез. А это нежелательно по двум причинам: 1) возможно инфицирование протеза при проведении нити через кожу, а потом через протез или в послеоперационном периоде по самой нити, а также при снимании швов, когда накожные участки шва врезаются в кожу и асептическое снятие шва затруднено; 2) при наложении шва через протез могут быть подхвачены кишечные петли.
Задачей данного изобретения является разработка способа устранения свободных полостей в плоскости расслоения подкожно-жировой клетчатки и фасциально-апоневротического слоя после герниопластики синтетическим сетчатым протезом.
Поставленная задача решается тем, что в способе применяют параллельное наложение швов из рассасывающегося шовного материала, накладывают встречные непрерывные многостежковые идущие поперек длинника раны швы в плоскости расслоения подкожно-жировой клетчатки и фасциально-апоневротического слоя.
На чертеже схематично представлена схема наложения встречных непрерывных многостежковых идущих поперек длинника раны швов,
где 1 - мышцы передней брюшной стенки; 2 - фасциально-апоневротическое образование; 3 - поливинилхлоридные трубки с перфорационными отверстиями; 4 - подкожная жировая клетчатка; 5 - синтетический сетчатый протез; 6 - кожа; 7 - зажим; 8 - фиксирующий центральный узел; 9 - однорядный узловой шов на кожу; 10 - контрапертурное отверстие; 11 - закрепляющий узловой шов; 12 - точка выкола из фасциально-апоневротического образования; 13 - точка вкола в подкожную жировую клетчатку; 14 - центральная точка выкола из подкожной жировой клетчатки; 15 - многостежковый сводящий шов; 16 - кожный разрез; 17 - срединная линия раны.
Описание способа фиксации подкожной жировой клетчатки.
Выполняют встречные непрерывные многостежковые идущие поперек длинника раны швы из рассасывающегося шовного материала полифиламентной группы (типа «Полисорб») параллельно друг другу с интервалом 2,5-3,5 см в плоскости расслоения подкожно-жировой клетчатки и фасциально-апоневротического слоя, делают закрепляющий узловой шов 11; накладывают многостежковый сводящий шов 15; сопоставляют и фиксируют подкожную жировую клетчатку центральным узлом 8.
По завершении герниопластики сетчатым протезом 5, через контрапертурное отверстие 10 устанавливают две перфорированные поливинилхлоридные (ПВХ) дренажные трубки 3 по латеральным углам раны. Отступя внутрь на 0,5 см от границы препаровки подкожной жировой клетчатки 4 и фасциально-апоневротического слоя 2, производят вкол в фасциально-апоневротическое образование 2 с дальнейшим выколом из него и прохождение по подкожной жировой клетчатке 4 по окружности взятой иглы, не более 1,0-1,5 см, взятый в шов тканевой фрагмент закрепляют узлом 11, с максимальным оставлением нити с иглой, которой в дальнейшем выполняют следующий этап. Оставшимся длинным концом нити с иглой поочередно прошивают фасциально-апоневротическое образование 2 и подкожную жировую клетчатку 4 по направлению к срединной линии раны 17 (в сторону кожного разреза 16), так чтобы точка выкола 12 на фасциально-апоневротическом образовании 2 соответствовала в проекции точке вкола 13 в подкожной жировой клетчатке 4 и так на всем протяжении ширины раны до края вшитого протеза, если не прикрытая фасциально-апоневротическим образованием ширина протеза 5 получилась более 2 см, то дальнейшее подшивание подкожной жировой клетчатки производят к сетчатому протезу 5 (при герниопластике Inlay). Это выполняют под контролем зрения и подшивание нижележащих структур практически исключено. Количество сводящих швов 15 должно быть распределено таким образом, чтобы последний шов выходил в центре 14 по толщине подкожной жировой клетчатки 4, оставшийся конец берут на зажим 7, иглу срезают. Идентичную манипуляцию повторяют и с контрлатеральной стороны раны. Данные манипуляции производят по всей длине раны с интервалом 2,5-3,5 см. Следующим этапом связывают между собой (создают фиксирующий центральный узел 8) противоположные концы взятых на зажимы 7 нитей, с умеренным натяжением и равномерным распределением подкожной жировой клетчатки 4 от периферии к центру. Наложением однорядных узловых швов 9 на кожу завершают операцию. Таким образом, подкожная жировая клетчатка 4 плотно прилегает к фасциально-апоневротическому образованию 2 по периметру синтетического сетчатого протеза 5 во фронтальной плоскости, и оба края операционной раны также плотно смыкаются в сагиттальной плоскости, при этом синтетический сетчатый протез 5 полностью изолирован от кожных швов 9. А через установленные ПВХ дренажные трубки 3 осуществляют эвакуацию раневого экссудата.
Внедрен в практику в хирургическом стационаре МУЗ ГК БСМП №1 г. Омска, где прооперировано с применением способа шестеро больных в возрасте от 45 до 67 лет, четверо с вентральными, двое с паховыми грыжами. Послеоперационный период протекал гладко, стабильно, без осложнений. Кожные швы сняты на 8-10-е сутки. Все больные выписаны из стационара в удовлетворительном состоянии, ранних послеоперационных осложнений не отмечалось.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОФИЛАКТИКИ РАНЕВЫХ ОСЛОЖНЕНИЙ ПОСЛЕ ПЛАСТИКИ ГРЫЖИ С ИСПОЛЬЗОВАНИЕМ СЕТЧАТОГО ЭНДОПРОТЕЗА | 2012 |
|
RU2493781C1 |
| Способ предупреждения образования сером при хирургическом лечении гигантских послеоперационных вентральных грыж | 2021 |
|
RU2766807C1 |
| Способ хирургического лечения послеоперационных и рецидивных вентральных грыж | 2018 |
|
RU2685682C1 |
| Способ ненатяжной пластики рецидивных вентральных грыж | 2020 |
|
RU2739679C1 |
| СПОСОБ НЕНАТЯЖНОЙ ГЕРНИОПЛАСТИКИ ГРЫЖ БЕЛОЙ ЛИНИИ ЖИВОТА, РЕЦИДИВНЫХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2019 |
|
RU2724486C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕЦИДИВНЫХ И СЛОЖНЫХ ФОРМ ПАХОВЫХ ГРЫЖ | 2004 |
|
RU2272583C1 |
| Способ хирургического лечения больших и гигантских послеоперационных вентральных грыж | 2023 |
|
RU2825770C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ПУПОЧНОЙ ГРЫЖИ У ЛОШАДЕЙ | 2013 |
|
RU2540364C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2002 |
|
RU2215484C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГИГАНТСКИХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2002 |
|
RU2228714C1 |
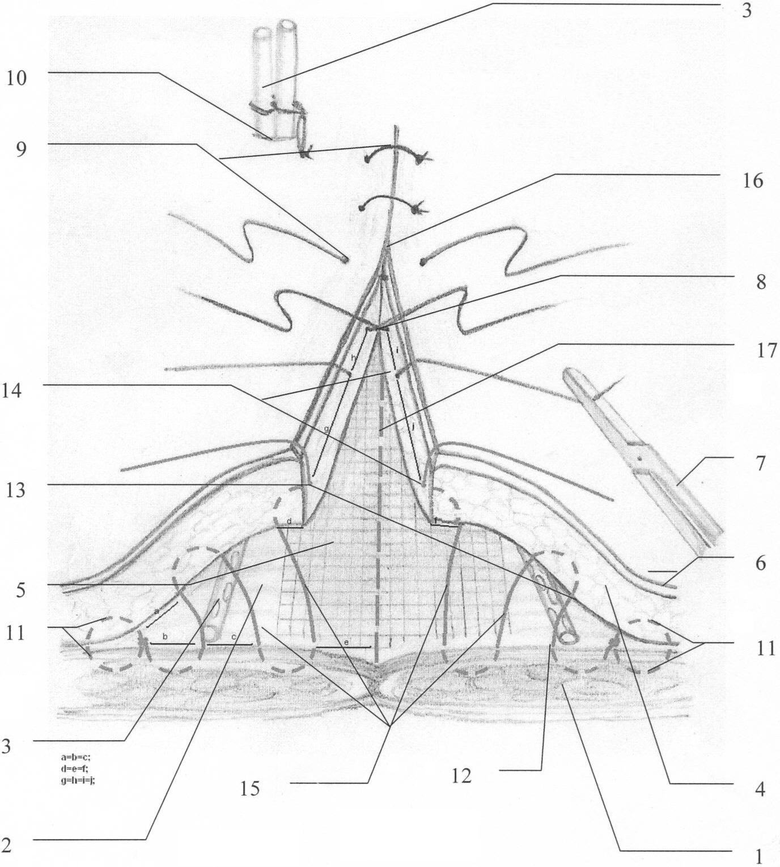
Изобретение относится к медицине, в частности к хирургической герниологии передней брюшной стенки, и может быть применено после герниопластики вентральных, паховых и пупочных грыж. Накладывают встречные непрерывные многостежковые идущие поперек длинника раны швы в плоскости расслоения подкожно-жировой клетчатки и фасциально-апоневротического слоя. Начало шва производят отступя внутрь от границы препаровки подкожной жировой клетчатки и фасциально-апоневротического слоя путем вкола иглой с нитью в фасциально-апоневротическое образование с дальнейшим выколом из него и проведением нити по подкожной жировой клетчатке по окружности, которую закрепляют узлом. Способ нивелирует пространство между подкожной жировой клетчаткой и фасциально-апоневротическим слоем наружных мышц передней брюшной стенки, что, в свою очередь, препятствует скоплению экссудата и кровяных сгустков, предупреждает образование сером и нагноение послеоперационной раны, плотное сближение краев раны, способствует процессу заживления раны по типу первичного натяжения. 1 ил.
Способ фиксации подкожной жировой клетчатки после герниопластики сетчатым протезом, включающий наложение параллельных швов из рассасывающегося шовного материала, отличающийся тем, что накладывают встречные непрерывные многостежковые идущие поперек длинника раны швы в плоскости расслоения подкожно-жировой клетчатки и фасциально-апоневротического слоя, причем начало шва производят, отступив внутрь от границы препаровки подкожной жировой клетчатки и фасциально-апоневротического слоя путем вкола иглой с нитью в фасциально-апоневротическое образование с дальнейшим выколом из него и проведением нити по подкожной жировой клетчатке по окружности, которую закрепляют узлом.
| ТИМОШИН А.Д | |||
| и др | |||
| Хирургическое лечение паховых и послеоперационных грыж брюшной стенки | |||
| - М.: Триада X, 2003, 144 | |||
| СПОСОБ БЕЗНАТЯЖНОЙ КОМБИНИРОВАННОЙ ПЛАСТИКИ ПАХОВОГО КАНАЛА ПО КОШЕВУ-ПЕТРОВУ | 2004 |
|
RU2262312C1 |
| СЕМЕНОВ Г.М | |||
| и др | |||
| Хирургический шов | |||
| - Питер, 2006, 64-71 ЗОЛТАН Я | |||
| Cicatrix optina Будапешт, Академия наук, 1974, 54-55 KANGENBACH M.R | |||
| Comparison of biomaterials: three meches and TAPP for inquinal hernia | |||
| Surg Endise | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
Авторы
Даты
2010-04-10—Публикация
2006-07-19—Подача