Изобретение относится к медицине, более конкретно к офтальмологии, и может быть использовано при хирургическом лечении пациентов с оперированной рефракторной открытоугольной глаукомой.
Существующие в настоящее время способы лечения рефракторной глаукомы, включая многочисленные хирургические вмешательства в сочетании с криопексией, диатермокоагуляцией, ишимизацией, резекцией цилиарного тела, а также с применением 5-флуороурацила, часто не дают ожидаемого результата и у 19-83,4% пациентов приводят глаз к гибели (Еременко А.И., Стеблюк А.Н. // Сб. трудов «Офтальмология на рубеже веков. Юбилейная научная конференция, посвященная 30-летию профессора В.В.Волкова». Санкт-Петербург, 25-26 июня 2001. С.156-157). Проведение антиглаукоматозных операций с применением трубчатых дренажей из гидрофобного силикона, по утверждению самих авторов, вызывают длительную гипотонию, синдром мелкой передней камеры, высокий процент цилиохориоидальных отслоек в раннем послеоперационном периоде и рецидивы подъема внутриглазного давления (ВГД) - в позднем (Ченцова О.Б., Корецкая Ю.М. Микрохирургическое лечение вторичных глауком // Вести офтальмологии. - 1982. - №4. - С.10-12). По мнению ряда офтальмологов, наиболее перспективными являются антиглаукоматозные операции с имплантацией гидрофильных дренажей с высоким процентным содержанием воды (Чеглаков Ю.А., Маклакова И.А. Гелеобразная субстанция из гидрогеля для лечения вторичной открытоугольной глаукомы. Материалы 2-й Евро-Азиатской конф. по офтальмохирургии. Екатеринбург, 2001, С.124).
Ближайшим аналогом является способ хирургического лечения вторичной (рефракторной) глаукомы, включающий выкраивание конъюнктивального и поверхностного склеральных лоскутов, удаление глубоких слоев склеры в форме прямоугольника, дренирование субсклерального пространства с помощью гидрогелевого дренажа, фиксацию поверхностного склерального лоскута узловыми швами и наложение непрерывного шва на конъюнктиву (Способ хирургического лечения вторичной глаукомы. Заявка №98123331/14, дата публикации 27.09.2000, авторы: Линник Л.Ф. Чеглаков Ю.А., Караваев А.А., Сахнов С.Н.).
Однако способ имеет определенные недостатки. При использовании данного способа на этапе вскрытия передней камеры наблюдается резкий перепад ВГД. Такая неконтролируемая «разгерметизация глаза» может привести к целому ряду интра- и послеоперационных осложнений, к которым относятся: отсутствие или обмельчание передней камеры глаза, вставление радужной оболочки глаза в операционную рану, отек сетчатки, отек роговицы, отслойка сосудистой оболочки, длительная гипотония глаза. Другим недостатком является то, что при вскрытой передней камере производить имплантацию дренажа трудно из-за возникшей гипотонии глаза, к тому же это удлиняет время операции и увеличивает частоту операционных осложнений. В-третьих, в ответ на операционную травму возникает патофизиологическая воспалительная реакция, которая включает вазодилатацию, увеличение сосудистой проницаемости и клеточную инфильтрацию, что, в свою очередь, приводит к развитию фибриноидного синдрома и так называемой «спаечной болезни». Осложнением местного фибриноидного синдрома даже при своевременно проведенной противовоспалительной терапии нередко является заращение и облитерация созданных путей оттока, сводящее к минимуму эффект антиглаукоматозной операции.
Техническим результатом изобретения является снижение количества интра- и послеоперационных осложнений, а также снижение развития местной спаечной реакции с целью повышения эффективности способа хирургического лечения оперированной открытоугольной глаукомы и стойкой нормализацией ВГД на протяжении длительного времени.
Указанный технический результат достигается тем, что в способе хирургического лечения рефракторной глаукомы, включающем выкраивание конъюнктивального и поверхностного склеральных лоскутов, удаление глубоких слоев склеры в форме прямоугольника, дренирование субсклерального пространства с помощью гидрогелевого дренажа, фиксацию поверхностного склерального лоскута узловыми швами и наложение непрерывного шва на конъюнктиву, согласно изобретению в начале операции производят парацентез роговицы, через который в переднюю камеру вводят вискоэластичный препарат, после формирования поверхностного склерального лоскута глубокие слои склеры удаляют до обнажения внутренних слоев корнеосклеральной части трабекулы и десцеметовой оболочки, затем производят фиксацию поверхностного склерального лоскута по углам и по серединам боковых сторон, после этого вводят вискоэластичный препарат под фиксированный склеральный лоскут, затем производят трабекулотомию под фиксированным склеральным лоскутом и имплантируют дренаж на основе сшитого полигидроксиэтилметакрилата с содержанием полимера от 5 до 70%, насыщенного раствором митомицина С (ММС) в количестве от 0,001 до 0,05 мг, при этом один конец дренажа вводят через трабукулотомию в переднюю камеру, а другой его конец выступает из-под поверхностного склерального лоскута на эписклеру.
Способ позволяет безопасно произвести трабекулотомию за счет проведения ее под уже пришитым склеральным лоскутом и использования вискоэластичного препарата и позволяет повысить эффективность хирургического лечения вторичной открытоугольной формы глаукомы за счет использования дренажа, содержащего ММС. ММС, являясь антипролиферативным препаратом, препятствует развитию местной спаечной реакции, приводящей к облитерации сформированных путей оттока, тем самым увеличивается эффективность хирургического лечения. Содержание полимера в процентном соотношении от 5 до 70% позволяет сделать дренажу определенную, удобную для имплантации форму и сохранить эластичные характеристики. Таким образом, преимуществами способа являются безопасность, повышенная эффективность и длительная стабилизация ВГД.
Способ осуществляется следующим образом. Через парацентез роговицы производится введение вискоэластичного препарата в переднюю камеру глаза в месте предстоящей трабекулотомии. Производят выкраивание конъюнктивального и поверхностного склеральных лоскутов, удаление прямоугольного лоскута из средних и части глубоких слоев склеры с удалением наружной стенки шлемова канала до обнажения внутренних слоев корнеосклеральной части трабекулы и обнажением лимбального края десцеметовой мембраны. После этого производят фиксацию поверхностного склерального лоскута по углам и по серединам боковых сторон 4 узловыми швами, после этого производят введение вискоэластичного препарата под фиксированный склеральный лоскут, затем ножом «пика» или иглой производят трабекулотомию под фиксированным склеральным лоскутом. После этого производят имплантацию дренажа на основе сшитого полигидроксиэтилметакрилата с содержанием полимера от 5 до 70%, насыщенного раствором ММС в количестве от 0,001 до 0,05 мг, таким образом, один его конец вводят через трабукулотомию в переднюю камеру на 1-3 мм, а другой его конец располагают на эписклере, при этом этот конец выступает из-под поверхностного склерального лоскута на 1,5-2 мм. Затем производят контроль фильтрации, при ее недостаточности производят снятие одного или двух узловых швов с углов или боковых сторон поверхностного склерального лоскута.
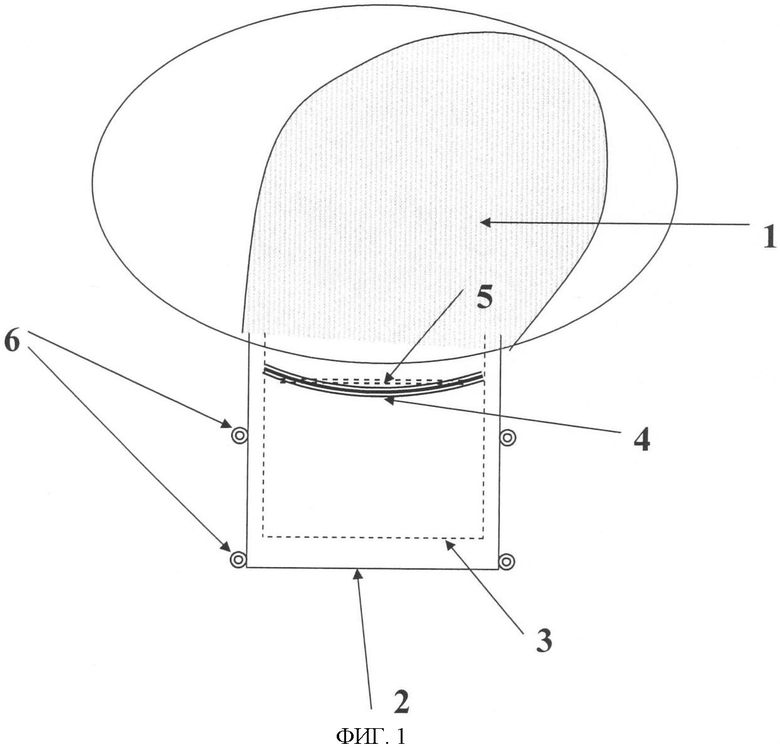
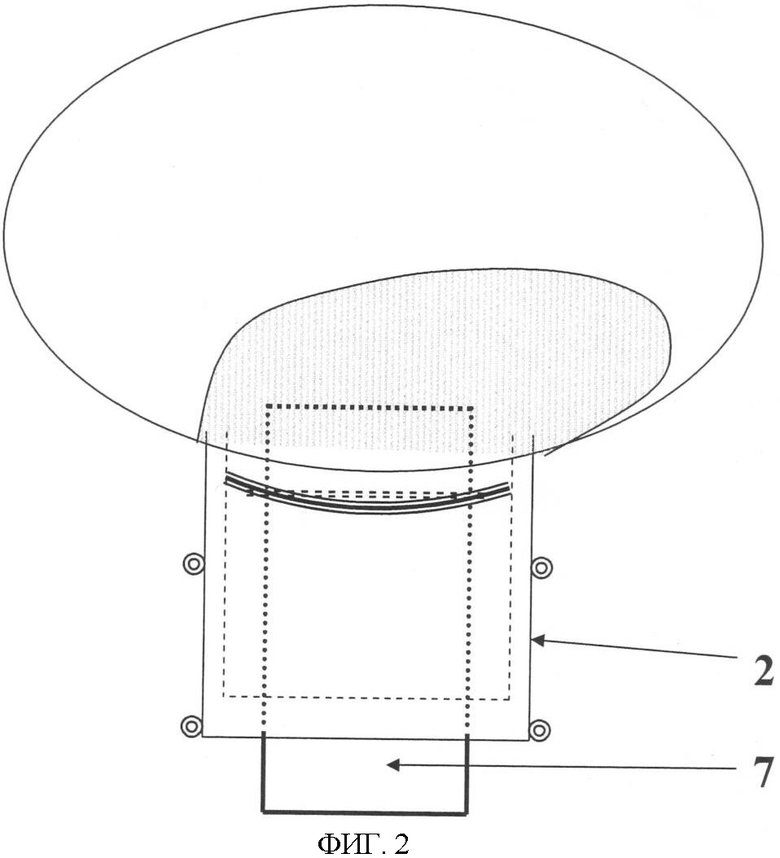
Изобретение иллюстрируется чертежами, где на фиг.1 изображена схема операции: лоскут конъюнктивы 1, поверхностный склеральный лоскут 2, ниша после удаления глубокого склерального лоскута 3, обнаженный шлемов канал 4, место трабекулотомии 5, узловые швы 6. На фиг.2 изображено заведение дренажа 7 под пришитый склеральный лоскут 2.
Пример 1. Больная П., 60 лет. Диагноз правого глаза: некомпенсированная оперированная далекозашедшая открытоугольная глаукома, резистентная к терапии.
Острота зрения правого глаза - 0,4, поле зрения концентрически сужено с верхней и носовой стороны до 15°, с верхней с височной стороны - до 30°.
Тонография: правый глаз: Ро=35,4 C=0,1 F=1,84 Po/C=354.
Длина правого глаза 24,01 мм, глубина передней камеры - 3,1 мм.
Офтальмоскопия: диск зрительного нерва бледно-розовый, границы четкие, экскавация 0,7-0,8 диаметра диска. В макулярной области без особенностей.
Произвели антиглаукоматозное хирургическое вмешательство согласно изобретению: под местной анестезией произведен парацентез роговицы, через который в переднюю камеру введен вискоэластик. Отступив от лимба на 4 мм, выкроили лоскут конъюнктивы. Выполнили П-образный разрез склеры размером 3×3 мм основанием к лимбу на глубину 320 мкм. Поверхностный склеральный лоскут отсепаровали от подлежащей склеры до роговичного лимба. Средние и часть глубоких слоев склеры и строма роговицы до десцеметовой оболочки удалили в форме прямоугольника 2,5×3 мм, расположенного перпендикулярно лимбу. Затем удалили наружную стенку шлемова канала с обнажением корнеосклеральной части трабекулы. Поверхностный склеральный лоскут возвратили на свое место и фиксировали двумя узловыми швами по углам и двумя - посередине боковых сторон. Под пришитый склеральный лоскут ввели вискоэластичный препарат. Ножом «пика» 2,5 мм произвели трабекулотомию под пришитым склеральным лоскутом. Шпателем произвели имплантацию дренажа с содержанием полимера 70%, насыщенного (оснащенного) ММС в концентрации 0,05 мг, под склеральный лоскут таким образом, что один его конец расположили в передней камере на 1 мм его длины, а другой конец расположили на эписклере таким образом, что он выступает на 1,5 мм. Операцию закончили наложением непрерывного шва на конъюнктиву.
Больная выписана на амбулаторное долечивание через 2 дня после операции. Данные исследований оперированного глаза на момент выписки были следующими.
Биомикроскопия: глаз спокоен, роговица прозрачная, передняя камера равномерно глубокая, радужка спокойная. В зоне операции в углу передней камеры визуализируется один из концов дренажа. Конъюнктива немного гиперемирована в области операции, оформленная фильтрационная подушка, отделяемое чистое.
Острота зрения правого глаза 0,7, поле зрения - без изменений.
Тонография: правый глаз: Ро-13,7 С=0,32 F=1,04 Ро/C=43.
Офтальмоскопия - без динамики.
Пример 2. Больная Л., 51 год. Диагноз правого глаза: некомпенсированная оперированная развитая открытоугольная глаукома, резистентная к терапии.
Острота зрения правого глаза - 0,4, поле зрения концентрически сужено с верхней и носовой стороны до 25°, с верхней с височной стороны - до 45°.
Тонография: правый глаз: Ро=31,3 С=0,05 F=1,64 Po/C=254.
Длина правого глаза 24,66 мм, глубина передней камеры - 3,2 мм.
Офтальмоскопия: диск зрительного нерва бледно-розовый, границы четкие, экскавация 0,7-0,8 диаметра диска.
Произвели антиглаукоматозное хирургическое вмешательство согласно изобретению: под местной анестезией произведен парацентез роговицы, через который в переднюю камеру введен вискоэластик в место предстоящей трабекулотомии. Отступив от лимба на 4 мм, выкроили лоскут конъюнктивы. Выполнили П-образный разрез склеры размером 3×3 мм основанием к лимбу на глубину 320 мкм. Поверхностный склеральный лоскут отсепаровали от подлежащей склеры до роговичного лимба. Средние и часть глубоких слоев склеры и строма роговицы до десцеметовой оболочки удалили в форме прямоугольника 2,5×3 мм, расположенного перпендикулярно лимбу. Затем удалили наружную стенку шлемова канала. Поверхностный склеральный лоскут возвратили на свое место и фиксировали двумя узловыми швами по углам и двумя - посередине боковых сторон. Под пришитый склеральный лоскут ввели вискоэластичный препарат. Ножом «пика» 2,5 мм произвели трабекулотомию под пришитым склеральным лоскутом. Шпателем произвели имплантацию дренажа с содержанием полимера 5%, насыщенного (оснащенного) ММС в концентрации 0,001 мг, под пришитый склеральный лоскут. Операцию закончили наложением непрерывного шва на конъюнктиву.
Больная выписана на амбулаторное долечивание через 1 день после операции. Данные исследований оперированного глаза на момент выписки были следующими.
Биомикроскопия: глаз спокоен, роговица прозрачная, передняя камера равномерно глубокая, радужка спокойная. Конъюнктива немного гиперемирована в области операции, оформленная фильтрационная подушка, отделяемое чистое.
Острота зрения правого глаза 0,4 н/к, поле зрения - без изменений.
Тонография: правый глаз: Ро=16,7 С=0,35 F=1,54 Po/C=63.
Офтальмоскопия - без динамики.
Пример 3. Больная 3., 59 лет. Диагноз левого глаза: некомпенсированная оперированная развитая открытоугольная глаукома, резистентная к терапии.
Острота зрения правого глаза - 0,5, поле зрения концентрически сужено с верхней и носовой стороны до 25°, с верхней с височной стороны - до 50°.
Тонография: правый глаз: Ро=33,1 C=0,06 F=1,74 Pо/C=271.
Длина правого глаза 23,76 мм, глубина передней камеры - 3,0 мм.
Офтальмоскопия: диск зрительного нерва бледно-розовый, границы четкие, экскавация 0,7-0,8 диаметра диска.
Произвели антиглаукоматозное хирургическое вмешательство согласно изобретению: под местной анестезией произведен парацентез роговицы, через который в переднюю камеру введен вискоэластик в место предстоящей трабекулотомии. Отступив от лимба на 4 мм, выкроили лоскут конъюнктивы. Выполнили П-образный разрез склеры размером 3×3 мм основанием к лимбу на глубину 320 мкм. Поверхностный склеральный лоскут отсепаровали от подлежащей склеры до роговичного лимба. Средние и часть глубоких слоев склеры и строма роговицы до десцеметовой оболочки удалили в форме прямоугольника 2,5×3 мм, расположенного перпендикулярно лимбу. Затем удалили наружную стенку шлемова канала. Поверхностный склеральный лоскут возвратили на свое место и фиксировали двумя узловыми швами по углам и двумя - посередине боковых сторон. Под пришитый склеральный лоскут ввели вискоэластичный препарат. Ножом «пика» 2,5 мм произвели трабекулотомию под пришитым склеральным лоскутом. Шпателем произвели имплантацию дренажа с содержанием полимера 40%, насыщенного (оснащенного) ММС в концентрации 0,01 мг, под пришитый склеральный лоскут. Операцию закончили наложением непрерывного шва на конъюнктиву.
Больная выписана на амбулаторное долечивание через 1 день после операции. Данные исследований оперированного глаза на момент выписки были следующими.
Биомикроскопия: глаз спокоен, роговица прозрачная, передняя камера равномерно глубокая, радужка спокойная. Конъюнктива немного гиперемирована в области операции, оформленная фильтрационная подушка, отделяемое чистое.
Острота зрения правого глаза 0,5, поле зрения - без изменений.
Тонография: правый глаз: Ро=18,7 С=0,41 F=1,84 Po/C=73.
Офтальмоскопия - без динамики.
По предложенному способу хирургического лечения рефракторной открытоугольной глаукомы прооперировано 25 глаз. В отдаленном послеоперационном периоде стабилизация зрительных функций отмечена в 70% случаев, нормализация внутриглазного давления отмечена в 90% случаев.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВТОРИЧНОЙ ОТКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 2008 |
|
RU2369365C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВТОРИЧНОЙ ОТКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 2007 |
|
RU2335267C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВТОРИЧНОЙ ОТКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 2008 |
|
RU2360657C1 |
| СПОСОБ ОДНОМОМЕНТНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ КАТАРАКТЫ, СОЧЕТАННОЙ С ОТКРЫТО- ИЛИ УЗКОУГОЛЬНОЙ ГЛАУКОМОЙ, С ИСПОЛЬЗОВАНИЕМ ЕДИНОГО ОПЕРАЦИОННОГО ДОСТУПА И ИМПЛАНТАЦИЕЙ ИНТРАОКУЛЯРНОЙ ЛИНЗЫ | 2005 |
|
RU2300352C1 |
| СПОСОБ ЛЕЧЕНИЯ РЕФРАКТЕРНОЙ ЗАКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 2008 |
|
RU2362525C1 |
| Комбинированный способ активации различных механизмов оттока внутриглазной жидкости при глаукоме | 2021 |
|
RU2766730C1 |
| Хирургический способ одномоментной активации путей оттока внутриглазной жидкости при глаукоме | 2021 |
|
RU2782126C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВТОРИЧНОЙ ОТКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 2007 |
|
RU2335266C1 |
| Способ хирургического лечения глаукомы с помощью дренирующей аутоклапанной лимбосклерэктомии | 2016 |
|
RU2610003C1 |
| Способ активации основных и дополнительных путей оттока внутриглазной жидкости при глаукоме | 2024 |
|
RU2833766C1 |
Изобретение относится к медицине, более конкретно к офтальмологии, и может быть использовано при хирургическом лечении пациентов с оперированной рефракторной открытоугольной глаукомой. Производят парацентез роговицы, через который в переднюю камеру вводят вискоэластичный препарат. После формирования поверхностного склерального лоскута глубокие слои склеры удаляют до обнажения внутренних слоев корнеосклеральной части трабекулы и десцеметовой оболочки. Затем производят фиксацию поверхностного склерального лоскута по углам и по серединам боковых сторон, после этого вводят вискоэластичный препарат под фиксированный склеральный лоскут, затем производят трабекулотомию под фиксированным склеральным лоскутом и имплантируют дренаж на основе сшитого полигидроксиэтилметакрилата с содержанием полимера от 5 до 70%, насыщенного раствором митомицина С (ММС) в количестве от 0,001 до 0,05 мг, при этом один конец дренажа вводят через трабукулотомию в переднюю камеру, а другой его конец выступает из-под поверхностного склерального лоскута на эписклеру. Способ позволяет снизить количество интра- и послеоперационных осложнений, степень выраженности местной спаечной реакции с целью повышения эффективности способа хирургического лечения оперированной открытоугольной глаукомы и стойкой нормализации ВГД на протяжении длительного времени. 2 ил.
Способ хирургического лечения рефракторной глаукомы, включающий выкраивание конъюнктивального и поверхностного склеральных лоскутов, удаление глубоких слоев склеры в форме прямоугольника, дренирование субсклерального пространства с помощью гидрогелевого дренажа, фиксацию поверхностного склерального лоскута узловыми швами и наложение непрерывного шва на конъюнктиву, отличающийся тем, что в начале операции производят парацентез роговицы, через который в переднюю камеру вводят вискоэластичный препарат, после формирования поверхностного склерального лоскута глубокие слои склеры удаляют до обнажения внутренних слоев корнеосклеральной части трабекулы и десцеметовой оболочки, затем производят фиксацию поверхностного склерального лоскута по углам и по серединам боковых сторон, после этого вводят вискоэластичный препарат под фиксированный склеральный лоскут, затем производят трабекулотомию под фиксированным склеральным лоскутом и имплантируют дренаж на основе сшитого полигидроксиэтилметакрилата с содержанием полимера от 5 до 70%, насыщенного раствором митомицина «С» в количестве от 0,001 до 0,05 мг, при этом один конец дренажа вводят через трабукулотомию в переднюю камеру, а другой его конец выступает из-под поверхностного склерального лоскута на эписклеру.
| БАЛАШЕВИЧ Л.И | |||
| и др | |||
| Лазерное лечение глаукомы (учебное пособие) | |||
| - СПб.: СПбМАПО, 2004, с.46-47 | |||
| СПОСОБ ЛЕЧЕНИЯ ГЛАУКОМЫ | 1991 |
|
RU2007151C1 |
| СПОСОБ ЛЕЧЕНИЯ ГЛАУКОМЫ | 1996 |
|
RU2128490C1 |
| ИВАНОВ Д.И | |||
| Трансцилиарное дренирование задней камеры - патогенетически ориентированный способ лечения закрытоугольной глаукомы | |||
| Автореф | |||
| дисс | |||
| к.м.н | |||
| - М., 2003 | |||
| KOTANIA W., Surgical treatment of | |||
Авторы
Даты
2010-04-10—Публикация
2008-10-16—Подача