ОБЛАСТЬ ТЕХНИКИ, К КОТОРОЙ ОТНОСИТСЯ ИЗОБРЕТЕНИЕ
Настоящее изобретение относиться к лечению пациентов с ВИЧ инфекцией. Изобретение предусматривает подавление иммунной системы организма контролируемым способом путем разрушения Т-клеток или модификации Т-клеток, в результате чего они больше не распознаются ВИЧ. При разрушении Т-клеток ВИЧ вирус погибает вместе с инфицированными Т-клетками и теоретически оставшиеся живыми циркулирующие вирусы теряют возможность репродуцировать. "Обычная" антиВИЧ терапия может дополнительно проводиться для того, чтобы устранять оставшиеся вирусы.
ПРЕДПОСЫЛКИ СОЗДАНИЯ ИЗОБРЕТЕНИЯ
ВИЧ, как и подобные другие вирусы, не могут размножаться без содействия живых клеток. Несмотря на то, что ВИЧ может инфицировать некоторое количество клеток в организме, его главной целью являются Т-клетки, или более предпочтительно, CD4 хелперные клетки. Т-клетки являются важной частью иммунной системы, так как они являются средством, позволяющим организму вырабатывать ответ на многие обычные, но потенциально смертельные инфекции. Без достаточного количества Т-клеток иммунная система организма неспособна защищаться в отношении многих инфекций. Жизненный цикл ВИЧ непосредственно является причиной снижения числа Т-клеток в организме, что в итоге приводит к повышенному риску инфицирования.
После того, как ВИЧ попадает в организм, он входит в контакт с его предпочтительной клеткой-хозяином - Т-клеткой. ВИЧ берет на себя управление клеточным механизмом клетки-хозяина, воспроизводя тысячи своих копий. ВИЧ проходит через ряд этапов перед тем, как это происходит. Для каждого этапа жизненного цикла ВИЧ теоретически возможно создать лекарственное средство, позволяющее остановить вирус. Отдельные этапы процесса вирусной репродукции являются фундаментом для создания всех в настоящее время доступных лекарственных средств, предназначенных для борьбы с ВИЧ инфекцией. К тому же, при лечении пытаются восстановить иммунную систему организма, которая нарушается и в конечном счете разрушается ВИЧ, или улучшить ее путем совместного введения лекарственных средств.
Как известно (см., например, ACRIA Update 12 (1), 2002/3), если ВИЧ входит в контакт с Т-клеткой, он должен присоединяться к клетке так, чтобы он мог объединиться с клеткой и ввести свой генетический материал в нее. Присоединение представляет собой специфическое связывание между белками на поверхности вируса и рецепторами на поверхности Т-клетки. Обычно эти рецепторы помогают клетке соединяться с другими клетками. Два рецептора, в частности CD4 и рецептор бэта-хемокина (любой CCR5 или CXCR4), используются ВИЧ для фиксирования на клетке. С внешней стороны вирусной оболочки два расположенных белка (антирецептора) вызывают присоединение gp120 и gp41 к CD4 и CCR5/CXCR4.
Присоединение или вхождение ингибиторов в данное время изучается в клинических испытаниях. Эти лекарственное средства блокируют взаимодействие между клеточными рецепторами и антирецептором на вирусе путем связывания с или изменения рецепторных сайтов. Люди, которые по природе имеют недостаток этих клеточных рецепторов вследствие генетических мутаций, или те, у которых они блокированы природными хемокинами (химическими переносчиками), могут не так легко инфицироваться ВИЧ, или инфицирование может более медленно прогрессировать в СПИД. В настоящее время также исследуются вакцины, способные содействовать организму в блокировке этих рецепторов.
После того, как присоединение завершено, происходит проникновение вируса. Проникновение позволяет нуклеокапсиду вируса влиться непосредственно в цитоплазму клетки. gp120 в действительности содержит три гликозилированных белка (гликобелки) и, когда gp120 связывается к CD4, эти три белка расходятся. Это позволяет gp41 белку, который обычно скрыт gp120 белками, становиться незащищенным и связываться с хемокинным рецептором. Когда этот происходит, вирусная оболочка и клеточная мембрана вводится в прямой контакт и, по существу, происходит их объединение.
Ингибиторы объединения предотвращают связывание gp41 и хемокинного рецептора. Т-20 (энфувиртид, Фузеон) связывается с частью gp41, предупреждая их связывание с хемокинным рецептором.
Если ВИЧ проникает через клеточные мембраны, он готов к высвобождению своей генетической информации (РНК) в клетку. Вирусная РНК содержится в нуклеокапсиде. Нуклеокапсид нуждается в частичном разрушении для того, чтобы вирусная РНК могла трансформироваться в ДНК, что является неизбежной стадией, если генетический материал ВИЧ внедрен в генетическое ядро Т-клетки.
РНК ВИЧ трансформируется в ДНК путем обратной транскрипции. ВИЧ выполняет эту транскрипцию, используя обратную транскриптазу. Одноцепочечная вирусная РНК транскрибируется в двойную цепь обычной ДНК, которая содержит информацию ВИЧ о необходимости принимать на себя генетический аппарат Т-клетки для того, чтобы воспроизводить себя. Обратная транскриптаза делает процесс возможным, использует нуклеотиды из клетки цитоплазмы.
Ингибиторы обратной транскриптазы блокируют обратную транскриптазу ВИЧ вследствие использования этих нуклеотидов. Нуклеозидный и нуклеотидный аналоги ингибиторов обратной транскриптазы (NRTIs) - такие как Зерит, Эпивир и Виреад - содержат неточную копию этих нуклеотидов, находящихся в цитоплазме Т-клетки. Вместо включения нуклеотидов в рост цепи ДНК включаются неточные строительные блоки из NRTIs, что предотвращает полное соответствующее формирование двойной цепи ДНК. Ненуклеозидные ингибиторы обратной транскриптазы (NNRTIs) - такие как Вирамун и Сустива - препятствуют обратной транскрипции из-за присоединения к ферменту неким образом, что предотвращает ее протекание.
Если ВИЧ успевает преобразовать свою информацию от РНК к ДНК, ВИЧ должен тогда встроить свой ДНК (преинтеграционный комплекс) в клеточную ДНК. Этот процесс называется интеграцией. В большинстве человеческих клеток ДНК находится в ядре клетки. Для надлежащей интеграции заново сформированная ДНК должна быть транспортирована сквозь ядерную мембрану в ядро.
Хотя точный механизм того, как ВИЧ транспортирует свой генетический материал в ядро клетки, до сих пор непонятен, вирусный белок R (VPR), который несется ВИЧ, может облегчать движение преинтеграционного комплекса к ядру. Когда вирусная РНК успешно связалась с мембраной ядра и направляется к ядру, ВИЧ использует фермент интегразу для внесения своей двуцепочечной ДНК в клеточную ДНК.
Лекарственные средства, которые ингибируют перемещение преинтеграционного комплекса ВИЧ к ядру - ингибиторы интегразы - проходят клинические испытания.
После благополучной интеграции вирусной ДНК клетка-хозяин тотчас же становится латентно инфицированной ВИЧ. Этот вирусный ДНК называют провирусом. ВИЧ провирус после этого ждет активации. Когда иммунная клетка становится активированной, этот латентный провирус пробуждается и указывает клеточному механизму на необходимость выработки необходимых компонентов ВИЧ. Из вирусной ДНК формируются две цепочки РНК и транспортируются за пределы ядра. Одна цепочка транслируется в субъединицы ВИЧ, такие как протеаза, обратная транскриптаза, интеграза и структурные белки. Другая цепочка становится генетическим материалом для новых вирусов. Соединения, которые ингибируют или изменяют вирусную РНК, могут рассматриваться как вероятные противовирусные средства.
Если разные вирусные субъединицы производятся и обрабатываются, они должны быть разделены для конечной сборки в новый вирус. Это разделение, или расщепление, совершается посредством фермента вирусной протеазы.
Ингибиторы протеазы - такие как Калетра, Криксиван и Вирацепт - связывают протеазный фермент и предотвращают разделение или расщепление субъединиц. Если расщепление успешно завершено, ВИЧ субъединицы соединяются, составляя содержимое новых вирусов. На следующем этапе жизненного цикла вируса структурные субъединицы ВИЧ сцепляются с клеточной мембраной и начинается деформация участков мембраны. Это позволяет нуклеокапсиде принять форму и вирусной РНК плотно упаковаться, образовав ее внутреннюю часть. Цинковые ингибиторы, которые влияют на упаковку вирусной РНК в нуклеокапсид, в настоящее время изучаются в качестве антивирусных лекарственных средств.
Последним этапом жизненного цикла вируса является почкование. В этом процессе генетический материал, вложенный в нуклеокапсид, соединяется с деформированной клеточной мембраной, формируя новую вирусную оболочку. Генетический материал скрывается в нуклеокапсиде, а новое наружное покрытие выполняется из мембраны клетки-хозяина, и заново сформировавшийся ВИЧ, готовый для начала нового своего цикла, входит в обращение.
Во время жизненного цикла ВИЧ Т-клетка, то есть клетка-хозяин для ВИЧ репродукции, изменяется и может повредиться, что приводит к ее гибели. Точно не известен механизм гибели клетки, но несколько сценариев можно предложить. Первый состоит в том, что после инфицирования вирусом клетки, в ней возникают внутренние сигналы, указывающие на необходимость самоуничтожения. Апоптоз, или запрограммированная смерть клетки, представляет собой программу самоликвидации, предназначенную для умерщвления клетки с надеждой разрушения вируса. Вторым возможным механизмом является гибель клетки в результате почкования или выхода из клетки тысяч ВИЧ частиц, что сильно вредит клеточной мембране, приводя к гибели клетки. Следующей возможной причиной смерти клетки является то, что другие клетки иммунной системы, клетки-киллеры, осознают, что клетка инфицирована и разрушают ее.
Любой механизм смерти клетки, приведший к гибели всего лишь одной Т-клетки в организме, является моментом начала уменьшения количества Т-клеток. С течением времени это приводит к уменьшению количества Т-клеток до уровня, недостаточного для защиты организма. На этой стадии у человека проявляется приобретенный синдром иммунодефицита (СПИД), и он становится восприимчивым к инфекциям, с которыми здоровая иммунная система могла справиться. Если этот процесс иммунной деструкции остановить, ослабленная иммунная система может быть способна в некоторой степени к восстановлению. Как можно видеть, текущие подходы к лечению ВИЧ инфекции могут быть в общем охарактеризованы как "борьба с вирусом и улучшение функционирования иммунной системы".
КРАТКОЕ ИЗЛОЖЕНИЕ СУЩНОСТИ ИЗОБРЕТЕНИЯ
Настоящее изобретение предусматривает иной подход к лечению, заключающийся в подавлении иммунной системы - на определенный период времени - контролируемым способом, перед этим осуществляемое ВИЧ, путем разрушения большинства или всех Т-клеток или их модификации таким образом, что они больше не распознаются ВИЧ, что уберегает иммунную систему от разрушения. При этом вирус не может использовать Т-клетки для репродуцирования и, кроме того, вирус, находящийся в инфицированных Т-клетках, погибает вместе с ней. Кроме этого, циркулирующие вирусы, не поразившие Т-клетки, попытаются проникнуть в возможно оставшиеся Т-клетки. Они уничтожаются проведением второго или дальнейших курсов лечения. Дополнительное проведение "обычного" антиВИЧ лечения, например, описного выше, также вносит свой вклад в удаление ВИЧ и ВИЧ инфицированных клеток. Лечение продолжают до уничтожения по существу всех вирусов. После этого иммунная система может быть восстановлена.
Преимущество предлагаемой схемы в том, что иммунная система не повреждается, а только подавляется. Тогда как ВИЧ подавляет систему путем одновременно ее модификации так, что выжившие или заново сформированные Т-клетки больше не способны "нормально" функционировать, подавление Т-клеточными деплеторами не приводит к повреждению системы и вновь формирующиеся Т-клетки - после прекращения лечения - являются полностью функциональными. Однако для появления нормального количества Т-клеток требуется некоторое время. Это время зависит от конкретно используемого препарата для деплеции Т-клеток и от дополнительного использования иммунных стимуляторов, таких как G-CSF или GM-CSF. Способы восстановления функционирования иммунной системы не ограничиваются этими двумя примерами (G-CSF или GM-CSF). Могут быть использованы любые другие меры, известные в данной области техники. На протяжении лечения и на протяжении периода восстановления иммунной системы пациенты подлежат наблюдению и лечению антибактериальными и противовирусными лекарственными средствами с целью предотвращения иной, чем ВИЧ инфекции. Методы такой профилактики известны специалистам в данной области техники и являются повседневными при лечении рака или пациентов после трансплантации Т-клеточными деплеторами (Semin Hematol. 2004 Jul; 41 (3): 224-33, Leuk Lymphoma 2004 Apr; 45 (4): 711-4).
Данное изобретение относиться к способу лечения ВИЧ инфекции, включающему введение пациенту лекарственного средства, способного разрушать Т-клетки или модифицировать Т-клетки так, что они больше не распознаются ВИЧ. Лекарственное средство можно комбинировать с "обычной" антиВИЧ терапией, применяя какое-либо дополнительное лечение, осуществляемое одним лекарственным средством или смесью лекарственных препаратов.
В соответствии с изобретением, пациентов с ВИЧ инфекцией лечат лекарственными средствами, способными разрушать Т-клетки или модифицировать функции Т-клеток, делая их более нераспознаваемыми для ВИЧ. Лекарственными средствами этого типа, например, являются моноклональные антитела, которые связываются с специфическим эпитопами Т-клеток, такими как CD3 антиген, и эффективно разрушают эти клетки. Лекарственными средствами, связывающимися с Т3 антигеном являются:
муромонаб CD3 (Ортоклон ОКТ3). Другим потенциальным эпитопом является CD52 антиген, который находится на В-клетках и Т-клетках. Примером антитела, связывающего CD52 эпитоп, является алемтузумаб (Кампат). Однако изобретение не ограничено этими типами соединений. Любой эпитоп Т-клеток заключает в себе путь к атаке инфицированной ВИЧ Т-клетки, например, к которой и может быть направлено антитело посредством использования любого лекарственного средства, разрушающего Т-клетки. Кроме того, любой другой тип лекарственного средства, способный разрушать Т-клетки или предотвращать их распознавание ВИЧ в качестве функционирующих Т-клеток, то есть любой деплетор Т-клетки или модификатор функций Т-клетки, независимо от их индивидуальных механизмов действия, может быть использован. Другим примером является антитимоцитарный глобулин, ATG (Тимоглобулин). Тимоглобулин является антитимоцитарным иммуноглобулином кролика, который вызывает иммуносупрессию как результат Т-клеточной деплеции и иммуномодуляции. Тимоглобулин состоит из разнообразных антител, опознающих ключевые рецепторы на Т-клетках и приводящих к инактивации и к разрушению Т-клеток. Что касается лекарственных средств, которые модифицируют Т-клетки, подходящими являются все те, которые приводят к изменению Т-клеток таким образом, что они не распознаются ВИЧ и, таким образом, последний не вторгается в них. Одним из таких примеров модификации является антитело, связанное с рецепторами, такими как описанные выше или другими, причем связывание не разрушает Т-клетки, но маскирует их так, что ВИЧ не способно их распознать.
Цели умышленного разрушения Т-клеток разнообразны. Например, любой вирус в такой Т-клетке будет убит вместе с самой Т-клеткой. Кроме того, для репродукции вирусу необходимы Т-клетки. Если их нет в распоряжении, вирус не способен к воспроизведению. Далее, любые Т-клетки или предшественники клеток с уцелевшим репродуктивным циклом вируса, впоследствии имеющие повреждения или модифицированные вирусом будут разрушены также. Цель действия, схожего с действием вируса, подавлять систему контролируемым способом, не допуская любого серьезного вреда системе, индуцированного вирусом. Это хорошо известно из методов лечения такой болезни, как хронический лимфолейкоз (ХЛЛ) или терапии после пересадки цельного органа, которая после контролируется деплецией Т-клеток, где система восстанавливает полностью свои функции. Кроме того, общепризнано, что период времени, во время которого организм подвергается деплеции Т-клеток, можно регулировать без последующего неконтролируемого риска инфекции. Сопутствующее антибактериальное и антивирусное лучение пациентов муромонабом - CD3 или терапия алемтузумабом вошли в практику и хорошо известны специалистам в данной области техники. См., например. Тех Heart Inst J. 1988; 15 (2): 102-106. Также любые другие побочные действия для этого типа терапии, такие как синдром высвобождения цитокинов, хорошо описаны и могут контролироваться соответствующим образом.
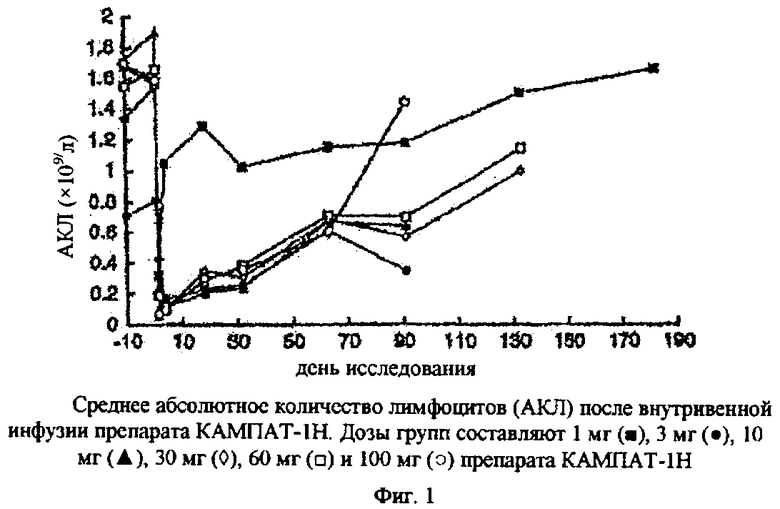
Деплеция клеток сильно выражена для лекарственных средств, таких как алемтузумаб или Тимоглобулин. Однократная доза алемтузумаба (Кампат) способна разрушить все циркулирующие Т-клетки. Это показано на фиг.1 (Weinblatt et al. Arth & Rheum 38 (11): 1589-1594, 1995). Как видно из фиг.1, полное восстановление Т-клеток занимает 3 месяца или более. Если лечение повторяют, количество Т-клеток сохраняется на низком уровне или нуле на протяжении более длительного периода времени. Каждая новая доза алемтузумаба разрушает остающиеся Т-клетки вместе с любым вирусом, который инфицировал эти клетки. Последовательное лечение курсом или серией курсов поэтому постепенно уменьшает популяцию ВИЧ клеток и в конечном счете приводит их количество к нулю. Алемтузумаб дозируется при ХЛЛ три раза в неделю по 30 мг, 4-12 недели подряд. Конечная доза в 30 мг достигается последовательно, после поэтапного ее увеличения от 3 мг через 10 мг до 30 мг в первую неделю. При ВИЧ, инфекции показаны меньшие дозы, так как необходимая нагрузка на опухоль при ХЛЛ требует введения большего количества лекарственного препарата во время первой части терапия. При рассеянном склерозе (PC), при котором применение алемтузумаба также изучено, дозы ограничены пятью дневными дозами, 10-30 мг в неделю. При PC, терапию можно повторить через полный год.
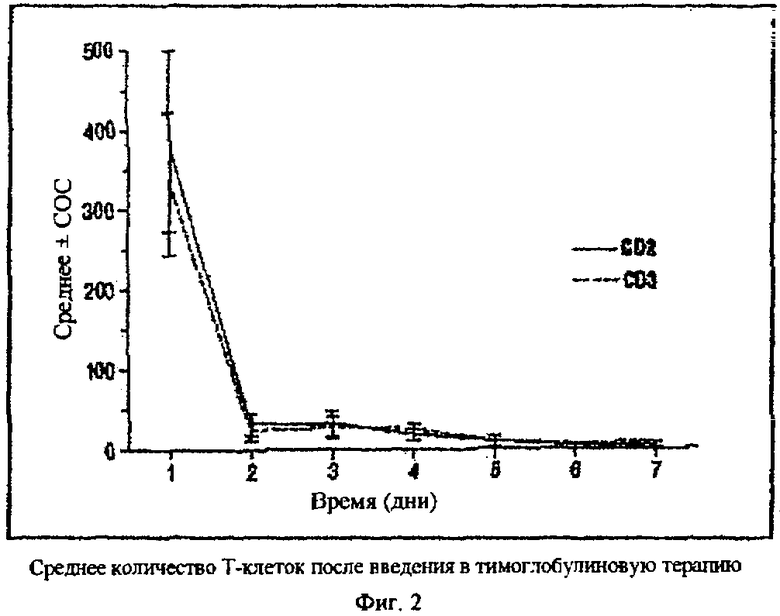
Деплеция Т-клетки после тимоглобулина проиллюстрирована на фиг.2 (взято из Thymoglobulin Prescribing Information). Тимоглобулин вводят при РТПХ на протяжении от более четырех до шести часов. Типичные дозы находятся в диапазоне от 1,5 до 3,75 мг/кг. Введение осуществляют ежедневно на протяжении от одной до двух недель. Лекарственное средство сохраняет активность относительно иммунных клеток от нескольких дней до недель после лечения. Этот график легко приспособить для лечения ВИЧ.
Как очевидно, деплеторы Т-клеток и модификаторы могут использоваться в соответствии с изобретением в количествах и режиме введения, которые легко установить и которые аналогичны известным применениям таких агентов для других назначений.
Для того, чтобы дополнительно усилить разрушение ВИЧ инфицированных клеток, другие лекарственные средства, каждое в отдельности либо в виде смеси нескольких лекарственных средств, имеющих разные механизмы, которые способны вызывать гибель ВИЧ или ингибировать репродукцию ВИЧ, могут быть добавлены в схему лечения совместно с деплетором Т-клетки или ее модификатором. В настоящее время ВИЧ терапия обычно состоит в применении смеси лекарственных средств разных типов, которые действуют на разные стадии пролиферации ВИЧ. Эта терапия может комбинироваться с антиТ-клеточной терапией для улучшения эффективности Т-клеточной деплеции или ее модификации.
Лечение, описанное выше, состоит в проведении Т-клеточной деплеции или модификации с или без дополнительной "обычной" антиВИЧ терапии до удаления всех вирусов. После этого иммунной системе позволяют восстановиться. Через некоторое время система, подавленная контролируемым способом, пополнится вновь сформированными Т-клетками и приобретет полную функциональность. Восстановление иммунной системы может быть поддержано путем применения лекарственных средств, известных в уровне техники для этого применения. Примерами являются G-CSF или GM-CSF. Однако, как показано, пригодны и любые другие соответствующие лекарственные средства или меры.
Без приведения дальнейших подробностей, очевидно, что специалист в данной области техники, используя предшествующее описание, сможет использовать настоящее изобретение в полном объеме. Упомянутое выше предпочтительное воплощение является, следовательно, только иллюстративным и не ограничивает раскрытое в остальной части описания изобретение в любом случае.
Полные описания изобретений, патентов и публикаций, цитированные здесь, в полной мере включены в настоящее описание посредством приведенной при этом ссылки.
ПРИМЕРЫ
Пример 1
Фаза II исследования лечения ВИЧ инфицированных пациентов при
использовании комбинации алемтузумаба и Реверсета.
Цель исследования:
Всего 30 ВИЧинфицированных, не подвергавшихся ранее лечению человек с количеством CD4+ клеток >50 клеток/мм3 и уровнями ВИЧ-1 РНК в плазме >5,000 копий/мл были введены в 10-дневное исследование. Испытуемых рандомизировали к одной из двух групп, получающих Реверсет - 200 мг однократно в день на протяжении 10 дней, или Реверсет - 200 мг однократно в день на протяжении 10 дней плюс алемтузумаб каждый второй день. Первичная доза алемтузумаба составляла 3 мг, вторая доза составляла 10 мг и третья доза составляла 30 мг. Каждая последующая доза составляла 30 мг. Алемтузумаб вводили исследуемым на протяжении 2 часов. Альтернативно, алемтузумаб можно вводить подкожно.
Исследование лекарственной терапии было проведено двойным слепым методом. Образцы плазмы были взяты на ВИЧ-1 РНК до дозирования, на 1, 2, 4, 8, 10 дни лечения, и на 11, 14, 21, 28 и 38 день последующей фазы. Образцы плазмы на генотип вируса был взят в конце лечения и в конце посещений.
Пример 2
Рандомизированное, множественное исследование для сравнения безопасности и эффективности Лексива плюс ритонавир в сравнении с Калетра (Лопинавир/ритонавир), более чем 48 недельное при ART (антиретровирусной терапии) - не подвергавшихся ранее лечению ВИЧ-1 инфицированных испытуемых, в то же время применяемых Абакавир/Ламивудин (АВС/ЗТС) FDC (комбинированные препараты с фиксированной дозой, таблетки) в качестве NRTI (нуклеозидный ингибитор обратной транскриптазы) по существу с или без добавления алемтузамаба. Эти исследования оценивают безопасность и эффективность имеющихся в продаже лекарственных средств против ВИЧ [PI (ингибитор протеазы) плюс NRTIs] в отношении ВИЧ инфицированных пациентов, которые не получали ранее лечения. Всех субъектов классифицировали и наблюдали на 12 запланированных посещениях клиники на протяжении более чем 48-недельного периода. В случае выявления неудовлетворительных данных лабораторных анализов или определенных побочных эффектов, возможно, требовались дополнительные визиты в клинику сверх предусмотренных курсом исследования. Алемтузумаб добавляли в качестве дополнительного вещества к любой из групп - получающей Лексиву плюс ритонавир или получающей Калетру. Четырехкомпонентный состав исследовали, когда алемтузумаб добавляли к обоим группам, и получающей Лексива плюс ритонавир и к получающей Калетра. Больше деталей первичного исследования (без алемтузумаба) были получены из NCI (Национальный институт рака). Исследование № 100732, the NLM Identifier is NCT00085943 и исследование, включенное посредством ссылки в этот документ. Дозировка алемтузумаба соответствовала примеру 1 описания.
Цель исследования:
Фаза III, Лечение, Рандомизированное, Открытое, Активный контроль, Параллельное назначение
Безопасность/Эффективность исследования
Обследуемая группа больных:
Возраст, приемлемый для исследования: 18 лет и более
Пол, приемлемый для исследования: оба
Включенные критерии:
Люди с инфекцией ВИЧ-1, которые не получали ранее любого антиретровирусного лечения
ВИЧ-1 РНК (вирусная нагрузка) >1,000 копий/мл
Участвующие должны были быть способными давать информационное согласие
Не получать более 14 дней перед исследованием лечения лекарственные средства против ВИЧ
Соответствовать критериям лабораторных тестов
Женщина должна воздерживаться от половых контактов или использовать приемлемую контрацепцию
Должны быть способны принимать исследуемое лечение в соответствии с предписанием и выполнять все визиты и экспертизы во время 48-недельного исследования
Показатели для исключения:
Регистрирование в другом ВИЧ исследовании
Беременность или кормление грудью
Предшествующие примеры могут модифицироваться путем замены в общем или конкретно описанных реагентов и/или рабочих условий данного изобретения.
Из предшествующего описания специалист в данной области техники может легко выяснить существенные признаки данного изобретения и без отклонения от сути и, не выходя за его границы, могут быть внесены различные изменения и модификации в изобретение, приспособленное к конкретным вариантам применения и условиям.
| название | год | авторы | номер документа |
|---|---|---|---|
| КОМПОЗИЦИЯ ДЛЯ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ ВИРУСНЫХ ИНФЕКЦИЙ | 2009 |
|
RU2505306C2 |
| ПРОИЗВОДНЫЕ ХИНОЛИНА ДЛЯ ПРИМЕНЕНИЯ В ЛЕЧЕНИИ ИЛИ ПРОФИЛАКТИКЕ ВИРУСНОЙ ИНФЕКЦИИ | 2016 |
|
RU2723016C2 |
| ПРОИЗВОДНЫЕ ИНГЕНОЛА ДЛЯ РЕАКТИВАЦИИ ЛАТЕНТНОГО ВИРУСА ВИЧ | 2013 |
|
RU2609512C2 |
| КОМПОЗИЦИИ ДЛЯ СУПРЕССИИ ЭКСПРЕССИИ CCR5 И СПОСОБЫ ИХ ПРИМЕНЕНИЯ | 2004 |
|
RU2353357C2 |
| СПОСОБЫ ЛЕЧЕНИЯ ИНФЕКЦИИ ВИЧ-1 | 2020 |
|
RU2827716C1 |
| СПОСОБ ЛЕЧЕНИЯ ВИЧ-ИНФИЦИРОВАННЫХ БОЛЬНЫХ | 2003 |
|
RU2237484C1 |
| АНТАГОНИСТ CCR5 ДЛЯ УСИЛЕНИЯ ИММУНОВОССТАНОВИТЕЛЬНОЙ ТЕРАПИИ И ЛЕЧЕНИЯ ОППОРТУНИСТИЧЕСКОЙ ИНФЕКЦИИ У ПАЦИЕНТОВ С ВИЧ | 2007 |
|
RU2420284C2 |
| ИММУНОГЕННАЯ КОМПОЗИЦИЯ И СПОСОБ РАЗРАБОТКИ ВАКЦИНЫ, ОСНОВАННОЙ НА ВИЧ, ИНАКТИВИРОВАННОМ ПСОРАЛЕНОМ | 2004 |
|
RU2401665C2 |
| СПОСОБ ИНГИБИРОВАНИЯ РЕПЛИКАЦИИ ВИЧ В КЛЕТКАХ МЛЕКОПИТАЮЩИХ И У ЛЮДЕЙ | 2011 |
|
RU2593948C2 |
| ШТАММ HOMINIS IMMUNODEFICITI VIRUS (HIV-1) ВИЧ-1/РОССИЯ/(316RU) ДЛЯ ПРИГОТОВЛЕНИЯ ДИАГНОСТИЧЕСКИХ, ПРОФИЛАКТИЧЕСКИХ ПРЕПАРАТОВ И ДЛЯ ОЦЕНКИ ПРОТИВОВИРУСНОЙ АКТИВНОСТИ РАЗЛИЧНЫХ СОЕДИНЕНИЙ | 2011 |
|
RU2457244C1 |
Изобретение относится к медицине и предназначено для лечения ВИЧ-инфекции. Пациенту вводят деплетор Т-клетки, который эффективно разрушает все Т-клетки пациента. В качестве деплетора пациенту вводят моноклональное антитело, направленное против CD52, представляющее собой алемтузумаб. Изобретение позволяет осуществить подавление иммунной системы контролируемым способом. 7 з.п.ф-лы, 2 ил.
1. Способ лечения ВИЧ инфекции, включающий введение пациенту деплетора Т-клетки, который эффективно разрушает, по существу, все Т-клетки пациента, отличающийся тем, что в качестве деплетора пациенту вводят моноклональное антитело, направленное против CD52, представляющее собой алемтузумаб.
2. Способ по п.1, в котором деплетор Т-клетки вводят тотчас же после выявления ВИЧ инфекции.
3. Способ по п.1, в котором деплетор Т-клетки вводят, по существу, до тех пор, пока ВИЧ инфицированные клетки не перестанут выявляться.
4. Способ по п.1, в котором деплецию Т-клетки начинают тотчас же после выявления ВИЧ инфекции и продолжают на протяжении приблизительно 2 лет или более короткого периода, если, по существу, ВИЧ неинфицированные клетки не выявляются вскоре.
5. Способ по п.1, в котором после анти-ВИЧ терапии проводят лечение, направленное на усиление иммунной системы.
6. Способ по п.1, в котором анти-ВИЧ терапия сопровождается лечением, направленным на усиление иммунной системы.
7. Способ по п.1, дополнительно включающий введение деплетора в комбинации с или с последующим лечением G-CSF или GM-CSF.
8. Способ по п.1, включающий введение деплетора Т-клетки в комбинации с "обычной" анти-ВИЧ терапией, осуществляемой посредством монотерапии или смеси лекарственных препаратов.
| FOX C.H | |||
| et al., OKT3 and IL-2 treatment for purging of the latent HIV-1 reservoir in vivo results in selective long-lasting CD4+Т cell depletion, J Clin Immunol | |||
| Перекатываемый затвор для водоемов | 1922 |
|
SU2001A1 |
| RU 2003108885 A1, 27.08.2004 | |||
| Способ рекуперации органических растворителей | 1960 |
|
SU143779A1 |
| ПТУШКИН В.В | |||
| Роль гранулоцитарного и гранулоцитарно-макрофагального колониестимулирующих | |||
Авторы
Даты
2010-07-10—Публикация
2005-07-28—Подача