Изобретение относится к области медицины, а именно к травматологии и ортопедии, и может быть применено при лечении сосудистых поражений головки бедренной кости различной этиологии (остеохондропатия, болезнь Пертеса, дегенеративно-дистрофическое поражение тазобедренного сустава, асептический некроз головки бедренной кости на начальной стадии заболевания).
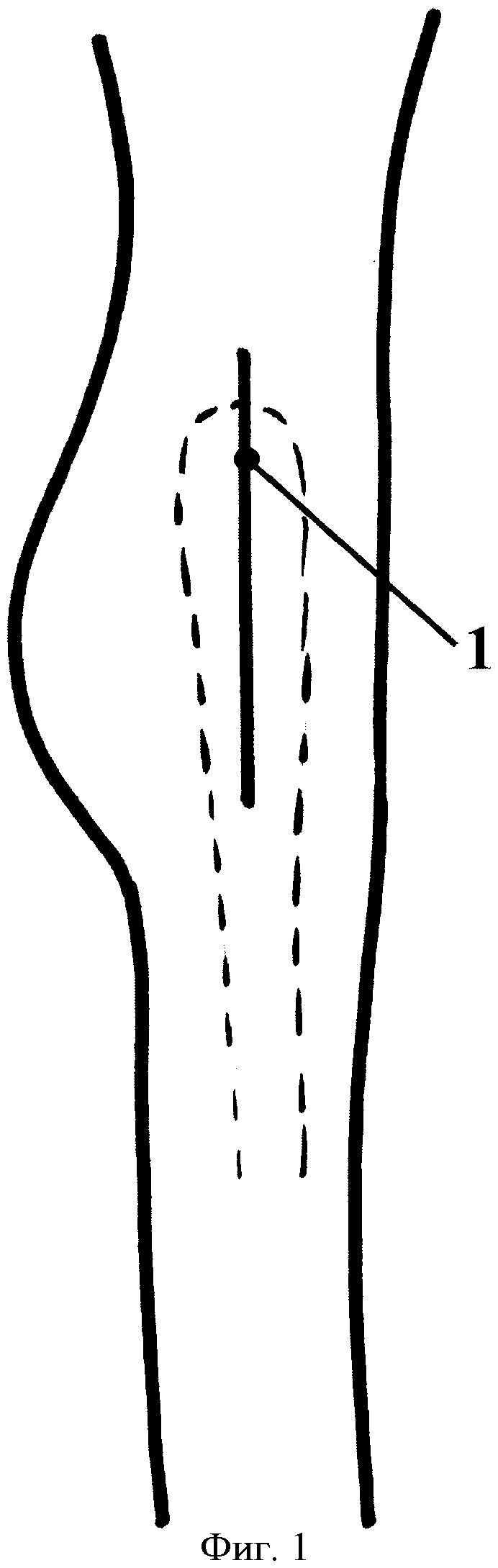
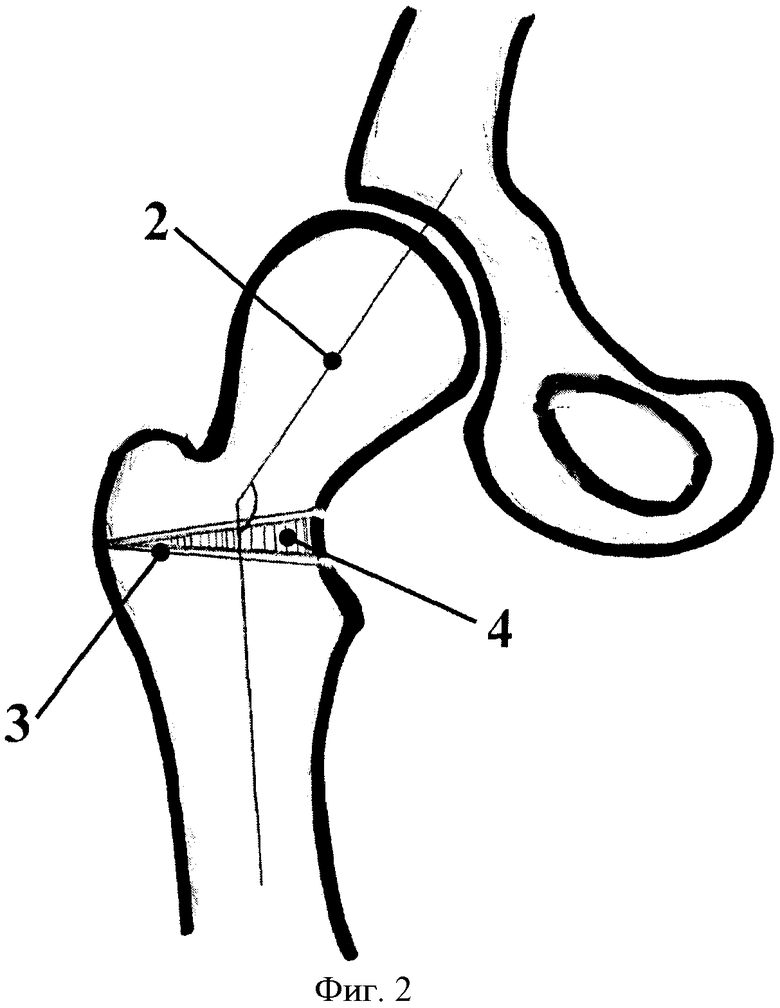
Известен способ лечения сосудистых поражений головки (болезнь Пертеса), заключающийся во внесуставной межвертельной деротационно-варизирующей остеотомии бедренной кости (Андрианов В.Л., Веселовский Ю.А., Тихоненков B.C., Садофьева В.И. //Травматология и ортопедия. - 1987, №10. - С.40-44) с целью центрации головки во впадине с последующей длительной разгрузкой оперированного сустава (до 15 месяцев). Операционный (фиг.1) по этой методике доступ 1 длиной от 16 до 22 см. Рассекаются мягкие ткани от верхушки большого вертела с продолжением дистально по оси бедра на длину пластины. Во время операции производится значительная мобилизация проксимального отдела бедра для возможности проведения деторсионно-варизирующей остеотомии бедра. Далее производится (фиг.2) на межвертельном уровне 3 клиновидная остеотомия с формированием 4 клиновидного трансплантата, при этом шеечно-диафизарный угол 2 у многих пациентов примерно составляет от 125 до 145 градусов.
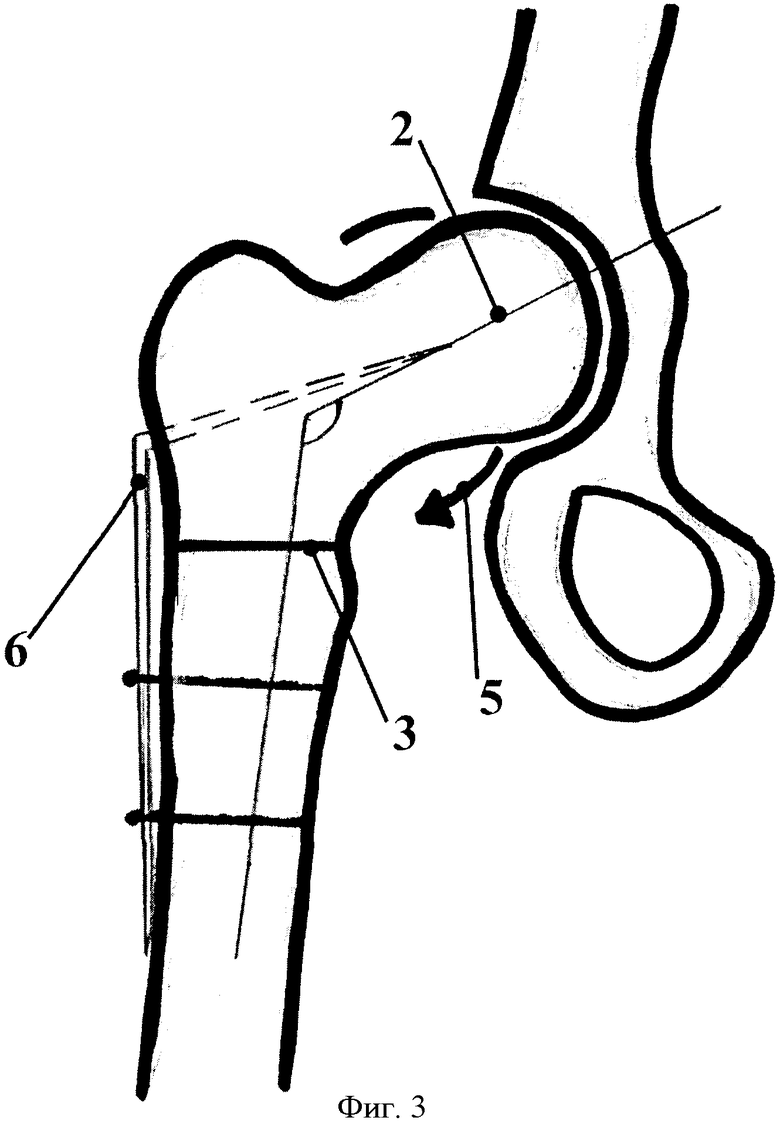
Далее, удаляя трансплантат (фиг.2) 4, происходит (фиг.3) уменьшение шеечно-диафизарного угла 2 до 110-115 градусов. Место остеотомии после удаления трансплантата выглядит следующим образом 3. Путем вращения проксимального отдела бедра по направлению стрелки 5 добиваемся угла антеверсии до 5-8 градусов с последующей фиксацией проксимального отдела бедра 6 пластиной. Срок наступления консолидации в месте остеотомии в течение 3 месяцев. Далее разгрузка сустава до 15 месяцев.
Этот способ принят за прототип.
Недостатками данного способа являются длительный срок восстановления кровоснабжения головки бедра от 14 до 16,6 месяцев (в среднем 15 месяцев); высокая травматичность: неизбежна значительная мобилизация проксимального отдела бедра, ухудшающая кровоснабжение и нарушающая его микроциркуляцию, из-за необходимости формирования ложа для места остеотомии и пластины; угроза развития ложного сустава в месте остеотомии.
Длительность восстановительного лечения связана с тем, что при подобной остеотомии между фрагментами высота регенерата и формирование сосудистой сети в нем недостаточны для обеспечения полноценной реваскуляризации головки бедра. Проводимые исследования также показали, что при длительной разгрузке сустава (Дольницкий О.В., Радомский А.А. //Травматология и ортопедия. - 1987. - №10. - С.45-48) происходит разрушение бесклеточной пластинки, увеличение размеров хондроцитов, разволокнение матрикса, что оказывает негативное влияние на трофику эпифиза головки бедра.
Задачей изобретения является повышение эффективности способа, сокращение сроков лечения, снижение травматичности операции, исключение развития ложного сустава в месте остеотомии.
Технический результат заключается в максимальном сохранении кровоснабжения проксимального отдела бедра.
Это достигается за счет того, что ложе для пластины и остеосинтез проксимального отдела бедра производятся через два разреза: один длиной 2 см в области верхушки большого вертела, второй - длиной 4 см в подвертельной области, ложе для пластины формируют над надкостнично, отслаивают надкостницу только в зоне остеотомии, после чего проводят двойную остеотомию на межподвертельном уровне, место каждой остеотомии расширяют на толщину кортикального слоя, создавая между ними расстояние, равное 1,5 см, с последующим остеосинтезом проксимального отдела бедра, при этом предварительно отмоделированную пластину по рентгенограмме для остеосинтеза вводят через разрез в области верхушки большого вертела, фиксацию проксимальной части пластины осуществляют винтами через выполненные ранее разрезы, а дистальной ее части - через два дополнительных разреза по 1,0 см под рентгенологическим контролем.
Малоинвазивная технология проведения остеотомий проксимального отдела бедренной кости с применением разрезов длиной 2,0 см и 4,0 см, отслаивание надкостницы только в месте остеотомии, формирование ложа для пластины над надкостнично, тщательное сохранение связей костной ткани проксимального отдела бедра с надкостницей и прилежащими тканями при выполнении остеотомии позволяет минимизировать травматичность оперативного вмешательства.
Проведение предложенной остеотомии бедренной кости практически позволяет добиваться в 100 % случаев сращения места остеотомии, исключить развитие ложного сустава или несращения кости в месте остеотомии в короткие сроки (срок наступления консолидации в месте остеотомии по способу-прототипу - в течение 3 месяцев, а по предлагаемому - 2 месяца).
При двойной остеотомии бедра благодаря высоте регенерата между остеотомиями в 1,5 см и, следовательно, формированию в нем развитой сосудистой сети создаются условия для обеспечения полноценной реваскуляризации головки бедра в короткие сроки.
Таким образом, использование вышеуказанных приемов проведения операции позволяет повысить эффективность лечения, сократить сроки, ликвидировать развитие осложнений после оперативного вмешательства.
Предлагаемый способ осуществляется следующим образом:
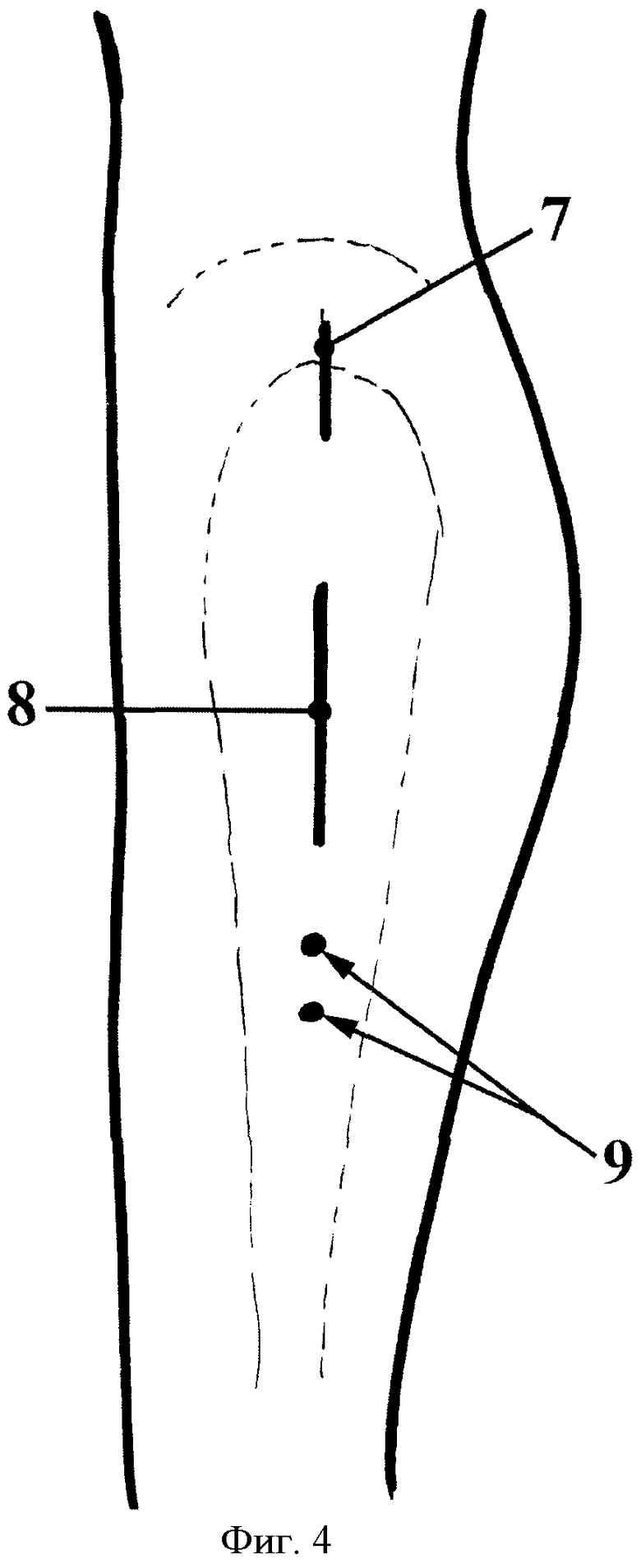
под общим обезболиванием в положении больного на боку производят разметку будущих разрезов в подвертельной области 8 и в области верхушки большого вертела 7 длиной 4,0 и 2,0 см соответственно (фиг.4).
После рассечения фасции и мышц через разрез в подвертельной области (фиг.4) 8 по наружной поверхности проксимального отдела бедра над надкостнично параллельно его длинной оси распатором проксимально и дистально формируют ложе для пластины соответственно ее длине. Надкостницу отслаивают только в зоне остеотомии.
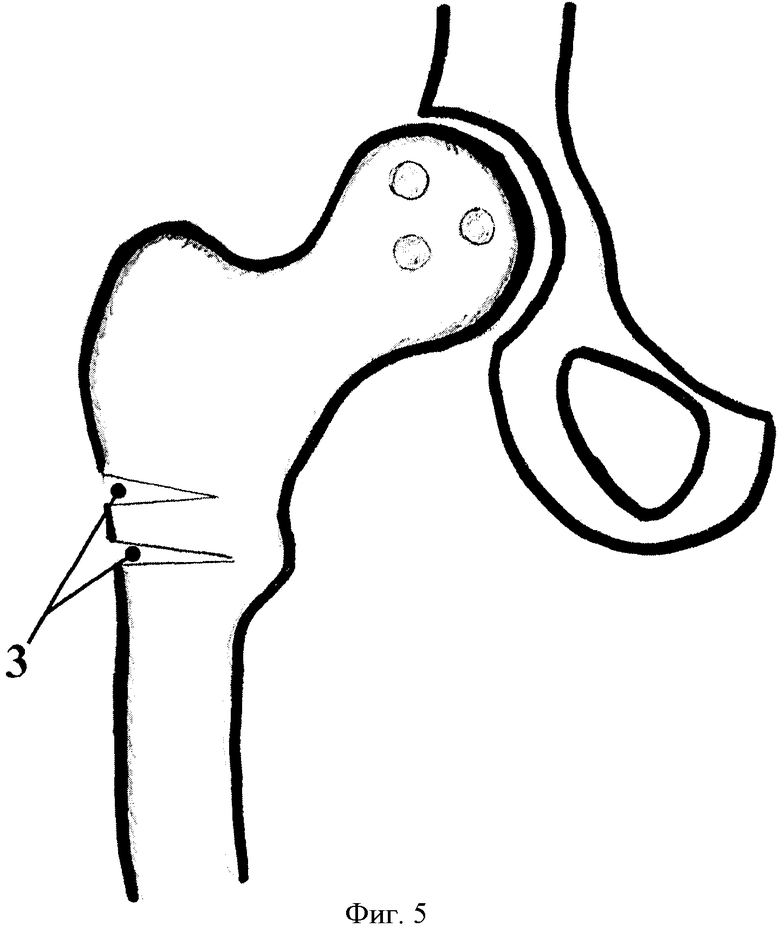
Осцилляторной пилой с шириной полотна от 1,5 до 2.0 см на межподвертельном уровне проводят двойную неполную остеотомию под рентгенологическим контролем (под контролем ЭОПа) с созданием в месте остеотомий (фиг.5) диастаза 3 на толщину кортикального слоя при расстоянии между ними, равном 1,5 см.
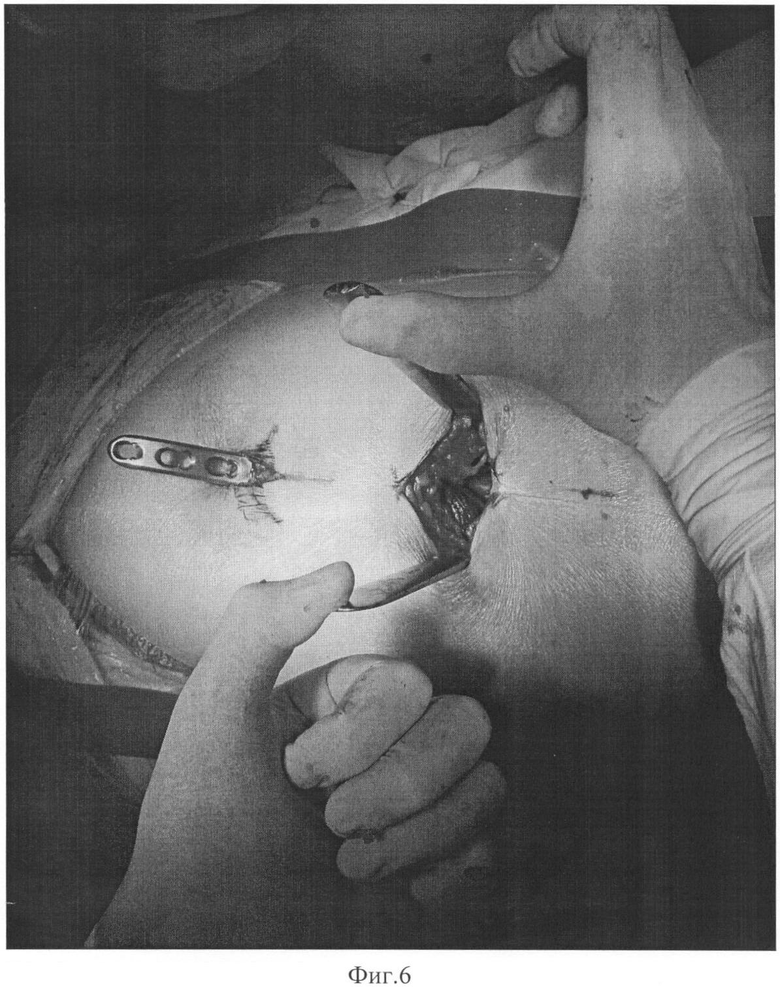
Далее пластину для остеосинтеза (фиг.6) (например, с ограниченным контактом или с угловой стабильностью), предварительно отмоделированную, вводят через разрез, выполненный в области верхушки большого вертела, укладывают ее на сформированное ложе, фиксируют ее проксимальную часть винтами к кости через ранее выполненные разрезы, а дистальную часть - через (фиг.4) 9 дополнительные разрезы по 1,0 см в под рентгенологическим контролем.
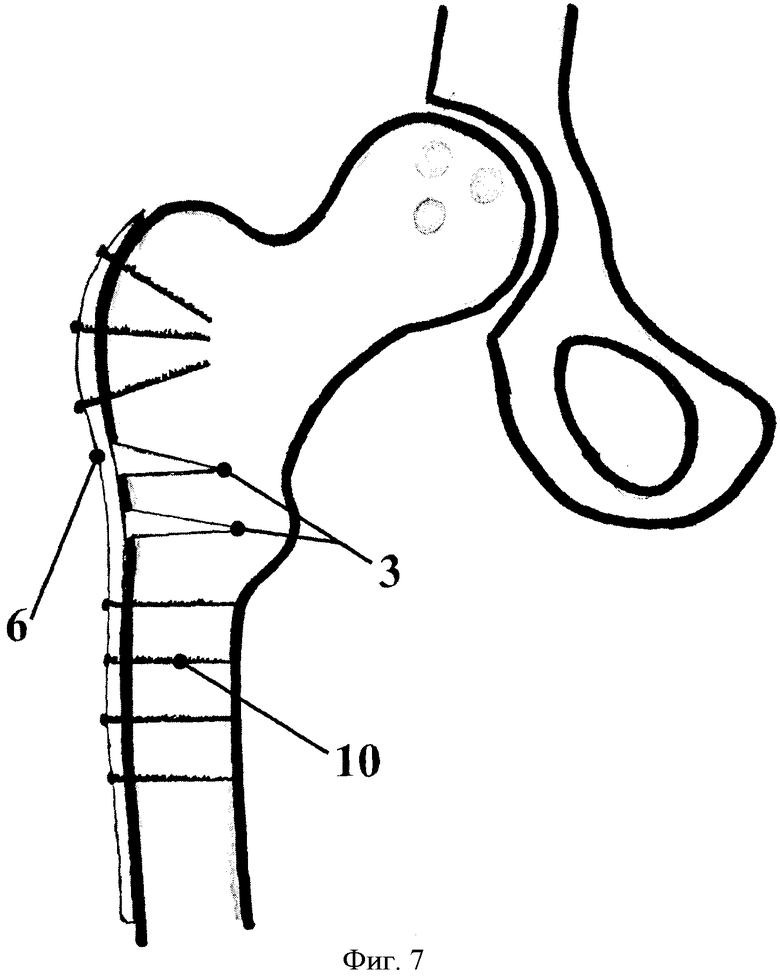
Так выглядит (фиг.7) проксимальный отдел бедра после остеотомии 3 и фиксации пластины 6 винтами 10 к костной ткани. Послойно ушивают рану с дренированием микровыпускником на сутки. Накладывают асептическую повязку. Операция может быть выполнена одномоментно с двух сторон.
Его применение позволяет сократить сроки лечения и реабилитации больных с сосудистыми поражениями головки бедра, значительно снизить вероятность развития послеоперационных осложнений, повысить лечебный эффект в связи со снижением травматичности и уменьшением длительности оперативного вмешательства, уменьшить кровопотерю при оперативном лечении, приостановить развитие разрушения головки на длительный период времени, что позволяет избежать операции тотальное эндопротезирование тазобедренного сустава в молодом возрасте.
Клинический пример.
Больной М., 52 года. И/б №10588. В результате обследования на рентгенограммах тазобедренного сустава имеются начальные признаки коксартроза. На компьютерной томограмме обнаружены признаки прогрессирующего коксартроза. Имеется кистозное перерождение головки бедренной кости на значительной площади. Больному выполнена операция по предлагаемому способу. Под общим обезболиванием в положении больного на боку произвели разметку будущих разрезов в подвертельной области и в области верхушки большого вертела длиной 4,0 и 2,0 см соответственно. После рассечения фасции и мышц через разрез в подвертельной области по наружной поверхности проксимального отдела бедра над надкостнично параллельно его длинной оси проксимально и дистально распатором сформировали ложе для пластины соответственно ее длине. Надкостницу отслаивали только в зоне остеотомии.
Осцилляторной пилой с шириной полотна 2,0 см на межподвертельном уровне провели двойную остеотомию под рентгенологическим контролем (под контролем ЭОПа) с созданием двух диастазов на толщину кортикального слоя в месте остеотомий, при расстоянии между ними, равном 1,5 см.
Далее предварительно отмоделированную пластину для остеосинтеза с угловой стабильностью ввели через разрез, выполненный в области верхушки большого вертела, фиксировали ее проксимальную часть винтами к кости через ранее выполненные разрезы, а дистальную часть - через дополнительные разрезы по 1,0 см под рентгенологическим контролем. Послойно ушили рану с дренированием микровыпускником на сутки. Асептическая повязка. Проведен курс восстановительного лечения. Ходьба с помощью костылей в течение двух месяцев после операции без нагрузки на оперированную конечность. ЛФК. Массаж. Электростимуляция. В течение двух месяцев прием препаратов (остеогенон и структум). Через год после операции конструкция удалена. Через 5 лет после операции больной не предъявляет жалоб на боли в тазобедренном суставе. Хромота отсутствует. Объем движений в тазобедренном суставе полный. На рентгенограмме разрушения головки бедра не отмечено, признаков деформации сустава, сужения суставной щели, появление кист не обнаружено. Результатом операции доволен.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ДЕФЕКТА ПРОКСИМАЛЬНОГО ОТДЕЛА БЕДРА | 2016 |
|
RU2621538C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАТОЛОГИЧЕСКОГО ВЫВИХА БЕДРА С ОСТЕОЛИЗОМ ГОЛОВКИ И ШЕЙКИ | 2003 |
|
RU2238688C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРЕЛОМА ШЕЙКИ БЕДРЕННОЙ КОСТИ, ПРЕИМУЩЕСТВЕННО У ДЕТЕЙ И ПОДРОСТКОВ (ВАРИАНТЫ) | 1994 |
|
RU2123304C1 |
| СПОСОБ РЕВАСКУЛЯРИЗАЦИИ ГОЛОВКИ БЕДРЕННОЙ КОСТИ ПРИ ЕЕ СОСУДИСТЫХ ПОРАЖЕНИЯХ | 2000 |
|
RU2195891C2 |
| СПОСОБ ЛЕЧЕНИЯ ДИСТРОФИЧЕСКИХ ПРОЦЕССОВ ГОЛОВКИ И ШЕЙКИ БЕДРЕННОЙ КОСТИ | 1997 |
|
RU2131227C1 |
| СПОСОБ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА С ИСПОЛЬЗОВАНИЕМ КОРРИГИРУЮЩЕЙ ОСТЕОТОМИИ | 2013 |
|
RU2533971C1 |
| Способ эндопротезирования тазобедренного сустава с использованием корригирующей остеотомии | 2023 |
|
RU2812329C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЕЗНИ ПЕРТЕСА У ДЕТЕЙ | 2013 |
|
RU2552701C2 |
| СПОСОБ РЕКОНСТРУКЦИИ БЕДРЕННОЙ КОСТИ ПРИ ВЫВИХЕ БЕДРА | 2010 |
|
RU2432919C1 |
| СПОСОБ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА ПРИ УГЛООБРАЗНОЙ ДЕФОРМАЦИИ ДИАФИЗА БЕДРА | 2007 |
|
RU2342912C1 |
Изобретение относится к области медицины, а именно к травматологии и ортопедии, и может быть применено при лечении сосудистых поражений головки бедренной кости различной этиологии (остеохондропатия, болезнь Пертеса, дегенеративно-дистрофическое поражение тазобедренного сустава, асептический некроз головки бедренной кости) в начальной стадии болезни, без нарушения анатомических взаимоотношений сочленяющихся поверхностей тазобедренного сустава. Ложе под пластину для остеосинтеза формируют через два разреза: первый - длиной 2 см в области верхушки большого вертела, второй - длиной 4 см в подвертельной области. Отслаивают надкостницу только в зоне остеотомии. Проводят двойную остеотомию на межподвертельном уровне. Создают в месте остеотомии диастаз на толщину кортикального слоя при расстоянии между ними, равном 1,5 см, с последующим остеосинтезом проксимального отдела бедра. При этом пластину для остеосинтеза вводят через разрез в области верхушки большого вертела. Фиксацию проксимальной части пластины осуществляют винтами через выполненные ранее разрезы, а дистальной части - через два дополнительных разреза по 1,0 см под рентгенологическим контролем. Способ позволит исключить развитие ложного сустава в месте остеотомии. 7 ил.
Способ реваскуляризации головки бедренной кости путем внесуставной остеотомии и накостного остеосинтеза, отличающийся тем, что ложе под пластину для остеосинтеза формируют через два разреза: первый длиной 2 см в области верхушки большого вертела, второй длиной 4 см в подвертельной области, отслаивают надкостницу только в зоне остеотомии, после чего проводят двойную остетомию на межподвертельном уровне, создают два диастаза в месте остетомии на толщину кортикального слоя при расстоянии между ними 1,5 см с последующим остеосинтезом проксимального отдела бедра, при этом пластину для остеосинтеза вводят через разрез в области верхушки большого вертела, фиксацию проксимальной части пластины осуществляют винтами через выполненные ранее разрезы, а дистальной части - через два дополнительных разреза по 1,0 см под рентгенологическим контролем.
| СПОСОБ РЕВАСКУЛЯРИЗАЦИИ ГОЛОВКИ БЕДРЕННОЙ КОСТИ ПРИ ЕЕ СОСУДИСТЫХ ПОРАЖЕНИЯХ | 2000 |
|
RU2195891C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЕФОРМИРУЮЩИХ АРТРОЗОАРТРИТОВ | 1998 |
|
RU2186543C2 |
| Ортопедия | |||
| Национальное руководство | |||
| - М.: ГЭОТАР - Медиа, 2008, 452-455 | |||
| Spanger J et all | |||
| "Spectrum of Schwartz-Jampel Syndrome includes meicromelic chondrodyspiasia, kyphomelic dysplasia, and Burton disease" Am.J | |||
| Med | |||
| Genet, 2000, Oct 2; 94 (4):287-295 | |||
| (Abstract). | |||
Авторы
Даты
2010-07-27—Публикация
2009-03-05—Подача