Изобретение относится к медицине, а именно к офтальмологии, конкретно к способам дакриохирургии, и может быть использовано для лечения эпифоры, в случаях, когда эпифора связана с полной или частичной непроходимостью слезоотводящих путей на уровне назального устья слезно-носового протока.
Известна группа способов лечения эпифоры основанная на антеградном зондировании и (или) интубации слезоотводящих путей.
Известен способ [1], при котором в слезно-носовой проток через одну из слезных точек вводят зонд Боумена, устанавливая его вертикально и продвигая вдоль медиальной стенки слезного мешка до упора в участок облитерации. Далее, таким же образом, вводят наконечник световода лазера и в режиме непрерывной волны на мощности 3,5 Вт коагулируют слезно-носовой проток, придав рабочему концу световода лазера направление в область наружного края носогубной складки соответствующей стороны
Известен способ [5], при котором устанавливается сообщение между нижним носовым ходом и слезным мешком с применением временного инкубатора. При этом после вскрытия слезного мешка специально изготовленный инструмент в виде зонда-трепана, внутри которого находится тупоконечный крючок, проходит слезно-носовой канал. С помощью крючка захватывают заранее введенный в нижний носовой ход проводник, соединенный с резиномарлевым интубатором, обратным движением этот комплекс выводится в рану, проводник удаляют, а проксимальный конец интубатора, достигающий купола слезного мешка, оставляют в этом положении; концами шелковой лигатуры, проведенной через стенку слезного мешка, окружающую ткань и кожу переносицы, фиксируют на марлевом валике. Швы на мышцы и кожу. Кожные швы и интубатор снимаются на 5 день. Слезные пути промывают 10%-ным раствором натрия хлорида.
Известен способ восстановления слезоотведения [4] проведением в слезные пути анатомически адекватно адаптированного жгута-пучка из капроновой нити №3-5 после предварительного зондирования слезно-носового протока зондом №3. После этого через канюлю временно проводится леска в нос для ретроградного затягивания жгута, который предварительно изготовлен таким образом, что после его введения в слезном канальце располагается петля (2 нити), в слезном мешке и слезно-носовом протоке - 8-10 нитей, 2 концевые нити выходят из ноздри. После удаления лески концы жгута закрепляются лейкопластырем на лбу и щеке. Дренаж остается в слезных путях 4 недели.
Известен способ лечения эпифоры путем образования слезоотводящих путей от слезной точки до носовой полости трансплантацией трубчатого элемента, причем слезоотводящие пути создают аутотрансплантацией вены собственной конечности диаметром 2-2,5 мм и длиной 25-30 мм. Верхний конец аутовены фиксируют у внутреннего угла глазной щели шелком 8-0 к ткани нижнего века. Нижний конец вены выходит в носовой ход [6].
Недостатками известного способа являются: дополнительная травматизация нижней конечности при заборе аутовены, возможность отторжения или рубцевания аутотрансплантанта, многоэтапность операции
Известен способ лечения эпифоры [3] путем эндоназальното (ретроградного) зондирования слезноносового протока с введением мягкоэластичных растягивающих баллонов-катетеров с замкнутой полостью. Баллон-катер через нос вводят в носослезный проток, объем баллона постепенно увеличивают введением жидкости с помощью шприца 2 раза в неделю в течение 2 месяцев, после чего баллон-катетер извлекают.
Недостатками известного способа является отсутствие серийно выпускаемых баллонов-катетеров для слезно-носового протока, угроза образования грануляций и вторичного фиброзирования из-за длительной ишемии слизистой оболочки протока, трудоемкость и длительность процедуры.
Таким образом, к основным недостаткам перечисленных способов лечения эпифоры относится необоснованная травматизация слезоотводящих путей на всем протяжении, проведение большинства манипуляций «вслепую», что осложняется образованием ложных ходов, перфорацией стенки носа, расслоением слизистой слезно-носового протока, возникновением гранулем слизистой оболочки на фоне механической или термической травмы и при длительном контакте с инородными материалами.
Наиболее близким к предлагаемому является способ лечения эпифоры путем эндоназального (ретроградного) зондирования [2] при котором используют хирургические зонды. Зонды вводят по дну полости носа до половины длины нижнего носового хода, подводят под нижнюю носовую раковину и продвигают по своду нижнего носового хода до ощущения проваливания, отогнутым концом пуговчатого зонда перфорируют препятствие в устье слезно-носового протока. Извлекают зонд обратными движениями.
Недостатками известного способа являются: проведение манипуляции «вслепую», возможность образования ложных ходов с расслоением слизистой слезно-носового протока, отсутствие диастаза краев сформированного соустья и как следствие угроза быстрого рецидива дакриостеноза.
Новая техническая задача - снижение осложнений и рецидивов, за счет создания условий для проведения операции малотравматичным способом, не требующим интубации и зондирования слезоотводящих путей, обеспечивающим визуально контролируемое устранение стеноза назального устья слезно-носового протока и профилактику рецидива дакриостеноза в раннем послеоперационном периоде.
Для решения поставленной задачи в способе лечения эпифоры, заключающемся в восстановлении проходимости носового канала, путем проведения эндоназального ретроградного зондирования, для проведения зондирования мобилизуют и переводят на время операции в медиапозицию нижнюю носовую раковину, ригидный риноскоп, соединенный с видеосистемой, проводят под передний конец нижней носовой раковины параллельно в нижний носовой ход проводят инструмент для резекции и удаления тканей из свода носового хода, которым в своде нижнего носового хода на участке от 0,5 до 1,0 см в диаметре циркулярно в проекции слезно-носового канала и до 0,5 см в вертикальной части слезно-носового протока проводят удаление слизистой оболочки и подслизистых. мягкотканых структур стенозированного участка назального устья слезно-носового протока до получения свободного зияния просвета протока, после чего ретроградно вводят в образованный диастаз тканей назальный гель.
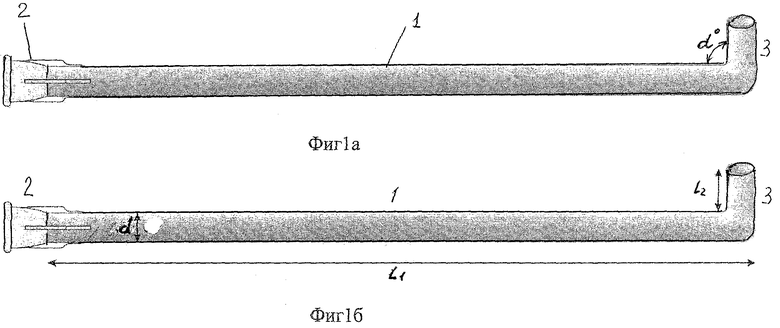
Для введения геля используют оригинальное устройство для ретроградного введения, выполненное в виде полого тела общей длиной L1=85 мм, диаметром d=4 мм с просветом 3,8 мм и концом, отогнутым под углом α=90° к оси тела трубки с длиной отогнутой части L2=5 мм Параметры устройства подобраны эмпирически и являются оптимальными для проведения манипуляции.
Способ осуществляют следующим образом.
После проведения общей или местной анестезии носовым распатором, введенным в нижний носовой ход, мобилизуют и переводят в медиапозицию нижнюю носовую раковину, Ригидный риноскоп (например, Hopkins передне-бокового видения 30-градусов, диаметром 2,7 мм, соединенный с видеосистемой) проводят под передний конец нижней носовой раковины для визуализации области назального устья слезно-носового протока. Параллельно в нижний носовой ход проводят инструмент (например, микрошейвер Stryker с диаметром фрезы 2.0 мм) для резекции и удаления тканей из свода носового хода. Под визуальным эндоскопическим контролем, эндоназально в своде нижнего носового хода на участке от 0,5 до 1,0 см в диаметре циркулярно в проекции слезно-носового канала и до 0,5 см в вертикальной части слезно-носового протока проводят удаление слизистой оболочки и подслизистых мягкотканых структур стенозированного участка назального устья слезного-носового протока до получения свободного зияния просвета протока.
В освобожденное от стенозирующих тканей назальное устье слезно-носового протока с помощью, например, упомянутого устройства для ретроградного введения, вводят назальный гель для гемостаза и профилактики рубцового стеноза в раннем послеоперационном периоде (например, рассасывающийся назальный гель по Штаммбергеру фирмы ARTHROCARE UK LTD). Нижняя носовая раковина возвращается в исходное положение.
На фиг 1 изображено устройство для ретроградного введения лекарственных средств в полость носа, которое состоит из полого продольного тела 1, на одном конце которого расположена тупоконечная канюля для шприца 2, а рабочая часть 3, расположенная на противоположном конце отогнута под углом 90, также, тело устройства имеет общую длину 85 мм, длину рабочей части 5 мм, при этом внешний диаметр канюли составляет 4 мм, а внутренний не менее 3,8 мм.
Предложенный способ операции был апробирован в МКЛПМУ ГКБ №3 г. Томска, клинической базе ГОУ ВПО СибГМУ Росздрава. Была доказана анатомическая и техническая осуществимость предложенного способа лечения эпифоры, получен ожидаемый эффект устранения патологического слезотечения.
Следующие клинические примеры демонстрируют эффективность способа.
Пример 1. Пациентка 3., 1961 года рождения обратилась в клинику в октябре 2007 года с жалобами на постоянное слезотечение из правого глаза. Пациентка больна на протяжении 5-и лет, находилась на амбулаторном лечении у офтальмолога с диагнозом дакриоцистит; дакриостеноз правого глаза. Проводилось консервативное лечение глазными каплями с временным частичным уменьшением эпифоры. При осмотре: правый глаз спокоен, веки без патологических изменений, выраженное слезостояние, слезотечение. При надавливании на область слезного мешка из слезных точек отделяется слезная жидкость. Цветная носовая проба отрицательна. При промывании слезных путей через нижнюю слезную точку жидкость в нос не проходит, истекает из верхней слезной точки. По данным компьютерной томографии орбит и придаточных пазух носа патологии не выявлено. При эндоскопическом исследовании нижнего носового хода справа визуализирована мембрана из слизистой оболочки, полностью закрывающая назальное устье слезно-носового протока, проминирующая при надавливании на область слезного мешка. Среды глаза прозрачные. Острота зрения 1.0. Левый глаз спокоен. Слезостояния нет, область слезного мешка не изменена. Диагноз: Эпифора справа (МКБ 50, Н04.2.). Произведена операция по предлагаемому способу. После проведения общей или местной анестезии носовым распатором, введенным в нижний носовой ход, мобилизавали и перевели в медиапозицию нижнюю носовую раковину. Ригидный риноскоп Hopkins передне-бокового видения 30-градусов, диаметром 2,7 мм, соединенный с видеосистемой был проведен под передний конец нижней носовой раковины для визуализации области назального устья слезно-носового протока. Параллельно в нижний носовой ход провели микрошейвер Stryker с диаметром фрезы 2.0 мм для резекции и удаления тканей из свода носового хода. Под визуальным эндоскопическим контролем эндоназально в своде нижнего носового хода на участке 0,5 см в диаметре циркулярно в проекции слезно-носового канала и до 0,5 см в вертикальной части слезно-носового протока произведено удаление слизистой оболочки и подслизистых мягкотканых структур стенозированного участка назального устья слезного-носового протока до получения свободного зияния просвета протока.
Сформированное соустье слезно-носового протока и нижний носовой ход заполнены через канюлю устройства для ретроградного введения «рассасывающимся назальным гелем по Штаммбергеру» фирмы ARTHROCARE UK LTD. Операция и послеоперационный период прошли без осложнений. На 5-й послеоперационный день после отхождения геля проходимость слезоотводящих путей восстановлена по результатам промывания и цветной носовой пробы. В послеоперационном периоде проводилась риноскопия и промывание слезных путей еженедельно (в течение 4-х недель). Через три месяца при проверке отдаленного результата операции установлено, что достигнутый успех стабилен: пациентка довольна результатом лечения, слезотечение не беспокоит. При осмотре полости носа с помощью эндоскопа видно широкое, хорошо функционирующее соустье в нижнем носовом ходе. При контрольном промывании слезных путей - свободная проходимость жидкости в нос. При контрольном осмотре через 6 месяцев носослезное соустье функционирует хорошо.
Настоящий клинический пример демонстрирует эффективность предлагаемого способа и устройства при лечении длительно существующей эпифоры.
Пример 2. Пациентка П., 1959 года рождения обратилась в клинику в марте 2008 года с жалобами на постоянное слезотечение из правого глаза. Пациентка больна на протяжении 3 месяцев, находилась на амбулаторном лечении у офтальмолога с диагнозом эпифора правого глаза. Проводилось консервативное лечение глазными каплями и промываниями слезоотводящих путей с временным частичным улучшением. При осмотре: правый глаз спокоен, веки без патологических изменений, выраженное слезостояние, слезотечение. При надавливании на область слезного мешка из слезных точек отделяется слезная жидкость. Цветная носовая проба отрицательна. При промывании слезных путей через нижнюю слезную точку жидкость в нос не проходит, истекает из верхней слезной точки. По данным компьютерной томографии орбит и придаточных пазух носа патологии не выявлено. При эндоскопического исследовании нижнего носового хода справа визуализирована гиперплазия слизистой оболочки в своде носового хода в области складки Гаснера-Бианчи, полностью закрывающая назальное устье слезно-носового протока. Среды глаза прозрачные. Острота зрения 1.0. Левый глаз спокоен, слезостояния нет, область слезного мешка не изменена. Диагноз: Эпифора справа (МКБ 10, Н04.2.). Произведена операция по предлагаемому способу. После проведения общей или местной анестезии, носовым распатором введенным в нижний носовой ход мобилизавали и перевели в медиапозицию нижнюю носовую раковину. Ригидный риноскоп Hopkins передне-бокового видения 30-градусов, диаметром 2,7 мм, соединенный с видеосистемой, был проведен под передний конец нижней носовой раковины для визуализации области назального устья слезно-носового протока. Параллельно в нижний носовой ход провели микрошейвер Stryker с диаметром фрезы 2.0 мм для резекции и удаления тканей из свода носового хода. Под визуальным эндоскопическим контролем эндоназально в своде нижнего носового хода на участке 1,0 см в диаметре циркулярно в проекции слезно-носового канала и до 0,5 см в вертикальной части слезно-носового протока произведено удаление слизистой оболочки и подслизистых мягкотканых структур стенозированного участка назального устья слезного-носового протока до получения свободного зияния просвета протока.
Сформированное соустье слезно-носового протока и нижний носовой ход заполнены через канюлю устройства для ретроградного введения «рассасывающимся назальным гелем по Штаммбергеру» фирмы ARTHROCARE UK LTD. Операция и послеоперационный период прошли без осложнений. На 7-й послеоперационный день после отхождения геля проходимость слезоотводящих путей восстановлена по результатам промывания и цветной носовой пробы. В послеоперационном периоде проводилась риноскопия и промывание слезных путей еженедельно (в течение 4-х недель). Через три месяца при проверке отдаленного результата операции установлено, что достигнутый успех стабилен: пациентка довольна результатом лечения, слезотечение не беспокоит. При осмотре полости носа с помощью эндоскопа видно широкое, хорошо функционирующее соустье носослезного протока с умеренными рубцовыми изменениями по периферии. При контрольном промывании слезных путей - свободная проходимость жидкости в нос. При контрольном осмотре через 6 месяцев носослезное соустье функционирует хорошо.
Данный пример демонстрирует эффективность предложенного способа в лечении эпифоры при начальных проявлениях дакриостеноза.
Заявляемым способом на клинической базе ГОУ ВПО СибГМУ Росздрава прооперировано 8 пациентов. Все операции прошли успешно и дали хорошие результаты. Созданная технология хирургического лечения эпифоры зарекомендовала себя эффективной, малотравматичной, обеспечивающей быструю реабилитацию пациентов.
Источники информации, использованные при составлении описания
1. Азнабаев М.Т., Азнабаев Б.М., Фаттахов Б.Т. Клявлин Р.Р. Лазерная дакриоцисториностомия. - Уфа. - 2005. - 152 с.116-118.
2. Белоглазов В.Г. Эндоназальные методы хирургического лечения нарушений проходимости слезоотводящих путей: Методические рекомендации. М., 1980, 24 с.
3. Черкунов Б.Ф. Болезни слезных органов: Монография. - Самара: ГП Перспектива, 2001. - 296 с. (140-152).
4. RU 2089142, 1997.09.10.
5. RU 2115399, 1998.07.20.
6. RU 2156119, 2000.09.20.
7. RU 2003114275, 2005.01.10.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ профилактики нарушения проходимости носослезных путей после удаления опухолей полости носа и придаточных пазух | 2016 |
|
RU2616182C1 |
| Способ лечения сужения слезоотводящих путей | 2017 |
|
RU2648874C1 |
| СПОСОБ БИКАНАЛИКУЛЯРНОГО ДРЕНИРОВАНИЯ СЛЕЗООТВОДЯЩИХ ПУТЕЙ | 2009 |
|
RU2387421C1 |
| Способ восстановления проходимости структур вертикального отдела слезоотводящих путей | 2024 |
|
RU2840706C1 |
| Способ дренирования слезоотводящих путей при облитерации устья носослезного протока | 2023 |
|
RU2806975C1 |
| Способ зондирования слезоотводящих путей при непроходимости устья носослезного протока | 2021 |
|
RU2760995C1 |
| Комбинированный эндоназальный способ хирургического лечения посттравматического дакриоцистита | 2021 |
|
RU2795960C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ПРОХОДИМОСТИ СЛЕЗНО-НОСОВОГО ПРОТОКА | 2006 |
|
RU2332174C1 |
| Способ силиконовой интубации слезоотводящих путей | 2019 |
|
RU2706381C1 |
| Набор инструментов для интубации слезоотводящих путей и способ интубации слезоотводящих путей | 2019 |
|
RU2703977C1 |
Изобретение относится к области медицины, а именно к офтальмологии и дакриохирургии, и может быть использовано в случаях, когда эпифора связана с полной или частичной непроходимостью слезоотводящих путей на уровне назального устья слезно-носового протока. Сущность способа состоит в восстановлении проходимости носового канала путем проведения ретроградного эндоназального зондирования. При этом мобилизуют и переводят на время операции в медиапозицию нижнюю носовую раковину. Ригидный риноскоп, соединенный с видеосистемой, проводят под передний конец нижней носовой раковины. Параллельно в нижний носовой ход проводят инструмент для резекции и удаления тканей из свода носового хода, которым в своде нижнего носового хода на участке от 0,5 до 1,0 см в диаметре циркулярно в проекции слезно-носового канала и до 0,5 см в вертикальной части слезно-носового протока проводят удаление слизистой оболочки и подслизистых мягкотканых структур стенозированного участка назального устья слезно-носового протока до получения свободного зияния просвета протока. После этого ретроградно вводят в образованный диастаз тканей назальный гель. Использование данного изобретения позволяет снизить количество осложнений, исключить интубацию и зондирование слезоотводящих путей, обеспечить визуально контролируемое устранение стеноза назального устья слезно-носового протока и профилактику рецидива дакриостеноза в раннем послеоперационном периоде. 1 ил.
Способ лечения эпифоры, заключающийся в восстановлении проходимости носового канала путем проведения ретроградного эндоназального зондирования, отличающийся тем, что для проведения зондирования мобилизуют и переводят на время операции в медиапозицию нижнюю носовую раковину, ригидный риноскоп, соединенный с видеосистемой, проводят под передний конец нижней носовой раковины, параллельно в нижний носовой ход проводят инструмент для резекции и удаления тканей из свода носового хода, которым в своде нижнего носового хода на участке от 0,5 до 1,0 см в диаметре циркулярно в проекции слезно-носового канала и до 0,5 см в вертикальной части слезно-носового протока проводят удаление слизистой оболочки и подслизистых мягкотканых структур стенозированного участка назального устья слезно-носового протока до получения свободного зияния просвета протока, после чего ретроградно вводят в образованный диастаз тканей назальный гель.
| БЕЛОГЛАЗОВ В.Г | |||
| Эндоназальные методы хирургического лечения нарушений проходимости слезоотводящих путей | |||
| Метод | |||
| рекомендации | |||
| - М., 1980 | |||
| СПОСОБ ЛЕЧЕНИЯ ЭПИФОРЫ | 2006 |
|
RU2305517C1 |
| RU 2156119 C2, 20.09.2000 | |||
| СПОСОБ ЛЕЧЕНИЯ НЕПРОХОДИМОСТИ СЛЕЗООТВОДЯЩИХ ПУТЕЙ | 2005 |
|
RU2294181C1 |
| ПАЛЬЧУН В.Т | |||
| и др | |||
| Болезни уха, горла, носа | |||
| - М.: Медицина, 1980, с.49-51 | |||
| ROGERS G.A | |||
| et al | |||
| Inferior meatus endoscopy and | |||
Авторы
Даты
2010-10-27—Публикация
2009-06-29—Подача