Изобретение относится к области биологии и медицины, а именно к физиологии сердечно-сосудистой системы, и может быть использовано для проведения хронических исследований по восстановлению сосудистого русла у млекопитающих животных и человека при патологиях сосудистой системы.
В настоящее время при патологических процессах в магистральных сосудах и не эффективном терапевтическом лечении врачи вынуждены проводить пластиту пораженных участков сосудов. При таких операциях используют сосудистые протезы, изготовленные из синтетических материалов.
В последние годы в медицине стало активно развиваться новое направление - регенераторная медицина, основанная на восстановлении тканей и органов за счет использовании стволовых клеток. Для успешного и управляемого использования стволовых клеток при формировании сложных пространственных структур им необходим специальный матрикс, повторяющий форму восстанавливаемой ткани. Известно, что стенка сосудов животных и человека имеет сложное, многослойное строение, основу которого составляет соединительнотканный каркас, представленный коллагеновыми волокнами. Коллагеновые структуры используют в качестве подложки для культивирования стволовых клеток. Однако создать искусственную достаточно протяженную объемную конструкцию из коллагена, повторяющую структуру сосуда, не представляется возможным.
Таким образом разработка способа, позволяющего получать соединительнотканные матриксы сосудов с сохранением их пространственной организации, является весьма актуальным.
Известен способ получения соединительнотканных каркасов сосудов путем инкубирования сосуда в специальных растворах [1]. Применение этого способа предполагает последовательное выполнение нескольких этапов:
1 - Сосуд инкубируют при постоянном встряхивании в гипотонической среде, содержащей 10 мМ TRIS (рН 8.0) в течение 48 ч при 4°С;
2 - Сосуд инкубируют при постоянном встряхивании в гипертонической среде, содержащей 1% TritonX100, 10 мМ раствор фосфатного буфера и 1,5 М раствор KCl в течение 48 ч при 4°С;
3 - Сосуд инкубируют в среде с ДНК-азой (0,2 мг/мл) и РНК-азой (0,02 мг/мл) при 37°С в течение 5 ч;
4 - Сосуд инкубируют при постоянном встряхивании в среде, содержащей 1% водный раствор SDS и 10 мМ TRIS (рН 9.0) в течение 48 ч при 24°С.
Данный способ является наиболее близким к заявляемому по технической сущности и достигаемому результату и выбран в качестве прототипа.
Недостатком способа-прототипа является использование при обработке сосудов сложных растворов, включающих протеолитические ферменты и биологически активные соединения, длительное время обработки, в процессе инкубации производят неоднократную смену температурного режима перфузии, а также используют механические воздействия на сосуд. Эти факторы увеличивают время, необходимое для получения соединительно-тканного каркаса сосуда, и увеличивают риск его повреждения.
Цель изобретения - уменьшить повреждающее воздействие на соединительнотканный каркас за счет упрощения способа и сокращения времени воздействия.
Поставленная цель достигается техническим решением, представляющим собой способ получения соединительно-тканного каркаса сосудов млекопитающих животных и человека путем перфузии сосуда 1% водными растворами SDS и Triton X100 по 60 мин каждым при температуре 26°С и скорости перфузии 20 мл/мин, а затем по 10 мин последовательно дистиллированной водой и физиологическим раствором при температуре 26°С и скорости перфузии 20 мл/мин.
Новым в предлагаемом способе является то, что для получения соединительно-тканного каркаса используют процедуру перфузии сосуда, перфузию осуществляют 1% водными растворами SDS и Triton X100 в течение 60 мин, каждым, при температуре 26°С и скорости перфузии 20 мл/мин, а затем по 10 мин дистиллированной водой и физиологическим раствором при температуре 26°С и скорости перфузии 20 мл/мин.
Действие способа основано на разобщении и вымывании клеток из обрабатываемого фрагмента сосуда с сохранением структурной и пространственной конфигурации соединительно-тканного каркаса.
В настоящее время получение соединительно-тканных каркасов органов остается длительной, сложной и дорогостоящей технологией [1]. В тоже время существуют общепринятые методы перфузии органов, основанные на пропускании через сосудистую систему органов специальных растворов, поддерживающих их жизнедеятельность. Принцип перфузии позволяет обеспечить наиболее полный контакт перфузионного раствора с клетками и другими структурами перфузируемого органа. Проведенные нами предварительные эксперименты показали, что можно подобрать скоростной и температурный режим перфузии, не повреждающий соединительнотканный каркас перфузируемого фрагмента сосуда, но обеспечивающие эффективное удаление клеточных элементов.
Существенные признаки, характеризующие изобретение, проявили в заявляемой совокупности новые свойства, явным образом не вытекающие из уровня техники в данной области и не являющиеся очевидными для специалиста.
Идентичной совокупности признаков не обнаружено при изучении патентной и научно-медицинской литературы.
Данное изобретение может быть использовано при создании пространственных биоинженерных конструкций как матрикса для трансплантации клеточного материала и при проведении исследований по созданию сосудистых трансплантатов.
Исходя из вышеизложенного, следует считать предлагаемый способ соответствующим условиям патентоспособности: «Новизна», «Изобретательский уровень», «Промышленная применимость». Изобретение будет понятно из следующего описания и приложенных к немуфигур.
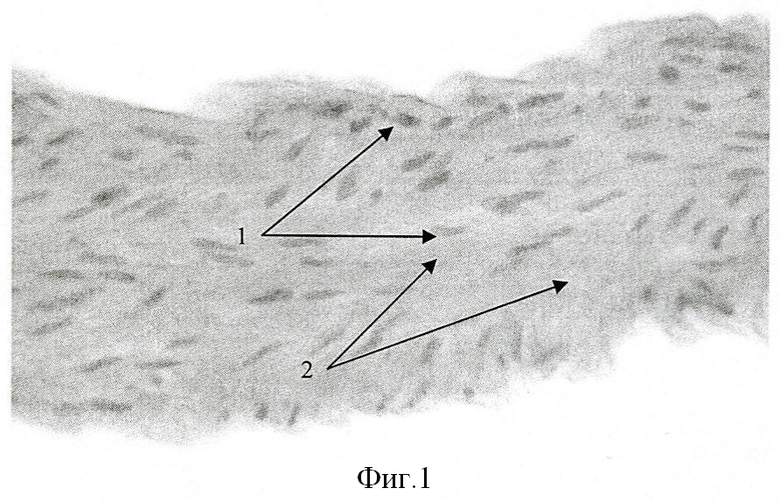
На фиг.1 представлена морфологическая картина где отражающая структуру стенки интактной брюшной аорты крысы (окраска гематоксилином и эозином, увеличение ×400), где 1 - клеточные элементы; 2 - соединительнотканные элементы.
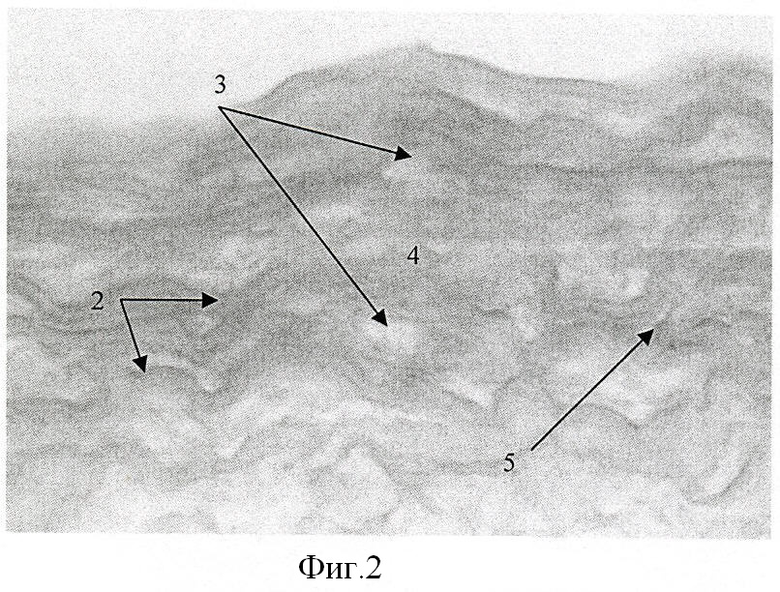
На фиг.2 представлена морфологическая картина, отражающая структуру стенки брюшной аорты крысы после обработки в соответствии с разработанным способом (окраска гематоксилином и эозином, увеличение ×400), где 2 - соединительно-тканные элементы; 3 - лакуны на месте клеточных элементов; 4 - участки гомогенизированных соединительнотканных волокон; 5. - глыбки хроматина.
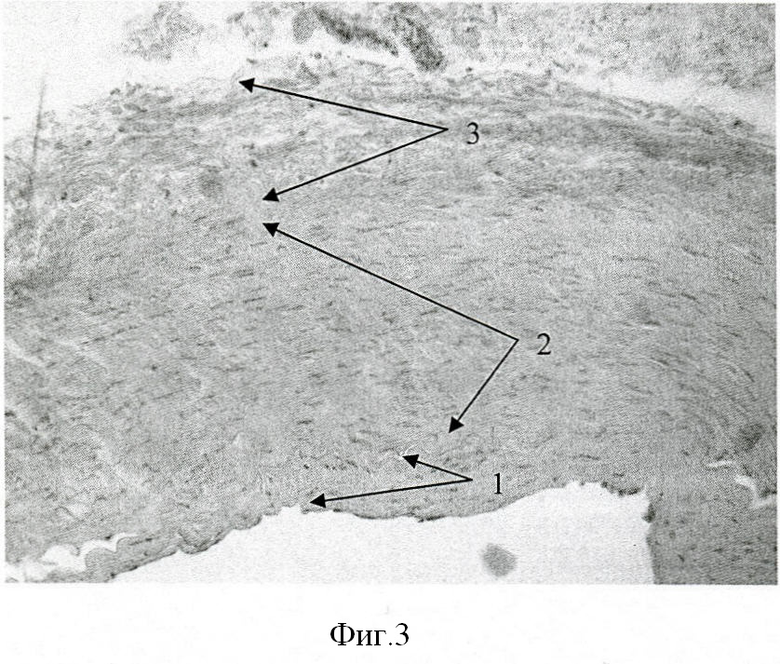
На фиг.3 представлена морфологическая картина, отражающая структуру стенки интактной a. mammara человека (окраска гематоксилином и эозином, увеличение ×400), где 1 - эндотелий; 2 - медия; 3 - адвентиция.
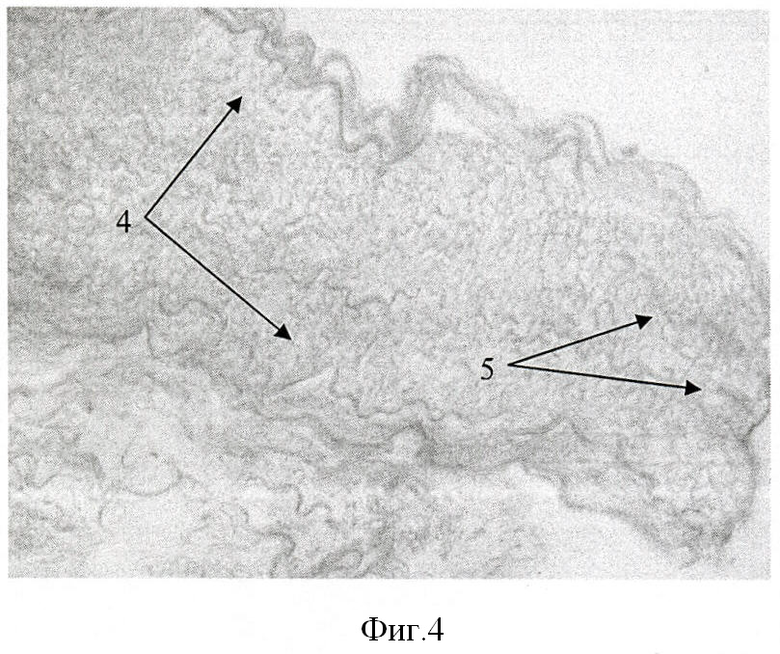
На фиг.4 представлена морфологическая картина, отражающая структуру стенки a. mammara человека после обработки в соответствии с разработанным способом (окраска гематоксилином и эозином, увеличение ×400), где 4 - соединительно-тканный каркас; 5 - участки набухания соединительнотканных волокон.
Способ осуществляется следующим образом:
Для получения соединительно-тканного каркаса сосуда используют свежевыделенный фрагмент артерии млекопитающего животного или человека. Для обработки сосуда применяют реактивы фирмы Sigma. После выделения из организма сосуд помещают в физиологический раствор и удаляют сопутствующие ткани. Затем сосуд помещают в перфузионную камеру и одним концом надевают на канюлю, после чего 10 мин отмывают сосуд от крови дистиллированной водой. Затем в течение 60 мин сосуд перфузируют 1% раствором SDS, прокачивая этот раствор с помощью перистальтического насоса со скоростью 20 мл/мин и еще 60 мин при той же скорости 1% раствором Triton X100. Далее, в течение 10 мин при той же скорости сосуд перфузируют дистиллированной водой, а затем еще 10 мин физиологическим раствором, удаляя остатки SDS и Triton X100. Все процедуры выполняют при температуре 26°С. Отмытый сосуд снимают с канюли и помещают в раствор антибиотика. После этой процедуры полученный соединительно-тканный каркас сосуда готов для использования в экспериментах или хранения при температуре +4°С.
Пример 1.
Крысу линии Вистар, весом 350-400 грамм, наркотизировали и вскрывали грудную клетку, вызывая пневмоторакс. Единым органокомплексом иссекали сердце и брюшную аорту. Выделенные органы помещали в дистиллированную воду, отпрепаровывали и отсекали брюшную аорту. Выделенный фрагмент сосуда помещали в перфузионную камеру и одним концом надевали на канюлю, удалив остатки сопутствующих тканей. Последующие 10 мин фрагмент сосуда отмывали от крови дистиллированной водой, прокачиваемой с помощью перистальтического насоса со скоростью 20 мл/мин. Затем в течение 60 мин его перфузировали 1% водным раствором SDS. Затем SDS заменяли на 1% раствор Triton X100 и перфузировали еще 60 мин при тех же условиях. Далее, в течение 10 мин фрагмент сосуда перфузировали дистиллированной водой, а затем еще 10 мин физиологическим раствором. Отмытый сосуд снимали с канюли и помещали в раствор антибиотика, приготовленный на физиологическом растворе. Все процедуры проводили при температуре 26°С.
Пример 2.
Фрагмент сосуда, полученный при проведении сосудистый операции, хранили с момента получения до обработки в растворе антибиотика при температуре +4°С (в течение 2-12 часов). Затем фрагмент сосуда (а. mammaria) помещали в дистиллированную воду и очищали от сопутствующих тканей. После этого его обрабатывали в соответствии с предлагаемым способом и использовали в дальнейших исследованиях.
Результаты применения предлагаемого способа получения соединительно-тканного каркаса сосуда крысы и человека исследовали гистохимически методом световой микроскопии на парафиновых срезах, окрашенных гематоксилином и эозином (фиг.1-4). При сопоставлении полученных гистологических препаратов видно, что если в интактном фрагменте сосуда крысы (фиг.1) наблюдается, типичное характерное для артерий слоистое строение сосудистой стенки, включающей клеточные элементы (1) и соединительно-тканные составляющие (2), то после проведения процедур, предусмотренных предлагаемым способом (фиг.2), слоистая структура стенки сосуда сохранена, но при этом полностью отсутствуют клеточные элементы. Места, занимаемые раньше клеточными элементами, видны в виде лакун (3), элементы соединительно-тканного каркаса сохранены и имеют рыхлую структуру (2), местами встречаются мелкие единичные участки гомогенизации соединительно-тканных волокон (4), а также глыбки хроматина (5), оставшиеся на месте разрушенных клеточных элементов.
При исследовании фрагмента сосуда человека (a. mammaria) видно, что стенка интактного сосуды (фиг.3) состоит из соединительно-тканного каркаса и клеточных элементов, формирующих три основных слоя: эндотелий, медию и адвентицию. После обработки фрагмента сосуда (фиг.4) ни в эндотелиальном слое, ни в меди и адвентиции нет клеточных элементов, а соединительнотканный каркас (4) имеет вид «сеточки». При этом толщина сосудистой стенки относительно равномерная. Отмечается набухание единичных соединительно-тканных волокон меди (5).
Эффективность предлагаемого способа проверена на 40 лабораторных животных и 20 интраоперационных биоптатах сосудов человека. Использование предлагаемого способа, при работе с фрагментом сосуда крысы и человека, позволяет получить соединительнотканные каркасы сосудов, свободные от клеток с неповрежденной структурой коллагеновых и эластических волокон.
ЛИТЕРАТУРА.
1. Roy S., Silacci P., Stergiopulos N. Biomechanical proprieties of decellularized porcine common carotid arteries // Am. J. Physiol. Heart Circ. Physiol. 2005. Vol.289. P.1567-1576.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПОЛУЧЕНИЯ ДЕЦЕЛЛЮЛЯРИЗИРОВАННЫХ МАТРИКСОВ ПАРЕНХИМАТОЗНЫХ ОРГАНОВ ЛАБОРАТОРНЫХ ЖИВОТНЫХ | 2016 |
|
RU2653489C2 |
| УДАЛЕНИЕ И ВОССТАНОВЛЕНИЕ СОДЕРЖАНИЯ КЛЕТОК В ОРГАНАХ И ТКАНЯХ | 2012 |
|
RU2635478C9 |
| УДАЛЕНИЕ И ВОССТАНОВЛЕНИЕ СОДЕРЖАНИЯ КЛЕТОК В ОРГАНАХ И ТКАНЯХ | 2006 |
|
RU2463081C2 |
| СПОСОБ ПОЛУЧЕНИЯ ТКАНЕСПЕЦИФИЧЕСКОГО МАТРИКСА ДЛЯ ТКАНЕВОЙ ИНЖЕНЕРИИ ПАРЕНХИМАТОЗНОГО ОРГАНА | 2013 |
|
RU2539918C1 |
| Тканеспецифический матрикс для тканевой инженерии паренхиматозного органа и способ его получения | 2016 |
|
RU2693432C2 |
| СПОСОБ ПОЛУЧЕНИЯ БЕСКЛЕТОЧНОГО МАТРИКСА ДЕРМЫ ДЛЯ ПОСЛЕДУЮЩЕЙ РЕКОНСТРУКЦИИ ОБШИРНЫХ ДЕФЕКТОВ МЯГКИХ ТКАНЕЙ | 2018 |
|
RU2704489C1 |
| СПОСОБЫ РЕЦЕЛЛЮЛЯРИЗАЦИИ ТКАНИ ИЛИ ОРГАНА ДЛЯ УЛУЧШЕНИЯ ПРИЖИВЛЕНИЯ ТРАНСПЛАНТАТА | 2011 |
|
RU2611361C2 |
| Способ получения биоинженерного трансплантата для пластики дефекта передней брюшной стенки | 2022 |
|
RU2792542C1 |
| СПОСОБ ДЕЦЕЛЛЮЛЯРИЗАЦИИ КРОВЕНОСНЫХ СОСУДОВ МАЛОГО КАЛИБРА | 2012 |
|
RU2504334C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ДЕФЕКТА ТОНКОЙ КИШКИ ПОСРЕДСТВОМ ПРИМЕНЕНИЯ АЛЛОГЕННОГО ДЕЦЕЛЛЮЛЯРИЗИРОВАННОГО БИОМАТЕРИАЛА | 2024 |
|
RU2821237C1 |
Изобретение относится к области биологии и медицины, а именно к физиологии сердечно-сосудистой системы. Для получения соединительно-тканного каркаса магистрального сосуда млекопитающих животных и человека используют 1% водный раствор SDS и 1% водный раствор Triton X100. Фрагмент сосуда закрепляют на канюле, отмывают от крови дистиллированной водой. Затем последовательно перфузируют 1% водными растворами SDS и Triton X100 при температуре 26°С и скорости перфузии 20 мл/мин. Продолжительность перфузии каждым из растворов составляет по 60 мин. Далее фрагмент сосуда последовательно по 10 мин перфузируют дистиллированной водой и физиологическим раствором при температуре 26°С и скорости перфузии 20 мл/мин. Способ позволяет получить соединительнотканный каркас магистрального сосуда с неповрежденной структурой коллагеновых и эластических волокон. 4 ил.
Способ получения соединительно-тканного каркаса магистрального сосуда млекопитающих животных и человека, заключающийся в том, что используют 1%-ный водный раствор SDS и 1%-ный водный раствор Triton X100, отличающийся тем, что фрагмент сосуда закрепляют на канюле, отмывают от крови дистиллированной водой, а затем последовательно перфузируют 1%-ными водными растворами SDS и Triton X100 при температуре 26°С и скорости перфузии 20 мл/мин, при этом продолжительность перфузии каждым из растворов составляет по 60 мин, затем фрагмент сосуда последовательно по 10 мин перфузируют дистиллированной водой и физиологическим раствором при температуре 26°С и скорости перфузии 20 мл/мин.
| ROY S | |||
| et al | |||
| Biomechanical proprieties of decellularized porcine common carotid arteries, J | |||
| Physiol | |||
| Heart Circ | |||
| Physiol., 2005, Vol.289, P.1567-1576 | |||
| СПОСОБ ПОЛУЧЕНИЯ БЕСКЛЕТОЧНОГО ДЕРМАЛЬНОГО МАТРИКСА | 2003 |
|
RU2240809C1 |
| WO 2007025233 A1, 01.03.2007 | |||
| WO 2006095342 A2, 14.09.2006 | |||
| WO 2005063316 A1, 14.07.2005 | |||
| АХМЕДОВ Ш.Д | |||
| и др | |||
| Использование бесклеточного матрикса для формирования новых | |||
Авторы
Даты
2010-12-27—Публикация
2009-07-27—Подача