Предлагаемое изобретение относится к медицине и может быть использовано в пародонтологии и хирургической стоматологии, челюстно-лицевой хирургии и других медицинских специальностях для прогнозирования восстановления тканей в результате воспалительных, воспалительно-деструктивных и гнойно-воспалительных процессов.
Заживление тканей включает первым своим этапом воспалительный ответ, следующий немедленно после любого повреждения или инфицирования. Он проявляется фагоцитозом бактерий, уничтожением погибших клеток и тканевого детрита, в результате чего участвующие в этом ответе клетки-фагоциты погибают. Согласно принятым научным установкам формирование тканевых структур в участке регенерации происходит за счет малодифференцированных клеток, находящихся в тканях [1].
Известна прогностическая ценность степени противомикробной активности фагоцитов [3], когда восстановление тканевых структур прогнозируют путем подсчета числа погибших нейтрофилов, которые были фагоцитированы (поглощены) макрофагами.
Однако уменьшение в очаге воспаления нейтрофилов не связано с началом заживления.
Известен процесс формирования внеклеточных ловушек из нейтрофильных гранулоцитов на поверхности десневого эпителия и в экссудате зубодесневой борозды/пародонтального кармана [4], бактерицидная способность которых обусловлена высвобождением внутреннего содержимого клеток в межклеточное пространство и уничтожением рассеянных в тканях бактерий. При этом процесс формирования ловушек отождествляют с массовой гибелью нейтрофилов в тканях, считая их роль выполненной, что, по мнению авторов, минимизирует тканевое повреждение.
Однако значение такого проявления защиты организма от инфекции с целью прогнозирования регенерации тканей и подбора адекватных лечебных подходов не рассматривается.
Известно, что нейтрофилы крови человека в искусственных условиях эксперимента in vitro могут превращаться в клетки макрофаги и другие клетки соединительной ткани [2], что является наиболее близким заявляемому способу.
Вместе с тем, ничего не известно о клеточных превращениях в организме человека в процессе репаративной регенерации тканей и о прогностической ценности подсчета преобразованных клеток для применения такого подхода в индивидуальном выборе лечения.
Задачами настоящего изобретения являются определение потенциальной возможности поврежденных тканей к репаративной регенерации, индивидуализация выбора лечения, устранение риска развития осложнений и рецидивов, сокращение сроков реабилитации.
Сущность предлагаемого изобретения заключается в оценке цитограммы из поврежденных тканей, в которой подсчитывают количество трансформированных нейтрофильных гранулоцитов (ТНГ): увеличенных в размерах с дефрагментацией ядер и деконденсацией хроматина при сохраненной клеточной мембране, с разрывом оболочки и выбросом в межклеточное пространство клеточного содержимого, обособленные ядра без цитоплазмы с перемычками между фрагментами и без них - голоядерные элементы, мелкие сегментоядерные клетки с интенсивной базофилией - «сжатые» формы. При наличии в цитограмме до 20% ТНГ больному назначают трансплантацию аутологичной васкулярно-стромальноклеточной фракции; при содержании в цитограмме 20%-50% ТНГ осуществляют комплексное лечение по общепринятой схеме с последующей реабилитацией больного под динамическим контролем состояния пародонта; а при наличии ТНГ свыше 50% прогнозируют благоприятный исход при одноэтапном традиционном лечении.
Техническим результатом изобретения является увеличение эффективности лечения воспалительных, воспалительно-деструктивных и гнойно-воспалительных заболеваний за счет возможности объективного выбора лечебной тактики, что позволит качественно улучшить эффективность проведенного лечения до 95-98%, сократить расходы на необоснованное лечение и препараты, сократить сроки реабилитации почти в 3 раза, надежно предупредить рецидивы за счет повышения толерантности регенерированных структур к патогенным факторам.
Способ осуществляют следующим образом. Полость рта споласкивают в течение 3 минут 0.9%-ным изотоническим раствором, поверхность десен промокают марлевым тампоном, десны изолируют адсорбционными валиками и слегка высушивают воздухом, через 10 минут с помощью стоматологического экскаватора или гладилки, из пародонтальных карманов и с поверхности десен, делают соскобы, нанося биологические жидкости на стерильное предметное стекло. Через 1 час высыхания на воздухе на стекло последовательно с помощью пипетки наносят фиксатор Мая-Грюнвальда на 3 минуты, после смывают его проточной водой и на 5 минут наносят краску Романовского-Гимзы. После смывания краски со стекла проточной и дистиллированной водой цитологический препарат высыхает, после чего его просматривают в световом микроскопе при увеличениях ×10 и ×40. Подсчет ТНГ и определение их размеров производят визуально или с помощью градуированной сетки в программе ScopePhoto© 2.4.7 (2006) не менее чем в 10 полях зрения цитологического препарата. При этом выявляют увеличенные в размерах ТНГ с дефрагментацией ядер и деконденсацией хроматина при сохраненной клеточной мембране, с разрывом оболочки и выбросом в межклеточное пространство клеточного содержимого, обособленные ядра без цитоплазмы с перемычками или без них - голоядерные элементы, мелкие клетки с интенсивной базофилией - «сжатые» формы. При наличии в цитограмме до 20% ТНГ (от общего числа клеточных форм) больному назначают трансплантацию аутологичной васкулярно-стромальноклеточной фракции (лечение с индуктивной направленностью); при содержании в цитограмме 20%-50% ТНГ применяют комплексное лечение по общепринятой схеме с последующей реабилитацией больного под динамическим контролем состояния пародонта; а при наличии ТНГ свыше 50% прогнозируют благоприятный исход при одноэтапном традиционном лечении.
Способ апробирован в клинике на 160 пациентах с хроническим генерализованным развившимся пародонтитом разных возрастов и в сочетании с различной соматической патологией.
Нижеследующие примеры иллюстрируют настоящее изобретение.
Пример 1. Пациент К., 37 лет, обратился в Краснодарский Центр пародонтологии и дентальной имплантации, где был диагностирован хронический генерализованный пародонтит тяжелой степени (потеря зубодесневого прикрепления до 80%), стадия абсцедирования. Из анамнеза - в течение 8 лет страдает гипертонической болезнью, 3 года назад перенес острое нарушение мозгового кровообращения. Постоянно принимает гипотензивные препараты. Первые симптомы заболевания пародонта (кровоточивость десен при чистке зубов и приеме жесткой пищи) появились 15 лет назад, к специалистам не обращался.
В момент обращения пациент жаловался на кровоточивость, отечность и боли в зубах и деснах, запах изо рта, подвижность зубов и смещение (горизонтальное и вертикальное) их в зубном ряду, периодическое появление гноетечения из десен.
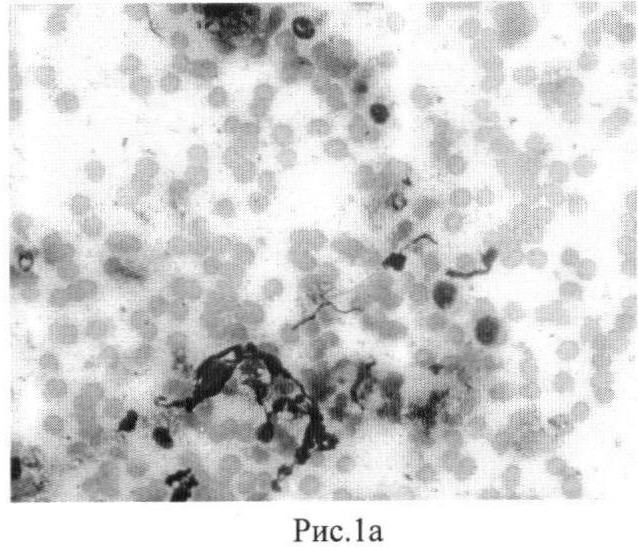
В цитограмме до начала лечения только 8% нейтрофильных гранулоцитов (от числа всех определяемых клеточных элементов) были в состоянии трансформации: увеличены в размерах, имели дефрагментированные ядра и деконденсированный хроматин при сохранении клеточной мембраны, с разрывом клеточной мембраны и выбросом клеточного содержимого в окружающие ткани (рис.1а). Голоядерные элементы (обособленные ядра нейтрофилов без цитоплазмы) и мелкие сегментированные клетки с интенсивной базофилией - «сжатые» формы в цитограмме не определялись. Такая картина демонстрирует сниженные потенции организма к регенерации потерянных структур пародонта и диктует необходимость применения данному больному клеточной терапии (индуктивная направленность лечения) на этапе хирургического лечения.
После объективного клинико-рентгенологического обследования больному было проведено поквадрантное регенеративное хирургическое лечение с индуктивной направленностью - аутотрансплантация васкулярно-стромальноклеточной фракции (по патенту RU 2320285, 27.03.08 г.).
Швы удаляли на 14-е сутки. Во всех участках зубного ряда отмечали формирование регенерата тканей пародонта и начало его прикрепления к корням зубов.
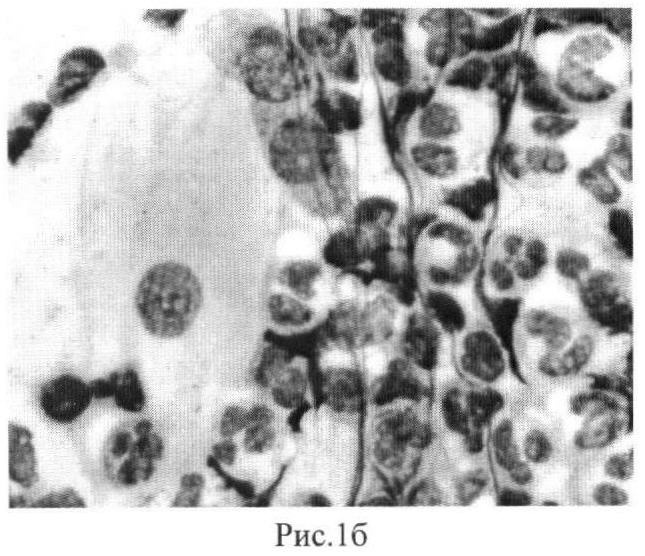
В цитограмме с поверхности регенерированной ткани в периоде формирования зубодесневого прикрепления, как результат трансформации нейтрофильных гранулоцитов, наблюдали появление клеток соединительной ткани - гистиоцитов, моноцитоидных и фибробластических элементов (рис.1б). В ткани регенерата наблюдали активный процесс продолжающейся трансформации нейтрофильных гранулоцитов: рост фрагментов ядер при сохраненной клеточной мембране, слияние ядер, обособление ядер при лизисе цитоплазмы с перемычками между фрагментами - голоядерные элементы, формирование массы новых клеточных форм, характерных для нормальной соединительной ткани, включая образование гигантских клеток регенерата. В нескольких полях зрения цитограммы определяли мелкие сегментоядерные клетки с интенсивной базофилией - «сжатые» формы.
Через 1.5 месяца после хирургического лечения процессы восстановления тканей пародонта активно продолжались. Через 6 месяцев после лечения пациент жалоб не предъявлял, пародонтальные карманы отсутствовали, подвижность зубов определялась в пределах нормальных значений. В течение последующих 2 лет пациент жалоб не предъявлял, рецидивов не отмечено, зарегистрирован дополнительный рост тканей опорного аппарата еще на 20%, сформировались межзубные десневые сосочки. Общий прирост тканей пародонта составил 5.8±2.4 мм, что трактуется как получение высокого клинического результата. Необходимость в назначении каких-либо медикаментов или проведении дополнительных врачебных мероприятий в периоде диспансерного наблюдения отсутствовала.
Таким образом, по цитограмме до лечения, показавшей низкую степень реактивности организма, было выбрано и проведено адекватное для данного больного лечение с индуктивной направленностью, которое дало высокий клинический результат. Традиционно используемое лечение у подобных больных дает лишь кратковременный эффект без восстановления потерянных структур пародонта.
Пример 2. Пациентка Е., 44 года, обратилась в Краснодарский Центр пародонтологии и дентальной имплантации, где был диагностирован хронический генерализованный развившийся пародонтит. Считает себя соматически здоровой. Первые симптомы заболевания пародонта (кровоточивость десен при чистке зубов) появились 20 лет назад, неоднократно медикаментозно «лечила десны» у стоматолога, отмечает ухудшение состояния зубов в последние несколько лет. В момент обращения жаловалась на эстетический недостаток из-за оголения корней зубов, отечность и частые боли в деснах, недавно появившуюся подвижность зубов и гноетечение.
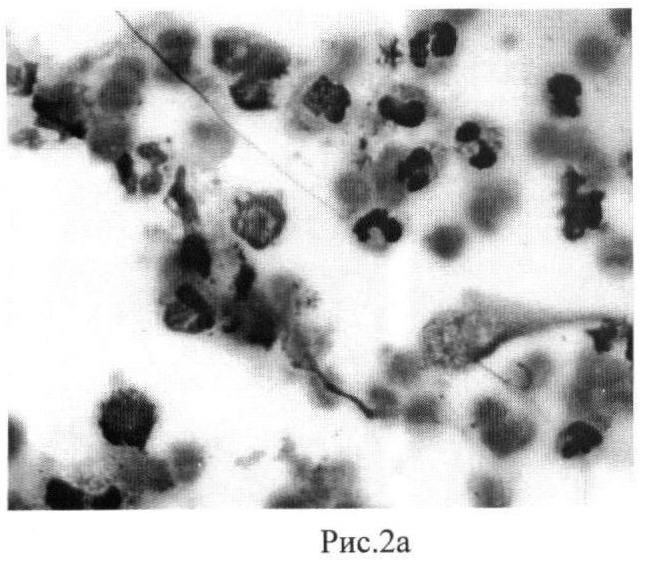
В цитограмме до лечения около 50% нейтрофильных гранулоцитов (от числа всех клеточных элементов) были трансформированы. Клетки увеличивались в размерах, имели деконденсированный хроматин и дефрагментированные ядра как при сохраненной клеточной мембране, так и с ее разрывом, освобождая клеточное содержимое в окружающую ткань, наблюдали процесс обособления ядер нейтрофилов при растворении цитоплазмы вокруг них - голоядерные элементы, мелкие сегментоядерные элементы с интенсивной базофилией («сжатые формы») (рис.2а). Цитологическая картина демонстрирует умеренные потенции организма к регенерации потерянных структур пародонта, что позволяет выбрать для такого случая комплексное лечение по общепринятой схеме под динамическим контролем состояния пародонта.
После проведения местного медикаментозного противовоспалительного и антимикробного лечения пациентке была проведена хирургическая регенерация тканей с использованием барьерной мембраны (по патенту RU 2253387, 10.06.2005 г.).
На 14-е сутки сняты швы, на 21-е сутки удалены мембраны. Во всех участках зубного ряда под мембранами отмечали формирование рыхлого регенерата - молодой грануляционной ткани, которая не имела прикрепления к корням зубов.
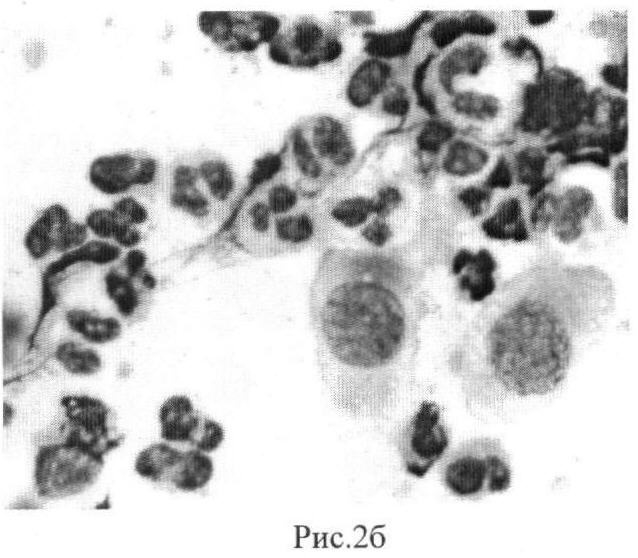
В цитограмме с поверхности регенерированной ткани наблюдали трансформацию нейтрофильных гранулоцитов в клетки соединительной ткани с нежно-сетчатыми крупными ядрами с несколькими нуклеолами и большим количеством цитоплазмы: появилось большое количество гистиоцитов, моноцитоидных и фибробластических элементов (рис.2б). Кроме того, продолжался активный процесс трансформации увеличенных в размерах нейтрофильных гранулоцитов: рост фрагментов ядер при сохраненной клеточной мембране, обособление ядер при лизисе цитоплазмы с перемычками между фрагментами и без них - голоядерные элементы, множественные слияния голоядерных элементов, формирование возле них новой цитоплазмы.
С 21-х суток до 2 месяцев осуществляли динамический контроль состояния пародонта: с кратностью 1 раз в неделю пациентке проводилось профессиональное очищение корней зубов от микробного налета. Через 2 месяца постепенно созревающая ткань регенерата приросла к поверхностям корней зубов без остаточных пародонтальных карманов.
Через 6 месяцев после лечения пациентка жалоб не предъявляла, однако состояние гигиены рта заметно ухудшилось, в некоторых оперированных участках вновь появились признаки воспаления десен. Проведено аппаратурное удаление микробного налета и мероприятия по повышению уровня мотивации пациентки; кратность диспансерных осмотров была увеличена до 4 раз в году. Отмечалась нормализация функции опорного аппарата зубов, подвижность зубов - в пределах физиологической. В течение последующих 2 лет пациентка жалоб не предъявляла, рецидивов не отмечено, зарегистрирован дополнительный рост тканей опорного аппарата в пределах 5%, частично сформировались межзубные десневые сосочки. Общий прирост тканей пародонта составил 4.3±1.1 мм. В качестве мероприятий по реабилитации зубочелюстного аппарата пациентке установлены зубные имплантаты, изготовлена размыкающая акриловая шина для ночного использования, а также рекомендовано 10 дней в месяце использовать для полосканий рта 0.05% раствор хлоргексидина, диспансерное наблюдение 1 раз в полгода для контроля состояния пародонта.
Таким образом, по цитограмме до лечения, показавшей среднюю степень реактивности организма, было выбрано и проведено оптимальное для данной больной комплексное лечение с последующими реабилитационными мероприятиями и динамическим контролем состояния пародонта, что дало хороший клинический результат.
Пример 3. Пациентка П., 54 года, с диагнозом: хронический генерализованный развившийся пародонтит. В анамнезе - хронический неспецифический энтероколит в течение 20 лет, лапароскопическая холецистэктомия 8 лет назад. Первые признаки заболевания пародонта отметила 25 лет назад, по поводу которого наблюдалась у стоматолога, где получала только симптоматическое медикаментозное лечение.
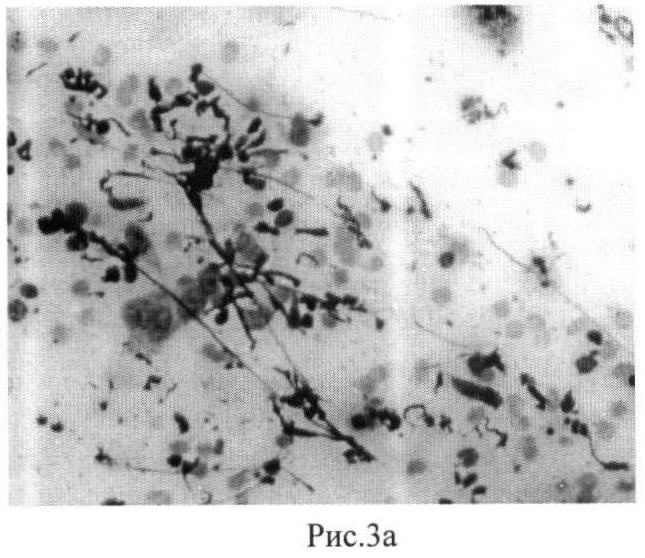
В цитограмме до лечения более 60% нейтрофильных гранулоцитов (от числа всех клеточных элементов) были трансформированы. Большое количество клеток имело деконденсированный хроматин и дефрагментированные ядра с разрывом клеточных мембран и освобождением клеточного содержимого в окружающую ткань, наблюдали процесс обособления ядер нейтрофилов при растворении цитоплазмы вокруг них - голоядерные элементы, мелкие сегментоядерные элементы с интенсивной базофилией («сжатые формы») (рис.3а). Цитологическая картина демонстрирует высокие потенции организма к регенерации потерянных структур пародонта, что позволяет выбрать для такого случая одноэтапное традиционное лечение.
После местной противовоспалительной терапии пациентке проведено хирургическое лечение тканей пародонта - лоскутные операции. На 14-е сутки швы удалены. К 21 суткам произошло заживление тканей пародонта без остаточных пародонтальных карманов.
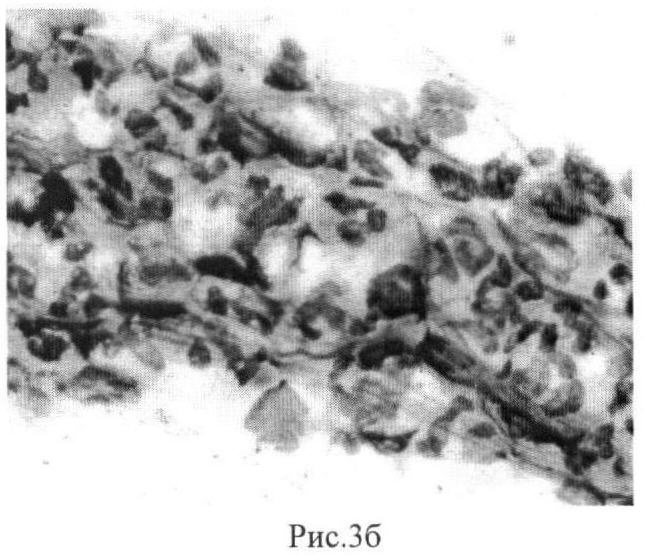
В цитограмме наблюдали результат трансформации нейтрофильных гранулоцитов в клетки соединительной ткани - гистиоциты, моноцитоидные и фибробластические элементы (рис.3б). Кроме того, на фоне плотно сформированного межклеточного матрикса продолжался процесс трансформации нейтрофильных гранулоцитов: рост фрагментов ядер при сохраненной клеточной мембране и с ее разрывом, обособление ядер при лизисе цитоплазмы - голоядерные элементы, их рост и агломерация ядерного материала, мелкие сегментоядерные клетки с интенсивной базофилией, слияние клеточных форм, большое количество мононуклеаров и фибробластов.
Через 6 месяцев после лечения пациентка жалоб не предъявляла, необходимости в назначении дополнительных врачебных мероприятий не возникло. Отмечалась нормализация функции опорного аппарата зубов, подвижность зубов - в пределах физиологической. В течение последующих 2 лет пациентка жалоб не предъявляла, рецидивов не зарегистрировано.
Таким образом, по цитограмме до лечения, показавшей высокую степень реактивности организма, было выбрано и проведено оптимальное для данной больной одноэтапное традиционное лечение, что дало хороший клинический результат.
Таким образом, полученные результаты демонстрируют целесообразность применения предлагаемого способа прогнозирования потенциальных возможностей организма к восстановлению потерянных структур, помогая оптимизировать и индивидуализировать лечебные подходы с достижением оптимальных долгосрочных клинических результатов.
Клинические и цитологические результаты показали, что уже в периоде обследования возможно легко и объективно выбрать основной метод лечения больного, не предлагая ненужные в его случае манипуляции при достижении эффективных клинических результатов. Анализ цитограмм с целью определения потенций организма конкретного больного к регенерации поврежденных тканей позволяет с высокой степенью объективности подобрать необходимое лечение, что существенно повышает его эффективность, без выполнения ненужных и, порой, дорогостоящих процедур. Это позволяет также значительно сократить сроки лечения.
Способ прост, легко воспроизводим, не требует существенных материальных затрат и привлечения дополнительного персонала, экономичен, способен обеспечить надежность результатов лечения при сокращении его сроков и может быть широко применен в практической медицине.
Список литературы
1. Данилов Р.К. Руководство по гистологии. 2Т. С-Пб.: СпецЛит., 2001; 730 с.
2. Araki H., Katayama N., Yamashita Y., et al. Reprogramming of human postmitotic neutrophils into macrophages by growth factors. Blood 2004; 103, 2973-2980.
3. Silva M.T., do Vale A., dos Santos N.M. Secondary necrosis in multicellular animals: an outcome of apoptosis with pathogenic implications. Apoptosis 2008; 13:463-482.
4. Vitkov L., Klappacher M., Hannig M., Krautgartner W.D. Extracellular neutrophil traps in periodontitis. J Periodont Res 2009; 44: 664-672.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ВОССТАНОВЛЕНИЯ КОСТИ АЛЬВЕОЛЯРНОГО ГРЕБНЯ ЧЕЛЮСТИ И ТКАНЕЙ ПАРОДОНТА С РЕДУЦИРОВАННЫМ РЕГЕНЕРАТОРНЫМ ПОТЕНЦИАЛОМ | 2006 |
|
RU2320285C2 |
| СПОСОБ ПРЕДУПРЕЖДЕНИЯ РАЗВИТИЯ ВОСПАЛИТЕЛЬНО-ДЕСТРУКТИВНЫХ ПРОЦЕССОВ В КОСТНЫХ И МЯГКИХ БИОЛОГИЧЕСКИХ ТКАНЯХ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ | 2004 |
|
RU2253387C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ ВОСПАЛИТЕЛЬНОГО ПРОЦЕССА ГНОЙНЫХ РАН ПОД ФИЗИОТЕРАПЕВТИЧЕСКИМ ВОЗДЕЙСТВИЕМ | 2013 |
|
RU2530630C1 |
| СПОСОБ КОМПЛЕКСНОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ВОСПАЛИТЕЛЬНЫМИ ЗАБОЛЕВАНИЯМИ ПАРОДОНТА | 2016 |
|
RU2624867C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРИИМПЛАНТИТА | 1998 |
|
RU2144329C1 |
| СПОСОБ КОМПЛЕКСНОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ВОСПАЛИТЕЛЬНЫМИ ЗАБОЛЕВАНИЯМИ ПАРОДОНТА | 2015 |
|
RU2605260C1 |
| Способ лечения пародонтита | 1988 |
|
SU1821198A1 |
| СПОСОБ ОЦЕНКИ СОСТОЯНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ЖЕЛУДКА У ДЕТЕЙ | 2011 |
|
RU2469324C1 |
| СПОСОБ ЛЕЧЕНИЯ ВОСПАЛИТЕЛЬНЫХ И ВОСПАЛИТЕЛЬНО-ДЕСТРУКТИВНЫХ ЗАБОЛЕВАНИЙ ПАРОДОНТА | 2002 |
|
RU2223088C1 |
| СПОСОБ ЗАБОРА ДЕСНЕВОЙ ЖИДКОСТИ | 2007 |
|
RU2342956C1 |
Изобретение относится к медицине и может быть использовано в пародонтологии, хирургической стоматологии и челюстно-лицевой хирургии. Для прогнозирования репаративной регенерации и лечения тканей пародонта выявляют состояние клеток фагоцитарной системы и формирование тканевых структур. В соскобе с поверхности десен и в содержимом пародонтальных карманов осуществляют учет трансформированных нейтрофильных гранулоцитов (ТНГ): увеличенных в размерах с дефрагментацией ядер и деконденсацией хроматина при сохраненной клеточной мембране, с разрывом оболочки и выбросом в межклеточное пространство клеточного содержимого, обособленных ядер без цитоплазмы с перемычками между фрагментами и без них - голоядерные элементы, мелких сегментоядерных клеток с интенсивной базофилией - «сжатые» формы. При наличии в цитограмме до 20% ТНГ больному назначают трансплантацию аутологичной васкулярно-стромальноклеточной фракции. При содержании в цитограмме 20%-50% ТНГ осуществляют комплексное лечение по общепринятой схеме с последующей реабилитацией зубочелюстного аппарата под динамическим контролем состояния пародонта. При наличии ТНГ свыше 50% прогнозируют благоприятный исход при одноэтапном традиционном лечении. Способ позволяет повысить эффективность лечения воспалительных, воспалительно-деструктивных и гнойно-воспалительных заболеваний. 6 ил.
Способ прогнозирования репаративной регенерации и лечения тканей пародонта, включающий цитологическое выявление состояния клеток фагоцитарной системы и формирования тканевых структур, отличающийся тем, что в соскобе с поверхности десен и в содержимом пародонтальных карманов осуществляют учет трансформированных нейтрофильных гранулоцитов (ТНГ), увеличенных в размерах с дефрагментацией ядер и деконденсацией хроматина при сохраненной клеточной мембране, с разрывом оболочки и выбросом в межклеточное пространство клеточного содержимого, обособленных ядер без цитоплазмы с перемычками между фрагментами и без них - голоядерные элементы, мелких сегментоядерных клеток с интенсивной базофилией - «сжатые» формы, и при наличии в цитограмме до 20% ТНГ больному назначают трансплантацию аутологичной васкулярно-стромальноклеточной фракции, при содержании в цитограмме 20-50% ТНГ осуществляют комплексное лечение по общепринятой схеме с последующей реабилитацией зубочелюстного аппарата под динамическим контролем состояния пародонта, а при наличии ТНГ свыше 50% прогнозируют благоприятный исход при одноэтапном традиционном лечении.
| ПЕРОВА М.Д | |||
| Биологические механизмы репаративной регенерации тканей пародонта, Новое в стоматологии, 2001, №8, с.62-70 | |||
| СПОСОБ ЗАБОРА ДЕСНЕВОЙ ЖИДКОСТИ | 2007 |
|
RU2342956C1 |
| ПЕРОВА М.Д | |||
| Ткани пародонта: норма, патология, пути восстановления | |||
| - М.: Триада Лтд., 2005, с.169-282 | |||
| ПЕРОВА М.Д | |||
| и др | |||
| Новый взгляд на развитие и репарацию повреждений тканей пародонта с позиций | |||
Авторы
Даты
2011-03-27—Публикация
2010-01-25—Подача