Изобретение относится к медицине, а именно к способам наложения ручного кишечного шва при формировании кишечных анастомозов в абдоминальной хирургии.
Известен способ наложения ручного кишечного шва при формировании кишечных анастомозов в абдоминальной хирургии (см. Корепанов В.И., Мумладзе Р.Б., Марков И.Н., Васильев И.Т. Кишечный шов. - М.: РМАПО. -1995. - 74 с.; Однорядный непрерывный шов анастомозов в абдоминальной хирургии / Под ред. В.Н.Егиева. М.: Медпрактика - М. - 2002. - 100 с.), это наиболее близкий к заявленному непрерывный однорядный серозно-мышечно-подслизистый шов, накладываемый на анастомозируемые концы кишок атравматической нитью условного размера 3/0-5/0.
Недостатком известного способа является высокая степень обсемененности внутрипросветной кишечной микрофлорой рук хирурга, шовного материала и хирургического инструментария, наступающая с момента наложения первых швов на заднюю губу анастомоза, т.к. приходится вскрывать просвет анастомозируемых кишок. Анастомоз накладывается в среднем за 12-15 минут, при этом шов на заднюю губу занимает 2/3 всего времени, т.е. 8-11 минут. Длительный непосредственный контакт руками хирурга, шовным материалом и хирургическим инструментарием со слизистой кишки со стороны ее просвета приводит к высокой степени инфицирования линии шва (особенно при толстокишечном анастомозировании) с формированием микроабсцессов в стенке кишки и развитию перитонита, что в дальнейшем обусловливает несостоятельность тонкокишечных анастомозов в 1,5-3% случаев, а толстокишечных в - 3,5-5%.
Предлагаемое изобретение более просто, надежно и эффективно решает задачу наложения ручного кишечного шва при формировании кишечных анастомозов в абдоминальной хирургии.
Получаемый при этом технический результат состоит в повышении эффективности лечения. Выполнение кишечного шва по предлагаемому способу значительно сокращает время непосредственного контакта с руками хирурга, шовным материалом и хирургическим инструментарием слизистой кишки со стороны ее просвета, т.к. непрерывный однорядный серозно-мышечно-подслизистый шов на заднюю губу анастомоза накладывается без пересечения слизистого слоя (без вскрытия просвета кишки), т.е. в стерильных условиях. Предлагаемый способ наложения кишечного шва был применен при формировании 8 тонкокишечных и 6 толстокишечных анастомозов, осложнений (в т.ч. несостоятельностей) не отмечалось.
Подтягивание стенки кишки за нерассеченную слизистую способствует хорошей визуализации слоев кишечной стенки, поэтому наложение шва на заднюю губу анастомоза осуществляется технически проще.
Предлагаемый способ наложения кишечного шва значительно ускоряет процесс анастомозирования, т.к. время, за которое накладывается шов на заднюю губу, сокращается до 4-6 мин, занимает лишь 1/2 общего времени и соответственно уменьшает его до 8-11 минут.
Предлагаемый способ наложения кишечного шва прост и доступен для использования врачом-хирургом любой квалификации.
Указанный технический результат достигается тем, что в способе наложения ручного кишечного шва при формировании кишечных анастомозов в абдоминальной хирургии на заднюю губу анастомоза шов накладывается быстрее, проще и в стерильных условиях.
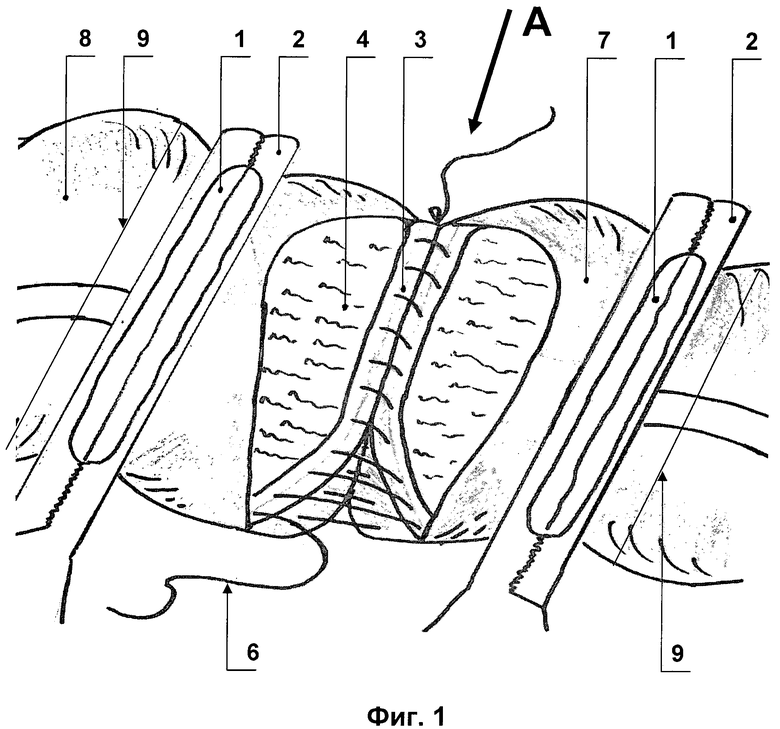
Изобретение поясняется чертежами, где на фиг.1 схематично изображен шов задней губы межкишечного анастомоза без рассечения слизистого слоя;
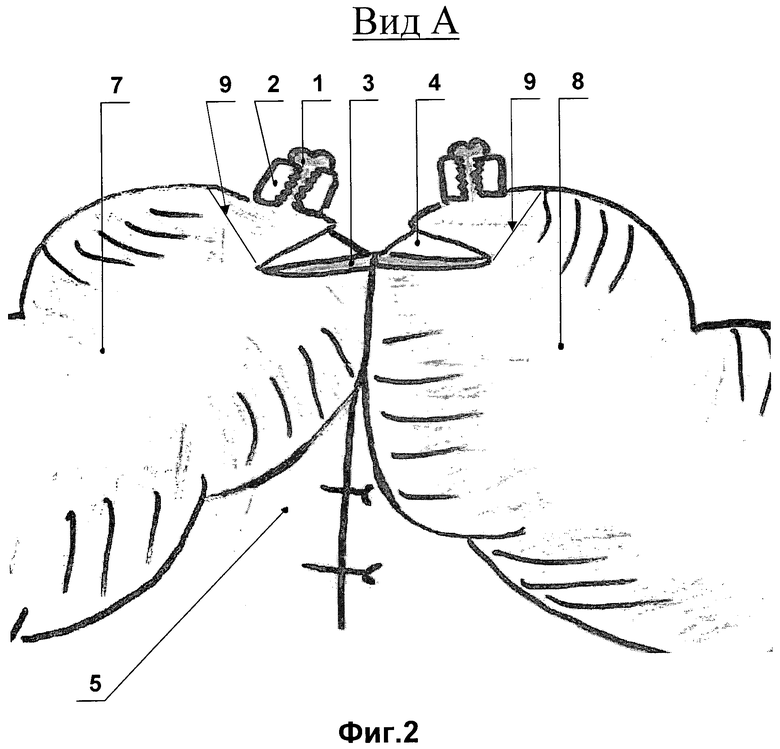
фиг.2 - вид А на фиг.1;
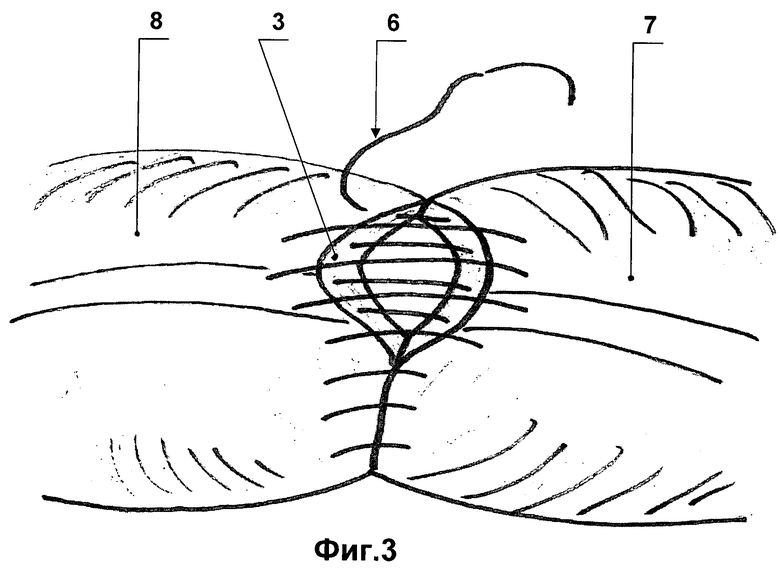
фиг.3 - шов передней губы межкишечного анастомоза.
Способ наложения ручного кишечного шва при формировании кишечных анастомозов в абдоминальной хирургии осуществляют следующим образом.
После резекции кишки анастомозируемые концы 1 удерживаются закрывающими их просвет раздавливающими кишечными жомами 2. На анастомозируемых концах кишок 1, под жомами 2, отступя от них на 1-1,5 см, в поперечном направлении скальпелем на всем протяжении задней полуокружности кишок рассекается серозно-мышечно-подслизистый слой 3, при этом слизистая 4 не рассекается, т.е. просвет кишок не вскрывается. Гемостаз достигается точечной коагуляцией. От линии разреза отсепаровывалась брыжейка 5 от серозной оболочки кишки на 6-8 мм. Затем атравматической нитью 6 условного размера 3/0-5/0 начинали формирование анастомоза одним серозно-мышечно-подслизистым узловым швом с брыжеечного края, находящегося на противоположной стороне от хирурга. Наложение непрерывного однорядного шва производили «на себя». На дистальном анастомозируемом конце кишки 7 вкол осуществлялся в подслизистый слой, выкол на серозе. На проксимальном анастомозируемом конце кишки 8 вкол производился на серозе, выкол из подслизистого слоя. Вкол со стороны серозы производили, отступя 5-7 мм от края разреза, стежки располагались на расстоянии 6-7 мм друг от друга. Ассистент осуществлял постоянную тракцию за свободный конец нити, не допуская ослабления уже наложенных швов. После наложения шва на всю заднюю губу слизистая анастомозируемых кишок рассекается по верхнему краю шва, затем пересекается полностью передняя полуокружность кишок 9, далее на переднюю губу этой же нитью 6 продолжает накладываться однорядный непрерывный шов с захватом серозно-мышечно-подслизистого слоя 3. Концы используемой нити 6 связываются между собой (фиг.1, 2, 3).
Способ зарекомендовал себя высокоэффективным, легким в исполнении, практически исключающим осложнения, случающиеся в приведенном прототипе. Предлагаемый способ с успехом может применяться при формировании кишечных анастомозов «конец в конец», «бок в бок» и «конец в бок».
Клинический пример
В качестве иллюстрации приводим пример. Больная Ш., 64 года, история болезни №1341, поступила в МУЗ КБ №5 11.03.08 с диагнозом: ЗНО поперечно-ободочной кишки ТЗNOМO. Состояние после резекции опухоли на высоте кишечной непроходимости от 15.01.08. Сформированный полный губовидный толстокишечный свищ. Поступила в плановом порядке для оперативного закрытия свища.
12.03.08 под эндотрахеальным наркозом выполнена операция: лапаротомия, резекция приводящего отдела толстой кишки, отступя 3 см от передней брюшной стенки, с наложением закрывающего просвет раздавливающего кишечного жома. Дистальный конец поперечно-ободочной кишки выделен из спаек и также ниже его на 3 см пережат раздавливающим кишечным жомом. Проксимальный и дистальный концы кишки сведены вместе. Под жомами, отступя от них на 1-1,5 см, в поперечном направлении скальпелем рассекли на всем протяжении серозно-мышечно-подслизистый слой кишки, при этом слизистая не рассекалась. Гемостаз достигали точечной коагуляцией. Затем полифиламентной нитью Polysorb фирмы Auto Suture условного диаметра 4/0 с атравматичной иглой (срок биодеградации 70-90 дней) наложили один серозно-мышечно-подслизистый узловой шов с брыжеечного края. Далее формирование анастомоза производили по предлагаемому нами способу. На дистальном анастомозируемом конце кишки вкол осуществлялся в подслизистый слой, выкол на серозе. На проксимальном анастомозируемом конце кишки вкол производился на серозе, выкол из подслизистого слоя. После наложения шва на всю заднюю губу слизистая анастомозируемых кишок была рассечена по верхнему краю шва, затем пересекли полностью переднюю полуокружность кишок. Кишечные жомы с отсеченными участками толстой кишки удалили. Далее на переднюю губу этой же нитью продолжили накладывать однорядный непрерывный шов с захватом серозно-мышечно-подслизистого слоя. Концы используемой нити связали между собой. Время наложения анастомоза составило 11 минут. После наложения шва иссекли свищ вместе с кожным лоскутом, дефект передней брюшной стенки восстановили послойным ушиванием. Через контрапертуру в левом мезогастрии к линии анастомоза подвели полихлорвиниловую дренажную трубку. Срединную рану ушили послойно.
Бактериальный посев смывов, взятых после наложения шва на заднюю губу анастомоза, с рук хирурга, шовной нити, иглодержателя и пинцета роста микрофлоры не дал. После операции температурной реакции у больной не отмечалось, в общем анализе крови лейкоформула воспалительных изменений не претерпевала. На 2 сутки после операции появились отчетливые кишечные шумы, отошли самостоятельно газы. Дренажная трубка была удалена. Стул появился на 3 сутки после операции, стал ежедневным, однократным, кашицеобразным, с 7 суток принял оформленный характер. На 8-9 сутки после операции швы сняты, 21.03.08 больная выписана в удовлетворительном состоянии. Судьба больной прослежена в течение 1,5 лет, качество жизни не страдает.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ НЕПРЕРЫВНОГО СЕРОЗНО-МЫШЕЧНО-ПОДСЛИЗИСТОГО ОДНОРЯДНОГО КИШЕЧНОГО ШВА С ВИЗУАЛЬНЫМ КОНТРОЛЕМ ПО ВСЕЙ ОКРУЖНОСТИ КИШКИ | 2019 |
|
RU2718281C1 |
| СПОСОБ ЭНТЕРО-ЭНТЕРОАНАСТОМОЗА | 2000 |
|
RU2173103C1 |
| СПОСОБ ФОРМИРОВАНИЯ ПИЩЕВОДНО-КИШЕЧНОГО АНАСТОМОЗА И ЗОНД ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2007 |
|
RU2349270C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ФОРМИРОВАНИЯ ИНВАГИНАЦИОННОГО ОДНОРЯДНОГО ТОЛСТОКИШЕЧНОГО АНАСТОМОЗА | 2006 |
|
RU2328992C1 |
| СПОСОБ ФОРМИРОВАНИЯ АРЕФЛЮКСНОГО ЭЗОФАГО-ГАСТРОАНАСТОМОЗА ПРИ ЛЕЧЕНИИ РАКА ЖЕЛУДКА | 2007 |
|
RU2346661C1 |
| СПОСОБ ФОРМИРОВАНИЯ ОДНОРЯДНОГО ДУБЛИКАТУРНОГО ТОЛСТОКИШЕЧНОГО АНАСТОМОЗА | 2003 |
|
RU2273459C2 |
| Способ формирования илеоректального надампулярного анастомоза у детей | 2022 |
|
RU2803944C1 |
| Способ формирования однорядного кишечного анастомоза с использованием прецизионного шва | 2022 |
|
RU2786698C1 |
| СПОСОБ НАЛОЖЕНИЯ КИШЕЧНЫХ ШВОВ | 1999 |
|
RU2180531C2 |
| СПОСОБ КИШЕЧНОГО ШВА | 1999 |
|
RU2202293C2 |
Изобретение относится к хирургии и может быть применимо для наложения ручного кишечного шва при формировании кишечных анастомозов в абдоминальной хирургии. При наложении шва на заднюю губу анастомоза под закрывающими просвет кишки кишечными жомами рассекают лишь серозно-мышечно-подслизистый слой по задней полуокружности анастомозируемых кишок без рассечения слизистого слоя, т.е. без вскрытия просвета кишок. После наложения серозно-мышечно-подслизистого шва на всю заднюю губу рассекают слизистую анастомозируемых кишок по верхнему краю шва. Пересекают полностью переднюю полуокружность кишок. Далее на переднюю губу этой же нитью продолжают накладывать однорядный непрерывный шов с захватом серозно-мьшечно-подслизистого слоя. Способ позволяет уменьшить инфицирование линии шва. 3 ил.
Способ наложения ручного кишечного шва при формировании кишечных анастомозов в абдоминальной хирургии, заключающийся в наложении на анастомозируемые концы кишок циркулярного однорядного непрерывного шва с захватом серозно-мышечного-подслизистого слоя атравматической нитью условных размеров 3/0-5/0, отличающийся тем, что при наложении шва на заднюю губу анастомоза под закрывающими просвет кишки кишечными жомами рассекают лишь серозно-мышечно-подслизистый слой по задней полуокружности анастомозируемых кишок без рассечения слизистого слоя, т.е. без вскрытия просвета кишок, только после наложения серозно-мышечно-подслизистого шва на всю заднюю губу слизистую анастомозируемых кишок рассекают по верхнему краю шва, затем пересекают полностью переднюю полуокружность кишок, далее на переднюю губу этой же нитью продолжают накладывать однорядный непрерывный шов с захватом серозно-мышечно-подслизистого слоя.
| Однорядный непрерывный шов анастомозов в абдоминальной хирургии | |||
| / Под ред | |||
| В.Н.ЕГИЕВА | |||
| - М.: Медпрактика, 2002, с.79-80, 95-96 | |||
| ПОЛУЗАКРЫТЫЙ СПОСОБ НАЛОЖЕНИЯ ХОЛЕДОХОДУОДЕНОАНАСТОМОЗА | 1999 |
|
RU2186534C2 |
| US 2008154288 А1, 26.06.2008 | |||
| KAWAHARA H | |||
| et al | |||
| Colorectal stapling anastomosis without transanal procedure for anterior reseciton | |||
| Hepatogastroenterology | |||
| Колосоуборка | 1923 |
|
SU2009A1 |
Авторы
Даты
2011-10-27—Публикация
2010-03-04—Подача