Изобретение относится к челюстно-лицевой хирургии и предназначено для лечения переломов мыщелкового отростка нижней челюсти с вывихом головки под основание черепа у детей.
Известен способ лечения переломов мыщелкового отростка нижней челюсти у взрослых пациентов под видеоэндоскопическим контролем, который заключается в выполнении остеосинтеза через внутриротовой доступ. Скелетирование, репозиция и фиксация отломков осуществляется под контролем ригидного эндоскопа 4 мм под углом 0 или 30 градусов. Остеосинтез осуществляют с помощью минипластин, минискобок из никелида титана или спицей Киршнера (Сысолятин С.П., Сысолятин П.Г. Эндоскопические технологии в челюстно-лицевой хирургии, 2005 г.). Однако данный метод имеет ряд существенных недостатков:
фиксация одной спицей недостаточно обеспечивает стабильность костных отломков;
выполнить остеосинтез спицей Киршнера, минискобой из никелида титана у детей не представляется возможным из-за малых размеров костных отломков;
невозможно выполнить репозицию и фиксацию мыщелкового отростка при вывихе головки и смещении ее под основание черепа.
Известен способ остеосинтеза переломов мыщелкового отростка нижней челюсти под эндоскопическим контролем, который заключается в выполнении остеосинтеза через внутриротовой доступ. В область угла нижней челюсти вводят спицы, свободные концы которых изгибают и фиксируют самотвердеющей пластмассой в виде моноблока, оттягивают всю ветвь челюсти вниз под контролем эндоскопа и производят репозицию посредством смещения моноблока. Вводят спицы Киршнера в мыщелковый отросток, спицы для репозиции удаляют, а свободные концы спиц и моноблок фиксируют в единый моноблок из самотвердеющей пластмассы (Бобылев Н.Г., Сысолятин С.П., с соавт. A61B 17/00, 2007).
Описанный метод остеосинтеза переломов мыщелкового отростка нижней челюсти имеет ряд существенных недостатков:
метод невозможно применить у детей, так как при проведении спицы Киршнера в мыщелковый отросток происходит расщепление последнего на отдельные костные фрагменты;
затруднен уход за спицами: ежедневная смена асептических повязок на все время репозиции костных отломков;
необычный внешний вид пациента (торчащие наружу спицы, фиксированные между собой моноблоком из быстротвердеющей пластмассы) ухудшает его психоэмоциональное состояние;
наружная конструкция не даст возможности спать больному в положении на боку;
гиперактивность детей (именно они чаще подвержены переломам) может приводить к травматизации наружной фиксирующей конструкции, что является причиной повторных смещений костных отломков;
воспалительные процессы в области спиц отрицательно сказываются на формировании костного регенерата и фиксации отломков в правильном анатомическом положении;
спицы, проведенные через околоушно-жевательную область, могут привести к формированию слюнных свищей;
от спиц остаются на коже дополнительные рубцы.
Известен метод внутриротового остеосинтеза под видеоэндоскопическим контролем при переломах мыщелкового отростка нижней челюсти с вывихом головки в подвисочную ямку (Бобылев Н.Г., Бобылев А.Г., с соавт., A61B 17/24, 2007).
Метод включает внутриротовой доступ и эндоскопический контроль репозиции и остеосинтеза. Проводят остеотомию венечного отростка у его основания, фиксируют последний лигатурой за сухожилие височной мышцы, отводят венечный отросток кверху в височную ямку, проводят инструментальное вправление головки мыщелкового отростка и фиксируют отломки спицами Киршнера с применением моноблока из быстротвердеющей пластмассы.
Описанный метод имеет существенные недостатки:
метод невозможно применить у детей в независимости от возраста из-за использования спиц Киршнера, при проведении которых через костные фрагменты происходит расщепление последних на отдельные костные фрагменты;
очень громоздкая наружная фиксирующая конструкция;
серьезная дополнительная травма, так как необходимо проводить остеотомию венечного отростка и дополнительные спицы для его фиксации;
вышеописанные осложнения, присущие спицевому методу фиксации костных отломков.
Техническим результатом заявленного способа является применение у детей независимо от возраста; возможность осуществить остеосинтез смещенного мыщелкового отростка под основание черепа микропластинами; отсутствие послеоперационных рубцов на коже; нет необходимости в повторной операции по удалению металлоконструкций; операция менее травматична по сравнению с имеющимися методами; отсутствуют отрицательные моменты, присущие спицевому методу фиксации костных отломков.
Предлагаемый способ осуществляется следующим образом: операцию проводят под эндотрахеальным наркозом. Делают разрез слизистой в проекции переднего края ветви нижней челюсти с переходом на переходную складку длиной 4-5 см. Послойно скелетируют ветвь нижней челюсти с внутренней и наружной стороны. Скелетируют передний край венечного отростка нижней челюсти. Венечный отросток аккуратно захватывают зажимом Бильрота, с помощью которого оперирующий хирург манипулирует нижней челюстью. Осуществляют гемостаз. В рану вводят ригидный эндоскоп, удобнее использовать эндоскоп с параметрами: 30° и 0°, d - 4 мм. Все дальнейшие манипуляции проводят под контролем эндоскопа(ов). Осуществляют обзор линии перелома и определяют характер повреждения суставной ямки. Из-под основания черепа аккуратно выделяют из мягких тканей смещенный мыщелковый отросток. Как правило, отломок свободно лежит в мягких тканях. Последний удаляют из раны. Фиксацию микропластины к мыщелковому отростку проводят вне раны, используя не менее двух винтов. Затем отросток вместе с укрепленной к нему микропластиной вводят в рану таким образом, чтобы головка попала точно в суставную ямку, и фиксируют к ветви двумя винтами в правильном анатомическом положении. При этом предварительно делают разрез кожи длиной 5 мм по кожной складке в околоушно-жевательной области в проекции перелома. Через этот разрез в рану вводят троакар. Троакар используют для формирования отверстий в ветви нижней челюсти с помощью сверла под винты и вкручивания винтов под углом 90° к костной поверхности. Важно, чтобы фрагменты были точно сопоставлены не только с наружной стороны ветви, но и с внутренней. Точность сопоставления проверяют с помощью эндоскопа. Рана обрабатывается антисептиком и послойно ушивается. Накладывается один узловой шов на рану в околоушно-жевательной области. Аналогичную операцию проводят с другой стороны, если у пациента диагностирован двусторонний перлом мыщелковых отростков со смещением. Операцию завершают межчелюстным шинированием, с использованием альвеолярных винтов и резиновых тяг.
Альвеолярные винты и резиновые тяги удаляют на 10-14 день после операции. Швы в полости рта снимают на 14 сутки, а в околоушно-жевательной области - на 7 сутки после операции.
Преимуществами предлагаемого способа являются:
применение у детей независимо от возраста;
возможность осуществить остеосинтез смещенного мыщелкового отростка под основание черепа микро- или минипластинами;
отсутствие послеоперационных рубцов на коже;
нет необходимости в повторной операции по удалению металлоконструкций;
операция менее травматична по сравнению с имеющимися методами;
отсутствуют отрицательные моменты, присущие спицевому методу фиксации костных отломков.
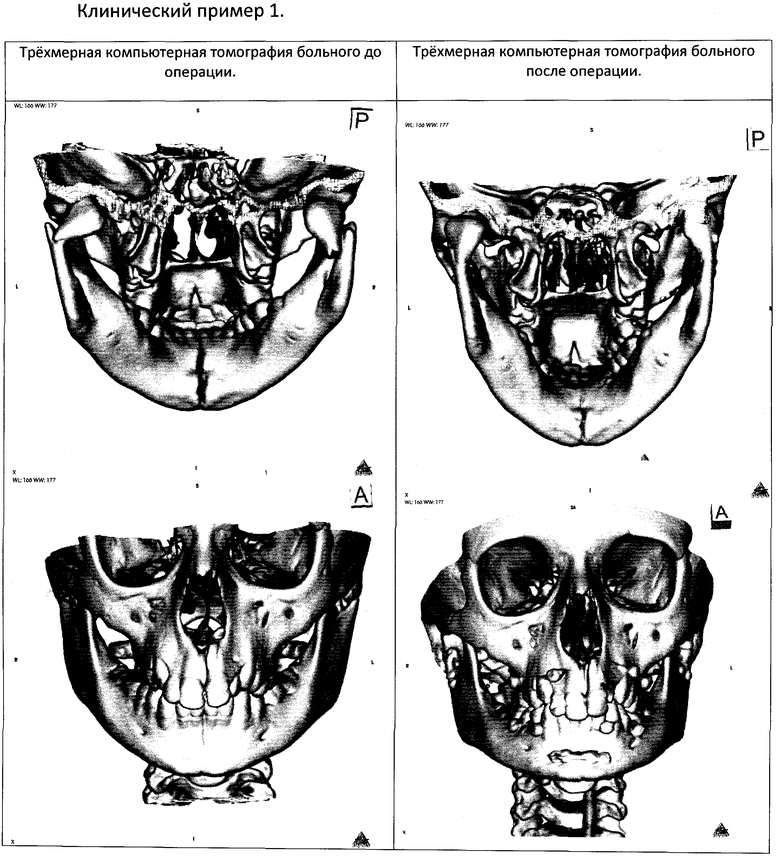
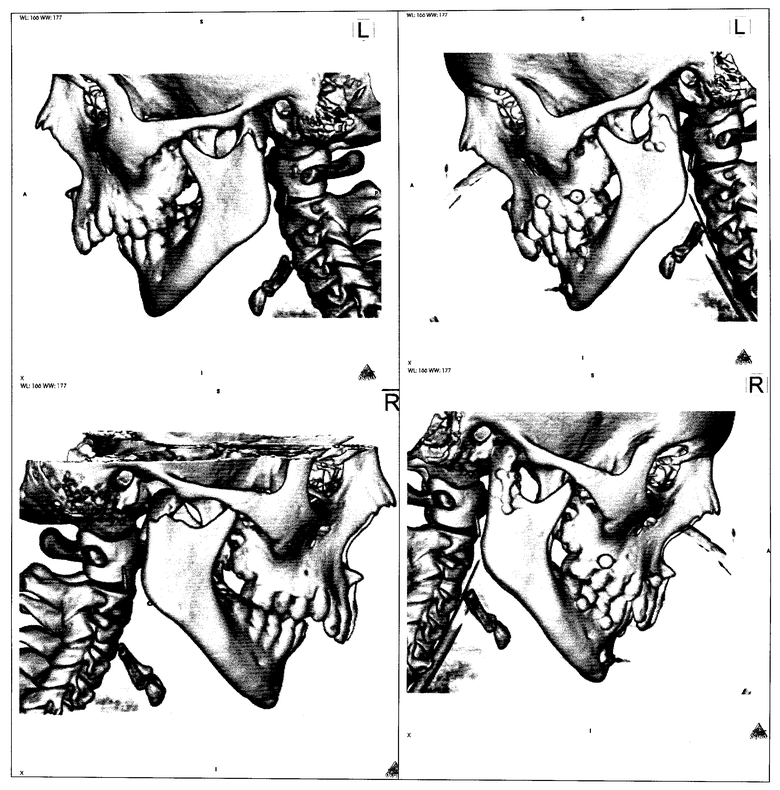
Клинический пример 1.
Пациент К., 12 лет (история болезни №10012), находился в отделении челюстно-лицевой хирургии ДГКБ св. Владимира с 14.04.10 по 05.05.10 с диагнозом: тройной перелом нижней челюсти со смещением: в области мыщелковых отростков, подбородочного отдела; сотрясение головного мозга.
Ребенок поступил в тяжелом состоянии. Травма получена в результате дорожно-транспортного происшествия, в момент травмы ребенок находился в машине.
При поступлении отмечался выраженный отек, резкая болезненность при пальпации и движениях в области нижней челюсти. Выполнена рентгенография нижней челюсти в трех проекциях и компьютерная томография черепа, выявлен тройной перелом в области нижней челюсти.
Учитывая тяжелое состояние ребенка, обусловленное закрытой черепно-мозговой травмой, в течение недели проводилась интенсивная предоперационная, антибактериальная и дегидратационная терапии.
После стабилизации состояния ребенка 21.04.10. под интубационным наркозом по вышеописанной методике выполнена открытая репозиция, металлоостеосинтез нижней челюсти с помощью эндоскопической техники, межчелюстное шинирование.
Послеоперационный период протекал без осложнений, проводилась антибактериальная, дегидратационная терапии, физиолечение.
Ребенок неоднократно консультирован невропатологом, травматологом. Швы и резиновые тяги сняты на 14-е сутки после операции. В ходе лечения был достигнут хороший функциональный и косметический результат: движения нижней челюсти в полном объеме, безболезненные, на коже отсутствуют послеоперационные рубцы, положение отломков удовлетворительное. В течение 2-х месяцев пациент носил LM-активатор с целью нормализации миодинамического равновесия жевательных мышц.
Проводился осмотр через 3, 6, 12 месяцев. При последнем осмотре (через 12 мес) переломы консолидировались, полученные косметический и функциональный результаты сохранены.
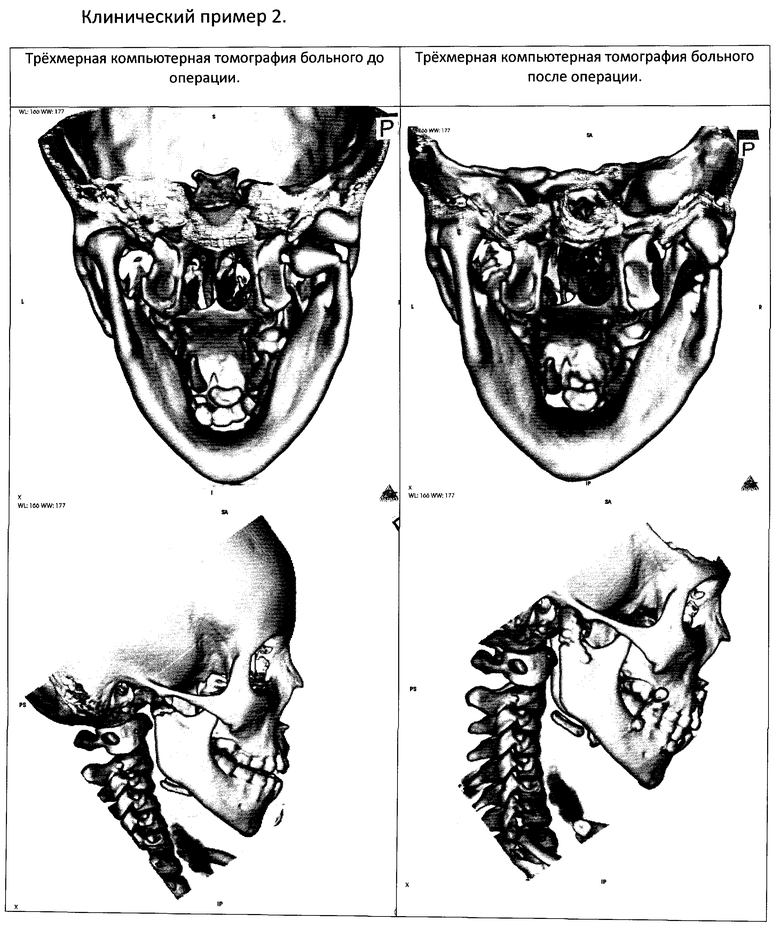
Клинический пример 2.
Пациентка К., 6 лет (история болезни №12666), находилась в отделении челюстно-лицевой хирургии ДГКБ св. Владимира с 12.05.10 по 01.06.10 с диагнозом: перелом мыщелкового отростка нижней челюсти справа со смещением.
Ребенок поступил в состоянии средней тяжести после удара качелей по лицу.
Жалобы на резкую боль в области нижней челюсти справа. При осмотре определялся выраженный отек и гематома в околоушно-жевательной области справа, пальпация резко болезненная. Рот полуоткрыт, слюнотечение. Движения нижней челюсти минимальные, так как любая попытка вызывала боль. Имелась выраженная дизокклюзия. Выполнена компьютерная томография черепа, определялся перелом мыщелкового отростка нижней челюсти справа в области шейки, отломок был смещен под основание черепа. После проведения предоперационной подготовки выполнена операция по вышеописанной методике: открытая репозиция, металлоостеосинтез нижней челюсти с использованием эндоскопической техники, межчелюстное шинирование.
В послеоперационном периоде проводилась антибактериальная и противовоспалительная терапии, физиолечение. Швы и межчелюстное шинирование удалены на 10 сутки после операции.
В ходе лечения получен хороший функциональный и косметический результаты: движения нижней челюсти в полном объеме, безболезненные, на коже отсутствуют послеоперационный рубец, положение отломков удовлетворительное. В течение 2-х месяцев пациентка носила LM-активатор с целью нормализации миодинамического равновесия жевательных мышц.
Проводился осмотр через 3, 6, 12 месяцев. Полученные хорошие функциональный и косметический результаты сохранены.
| название | год | авторы | номер документа |
|---|---|---|---|
| МЕТОД ВНУТРИРОТОВОГО ОСТЕОСИНТЕЗА ПОД ВИДЕОЭНДОСКОПИЧЕСКИМ КОНТРОЛЕМ ПРИ ПЕРЕЛОМАХ МЫЩЕЛКОВОГО ОТРОСТКА НИЖНЕЙ ЧЕЛЮСТИ С ВЫВИХОМ ГОЛОВКИ В ПОДВИСОЧНУЮ ЯМКУ | 2006 |
|
RU2311143C1 |
| ОСТЕОСИНТЕЗ ПЕРЕЛОМОВ МЫЩЕЛКОВОГО ОТРОСТКА НИЖНЕЙ ЧЕЛЮСТИ ПОД ЭНДОСКОПИЧЕСКИМ КОНТРОЛЕМ | 2005 |
|
RU2310403C2 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ПЕРЕЛОМА ОСНОВАНИЯ МЫЩЕЛКОВОГО ОТРОСТКА НИЖНЕЙ ЧЕЛЮСТИ С ПОВРЕЖДЕНИЕМ ПОЛУЛУННОЙ ВЫРЕЗКИ И СМЕЩЕНИЕМ ОТЛОМКОВ | 2008 |
|
RU2382612C1 |
| Способ остеосинтеза при переломе мыщелкового отростка нижней челюсти с применением индивидуального хирургического шаблона | 2022 |
|
RU2786796C1 |
| СПОСОБ ХИРУГИЧЕСКОГО ЛЕЧЕНИЯ ПЕРЕЛОМОВ-ВЫВИХОВ ГОЛОВКИ СУСТАВНОГО ОТРОСТКА НИЖНЕЙ ЧЕЛЮСТИ | 2007 |
|
RU2355335C1 |
| СПОСОБ УСТРАНЕНИЯ АНКИЛОЗИРУЮЩИХ ПОРАЖЕНИЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА И НЕДОРАЗВИТИЯ НИЖНЕЙ ЧЕЛЮСТИ | 2005 |
|
RU2289341C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПЕРЕЛОМА МЫЩЕЛКОВОГО ОТРОСТКА НИЖНЕЙ ЧЕЛЮСТИ | 1996 |
|
RU2115375C1 |
| СПОСОБ ОСТЕОСИНТЕЗА ОТЛОМКОВ СКУЛОВОЙ КОСТИ | 1999 |
|
RU2148961C1 |
| Способ оперативного доступа к мышелковому отростку нижней челюсти | 1982 |
|
SU1128926A1 |
| ДИСТРАКТОР ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА | 2006 |
|
RU2313302C1 |
Делают разрез слизистой в проекции переднего края ветви нижней челюсти с переходом на переходную складку длиной 4-5 см. Венечный отросток захватывают зажимом Бильрота, с помощью которого манипулируют нижней челюстью. Осуществляют гемостаз. В рану вводят эндоскоп. Осуществляют обзор линии перелома. Смещенный мыщелковый отросток удаляют из раны и фиксируют к нему микропластину вне раны. Затем отросток вместе с укрепленной к нему микропластиной вводят в рану таким образом, чтобы головка попала точно в суставную ямку, и фиксируют к ветви двумя винтами в правильном анатомическом положении через предварительно проведенный разрез в околоушно-жевательной области в проекции перелома. Точность сопоставления проверяют с помощью эндоскопа. Рана обрабатывается антисептиком и послойно ушивается. Иммобилизацию усиливают временным межчелюстным шинированием на альвеолярных винтах с резиновыми тягами. Способ позволяет осуществить остеосинтез смещенного мыщелкового отростка под основание черепа минипластинами, предотвратить появление послеоперационных рубцов на коже, исключить повторную операцию по удалению металлоконструкций за счет открытой репозиции и металлоостеосинтеза нижней челюсти с использованием эндоскопической техники. 2 пр.
Способ лечения переломов мыщелкового отростка нижней челюсти со смещением и вывихом головки под основание черепа у детей, включающий внутриротовой доступ, при этом используют эндоскопическую технику, отличающийся тем, что для манипуляции на нижней челюсти во время репозиции и иммобилизации используют зажим Бильрота, который накладывают на венечный отросток, а смещенный мыщелковый отросток удаляют из раны и фиксируют к нему микропластину вне раны, затем вместе с укрепленной микропластиной мыщелковый отросток вводят в рану таким образом, чтобы головка попала точно в суставную ямку, и фиксируют к ветви двумя винтами в правильном анатомическом положении, предварительно делают разрез кожи длиной 5 мм по кожной складке в околоушно-жевательной области в проекции перелома, через этот разрез в рану вводят троакар, который используют для формирования отверстий в ветви нижней челюсти с помощью сверла под винты и вкручивания винтов под углом 90° к костной поверхности, при этом фрагменты должны быть точно сопоставлены не только с наружной стороны ветви, но и с внутренней, а точность сопоставления проверяют с помощью эндоскопа, иммобилизацию усиливают временным межчелюстным шинированием на альвеолярных винтах с резиновыми тягами.
| МЕТОД ВНУТРИРОТОВОГО ОСТЕОСИНТЕЗА ПОД ВИДЕОЭНДОСКОПИЧЕСКИМ КОНТРОЛЕМ ПРИ ПЕРЕЛОМАХ МЫЩЕЛКОВОГО ОТРОСТКА НИЖНЕЙ ЧЕЛЮСТИ С ВЫВИХОМ ГОЛОВКИ В ПОДВИСОЧНУЮ ЯМКУ | 2006 |
|
RU2311143C1 |
| СПОСОБ ХИРУГИЧЕСКОГО ЛЕЧЕНИЯ ПЕРЕЛОМОВ-ВЫВИХОВ ГОЛОВКИ СУСТАВНОГО ОТРОСТКА НИЖНЕЙ ЧЕЛЮСТИ | 2007 |
|
RU2355335C1 |
| СПОСОБ УСТРАНЕНИЯ ПЕРЕЛОМОВ МЫЩЕЛКОВОГО ОТРОСТКА ВЕТВИ НИЖНЕЙ ЧЕЛЮСТИ | 1998 |
|
RU2153857C1 |
| Способ вызывания дождя | 1932 |
|
SU31179A1 |
| US 5489305 A, 06.02.1996 | |||
| СЫСОЛЯТИН С.П | |||
| и др | |||
| Эндоскопические технологии в челюстно-лицевой хирургии | |||
| - М.: Медицина, 2005, с.75-80. | |||
Авторы
Даты
2012-07-20—Публикация
2011-06-02—Подача