Изобретение относится к области медицины, а именно к таким ее специальностям, как патологическая анатомия, судебная медицина и акушерство.
Способ определения локализации проводной точки головки по изменениям черепа у умерших плодов и новорожденных может быть использован в диагностике действительного расположения проводной точки головки плода в родах, важной с позиций определения характера ее вставления и, следовательно, в ретроспективной оценке течения родов по объективным данным, получаемых при секционных исследованиях. Этот способ может быть использован в будущем при налаживании метода визуализации для выявления области периостального застоя (ОПЗ) у живых плодов и новорожденных, например, при ультразвуковом исследовании. Это позволит также определять истинное расположение проводной точки у плодов в процессе родов.
Проводная или ведущая точка - это такая точка на головке плода, которая первой опускается во вход малого таза, является самой «низкой» точкой на голове, находится на проводной срединной линии таза и идет все время впереди в процессе биомеханизма родов. Считается, что при наиболее частом переднем виде затылочного предлежания проводная точка располагается на стреловидном шве ближе к малому родничку или в области малого родничка [1, 2]. Указывают, что при заднем виде затылочного предлежания проводная точка располагается на стреловидном шве ближе к большому родничку. При переднеголовном вставлении проводная точка располагается в области большого родничка, при лобном вставлении - в области лобной кости и т.д.
Однако данные представления носят очень приблизительный и общий характер, не основаны на каких-либо измерениях, противоречат патоморфологическим исследованиям и не могут в полной мере удовлетворять современное акушерство.
Во-первых, при асинклитическом вставлении головки [3], часто наблюдаемом и рассматриваемом как физиологическое явление, проводная точка всегда смещается в сторону от стреловидного шва (вправо или влево) и не может находиться на стреловидном шве.
Во-вторых, данные ультразвукового исследования [3] показывают, что в родах наблюдаются различные степени гиперфлексии и умеренного сгибания или разгибания головки плода. При этом, естественно, проводная точка головки будет смещаться соответственно на затылочную кость или к переду от малого родничка. При абсолютно точном синклитическом вставлении головки проводная точка будет располагаться на стреловидном шве на разном расстоянии от малого родничка. В настоящее время отсутствуют новые клинические, морфологические и лабораторные методы для определения этого расстояния, для точного определения расположения проводной точки на черепе.
В-третьих, полученные данные по патологоанатомическому исследованию черепа плодов и новорожденных, умерших от разных причин, показывают, что проводная точка головки редко располагается в области малого родничка и стреловидного шва.
В-четвертых, бытующие представления о проводной точке головки, повторяющиеся во всех руководствах по акушерству, основаны на результатах многовековых влагалищных исследованиях, при которых акушер кончиками пальцев руки в перчатке пальпирует головку, ищет роднички и стреловидный шов. Естественно, какие-либо отклонения, тем более в миллиметрах, он определить не сможет. Хорошо, если он не перепутает иногда встречающиеся добавочные роднички с малым родничком. Поэтому требуется поиск более точных современных методов для определения ПТ головки.
В основе определения локализации проводной точки головки у умерших плодов и у новорожденных лежит «область периостального застоя» (ОПЗ), которая впервые в мировой литературе четко определена и сформулирована в издании [4].
Ранее многие писали о патологических изменениях надкостницы у детей, кровоизлияниях, отеке, застое, кефалогематомах, однако не описывали ОПЗ как морфологический феномен, не придавали значения ее границам, не проводили никаких измерений [5, 6 и 7].
Наиболее близким решением к предлагаемому изобретению является способ диагностики, включающий определение границ области периостального застоя (ОПЗ) [8].
ОПЗ - это область периостального застоя, имеющая границы, с полнокровием вен под надкостницей, отеком и кровоизлияниями различных размеров. ОПЗ образуется ниже пояса соприкосновения головки в родовом канале матери. Родовая опухоль на головке образуется в результате подобного механизма, но не имеет четких границ, быстро исчезает (1-2 дня) и даже способна «мигрировать» или смещаться после рождения в зависимости от положения головки. Поэтому она не может являться надежным критерием вставления головки. ОПЗ не смещается после рождения, обычно имеет четкие границы и долго не исчезает (7 дней и больше, в зависимости от выраженности сопутствующих кровоизлияний).
Наличие ОПЗ признается патологоанатомами [9] и судебными медиками [10]. Так, последние из цитированных авторов пишут, что ОПЗ - это участок надкостницы свода черепа с более выраженным кровенаполнением и, либо диффузными, либо с пятнистыми и точечными, кровоизлияниями на «ограниченном округлом участке».
ОПЗ это сегмент на части головки, имеющий выпуклую форму, а наиболее вышестоящей является точка в его центре. Таким образом, проводная точка располагается в центре ОПЗ, совпадает со срединной линией таза или центральной осью родового канала. Границы ОПЗ соответствуют краям родового канала матери или поясу соприкосновения головки в этом канале. Определить центр ОПЗ это значит определить проводную точку на черепе.
Недостатком известного способа является недостаточная точность определения проводной точки на черепе.
Основной задачей, на решение которой направлено изобретение, является повышение точности определения локализации проводной точки на черепе у умерших плодов и новорожденных, родившихся при головном предлежании.
Поставленная задача решается с помощью предлагаемого способа определения локализации проводной точки головки по изменениям черепа у умерших плодов и новорожденных, который, как и прототип, включает определение границ области периостального застоя крыши черепа.
В отличие от прототипа, в предлагаемом способе проводную точку головки определяют у умерших плодов и новорожденных в области периостального застоя крыши черепа путем проведения двух перпендикулярных линий, соединяющих наиболее удаленные ее края, причем первую линию проводят параллельно стреловидному шву, а вторую - перпендикулярно этому шву, при этом проводную точку головки находят на пересечении этих линий.
Сущность предлагаемого способа заключается в том, что позволяет определять проводную точку головки на основании посмертного исследования умерших плодов и новорожденных, что важно для выполнения важнейшей функции патологоанатомов - контроля за качеством клинической диагностики, за ведением родов. Это важно и для судебных медиков, исследующих трупы детей без анамнестических данных («подкидышей»).
Использование данного изобретения в практике патологоанатомов будет нацеливать акушеров на внедрение новейших методов диагностики проводной точки головки, что будет способствовать улучшению качества ведения родов, снижению родового травматизма и перинатальной смертности.
Таким образом, техническим результатом заявленного изобретения является определение локализации проводной точки на черепе у умерших плодов и новорожденных, родившихся при головном предлежании.
Предлагаемое изобретение иллюстрируется чертежами, где:
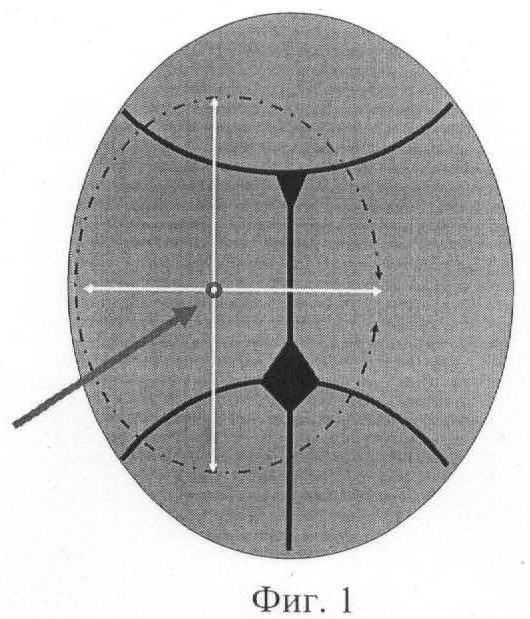
на фиг.1 представлено схематическое изображение проводной точки головки плода (вид сверху);
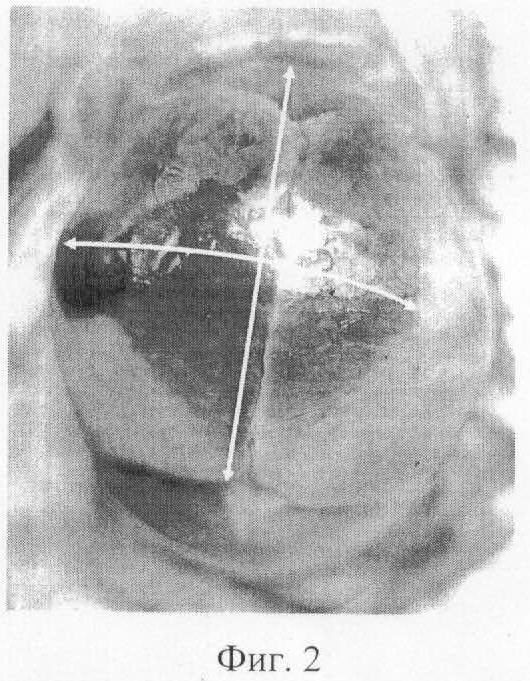
на фиг.2 представлено изображение проводной точки, слегка смещенной от стреловидного шва, ОПЗ слегка смещена вправо, на правой теменной кости небольшая кефалогематома, в средней трети стреловидного шва - добавочный родничок;
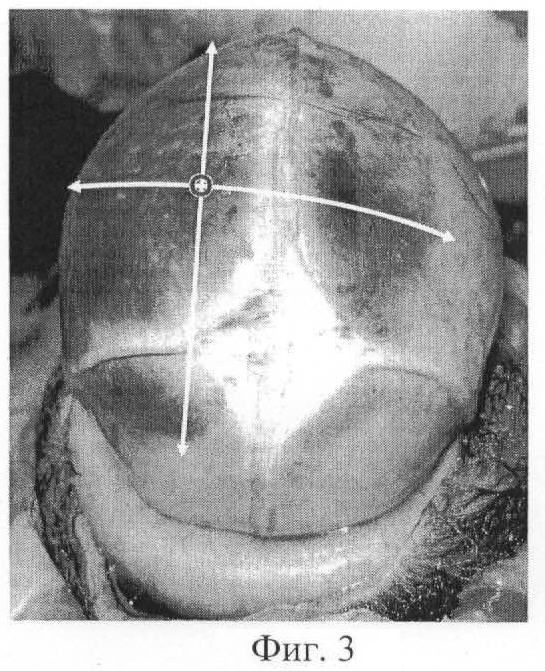
на фиг.3 изображены ОПЗ и проводная точка, смещенные на правую теменную кость;
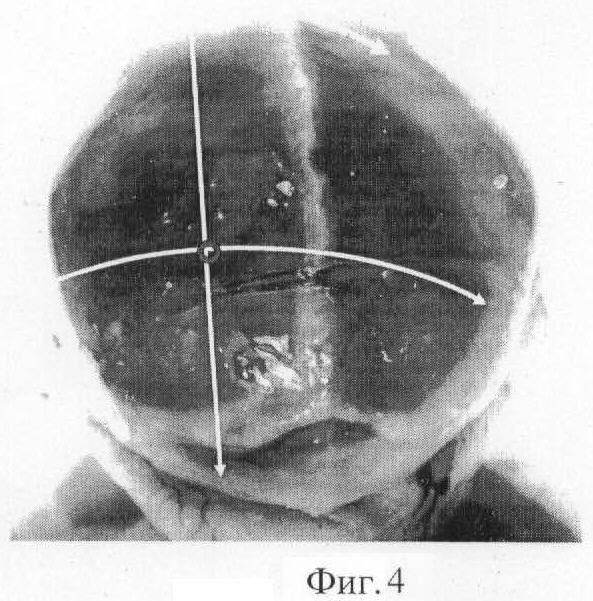
на фиг.4 представлено изображение проводной точки головки плода слева от стреловидного шва, ОПЗ смещена влево.
Предлагаемый способ диагностики локализации проводной точки головки у умерших плодов и новорожденных заключается в следующем.
Проводят две перпендикулярные линии через ОПЗ с условием их соединения наиболее удаленных краев данной области: первую линию проводят параллельно стреловидному шву, а вторую - перпендикулярно этому шву. Проводная точка располагается на пересечении этих линий.
На фиг.1 схематически представлено расположение проводной точки, определяемое с помощью предлагаемого способа. Проводная точка указана стрелкой. Спереди - большой родничок в виде ромба, располагающегося на пересечении стреловидного, венечного и лобного швов. Малый родничок имеет вид треугольника и располагается на пересечении ламбдовидного и стреловидного швов. Пунктиром выделена ОПЗ.
Результаты патологоанатомического исследования плодов и новорожденных, родившихся при затылочном предлежании и умерших от разных причин, не только от родовой травмы, показывают, что проводная точка редко располагается на линии стреловидного шва или в области малого родничка.
Проводная точка часто располагается латеральнее стреловидного шва на разном расстоянии от малого родничка.
Так на фиг.2 показано, что проводная точка слегка смещена вправо от стреловидного шва. ОПЗ слегка смещена вправо. На правой теменной кости небольшая кефалогематома. В средней трети стреловидного шва - добавочный родничок.
На фиг.3 видно, что ОПЗ и проводная точка смещены на правую теменную кость.
На фиг.4 проводная точка головки плода находится слева от стреловидного шва, при этом ОПЗ смещена влево.
Эти данные указывают на разную степень сгибания головки в родах и разную степень асинклитического вставления. Расположение проводной точки в области малого родничка - это теоретически возможный «идеал», который часто не совпадает с реальностью.
Таким образом, предлагаемое изобретение может быть использовано и в клинической практике, если, например, с помощью ультразвукового исследования научиться точно определять локализацию проводной точки головки у плодов в родах. Принцип, положенный в основу изобретения, может быть использован для диагностирования проводной точки головки у живых детей.
ИСТОЧНИКИ ИНФОРМАЦИИ
1. Айламазян Э.К., Новиков Б.Н., Павлова Л.П. и др. Акушерство. 4 издание, СПб, 2003.
2. Бодяжина В.И., Жмакин К.Н. Акушерство. М., 1979, с.534.
3. Российская Федерация, патент №2140196, МПК: А61В 8/00, опубл. 27.10.1999 г.
4. Власюк В.В. О причинах и механизмах субдуральных кровоизлияний и разрывов мозжечкового намета у плодов и новорожденных. «Педиатрия», 1985, №9, с.6-9.
5. Гуревич П.С., Сорокин А.Ф. Перинатальная патология. Кн.: Патологическая анатомия болезней плода и ребенка. Руководство в 2 томах, т.1. Под ред. Т.Е.Ивановской и Л.В.Леоновой. М., 1989, с.38-121.
6. Рабцевич Т.С. Кефалогематома и ее значение как показателя тяжести родовой травмы черепа. Акуш. гинек., 1961, №3, с.68-71.
7. Schwartz P. Birth injuries of the newborn. Jena: Springer Verlag, 1964.
8. Власюк В.В., Лобзин Ю.В., Несмеянов А.А. Периостальный застой крыши черепа как критерий оценки биомеханизма родов и внутричерепных поражений у новорожденных детей. Вестник Международной Академии МАИСУ, 2009, N 9, с.58-61 - прототип.
9. Милованов А.П., Кочетов А.М. Патологоанатомическая дифференциальная диагностика травматических и гипоксических повреждений головного мозга у плода и новорожденного. Омск, 2003, 40 с.
10. Парилов С.Л., Чикун В.И., Зорькин А.И., Саркисян Б.А. Дифференциальная диагностика родовых и постнатальных повреждений у новорожденных в судебно-медицинской практике. М., 2003, - 7 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ АСИНКЛИТИЗМА ПО ИЗМЕНЕНИЯМ ЧЕРЕПА | 2010 |
|
RU2422087C1 |
| СПОСОБ ДИАГНОСТИКИ ХАРАКТЕРА ВСТАВЛЕНИЯ ГОЛОВКИ ПЛОДА В РОДАХ | 1998 |
|
RU2140196C1 |
| СПОСОБ ДИАГНОСТИКИ ПАТОЛОГИЧЕСКОГО АСИНКЛИТИЗМА В I ПЕРИОДЕ РОДОВ ПРИ МАКРОСОМИИ ПЛОДА | 2015 |
|
RU2587947C1 |
| СПОСОБ ИНФРАКРАСНОЙ ДИАГНОСТИКИ ГИПОКСИИ ПЛОДА В РОДАХ | 2015 |
|
RU2622594C1 |
| СПОСОБ АКУШЕРСКОГО ПОСОБИЯ ПРИ ПОТУГАХ | 2012 |
|
RU2502485C2 |
| СПОСОБ ЛАБОРАТОРНО-ГЕМАТОЛОГИЧЕСКОЙ ДИАГНОСТИКИ СТЕПЕНИ ТЯЖЕСТИ ОСТРОЙ ЛУЧЕВОЙ БОЛЕЗНИ НА ЭТАПАХ МЕДИЦИНСКОЙ ЭВАКУАЦИИ | 2007 |
|
RU2356051C1 |
| Способ обучения родовспоможению при физиологических родах в среде виртуальной реальности | 2023 |
|
RU2835452C1 |
| СПОСОБ БИОХИМИЧЕСКОЙ ОЦЕНКИ АДАПТАЦИИ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ У НОВОРОЖДЕННЫХ ДЕТЕЙ | 2004 |
|
RU2274867C2 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ФЕТОПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ | 2002 |
|
RU2215563C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВНУТРИУТРОБНОГО ИНФИЦИРОВАНИЯ ПЛОДА | 2008 |
|
RU2382361C1 |
Изобретение относится к области медицины, а именно к патологической анатомии, судебной медицине и акушерству. Для определения локализации проводной точки головки по изменениям черепа у умерших плодов и новорожденных определяют границы области периостального застоя крыши черепа. Проводную точку головки у умерших плодов и новорожденных определяют в области периостального застоя крыши черепа путем проведения двух перпендикулярных линий, соединяющих наиболее удаленные ее края. Первую линию проводят параллельно стреловидному шву, а вторую - перпендикулярно этому шву, при этом проводную точку головки находят на пересечении этих линий. Способ позволяет определить локализацию проводной точки на черепе у умерших плодов и новорожденных, родившихся при головном предлежании. 4 ил.
Способ определения локализации проводной точки головки по изменениям черепа у умерших плодов и новорожденных, включающий определение границ области периостального застоя крыши черепа, отличающийся тем, что проводную точку головки у умерших плодов и новорожденных определяют в области периостального застоя крыши черепа путем проведения двух перпендикулярных линий, соединяющих наиболее удаленные ее края, причем первую линию проводят параллельно стреловидному шву, а вторую - перпендикулярно этому шву, при этом проводную точку головки находят на пересечении этих линий.
| ВЛАСЮК В.В | |||
| и др | |||
| Периостальный застой крыши черепа как критерий оценки биомеханизма родов и внутричерепных поражений у новорожденных детей | |||
| - Вестник Международной Академии МАИСУ, 2009, №9, с.58-61 | |||
| СПОСОБ ДИАГНОСТИКИ ХАРАКТЕРА ВСТАВЛЕНИЯ ГОЛОВКИ ПЛОДА В РОДАХ | 1998 |
|
RU2140196C1 |
| US 6059795 A, 09.05.2000 | |||
| US 6074399 A, 13.06.2000 | |||
| SAPIN S.O | |||
| et al | |||
| Neonatal asymmetric crying facies: a new look | |||
Авторы
Даты
2012-12-27—Публикация
2011-03-24—Подача