Изобретение относится к медицине, а именно к травматологии, и может быть использовано при остеосинтезе переломов проксимального отдела плечевой кости.
Известен способ лечения переломов проксимального отдела плечевой кости с помощью устройства для интрамедуллярного остеосинтеза (пат. РФ 2283631, 2006).
После осуществления хирургического доступа к зоне перелома, осуществляют репозицию, затем вскрывают и рассверливают костно-мозговой канал проксимального отломка через отверстие в головке плечевой кости и, используя специальное устройство, вводят в костно-мозговой канал интрамедуллярный стержень.
Недостатком способа является сложность точного сопоставления отломков при репозиции, возможность повторного смещения отломков при рассверливании костно-мозгового канала и при установке устройства для введения интрамедуллярного стержня.
Известен способ лечения переломов проксимального отдела плечевой кости, заключающийся в репозиции отломков путем введения в них спиц Киршнера, используемых как джойстики (спицы-джойстики), и последующего введения интрамедуллярного стержня. Во время введения интрамедуллярного стержня спицы Киршнера используются и для временного удерживания костных фрагментов. (Руководство по технике «MultiLoc Proximal Humeral Nail. Proximal humeral nail with multiple locking options for simple and complex fractures»
http://www.synthes.com/MediaBin/US%20DATA/Product%20Support%20Materials/TechniQue%20Guides/SUTGMultiLocJ9981B.pdf).
Однако в известном способе при непрямой (ручной) репозиции восстановление длины сегмента с помощью спиц-джойстиков невозможно, требуется длительная равномерная ручная тяга по оси на весь период формирования входного отверстия, введения и запирания стержня, что довольно затруднительно и требует дополнительных участников операции. Выбор мест введения спиц и манипулирование отломками зависит от опыта и индивидуального мастерства травматолога, поэтому точность репозиции зачастую неудовлетворительная. Кроме того, удержание отломков спицами-джойстиками непрочное, и при формировании канала и введении стержня достигнутое положение отломков легко нарушается, консольные спицы изгибаются. Также спицы-джойстики могут создавать препятствия при введении интрамедуллярного стержня.
Поставленная задача - повышение эффективности лечения переломов проксимального отдела плечевой кости за счет повышения точности репозиции, повышения устойчивости отломков к смещающим усилиям после достижения предварительной репозиции и упрощение проведения манипуляций отломками решается следующим образом.
В способе закрытого интрамедуллярного остеосинтеза при переломах проксимального отдела плечевой кости, включающем репозицию отломков с использованием спиц и введение интрамедуллярного стержня, согласно техническому решению в проксимальный отломок плечевой кости в переднезаднем направлении вводят две спицы параллельно плоскости гленоида - одна в области нижнемедиального полюса головки, вторая в области верхнелатерального полюса, в дистальный отломок вводят одну спицу во фронтальной плоскости на уровне мыщелков плечевой кости, при этом проксимальные спицы закрепляют с помощью кронштейнов к полукольцу, расположенному в сагиттальной плоскости, на котором зафиксированы телескопические стержни, а дистальную спицу фиксируют в кольце, затем, удерживая полукольцо в сагиттальной плоскости, придают плечевой кости положение, параллельное телескопическим стержням, которые соединяют с кольцом, создают растяжение по оси плечевой кости, после чего придают плечевой кости положение, параллельное туловищу, и осуществляют введение интрамедуллярного стержня и блокирование его винтами.
Введение двух спиц в проксимальный отломок плечевой кости в переднезаднем направлении параллельно плоскости гленоида - одну в области нижнемедиального полюса головки, вторую в области верхнелатерального полюса и одной спицы в дистальный отломок во фронтальной плоскости на уровне мыщелков плечевой кости и закрепление их с помощью кронштейнов к полукольцу и кольцу позволяет, удерживая головку плечевой кости с помощью полукольца в сагиттальной плоскости, придать плечевой кости положение отведения, параллельное телескопическим стержням, что восстанавливает длину и ось плечевой кости с устранением типичной варусной деформации. Соединение полукольца и кольца телескопическими стержнями с последующим приведением позволяет просто и быстро провести растяжение отломков до восстановления длины с устранением нижнего подвывиха головки плечевой кости и прочно удерживать отломки с помощью натянутых спиц в положении растяжения на период введения интрамедуллярного стержня. При этом сохраняется достигнутое положение легкой вальгусной гиперкоррекции при введении интрамедуллярного стержня. Кроме того, при закрытом управлении отломками с помощью спиц, закрепленных на полукольце и кольце, не повреждаются мягкие ткани, спицы не мешают проведению интрамедуллярного стержня.
Создание растяжения по оси плечевой кости с помощью телескопических стержней позволяет нетравматично восстановить длину плечевой кости.
Таким образом, способ позволяет проводить точную репозицию отломков, устранять типичную варусную деформацию, при необходимости с гиперкоррекцией, восстановить длину, ось и форму плечевой кости, при этом проводимые манипуляции воспроизводимые, несложные, снижается трудоемкость и травматичность способа.
Для осуществления способа используют стандартные детали из набора аппарата Илизарова: кольцо, полукольцо, кронштейны, телескопические стержни, спицы Киршнера, любой интрамедуллярный стержень для плечевой кости, например стержень Т2 PHN (Stryker), Multiloc (Synthes) и др.
Способ осуществляют следующим образом.
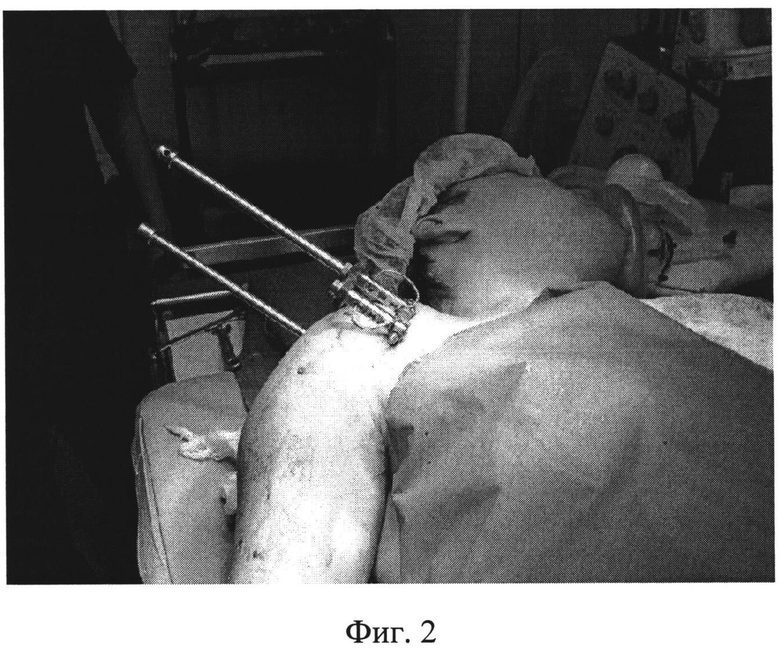
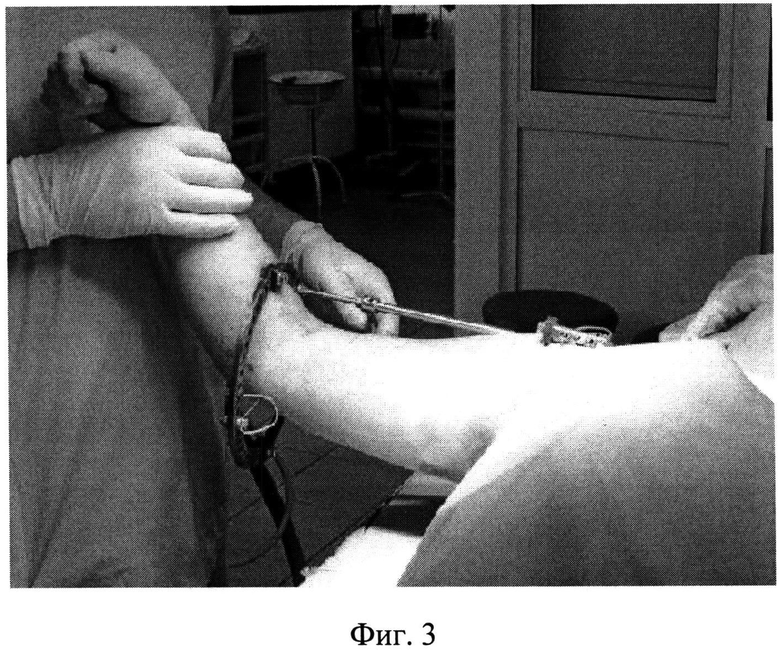
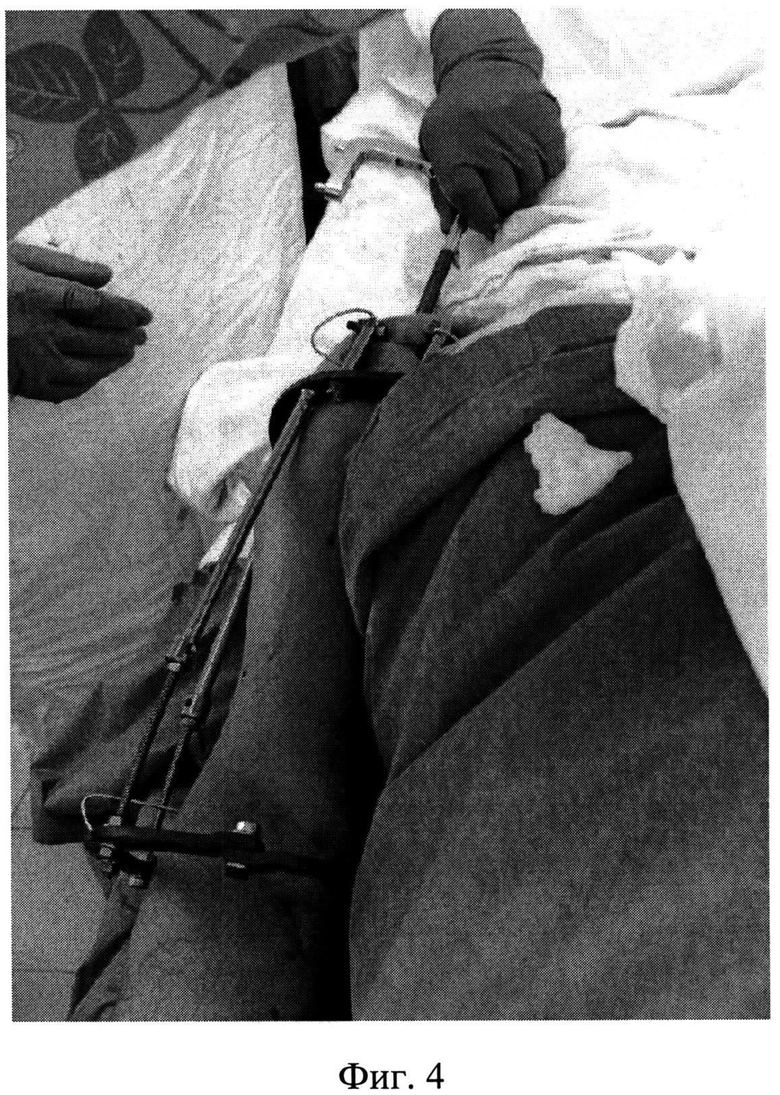
В проксимальный отломок плечевой кости (головку) вводят две спицы в переднезаднем направлении, параллельно плоскости гленоида - одна в области нижнемедиального полюса головки, вторая в области верхнелатерального полюса (Фиг.1 - введение двух спиц в нижнемедиальный и верхнелатеральный полюса головки плечевой кости). В дистальный отломок вводят одну спицу во фронтальной плоскости на уровне мыщелков плечевой кости. Проксимальные спицы закрепляют с помощью кронштейнов к полукольцу, расположенному в сагиттальной плоскости, с фиксированными к нему телескопическими стержнями. При типичном варусном смещении отломков (под углом, открытым кнутри) телескопические стержни оказываются направлены кнаружи (Фиг.2 - спицы закреплены к полукольцу, телескопические стержни направлены кнаружи). Удерживая полукольцо в этом положении, отводят конечность так, чтобы плечевая кость была параллельна телескопическим стержням, и дистальную спицу фиксируют в кольце, которое присоединяют к телескопическим стержням (на Фиг.3 - плечо отведено, дистальная спица закреплена в кольце, соединенном с телескопическими стержнями, закрепленными на полукольце в области головки плечевой кости). После чего растягивают полукольцо и кольцо телескопическими стержнями и приводят плечо так, чтобы оно располагалось параллельно туловищу, это приводит к устранению смещений и приданию положения плечевой кости, удобного для закрытого интрамедуллярного остеосинтеза. После чего выполняют закрытый интрамедуллярный остеосинтез по общепринятой методике, без дополнительных репозиционных манипуляций (Фиг.4 - введение интрамедуллярного стержня в плечевую кость). После введения интрамедуллярного стержня и блокирования его винтами используемые для репозиции спицы удаляют, демонтируя кольцо и полукольцо.
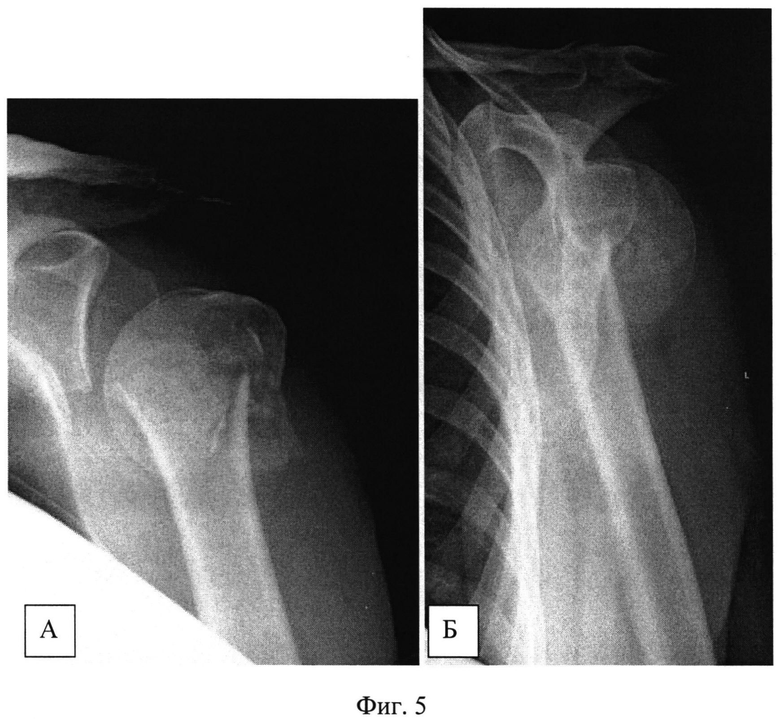
Клинический пример. Пациентка 52 л. поступила в институт через три недели после травмы по поводу несросшегося вколоченного перелома проксимального отдела левой плечевой кости с варусно-антекурвационным смещением и подвывихом головки плечевой кости.
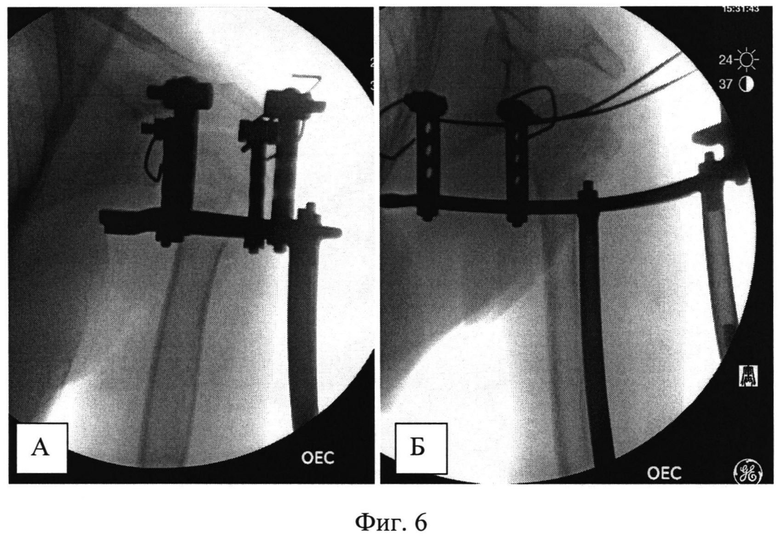
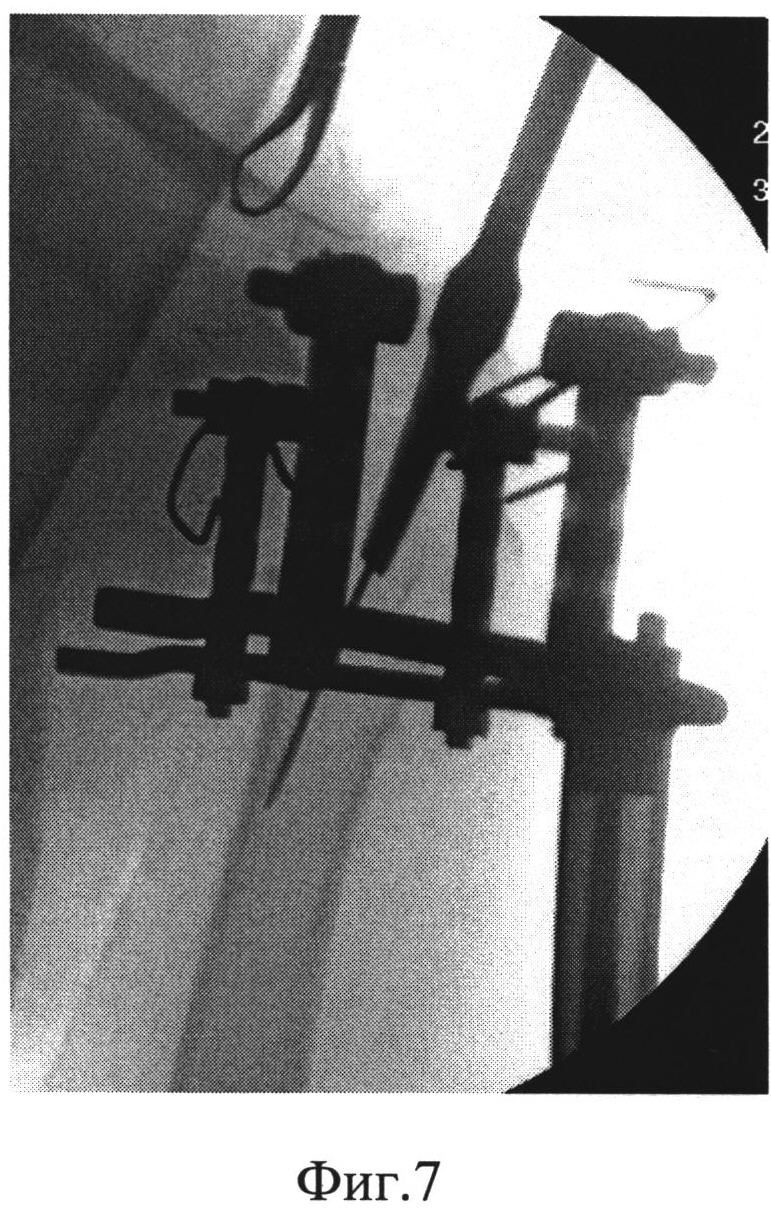
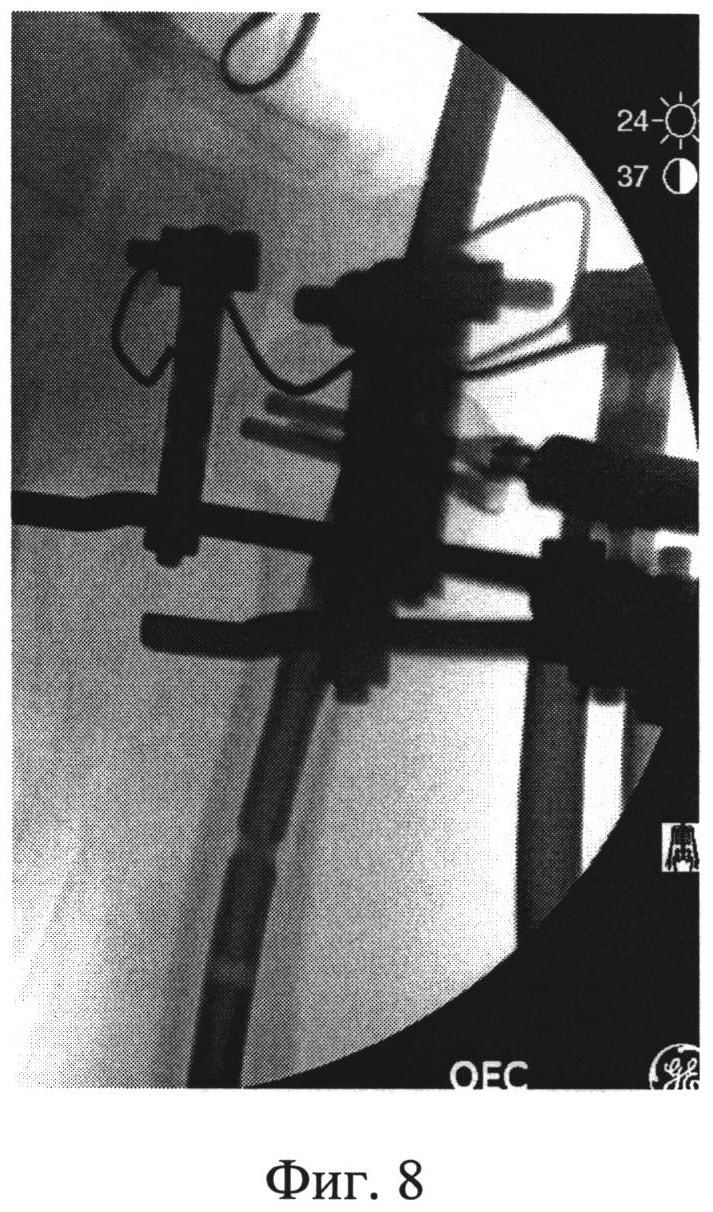
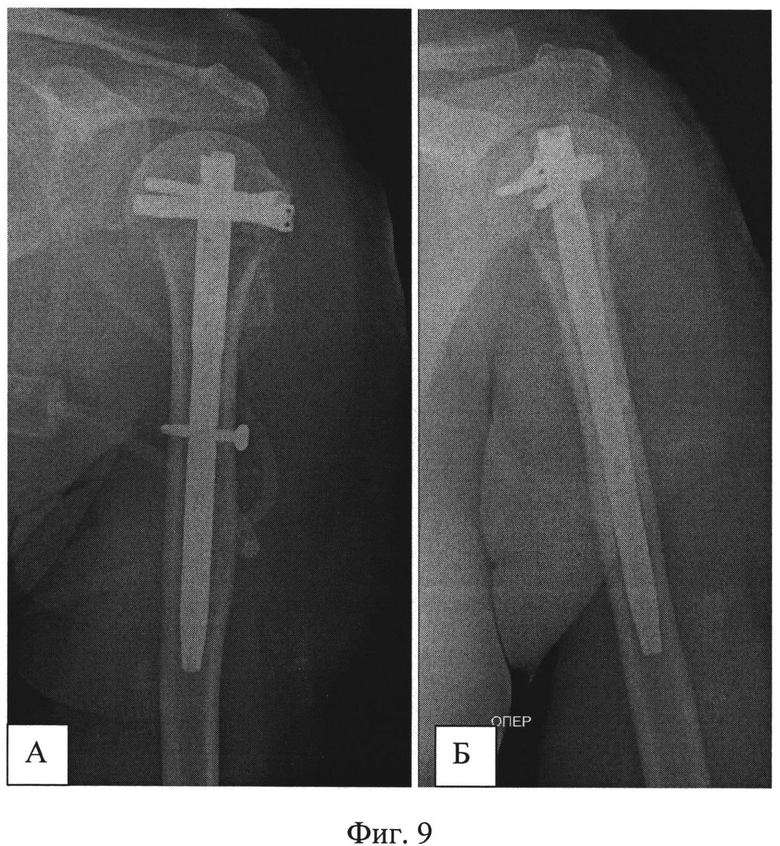
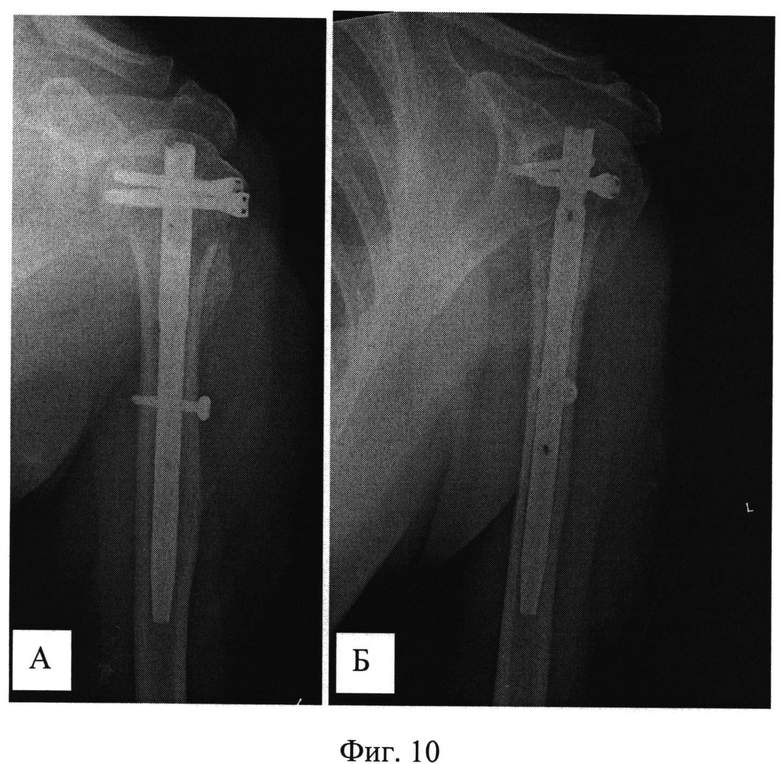
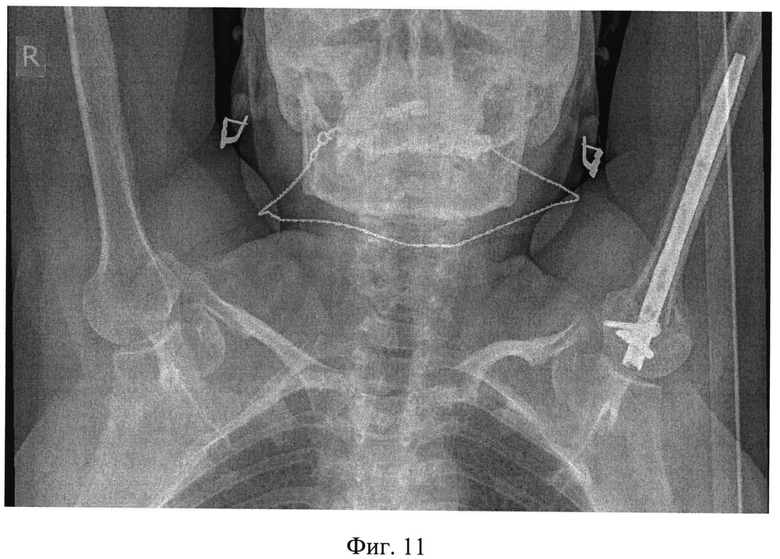
На Фиг.5 - рентгенограммы пациентки при поступлении (А - фас, Б - профиль). Пациентке был выполнен закрытый интрамедуллярный остеосинтез левой плечевой кости по заявляемому способу. В головку плечевой кости были введены две спицы и зафиксированы на полукольце с кронштейнами. В дистальный отдел плечевой кости введена спица с фиксацией к кольцу. Кольцо соединили с полукольцом двумя телескопическими стержнями. С их помощью было создано растяжение по оси плечевой кости и устранены все виды смещений, восстановлена форма проксимального суставного конца левой плечевой кости (Фиг.6 - интраоперационные рентгенограммы: А - фас, Б - профиль). Затем в головку плечевой кости между введенными спицами, закрепленными на кронштейнах на полукольце, по оси плеча была введена направляющая спица, по которой через разрез кожи в 1 см канюлированным шилом сформирован входной канал для интрамедуллярного стержня (Фиг.7 - формирование входного канала для интрамедуллярного стержня). После введения в канал стержня его блокировали винтами в головке выше и ниже перелома (Фиг.8 - введение блокирующих винтов в головку плечевой кости). Расстояние между спицами в головке плечевой кости составляет 25-30 мм, благодаря этому между ними остается достаточно места для введения интрамедуллярного стержня, диаметр которого составляет 8-10 мм. Благодаря фиксации спиц на кронштейнах полукольцо располагается дистальнее (ниже) уровня введения винтов, поэтому проблем с введением стержня и блокирующих винтов не создается. После введения винтов кольцо, полукольцо с телескопическими стержнями (дистрактор) и спицы были удалены. На контрольных рентгенограммах видно хорошее восстановление формы суставного конца (Фиг.9 - послеоперационные рентгенограммы: А - фас, Б - профиль), отражающие хорошую репозицию суставного конца плечевой кости с полным восстановлением ее длины и устранение подвывиха головки). На снимках через месяц после операции видно формирующееся сращение перелома в заданном положении (Фиг.10 - рентгенограммы: А - фас, Б - профиль через месяц после операции). Достигнутое положение отломков сохраняется, взаимоотношения в плечевом суставе правильные. Видны признаки сращения. Через 4 месяца имеется функциональное восстановление с полным восстановлением амплитуды отведения, что подтверждается сравнительной рентгенограммой обоих плечевых суставов (Фиг.11 - рентгенограмма обоих плечевых суставов в положении максимального отведения).
Преимущества предлагаемого способа:
- точность репозиции при упрощении осуществления манипуляций отломков с полным восстановлением длины плечевой кости, устранением варусного смещения с гиперкоррекцией и подвывиха головки;
- не создается проблем при введении стержня и блокирующих винтов;
- исключение повторного смещения отломков при введении интрамедуллярного стержня за счет стабилизации отломков при фиксации натянутых спиц на полукольце и кольце.
Таким образом, способ не трудоемкий, малотравматичный, позволяет проводить точную репозицию отломков, сохраняя достигнутое положение при введении интрамедуллярного стержня, создает возможность максимально ранней и полной функциональной реабилитации конечности задолго до рентгенологической картины сращения.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЗАКРЫТОГО ИНТРАМЕДУЛЛЯРНОГО ОСТЕОСИНТЕЗА БОЛЬШЕБЕРЦОВОЙ КОСТИ | 2007 |
|
RU2350295C1 |
| СПОСОБ ИНТРАМЕДУЛЛЯРНОГО ОСТЕОСИНТЕЗА ДИСТАЛЬНОГО МЕТАФИЗА БОЛЬШЕБЕРЦОВОЙ КОСТИ | 2012 |
|
RU2499571C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРЕЛОМА НИЖНЕЙ ТРЕТИ БЕДРЕННОЙ КОСТИ | 2023 |
|
RU2816624C1 |
| СПОСОБ ОСТЕОСИНТЕЗА ДИАФИЗАРНЫХ ПЕРЕЛОМОВ ПЛЕЧЕВОЙ КОСТИ | 2006 |
|
RU2312632C2 |
| СПОСОБ ЗАКРЫТОГО ИНТРАМЕДУЛЛЯРНОГО ОСТЕОСИНТЕЗА ПЕРЕЛОМОВ КОСТЕЙ ПРЕДПЛЕЧЬЯ | 2004 |
|
RU2302216C2 |
| Способ оперативного лечения перелома хирургической шейки плечевой кости | 2018 |
|
RU2684471C1 |
| Способ остеосинтеза при переломе проксимального отдела плечевой кости | 2018 |
|
RU2673146C1 |
| Способ остеосинтеза при переломе проксимального отдела плечевой кости | 2018 |
|
RU2673115C1 |
| СПОСОБ РЕПОЗИЦИИ ОТЛОМКОВ ПРИ ЗАКРЫТОМ ИНТРАМЕДУЛЛЯРНОМ ОСТЕОСИНТЕЗЕ ПЕРЕЛОМОВ ШЕЙКИ ПЛЕЧЕВОЙ КОСТИ | 2012 |
|
RU2513594C1 |
| Способ интрамедуллярного остеосинтеза и межфрагментарной компрессии отломков при переломах в нижней трети диафиза плечевой кости | 2023 |
|
RU2809826C1 |
Изобретение относится к травматологии и ортопедии и может быть применимо для закрытого интрамедуллярного остеосинтеза при переломах проксимального отдела плечевой кости. Вводят две спицы в проксимальный отломок плечевой кости в переднезаднем направлении параллельно плоскости гленоида - одна в области нижнемедиального полюса головки, вторая в области верхнелатерального полюса, и одну спицу вводят в дистальный отломок во фронтальной плоскости на уровне мыщелков плечевой кости, при этом проксимальные спицы закрепляют с помощью кронштейнов на полукольце, на котором зафиксированы телескопические стержни, а дистальную спицу фиксируют в кольце. Удерживая полукольцо, придают плечевой кости положение, параллельное телескопическим стержням, которые соединяют с кольцом, с помощью телескопических стержней создают растяжение по оси плечевой кости. Придают конечности положение, параллельное туловищу, вводят и блокируют интрамедуллярный стержень, после чего демонтируют кольцо и полукольцо и удаляют спицы, используемые для репозиции. Способ позволяет улучшить точность репозиции. 11 ил.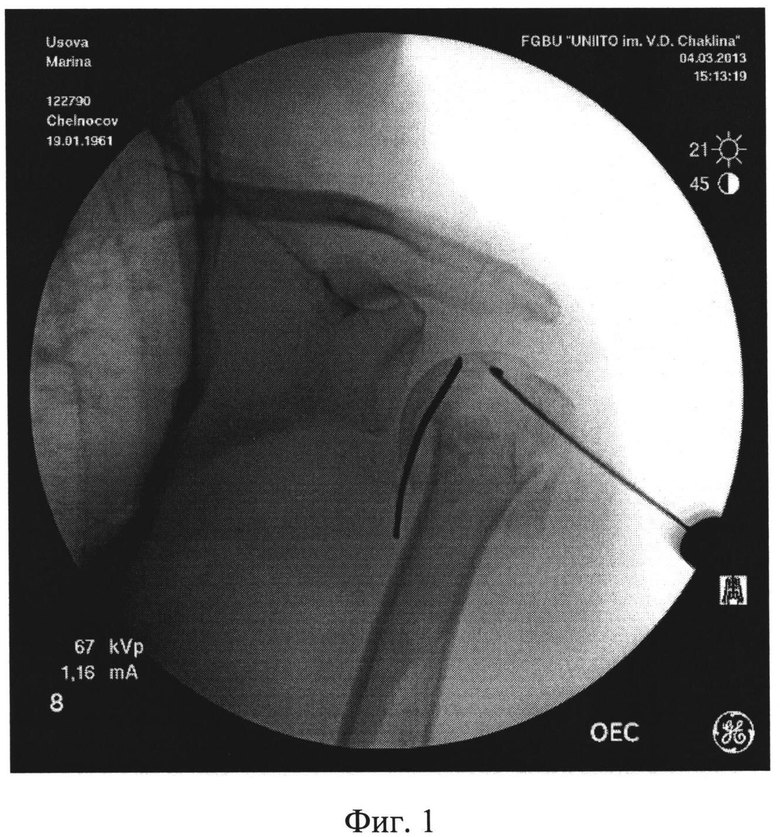
Способ закрытого интрамедуллярного остеосинтеза при переломах проксимального отдела плечевой кости, включающий репозицию отломков спицами и введение интрамедуллярного стержня, отличающийся тем, что две спицы вводят в проксимальный отломок плечевой кости в переднезаднем направлении параллельно плоскости гленоида - одна в области нижнемедиального полюса головки, вторая в области верхнелатерального полюса, и одну спицу вводят в дистальный отломок во фронтальной плоскости на уровне мыщелков плечевой кости, при этом проксимальные спицы закрепляют с помощью кронштейнов на полукольце, на котором зафиксированы телескопические стержни, а дистальную спицу фиксируют в кольце, затем, удерживая полукольцо, придают плечевой кости положение, параллельное телескопическим стержням, которые соединяют с кольцом, с помощью телескопических стержней создают растяжение по оси плечевой кости, после чего придают конечности положение, параллельное туловищу, вводят и блокируют интрамедуллярный стержень, после чего демонтируют кольцо и полукольцо и удаляют спицы, используемые для репозиции.
| СПОСОБ ОСТЕОСИНТЕЗА ПРИ ПЕРЕЛОМАХ ГОЛОВКИ И ШЕЙКИ ЛУЧЕВОЙ КОСТИ | 2008 |
|
RU2405493C2 |
| US 20110046630 A1 (Kieran P | |||
| Murphy), 24.02.2011 | |||
| АНКИН Л.Н | |||
| и др | |||
| Практическая травматология | |||
| М., Книга плюс, 2002, | |||
Авторы
Даты
2015-04-10—Публикация
2013-11-06—Подача