Изобретение относится к медицине, а именно к травматологии и ортопедии, и применяется при оперативном лечении переломов проксимального отдела плечевой кости: хирургической, анатомической шейки, а также сопровождающихся переломами бугорков.
Интрамедуллярный остеосинтез перелома хирургической шейки плечевой кости имеет важное преимущество, заключающееся в малой инвазивности введения имплантата. Это позволяет максимально сохранить кровоснабжение отломков и снизить вероятность развития асептического некроза при трех- и четырехфрагментарных переломах. Однако короткие фрагменты головки и бугорков, с крепящимися к ним сухожилиями мышц-ротаторов легко смещаются, что создает значительные трудности как при репозиции, так и при введении элементов конструкции - стержня и блокирующих винтов, при которых возможно непредсказуемое смещение промежуточных отломков. Это может приводить к некорректной репозиции, увеличению длительности операции, с частым повтором репозиционных манипуляций с введением инструментов и имплантатов, при которых увеличивается травматичность операции, ликвидируется ее главное достоинство -сохранение периостального кровоснабжения отломков.
Известен способ [6], заключающийся в закрытом сопоставлении отломков и введении интрамедуллярного стержня через суставную поверхность головки в канал диафиза и фиксации бугорков, головки и диафиза блокирующими винтами. Недостатками операции являются технические трудности одновременного сопоставления подвижных отломков головки и бугорков, которые при введении гвоздя и блокирующих винтов отталкивают друг друга, взаимно смещаются и препятствуют корректному сопоставлению, требуя многократного повтора репозиции и увеличения продолжительности оперативного вмешательства [2, 3, 4, 6, 7].
Наиболее близким по технической сущности и функциональному назначению является способ чрескожной фиксации отломков всего проксимального отдела плеча спицами [5, 9], позволяющий максимально сохранить кровоснабжение отломков проксимального отдела плечевой кости. Однако описанная методика репозиции отломков при оскольчатых переломах головки и шейки плеча - технически сложна, а результат выполнения напрямую зависит от опыта хирурга. Недостатками данного метода являются: сложность закрытой мануальной репозиции, а, как следствие, и продолжительность вмешательства; необходимость многократных снимков рентгеновским ЭОП, что влечет за собой увеличение рентген нагрузки на пациента и медперсонал, а также использование в качестве “окончательного фиксатора” нестабильной металлоконструкции, имеющей контакт с внешней средой, влекущей за собой повышение риска миграции с потерей фиксации и возможного увеличения гнойно-септических осложнений. Однако опыт, накопленный при использовании этого способа, позволяет использовать некоторые элементы - фиксацию спицами головки - в качестве временной, этапной меры во время более сложной операции интрамедуллярного остеосинтеза.
Техническим результатом изобретения является сопоставление отломков плечевой кости за счет надежной временной фиксации головки и обеспечение оптимальных условий для интрамедуллярного остеосинтеза: эффективной репозиции с малой травматичностью и сохранением питающих головку сосудов.
Использование данной методики позволяет решить несколько задач.
1. Сократить длительность и травматичность операции остеосинтеза перелома проксимального отдела плечевой кости за счет максимального сокращения числа манипуляций.
2. Повысить точность репозиции за счет разделения ее на этап репозиции и фиксации отломков проксимального отдела плечевой кости.
3. Введение репонирующего шила в головку плечевой кости (в направлении от большого бугорка к центру головки сверху вниз) позволяет с минимальной травматичностью и высокой эргономикой устранить подвывих, низвести большой бугорок и сориентировать проксимальный отдел в оптимальное для введения гвоздя положение.
4. Фиксация головки к суставному отростку лопатки двумя спицами спереди и сзади от предполагаемого канала под гвоздь позволяет временно стабилизировать отломки суставного конца плечевой кости и выполнить сопоставление с ними диафизарного отломка простой манипуляцией без риска смещения эпифизарных отломков, что делает репозицию надежной и предсказуемо эффективной.
5. Введение интрамедуллярного стержня в фиксированный к суставному отростку проксимальный отдел плечевой кости, по сформированному каналу позволяет избежать непредсказуемого смещения отломков.
Результат изобретения достигается тем, что после осуществления малоинвазивного трансдельтоидного доступа, входа в субакромиальное пространство и рассечения ротаторной манжеты продольным двухсантиметровым разрезом от края большого бугорка к центру головки, в последнюю под контролем ЭОП в головку вводят шило в направлении от большого бугорка к центру головки сверху вниз и поворотом шила сверху вниз устраняют подвывих, низводят большой бугорок и ориентируют головку в оптимальное для введения гвоздя положение, в котором временно фиксируют ее к суставному отростку лопатки двумя спицами, которые вводят через малый бугорок спереди и через большой бугорок сзади от канала под стержень, который формируют в геометрическом центре головки плечевой кости, после чего сопоставляют с ней дистальный отломок и вводят стержень в канал с фиксацией с головки, бугорков и диафиза блокирующими винтами, после чего временные спицы удаляют.
Соответствие технического решения критерию “новизна” определяется отсутствием в уровне техники идентичного технического решения, позволяющего добиться заявляемого результата.
Соответствие критерию “изобретательский уровень” определилось тем, что наше решение не следует явным образом из уровня техники, а также тем, что эффект, достигаемый посредством заявляемого решения, выявлен в результате целенаправленного поиска самими изобретателями.
Соответствие критерию “промышленная применимость” определяется безопасностью и эффективностью воспроизведения предлагаемого способа. Для широкого внедрения заявляемого способа, заявитель и обращается за патентной защитой новой разработки.
На чертежах изображены:
Фиг.1. Хирургический доступ. Вид сверху. Доступ по отношению к каналу в головке плеча, где 1 - головка плечевой кости; 2 - плечевая кость (дистальный отломок и диафиз); 3 - разрез кожи; 4 - субакромиальное пространство; 5 - разрез на ротаторной манжете; 6 - большой бугорок плечевой кости; 14 - канал под гвоздь (портал).
Фиг.2. Закрытая репозиция отломков. Вид спереди. Введение шила для репозиции головки и большого бугорка, где 1 - головка плечевой кости; 2 - плечевая кость (дистальный отломок и диафиз); 4 - субакромиальное пространство; 6 - большой бугорок плечевой кости; 7 - шило; 8 - направление поворота шилом головки с большим бугорком; 9 - малый бугорок.
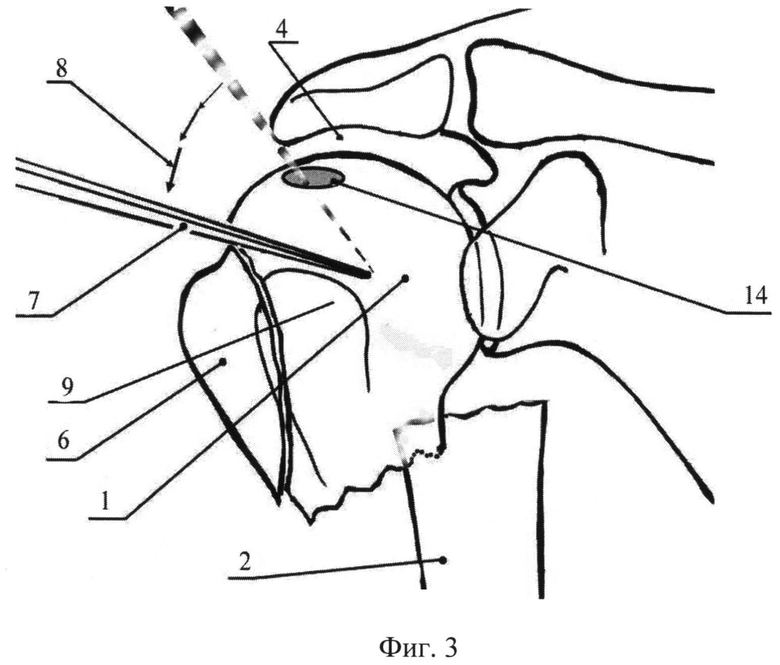
Фиг.3. Репозиция шилом отломков головки с низведением бугорка и устранение смещения, вид спереди, где 1 - головка плечевой кости; 2 - плечевая кость (дистальный отломок и диафиз); 6 - большой бугорок плечевой кости; 7 - шило; 8 - направление движения шилом головки с большим бугорком; 9 - малый бугорок; 14 - канал под гвоздь (портал).
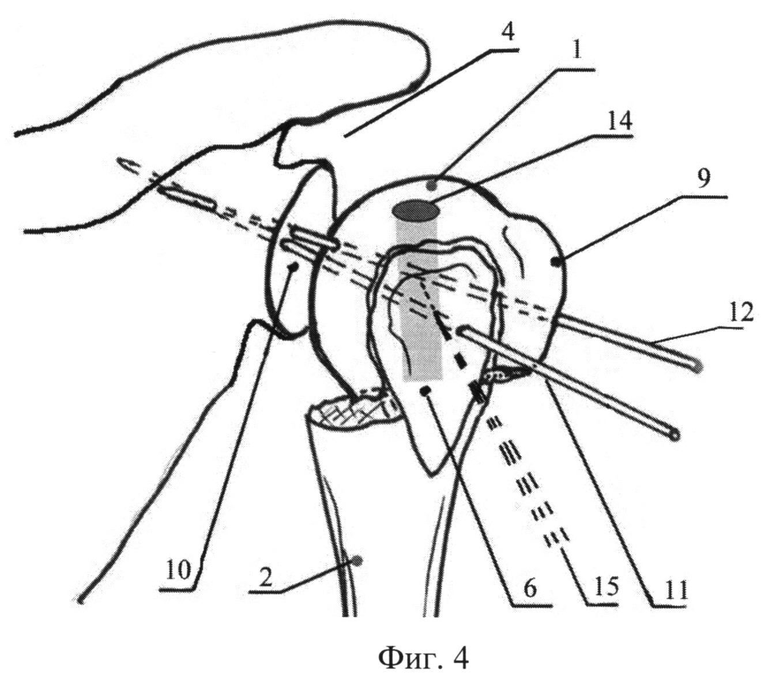
Фиг.4. Временная фиксация фрагментов головки плечевой кости к суставному отростку спицами (фронтальная проекция, вид сзади, на которой не устранено смещение дистального отломка), где 1 - головка плечевой кости; 2 - плечевая кость (дистальный отломок и диафиз); 4 - субакромиальное пространство; 6 - большой бугорок плечевой кости; 9 - малый бугорок; 10 - суставной отросток лопатки; 11 - спица, осуществляющая временную фиксацию проксимального отломка, проведенная из большого бугорка; 12 - спица, осуществляющая временную фиксацию проксимального отломка, проведенная из малого бугорка; 14 - канал под гвоздь (портал); 15 - проекция положения шила после его удаления.
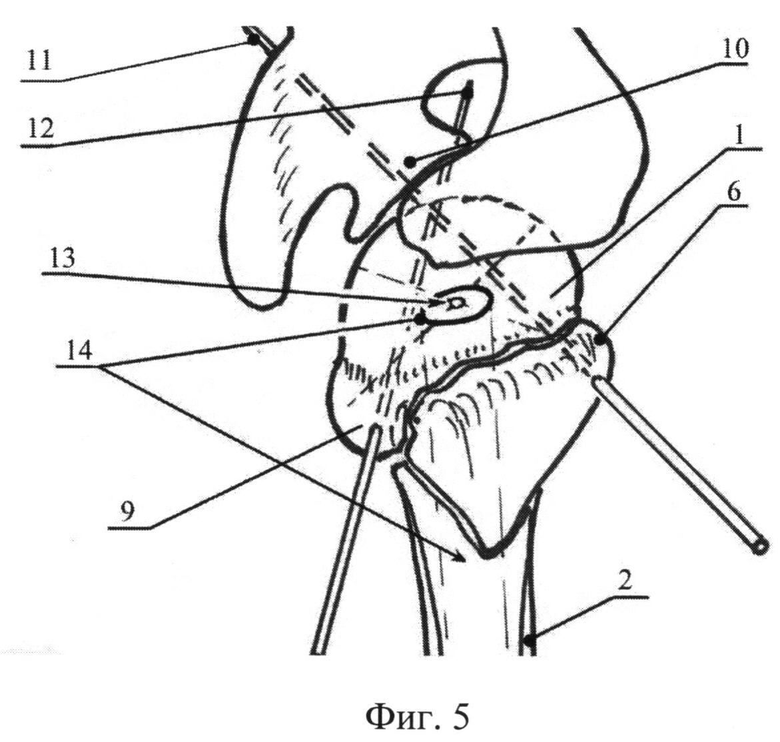
Фиг.5. Временная фиксация фрагментов головки плечевой кости к суставному отростку спицами (вид сверху, полуаксиальная проекция, на которой устранено смещение дистального отломка), где 1 - головка плечевой кости; 2 - плечевая кость (дистальный отломок и диафиз); 6 - большой бугорок плечевой кости; 9 - малый бугорок; 10 - суставной отросток лопатки; 11 - спица, осуществляющая временную фиксацию проксимального отломка, проведенная из большого бугорка; 12 - спица, осуществляющая временную фиксацию проксимального отломка, проведенная из малого бугорка; 13 - геометрический центр головки; 14 - канал под гвоздь.
Фиг.6. Рентгенография (прямая проекция) правой плечевой кости при завершении остеосинтеза (после удаления временных спиц). Показана репозиция и фиксация отломков головки и диафиза винтами, где 1 - головка плечевой кости; 2 - плечевая кость (дистальный отломок и диафиз); 6 - большой бугорок плечевой кости; 10 - суставной отросток лопатки; 16 - стержень (гвоздь), 17 - блокирующие винты.
Фиг.7. Рентгенография (прямая проекция) правого плечевого сустава пациентки Л. при поступлении в клинику РНИИТО.
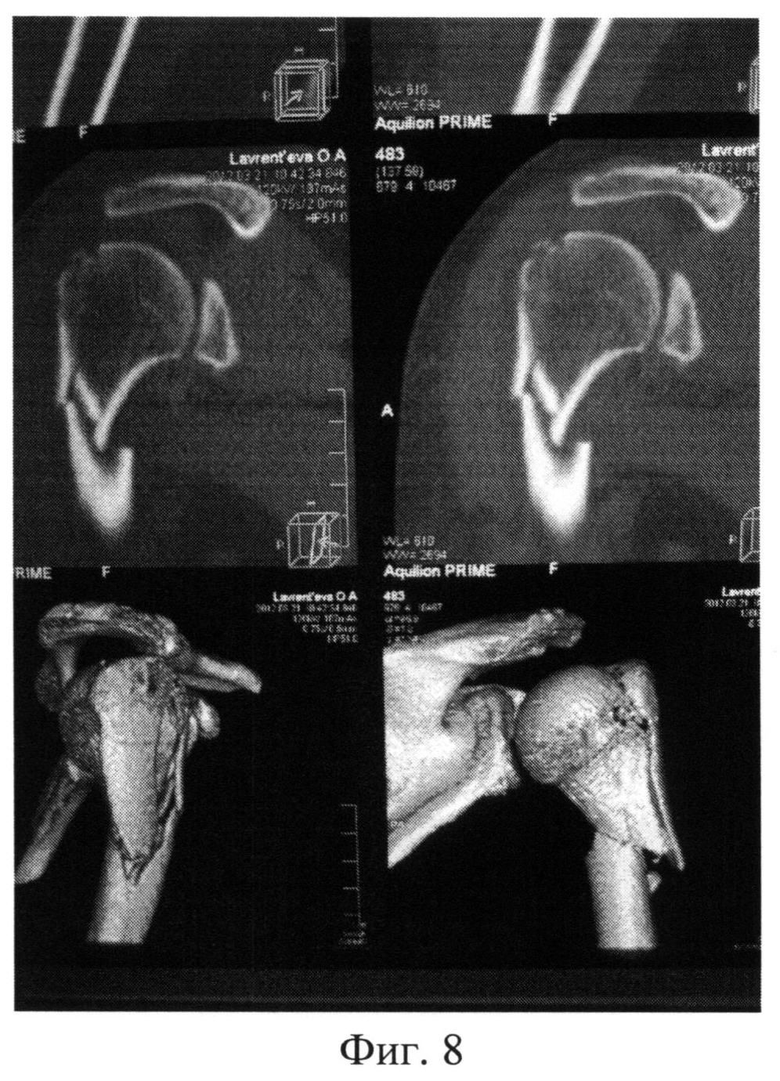
Фиг.8. Компьютерная томограмма (3D - реконструкция) правого плечевого сустава пациентки Л. при поступлении в клинику РНИИТО.
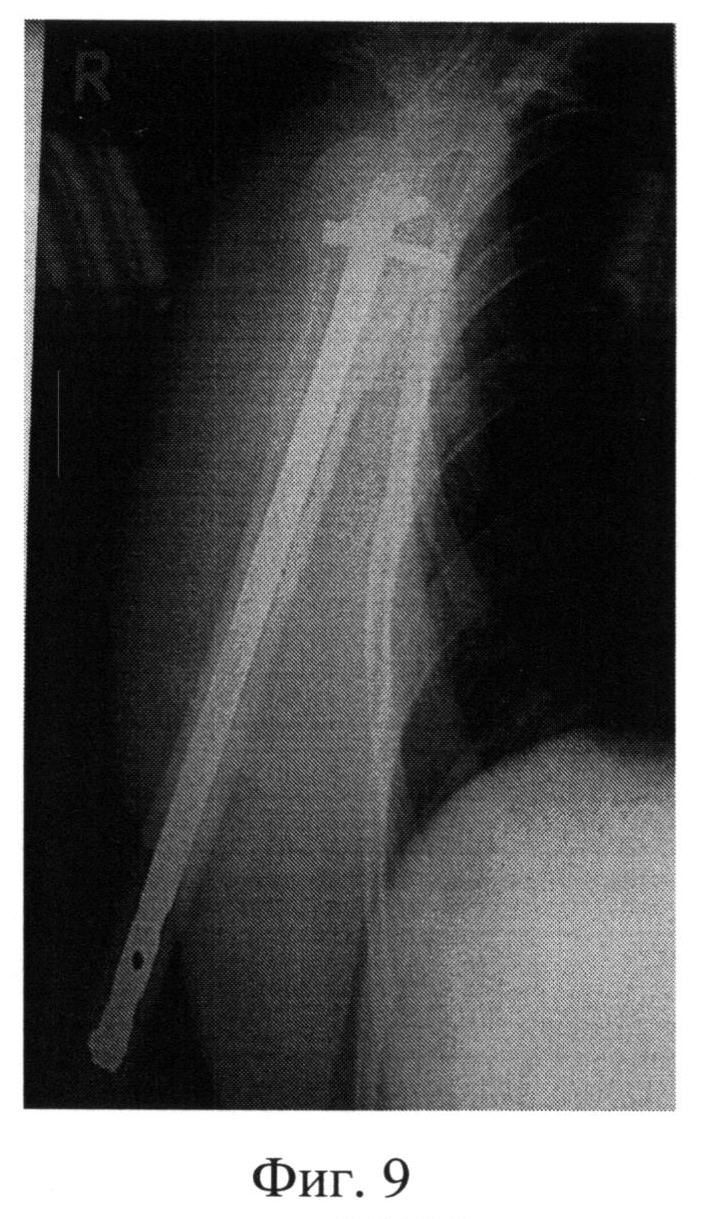
Фиг.9. Послеоперационная рентгенография (прямая проекция) правой плечевой кости пациентки Л. с максимальной внутренней ротацией.
Способ закрытого интрамедуллярного остеосинтеза переломов проксимального отдела 1 плечевой кости осуществляют следующим образом. После осуществления малоинвазивного трансдельтоидного доступа 3, входа в субакромиальное пространство 4 сухожилия 5 надостной и подлопаточной мышц остро разделяют между собой линейным разрезом 2 см от края большого бугорка 6 (при его интактности) в восходящем направлении к верхушке и центру 13 головки плечевой кости 2. При трехфрагментарных (по классификации Neer) переломах проксимального отдела плечевой кости, фрагмент большого бугорка, находясь на сухожилии надостной мышцы, зачастую смещается в субакромиальное пространство 4 в направлении надостной ямки. В таком случае вращающую манжету рассекают в проксимальном направлении.
Для репозиции головки 1 и большого бугорка 6 шило 7 вводят из точки проекции большого бугорка в направлении геометрического центра 13 головки. Далее, в случае переднего вывиха или подвывиха головки устраняют смещения поворотом 8 шила 7 за рукоятку во фронтальной плоскости, в направлении сверху вниз, а в сагиттальной - спереди назад. Если по характеру перелома имеется задний вывих или подвывих, необходимо поворотом шила 7 во фронтальной плоскости в направлении сверху вниз, а в сагиттальной - сзади вперед, производят репозицию головки 1. При смещении большого бугорка 6 в субакромиальное пространство 4, остроконечное шило вводят над его верхушкой, через сухожилие надостной мышцы и исходное анатомическое ложе бугорка в головку плечевой 1. После чего устанавливают близкое к анатомо-физиологическому положение головки 1 относительно суставного отростка лопатки 10 с ретроверсией в 30-35 градусов. Затем с помощью спицы Киршнера 12 временно фиксируют головку к суставной поверхности лопатки через область малого бугорка 9.
Затем низводят большой бугорок 6 путем поворота 8 шила 7 сверху вниз и фиксируют его другой спицей Киршнера 11 через головку 1 плечевой кости в суставной отросток лопатки 10 с выходом за кортикальный слой на 3-4 мм на дорсальную и реберную поверхность лопатки. При этом точки входа спиц 11 и 12 подбирают таким образом, чтобы расстояние между ними было более 20 мм, и они проходили спереди и сзади от предполагаемого канала 14 для введения стержня 16. Шило удаляют 15.
Репозиция и удержание диафиза плечевой кости 2, относительно ее проксимальной части 1, выполняют с применением общепринятых приемов.
Под ЭОП контролем формируют канал 14 для введения стержня 16, поочередно рассверливая оба отломка (1 и 2) и формируя портал до необходимого диаметра стержня 16.
Далее под рентгеноскопическим контролем вводят стержень 16 в канал 14 с фиксацией головки 1, бугорков 6 и 9 и диафиза 2 плечевой кости блокирующими винтами 17.
Клинический пример. Пациентка Л., 54 года. Травма (низкоэнергетическая) получена в быту. Доставлена бригадой скорой помощи в ФБГУ РНИИТО им. P.P.Вредена с диагнозом: Закрытый оскольчатый перелом проксимального отдела правой плечевой кости со смещением отломков. Рентгенограмма при поступлении (фиг.7). С целью уточнения диагноза, стояния и характера смещения отломков пациентке выполнена компьютерная томография правого плечевого сустава (фиг.8). На 2-е сутки пациентке выполнено оперативное вмешательство: закрытая репозиция отломков по предлагаемому способу, интрамедуллярный остеосинтез проксимального отдела стержнем с блокированием (фиг.6). Для уточнения положения блокирующих винтов в проксимальном отделе, на вторые сутки послеоперационного периода, выполнена прямая рентгенография с максимальной внутренней ротацией плеча (фиг.9).
На контрольном осмотре, через 1,5 месяца после операции, достигнута консолидация проксимального отдела правой плечевой кости. При осмотре через 4 месяца у пациентки, на фоне отсутствия клинико-рентгенологических признаков асептического некроза головки плечевой кости, наступило полное восстановление функции плечевого сустава.
Список литературы
1. Волна А.А., Владыкин А.Б. Переломы проксимального отдела плеча -возможность использования штифтов // Margo Anterior - 2001 - №5-6.
2. Adedapo АО, Ikpeme JO. The results of internal fixation of three- and four-part proximal humeral fractures with the Polarus nail. Injury 2001.
3. Kazakos K, Lyras DN, Galanis V, et al. Internal fixation of proximal humerus fractures using the Polarus intramedullary nail. Arch Orthop Trauma Surg 2007; 127(7): 503-8.
4. Mittlmeier TW, Stedtfeld HW, Ewert A, et al. Stabilization of proximal humeral fractures with an angular and sliding stable antegrade locking nail (Targon PH). J Bone Joint Surg Am 2003; 85(Suppl 4): 136-46.
5. Resch H, Povacz P, Frohlich R, et al. Percutaneous fixation of three- and four-part fractures of the proximal humerus. J Bone Joint Surg Br 1997; 79(2): 295-300.
6. Rockwood C.A. jr., Mansen F.A., Wirth M.A., Lippitt S.B., Boshali K.I. The shoulder, 4th edition, Saunders, an imprint of Elsevier Inc. Philadelphia, 2009.
7. Seidel H. Humeral fractures. Practice of intramedullary locked nails, Vol 1. 2002 Springer-Verlag, Heidelberg, Berlin, New York: 113-126.
8. Stedtfeldt HW, Attmannspacher W, Thaler K, Frosch B. Fixation of humeral head fractures with ante-grade intramedullary nailing. 2003 Zentralbl Chir 128: 6-11.
9. Jaberg H., Warner J., Jakob R. Percutaneous stabilization of unstable fractures of the humerus // J.B.J.S. - 1992. - Vol.74-A. - P. 508-512.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ остеосинтеза при переломе проксимального отдела плечевой кости | 2018 |
|
RU2673146C1 |
| Способ остеосинтеза при переломе проксимального отдела плечевой кости | 2018 |
|
RU2673115C1 |
| Способ оперативного лечения перелома хирургической шейки плечевой кости | 2018 |
|
RU2684471C1 |
| СПОСОБ МАЛОИНВАЗИВНОГО НАКОСТНОГО ОСТЕОСИНТЕЗА ПРИ ПЕРЕЛОМАХ ДИАФИЗА И ХИРУРГИЧЕСКОЙ ШЕЙКИ ПЛЕЧЕВОЙ КОСТИ | 2015 |
|
RU2594444C1 |
| СПОСОБ ОСТЕОСИНТЕЗА ПРИ ПЕРЕЛОМАХ ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ | 2019 |
|
RU2712298C1 |
| СПОСОБ ЛЕЧЕНИЯ СЛОЖНЫХ ПЕРЕЛОМОВ ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ | 2019 |
|
RU2721936C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОСКОЛЬЧАТЫХ ПЕРЕЛОМОВ ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ НАПРЯЖЕННЫМИ СПИЦАМИ | 2007 |
|
RU2357692C1 |
| СПОСОБ ОСТЕОСИНТЕЗА ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ ПУТЕМ ПЕРИИМПЛАНТНОЙ ДИСТРАКЦИИ И ФИКСАЦИИ | 2023 |
|
RU2816627C1 |
| Способ оперативного лечения многооскольчатого перелома хирургической шейки плечевой кости | 2019 |
|
RU2705234C1 |
| СПОСОБ ЗАКРЫТОГО ИНТРАМЕДУЛЛЯРНОГО ОСТЕОСИНТЕЗА ПРИ ПЕРЕЛОМАХ ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ | 2013 |
|
RU2547725C1 |




Изобретение относится к медицине, а именно к травматологии и ортопедии, и предназначено для применения при оперативном лечении переломов проксимального отдела плечевой кости. После осуществления малоинвазивного трансдельтоидного доступа, входа в субакромиальное пространство и рассечения ротаторной манжеты продольным двухсантиметровым разрезом от края большого бугорка к центру головки, в последнюю под контролем ЭОП в головку вводят шило в направлении от большого бугорка к центру головки сверху вниз и поворотом шила сверху вниз устраняют подвывих, низводят большой бугорок и ориентируют головку в оптимальное для введения гвоздя положение, в котором временно фиксируют ее к суставному отростку лопатки двумя спицами, которые вводят через малый бугорок спереди и через большой бугорок сзади от канала под стержень, который формируют в геометрическом центре головки плечевой кости. После чего сопоставляют с ней дистальный отломок и вводят стержень в канал с фиксацией с головки, бугорков и диафиза блокирующими винтами. После чего временные спицы удаляют. Способ позволяет сопоставить отломки плечевой кости, обеспечить оптимальные условия для интрамедуллярного остеосинтеза за счет надежной временной фиксации головки. 9 ил., 1 пр.
Способ репозиции при закрытом интрамедуллярном остеосинтезе переломов проксимального отдела плечевой кости, включающий осуществление малоинвазивного трансдельтоидного доступа, вход в субакромиальное пространство, рассечение ротаторной манжеты продольным двухсантиметровым разрезом от края большого бугорка к центру головки, сопоставление отломков и их фиксацию, отличающийся тем, что под контролем ЭОП в головку вводят шило в направлении от большого бугорка к центру головки и поворотом шила сверху вниз устраняют подвывих, низводят большой бугорок и ориентируют головку в оптимальное для введения гвоздя положение, в котором временно фиксируют ее к суставному отростку лопатки двумя спицами, которые вводят через малый бугорок спереди и через большой бугорок сзади от канала под стержень, который формируют в геометрическом центре головки плечевой кости, после чего сопоставляют с ней дистальный отломок и вводят стержень в канал с фиксацией с головки, бугорков и диафиза блокирующими винтами, после чего временные спицы удаляют.
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МНОГООСКОЛЬЧАТЫХ ПЕРЕЛОМОВ ГОЛОВКИ И/ИЛИ ШЕЙКИ ПЛЕЧА | 2009 |
|
RU2414865C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРЕЛОМОВ ПРОКСИМАЛЬНОГО КОНЦА ПЛЕЧЕВОЙ КОСТИ | 2003 |
|
RU2242187C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА ПРИ ПЕРЕЛОМАХ ШЕЙКИ ПЛЕЧЕВОЙ КОСТИ | 2004 |
|
RU2272592C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРЕЛОМОВ ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ И УСТРОЙСТВО ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2007 |
|
RU2360634C2 |
| Зубчатая передача | 1938 |
|
SU60170A1 |
| RESCH H, et al | |||
| Percutaneous fixation of three- and four-part fractures of the proximal humerus, J Bone Joint Surg Br 1997; 79(2): 295-300 | |||
| JABERG H | |||
| et al, Percutaneous stabilization of unstable fractures of the humerus, J.B.J.S, - 1992, Vol.74-A | |||
| - P | |||
| Способ выделения сульфокислот из нефтяных масел | 1913 |
|
SU508A1 |
Авторы
Даты
2014-04-20—Публикация
2012-12-14—Подача