Изобретение относится к медицине, а именно к оториноларингологии, и может найти применение при хирургическом лечении хронических стенозов гортани паралитической этиологии эндоскопическим путем.
Проблема лечения хронических паралитических стенозов гортани была и остается актуальной в течение последних 140 лет, что связано с многообразием предлагаемых оперативных вмешательств, высокой технологической сложностью проводимых операций, длительным периодом реабилитации и далеко не всегда удовлетворительными результатами.
Основной причиной развития хронических двусторонних паралитических стенозов гортани является травматизация возвратного гортанного нерва и наружной ветви верхнего гортанного нерва при операциях на органах шеи, и в частности, на щитовидной железе. На сегодняшний день оптимальный метод оперативного лечения хронических двусторонних паралитических стенозов гортани должен эффективно решать следующие задачи: восстановление функции дыхания, сохранение голосовой и защитной функции гортани, максимально щадящий хирургический подход, минимизация сроков реабилитации пациентов.
Учитывая жизненную значимость дыхательной функции, хирурги в первую очередь выбирают оперативные методы, направленные на восстановления дыхания. В результате чего приходится жертвовать голосом, который является очень важным в плане социальной и профессиональной реабилитации. Кроме того, при проведении операций, существенно расширяющих дыхательную щель за счет задних ее отделов, может наступить нарушение защитной функции гортани, следовательно, попадание слюны, жидкой и твердой пищи в дыхательные пути и развитие аспирационного синдрома.
О сложности хирургического лечения паралитических стенозов гортани может свидетельствовать высокая частота рецидивов заболевания в виде рестенозов - от 6 до 28%. Формирование рубцовых деформаций просвета гортани после перенесенных операций значительно усложняет последующую хирургическую реабилитацию и прогноз пациента.
В настоящее время, выполняя реконструктивную ларингопластику, обычно используют один из трех подходов к стенозирующему участку: эндоларингеальный с наружным доступом (вскрытием просвета гортани), экстраларингеальный с наружным доступом (без вскрытия просвета гортани) и эндоскопический (через естественные дыхательные пути).
Изобретение касается способа эндоскопической микрохирургии гортани как наиболее щадящего по отношению к структурам гортани.
Известен способ лечения хронических стенозов гортани, предложенный O. Kleinsasser (см. Klensasser О. «Microlaryngoscopie und endolaryngeale microchirurgie: technik und typische Befunde», Stuttgart: F.K. Schattauer, 1968, p. 128).
Способ включает проведение односторонней подслизистой хордаритеноидотомии: при прямой ларингоскопии производят два разреза. Первый разрез - от передней комиссуры по верхней поверхности голосовой складки через голосовой отросток до вершины черпаловидного хряща. Второй разрез - от верхнего края клиновидного бугорка вдоль черпало-надгортанной складки до соединения с первым разрезом на вершине черпаловидного хряща. Образовавшийся треугольник слизистой оболочки иссекается во избежание образования складок. Следующим этапом ножницами и распатором выделяют черпаловидный хрящ и удаляют его. После удаления черпаловидного хряща подслизисто иссекают 2/3 объема мышечных волокон голосовой складки. После чего края разреза слизистой оболочки сшивают хромо-кетгутовыми швами.
Недостатками способа является то, что, во-первых, нет необходимого расширения голосовой щели, во-вторых, полное удаление черпаловидного хряща с блоком мышц ведет к нарушению защитной функции гортани и развитию аспирационного синдрома, а также рецидиву заболевания.
Известен также способ лечения хронических стенозов гортани, предложенный М. Remacle (см. M.Remacle «Subtotal carbon dioxide laser arytenoidectomy by endoscopic approach for treatment of bilateral cord immobility in adduction», Ann Otol Rhinol Laryngol, 1996, Vol. 105, p. 438-445).
Способ включает применение CO2-лазера: выполняют вапоризацию мукоперихондриума рожковидного хряща, который затем удаляют, чтобы открыть доступ к верхушке черпаловидного хряща. Далее выполняют вапоризацию мукоперихондриума черпаловидного хряща. Верхушку черпаловидного хряща удаляют в непрерывном режиме лазера. Далее вапоризируют мукоперихондриальный слой и тело черпаловидного хряща. Голосовой отросток удаляют вместе с соединенным с ним участком голосовой мышцы, но исключая область прикрепления межчерпаловидной мышцы и слизистой оболочки межчерпаловидного пространства. Вапоризация небольшого участка голосовой складки. В зоны, оставшиеся после удаления черпаловидных хрящей, медленно вводится фибриновый клей с целью уменьшения вероятности развития кровотечений.
Способ позволяет увеличить просвет голосовой щели.
Недостатком данного способа является то, что швы на разрез слизистой не накладывают, поэтому в результате операции имеется открытая раневая поверхность. Заживление этой раны происходит вторичным натяжением с формированием грануляций и рубцов, что нередко приводит к рецидиву стеноза.
Работа хирургическим лазером в непрерывном режиме вызывает глубокие термические повреждения тканей гортани, приводит к развитию грануляций и рубцов в полости гортани в послеоперационном периоде.
Эпителизация раны происходит достаточно долго (в течение 2-х месяцев), что не позволяет начать ранние реабилитационные мероприятия. Также использование фибринного клея нередко вызывает у пациентов аллергические реакции.
Также с учетом сложной анатомии полости гортани работа хирургическим лазером в безконтактном режиме создает дополнительные технические трудности.
Наиболее близким по технической сущности к заявляемому решению является способ лечения хронических стенозов гортани, включающий одностороннюю подслизистую резекцию черпаловидного хряща при помощи лазера с удалением его голосового отростка, верхушки, части тела черпаловидного хряща и мышечного отростка, наложение швов (см. Lichtenberger G, Toohill RJ «Technique of endoextralaryngeal suture lateralization for bilateral abductor vocal cord paralysis», Laryngoscope 107, 1997, p. 1281-1283).
Осуществление данного способа происходит в два этапа. Первый этап - эндоскопический, второй этап - эндоларингеальный с наружным доступом.
При осуществлении первого этапа выполняют треугольный разрез СО2-лазером в непрерывном режиме дистантно: первый разрез - от голосового отростка кзади, отступая от края складки 1-1,5 мм, до области, находящейся выше черпаловидного хряща; второй разрез - от голосового отростка к мышечному отростку черпаловидного хряща. Затем оба разреза соединяют.
Продолжают выделение черпаловидного хряща, волокна щиточерпаловидной мышцы частично иссекают в задней 1/3 путем вапоризации при помощи хирургического CO2 лазера в непрерывном режиме дистантно. Резецируют при помощи хирургического CO2 лазера в непрерывном режиме дистантно голосовой отросток черпаловидного хряща и часть тела, оставляя 2/3 тела черпаловидного хряща и мышечный отросток.
При осуществлении второго этапа выполняют поперечный разрез кожи скальпелем по шву предшествующей струмэктомии длиной 1-2 см. Кожу и платизму раздвигают ретрактором и разводят крючками и обнажают пластинку щитовидного хряща.
Эндоларингеально накладывают швы через все слои гортани с помощью эндо-экстраларингеального иглодержателя: первый шов - в области средней 1/3 голосовой складки; второй шов - в области задней 1/3 голосовой складки. Концы фиксирующих швов затягивают над небольшой силиконовой пластинкой, устанавливаемой на щитовидном хряще, либо на грудинно-подъязычной мышце. Затем накладывают швы на кожу.
Недостатком данного способа является высокая травматичность, связанная с необходимостью проведения второго этапа операции эндоларингеального с наружным доступом: дополнительный разрез кожи, разведение мягких тканей шеи, наложение сквозных эндо-экстраларингеальных швов.
Недостатком является вероятность прорезывания швов в полости гортани и развитие рецидива заболевания. Связано это с тем, что сквозные эндо-экстраларингеальные швы наложены через все анатомические слои гортани, в том числе и через наружные мышцы гортани. Сокращение этих мышц может привести к натяжению нитей и прорезыванию швов в просвете гортани на слизистой оболочке голосовых складок.
Существенным недостатком является высокий риск ранения (повреждения) магистральных сосудов шеи - сонной артерии, яремной вены при операции во время наложения сквозных эндо-экстраларингеальных швов. Данная вероятность обусловлена анатомическим строением шеи: близостью магистральных сосудов к зоне наложения швов.
Восстановление голосовой функции после операции не представляется возможным в связи с тем, что сквозные эндо-экстраларингеальные швы стойко фиксируют всю голосовую складку в латеральном положении и сближение складок для осуществления звучной фонации невозможно.
Технический результат заявляемого решения заключается в повышении эффективности операции путем снижения как травматичности, так и риска инраоперационнных и послеоперационных осложнений, при формировании стойкого просвета гортани, достаточного для восстановления функции дыхания без нарушения защитной функции.
Дополнительным техническим результатом является сокращение сроков реабилитации пациентов в сочетании формированием звучного голоса.
Для достижения указанного технического результата в способе хирургического лечения хронического стеноза гортани паралитической этиологии, включающем одностороннюю подслизистую резекцию черпаловидного хряща при помощи лазера с удалением его голосового отростка, верхушки, части тела черпаловидного хряща и мышечного отростка, наложение швов, согласно изобретению, используют диодный лазер в импульсном режиме контактно с длиной волны от 810 нм до 980 нм, при этом наконечником лазера производят разрез слизистой оболочки по ее верхней поверхности от середины голосовой складки через голосовой отросток до верхушки черпаловидного хряща, затем резецируют голосовой отросток и верхушку, не более двух третей тела черпаловидного хряща и мышечного отростка, заднюю треть волокон голосовой мышцы, при этом швы накладывают эндоларингеально, причем иглу вкалывают в область верхнего края раны, затем захватывают нижний край раны вместе в голосовой связкой и верхним краем эластического конуса, а швы затягивают до соприкосновения краев разреза слизистой оболочки и расширения просвета гортани.
Также согласно изобретению используют лазер с мощностью излучения от 8,3 Вт до 9,4 Вт; с энергией импульсов от 0,74 Дж до 0,76 Дж; с частотой следования импульсов от 11,1 до 12,5 Гц.
Также согласно изобретению поочередно накладывают от трех до пяти швов.
Данный режим воздействия обеспечивает эффективный режим абляции без термического повреждения глубжележащих тканей, без некроза и карбонизации поверхности раны.
Объем тканей, резецируемых при операции оптимален для формирования просвета гортани, достаточного для восстановления дыхательной функции.
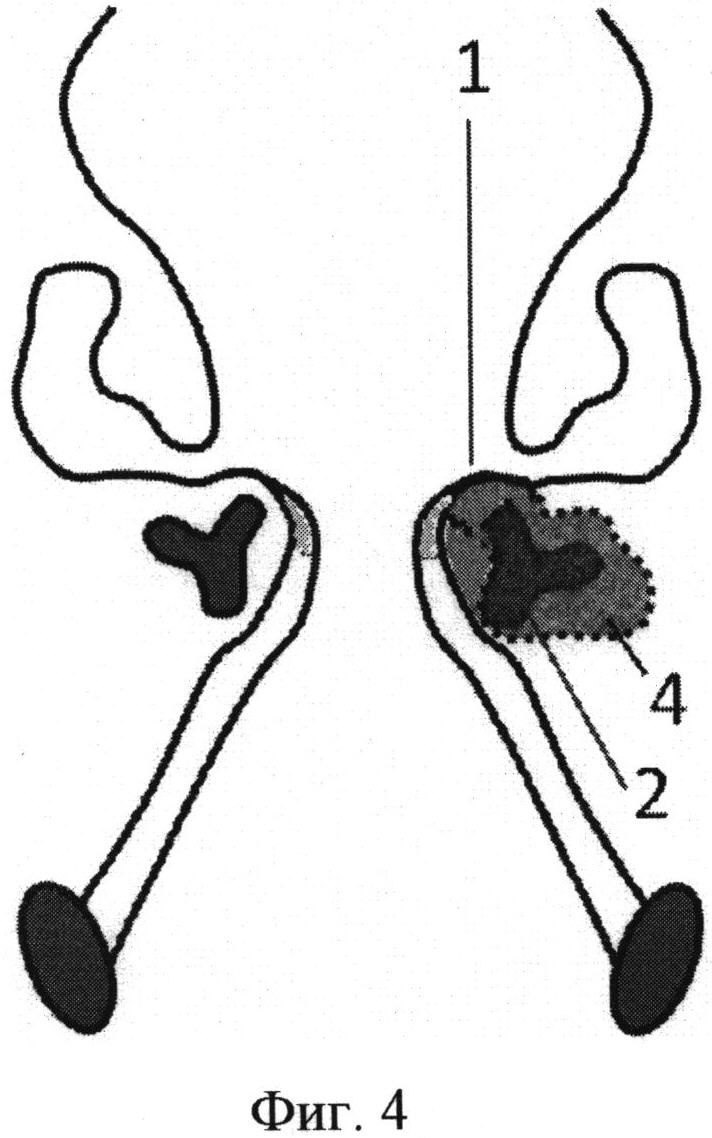
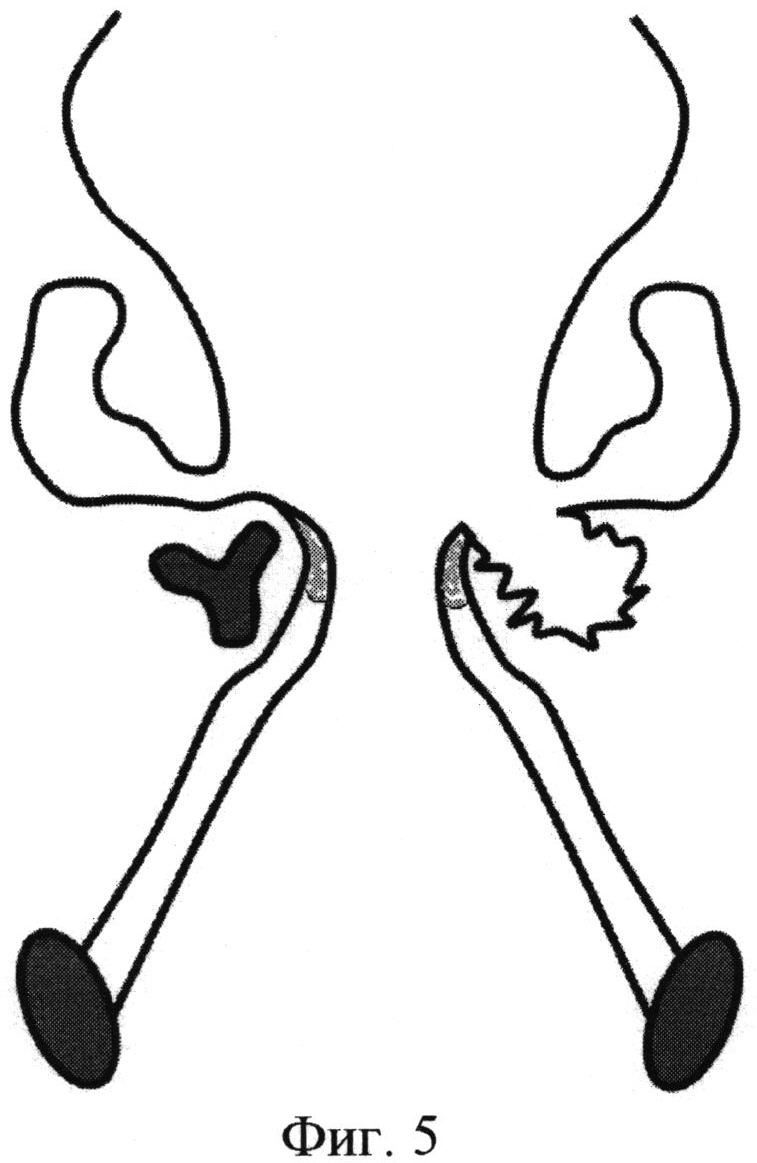
Резекция голосового отростка и 2/3 мышечного отростка и тела черпаловидного хряща, задней 1/3 мышечных волокон голосовой складки и наложение кетгутовых швов с захватом верхнего края эластического конуса приводит к латерализации голосовой складки. При этом происходит значительное расширение задней комиссуры гортани, а также межскладкового пространства, что способствует восстановлению функции дыхания без нарушения защитной функции.
Сохранение передних 2/3 голосовой складки и выполнение операции только с одной стороны создает хорошие предпосылки для дальнейшего формирования звучного голоса в ходе дальнейшей лечебно-фонопедической реабилитации.
Поскольку передние 2/3 голосовой складки не подвергаются резекции, это дает возможность складкам соприкасаться при акте фонации, обеспечивая сохранение голосообразующей функции. Также не резецируется задняя часть тела черпаловидного хряща, что не нарушает эффективность защитной функции гортани без развития аспирационного синдрома.
Швы на рану накладывают с захватом голосовой связки и эластического конуса, что также обеспечивает формирование стойкого просвета гортани без необходимости предварительного наложения трахеостомы и постоперационного стентирования.
Закрытие операционной раны с сопоставлением краев слизистой оболочки обеспечивает быстрое заживление первичным натяжением без формирования грануляций и рубцов. Быстрое заживление раны позволяет начать раннюю лечебно-фонопедическую реабилитацию.
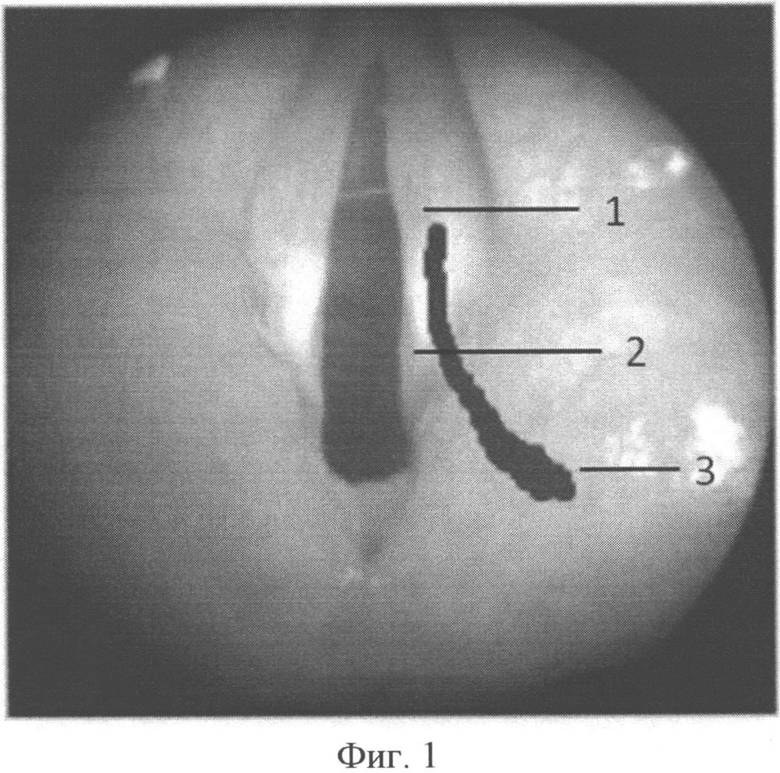
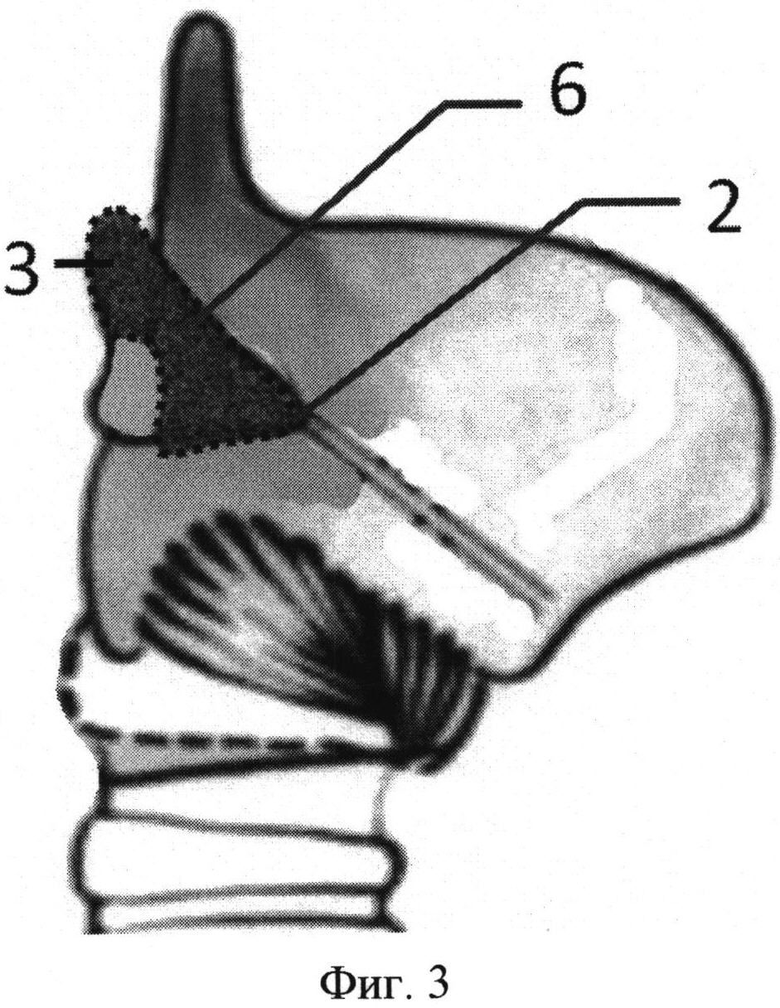
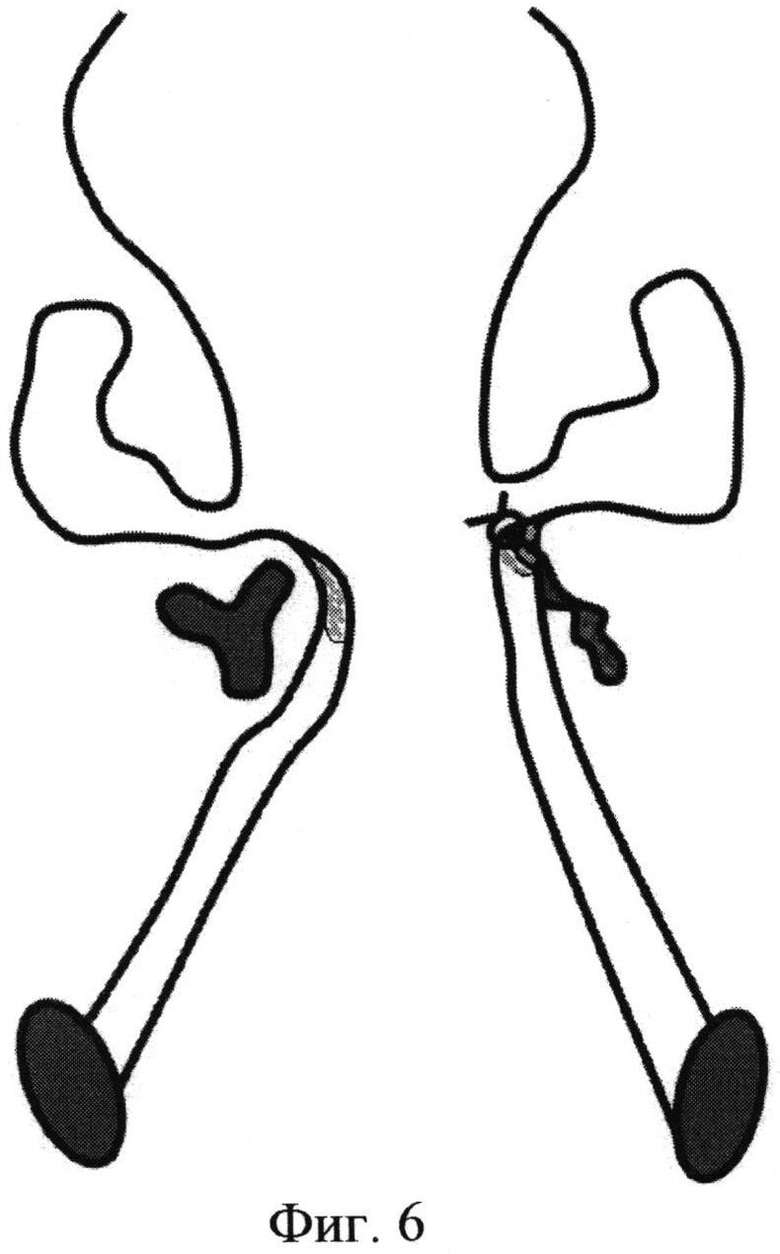
Способ иллюстрируется чертежами, где на фиг. 1 схематично изображен разрез слизистой оболочки наконечником диодного лазера; на фиг. 2 схематично изображен вид сверху при резекции черпаловидного хряща и волокон голосовой мышцы; на фиг. 3 схематично представлен вид сбоку при резекции черпаловидного хряща; на фиг. 4 схематично представлен фронтальный срез на уровне голосовых отростков черпаловидных хрящей при резекции голосовой складки; на фиг. 5 изображена рана после лазерной резекции голосовой складки, фронтальный срез на уровне голосовых отростков черпаловидных хрящей; фиг. 6 изображена рана, которая ушита с захватом голосовой связки и верхнего края эластического конуса, фронтальный срез на уровне голосовых отростков черпаловидных хрящей.
На чертеже использованы следующие позиции: 1 - голосовая складка; 2 - голосовой отросток черпаловидного хряща; 3 - верхушка черпаловидного хряща; 4 - мышечные волокна голосовой мышцы; 5 - волокна щиточерпаловидной мышцы; 6 - тело черпаловидного хряща; 7 - мышечный отросток черпаловидного хряща.
Способ осуществляют следующим образом.
В условиях эндотрахеального наркоза производят установку опорного ларингоскопа и операционного микроскопа.
Далее осуществляют разрез слизистой оболочки голосовой складки 1 по ее верхней поверхности от середины через голосовой отросток 2 до верхушки 3 черпаловидного хряща.
Разрез производят с помощью диодного лазера в контактном импульсном режиме: длина волны 81-980 нм, средняя мощность излучения 8,3-9,4 Вт, средняя энергия импульса 0,74-0,76 Дж, частота следования импульсов 11,1-12,5 Гц.
Затем подлизисто выделяют, освобождая от мышечных волокон, голосовой отросток 2 черпаловидного хряща. Заднюю 1/3 мышечных волокон голосовой мышцы 4 выделяют и иссекают путем лазерной вапоризации.
Далее, продолжая выделение черпаловидного хряща, отсекают волокна щиточерпаловидной мышцы 5, резецируют большую часть черпаловидного хряща с удалением его голосового отростка 2, двух третей тела 6, а также верхушки 3, оставляя только заднюю треть черпаловидного хряща и одну треть мышечного отростка 7.
На рану накладывают кетгутовые (хромированный кетгут 4-0) узловые швы. Швы накладывают эндоларингеально при помощи стандартного эндоскопического иглодержателя.
Сначала накладывают шов на передний угол раны. Вкол иглы производят в области верхнего края раны. Затем захватывают нижний край раны вместе в голосовой связкой и верхним краем эластического конуса.
Шов слизистой оболочки затягивают и завязывают, добиваясь соприкосновения краев разреза слизистой оболочки и расширения просвета гортани. Далее продолжают ушивание раны, накладывая от 3-х до 5-ти швов от переднего к заднему углу раны. С наложением последнего шва оперативное вмешательство заканчивают.
Способ поясняется следующим примером.
Пациентка Л., 1949 года рождения, поступила в ФБГУ «Санкт-Петербургский НИИ уха, горла, носа и речи» с жалобами на затруднение дыхания при незначительной физической нагрузке.
Из анамнеза заболевания известно, что в 1999 году пациентка перенесла оперативное вмешательство по поводу многоузлового зоба. Сразу после операции она отметила отсутствие голоса, который на фоне консервативной терапии впоследствии восстановился. Одновременно с ухудшением голоса сразу после операции на щитовидной железе появилось затруднение дыхания, которое после операции продолжало нарастать.
При обследовании в клинике: голос высокий, звучный, при беседе возникает инспираторная одышка с высоким стридорозным звуком на вдохе. Общее состояние удовлетворительное, из сопутствующих заболеваний - гипертоническая болезнь I ст.
ЛОР-осмотр: носовое дыхание не затруднено, перегородка носа по средней линии. Слизистая оболочка полости носа не воспалена, слизистая глотки бледно-розовая, небные миндалины I ст., лакуны свободные. При отоскопии: наружные слуховые проходы свободные, барабанные перепонки справа и слева серые, целы, опознавательные пункты хорошо выражены. Непрямая ларингоскопия: слизистая оболочка гортаноглотки, надгортанника, преддверия гортани бледно-розовая, не воспалена. Голосовые складки серые, находятся в парамедианном положении, движения их отсутствуют, ширина голосовой щели не более 2 мм.
Видеостробоскопия: голосовые складки серые, без воспалительных явлений. Положение голосовых складок параллельно друг другу, на вдохе раскрытие голосовой щели не более чем на 2 мм, тонус складок снижен.
При исследовании функции внешнего дыхания путем спирометрии получены следующие показатели: ЖЕЛ (жизненная емкость легких) 74,2% к должным величинам; ФЖЕЛ (форсированная жизненная емкость легких) 74,4%; ОФВ1 (объем форсированного выдоха на 1 секунде) 60,2%; отношение ОФВ1 к ЖЕЛ 81,1%; ПОС выдоха (пиковая объемная скорость) 55,2; МОС 50-42,2%; МОС 75-34,3% (максимальная объемная скорость при выдохе 50% и 75% при выдохе).
По результатам исследований выставлен диагноз: двусторонний хронический паралитический стеноз гортани.
Пациентке была выполнена подслизистая лазерная хордаритеноидотомия при прямой опорной микроларингоскопии.
В условиях общей анестезии при назо-трахеальной интубации при помощи раздвижного операционного ларингоскопа произведена прямая микроларингоскопия. Клинок ларингоскопа введен в преддверие гортани и зафиксирован на опоре.
Далее произведен разрез слизистой оболочки левой голосовой складки по ее верхней поверхности от середины голосовой складки через голосовой отросток до верхушки черпаловидного хряща.
Разрез произведен с помощью диодного лазера в контактном импульсном режиме: длина волны 980 нм, средняя мощность излучения 9,4 Вт, средняя энергия импульса 0,75 Дж, частота следования импульсов 12,5 Гц.
Затем при помощи хирургического диодного лазера подслизисто был выделен и освобожден от мышечных волокон голосовой отросток черпаловидного хряща. При помощи хирургического диодного лазера задняя 1/3 мышечных волокон голосовой складки была выделена и иссечена путем лазерной вапоризации.
Далее было продолжено подслизистое выделение черпаловидного хряща и выполнено отсечение волокон щиточерпаловидной мышцы от мышечного отростка хряща при помощи хирургического диодного лазера. Затем при помощи хирургического диодного лазера произведена резекция большей части черпаловидного хряща.
При помощи хирургического диодного лазера в импульсном режиме контактно было резецировано: голосовой отросток черпаловидного хряща, большая часть его тела, верхушка, часть мышечного отростка. Были оставлены только: задняя часть тела черпаловидного хряща и часть мышечного отростка.
На рану были наложены кетгутовые (хромированный кетгут 4-0) узловые швы. Швы накладывали эндоларингеально при помощи стандартного эндоскопического иглодержателя. Сначала был наложен шов на передний угол раны. При этом вкол иглы производили в область верхнего края раны. Затем захватывали нижний край раны вместе в голосовой связкой и верхним краем эластического конуса.
Шов слизистой оболочки затягивали и завязывали таким образом, чтобы добиться соприкосновения краев разреза слизистой оболочки и расширения просвета гортани. Далее было продолжено ушивание раны: наложены три шва от переднего к заднему углу раны. С наложением последнего шва оперативное вмешательство было закончено. Время проведения оперативного вмешательства составило 90 минут.
Пациентка после пробуждения была переведена в палату интенсивной терапии. Интубационная трубка из трахеи не удалялась. Через 18 часов под контролем видеофиброскопии пациентка была экстубирована.
При видеофиброскопии сразу после экстубации: отек слизистой оболочки гортани, слизистой черпаловидных хрящей умеренно выражен, швы состоятельны, просвет гортани достаточен для дыхания.
Медикаментозное лечение: дексаметазон в/венно капельно 8 мг - за сутки перед операцией; 24 мг интраоперационно; после операции - 16 мг, 8 мг, 4 мг. Цефтриаксон в/венно капельно в день операции 2 г, после операции 1 г в сутки в течение 5 дней.
Ежедневно в стационаре производили непрямую ларингоскопию и орошение слизистой гортани раствором диоксидина 1%-2 мл.
В раннем послеоперационном периоде пациентка отметила значительное улучшение дыхания. Отек слизистой гортани незначительно увеличился на 2-е сутки после операции и в дальнейшем явления послеоперационного воспаления быстро регрессировали.
Контрольная видеостробоскопия была выполнена через 10 дней после операции: голосовая складка справа серые, без воспалительных явлений. Левая половина слизистой гортани незначительно отечна, с легкой инъекцией сосудов, просвет гортани шириной до 6-7 мм в задней комиссуре. Передние 2/3 голосовых складок сближаются при попытке фонации. С 10-го дня было назначено выполнение дыхательных и голосовых упражнений под контролем фонопеда. При выписке пациентке была восстановлена звучная речь, даны рекомендации продолжить занятия с фонопедом.
При исследовании функции внешнего дыхания через 2 недели после операции получены следующие показатели: ЖЕЛ (жизненная емкость легких) 91,7% к должным величинам; ФЖЕЛ (форсированная жизненная емкость легких) 99,1%; ОФВ1 (объем форсированного выдоха на 1 секунде) 95%; отношение ОФВ1 к ЖЕЛ 103,6%; ПОС выдоха (пиковая объемная скорость) 66,6; МОС 50-51,1%, МОС 75-37,1% (максимальная объемная скорость при выдохе 50% и 75% при выдохе). По данным спирометрии установлено, что проходимость дыхательная функция гортани была восстановлена.
При повторном осмотре в отдаленный послеоперационный период (6 месяцев) просвет голосовой щели составлял 9 мм. Дыхание через естественные дыхательные пути свободное.
Защитная функция гортани не нарушена.
Исследование функции внешнего дыхания в отдаленный послеоперационный период (через полгода) также показало положительную динамику, что свидетельствует об отсутствии рецидива заболевания и восстановлении дыхательной функции гортани.
В настоящее время прооперировано 10 пациентов.
У всех пациентов наблюдалось восстановление дыхательной функции с сохранением достаточно хорошего голоса. Ни у одного из пациентов не было рецидива стеноза и нарушения защитной функции гортани. Сроки пребывания в стационаре составляли 18-21 день с момента поступления.
В раннем послеоперационном периоде просвет голосовой щели составлял 8 мм и сохранился в отдаленный послеоперационный период (через 6-10 месяцев).
Таким образом, заявляемый способ обладает следующими преимуществами:
- является наименее травматичным, так как используется только эндоскопический доступ, который является наиболее оптимальным при операциях в полости гортани;
- является наиболее щадящим за счет работы диодного лазера в специально отработанных режимах контактным способом в импульсном режиме высокой мощности, что способствует минимальному термическому повреждению тканей без формирования некрозов и карбонизации поверхности раны;
- работа хирургическим лазером проходит без кровотечения на «сухом» операционном поле, что в 2-3 раза сокращает время операции и уменьшает операционную травму;
- нет дополнительных операций - эндоларингеального вмешательства с наружным доступом;
- не требует стентирования и наложения трахеостомы в связи с умеренными реактивными явлениями слизистой в послеоперационном периоде;
- объем тканей, резецируемых при операции оптимален для формирования просвета гортани, достаточного для восстановления дыхательной функции и сохранения защитной функции гортани;
- закрытие операционной раны с сопоставлением краев слизистой оболочки обеспечивает быстрое заживление первичным натяжением, что позволяет начать раннюю лечебно-фонопедическую реабилитацию;
- хорошо сохраняется голосовая функция после оперативного лечения, что в комплексе с дальнейшей фонопедической терапией создает предпосылки для успешной реабилитации голоса (для получения еще более звучного голоса).
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургического лечения стенозов голосового отдела гортани | 2022 |
|
RU2785495C1 |
| СПОСОБ ЛЕЧЕНИЯ СРЕДИННЫХ СТЕНОЗОВ ГОРТАНИ ПАРАЛИТИЧЕСКОЙ ЭТИОЛОГИИ | 1995 |
|
RU2074659C1 |
| Способ хирургического лечения двустороннего паралича гортани | 2020 |
|
RU2763830C1 |
| СПОСОБ ЛЕЧЕНИЯ СРЕДИННЫХ СТЕНОЗОВ ГОРТАНИ ПАРАЛИТИЧЕСКОЙ ЭТИОЛОГИИ | 2005 |
|
RU2284773C1 |
| Способ лечения хронического нейрогенного стеноза гортани | 2020 |
|
RU2741692C1 |
| СПОСОБ ЛЕЧЕНИЯ ДВУСТОРОННИХ НЕЙРОГЕННЫХ СТЕНОЗОВ ГОРТАНИ ПАРАЛИТИЧЕСКОЙ ЭТИОЛОГИИ | 2010 |
|
RU2440792C1 |
| СПОСОБ ЛЕЧЕНИЯ СРЕДИННЫХ СТЕНОЗОВ ГОРТАНИ | 2004 |
|
RU2286095C2 |
| СПОСОБ ЛЕЧЕНИЯ СРЕДИННЫХ СТЕНОЗОВ ГОРТАНИ ПАРАЛИТИЧЕСКОЙ ЭТИОЛОГИИ | 1995 |
|
RU2082335C1 |
| СПОСОБ ЭНДОЭКСТРАЛАРИНГЕАЛЬНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАРАЛИТИЧЕСКИХ СТЕНОЗОВ ГОРТАНИ | 2013 |
|
RU2525220C1 |
| СПОСОБ ЭНДОЛАРИНГЕАЛЬНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РУБЦОВО-ПАРАЛИТИЧЕСКИХ СТЕНОЗОВ ГОРТАНИ | 1997 |
|
RU2128956C1 |

Изобретение относится к оториноларингологии. Проводят одностороннюю подслизистую резекцию черпаловидного хряща при помощи лазера. При этом используют диодный лазер в импульсном режиме контактно с длиной волны от 810 нм до 980 нм. Наконечником лазера производят разрез слизистой оболочки по ее верхней поверхности от середины голосовой складки через голосовой отросток до верхушки черпаловидного хряща. Затем резецируют голосовой отросток и верхушку, не более двух третей тела черпаловидного хряща и мышечного отростка, заднюю треть волокон голосовой мышцы. Швы накладывают эндоларингеально. Иглу вкалывают в область верхнего края раны. Затем захватывают нижний край раны вместе с голосовой связкой и верхним краем эластического конуса. Швы затягивают до соприкосновения краев разреза слизистой оболочки и расширения просвета гортани. Способ обеспечивает низкую травматичность и минимизацию интра- и послеоперационных осложнений, формирование стойкого просвета гортани, сокращение сроков реабилитации пациентов за счет использования эндоскопичсекого доступа, работы диодного лазера в специально отработанных режимах, а также за счет оптимального объема тканей, резецируемых в ходе операции, и методики наложения швов на рану. 4 з.п. ф-лы, 6 ил., 1 пр.
1. Способ хирургического лечения хронического стеноза гортани паралитической этиологии, включающий одностороннюю подслизистую резекцию черпаловидного хряща при помощи лазера с удалением его голосового отростка, верхушки, части тела черпаловидного хряща и мышечного отростка, наложение швов, отличающийся тем, что используют диодный лазер в импульсном режиме контактно с длиной волны от 810 нм до 980 нм, при этом наконечником лазера производят разрез слизистой оболочки по ее верхней поверхности от середины голосовой складки через голосовой отросток до верхушки черпаловидного хряща, затем резецируют голосовой отросток и верхушку, не более двух третей тела черпаловидного хряща и мышечного отростка, заднюю треть волокон голосовой мышцы, при этом швы накладывают эндоларингеально, причем иглу вкалывают в область верхнего края раны, затем захватывают нижний край раны вместе с голосовой связкой и верхним краем эластического конуса, а швы затягивают до соприкосновения краев разреза слизистой оболочки и расширения просвета гортани.
2. Способ хирургического лечения хронического стеноза гортани паралитической этиологии по п. 1, отличающийся тем, что используют лазер с мощностью излучения от 8,3 Вт до 9,4 Вт.
3. Способ хирургического лечения хронического стеноза гортани паралитической этиологии по п. 1, отличающийся тем, что используют лазер с энергией импульсов от 0,74 Дж до 0,76 Дж.
4. Способ хирургического лечения хронического стеноза гортани паралитической этиологии по п. 1, отличающийся тем, что используют лазер с частотой следования импульсов от 11,1 до 12,5 Гц.
5. Способ хирургического лечения хронического стеноза гортани паралитической этиологии по п. 1, отличающийся тем, что поочередно накладывают от трех до пяти швов.
| MARC REMACLE | |||
| Surgery of Larynx and Trachea | |||
| Приспособление для суммирования отрезков прямых линий | 1923 |
|
SU2010A1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ПРОСВЕТА ГОРТАНОТРАХЕАЛЬНОГО ОТДЕЛА | 1997 |
|
RU2135232C1 |
| Двойной амортизатор передней вилки мотоциклов | 1925 |
|
SU8276A1 |
| ПЛУЖНИКОВ М.С | |||
| Прибор для нагревания перетягиваемых бандажей подвижного состава | 1917 |
|
SU15A1 |
| (Пособие для врачей) | |||
| Топчак-трактор для канатной вспашки | 1923 |
|
SU2002A1 |
| E | |||
| FERRI | |||
| Diode laser surgery in the endoscopic treatment of laryngeal paralysis | |||
| Acta Otorrinolaringol Esp | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
Авторы
Даты
2015-06-10—Публикация
2014-03-07—Подача