Изобретение относится к медицине, точнее к онкологии и хирургии, и может найти применение при лечении рака желудка.
В настоящее время в мире ежегодно диагностируется около одного миллиона новых случаев рака желудка (РЖ), что составляет порядка 8% от всех зарегистрированных случаев злокачественных опухолей. Рак желудка является второй ведущей причиной смерти от рака у мужчин и женщин во всем мире (10% от общего числа). В целом заболеваемость РЖ в России составляет 31.40 на 100000 населения.
РЖ является гетерогенным заболеванием и согласно гистологической классификации по Lauren подразделяется на два различных типа: диффузный и кишечный с различием в эпидемиологии, причинах возникновения, патогенезе и прогнозе. Кишечный тип РЖ ассоциирован с Helicobacter pylori, встречается чаще у пожилых людей, как правило, располагается в теле и антральном отделе желудка и связан с уже существующими фоновыми явлениями атрофического гастрита и кишечной метаплазии. В отличие от этого диффузный тип РЖ, как правило, низкодифференцирован, поражает чаще проксимальный отдел желудка и имеет высокую заболеваемость среди молодых людей, страдающих от гастроэзофагеального рефлюкса. Диффузный тип рака желудка, как правило, имеет худший прогноз.
Особую группу, характеризующуюся наименее благоприятным прогнозом, составляют пациенты с высокой метаболической и пролиферативной активностью опухоли желудка, ассоциированной с агрессивным течением заболевания. Данный тип РЖ выявляется с помощью иммуногистохимических, биохимических и лучевых методов исследования.
Определение уровня опухолевоспецифических маркеров дает характеристику исходной активности процесса, динамику на фоне лечения и может являться надежным прогностическим фактором рецидива или прогрессирования заболевания.
Согласно клиническим рекомендациям по диагностике и лечению РЖ исследование уровня онкомаркеров необходимо выполнять до начала лечения и далее не реже 1 раза в месяц в течение первого года. Обязательным является определение онкомаркеров СЕА и СА 72-4, но с учетом того, что молекулярно-биологические свойства опухоли даже в рамках одной нозологической формы различны, заранее спрогнозировать «индикаторный» онкомаркер не представляется возможным. Для более детального мониторинга заболевания и выявления «индикаторного» онкомаркера дополнительно выполняется исследование СА 19-9 и М2-пируваткиназы (М2-ПК).
Что касается иммуногистохимических методов исследования, то универсальным показателем пролиферативной активности опухоли является экспрессия Ki-67. По данным литературы, пролиферативная активность определяет опухолевую прогрессию, a Ki-67 является одним из самых часто используемых маркеров клеточной пролиферации, в то время как подсчет митотического индекса не отражает скрытого пролиферативного потенциала опухоли. В ряде исследований было показано, что повышение уровня экспрессии Ki-67 коррелирует с пролиферативной активностью опухоли, развитием лимфогенного метастазирования и отражает высокий потенциал злокачественности. Показано также, что выживаемость больных статистически значимо выше при уровне экспрессии Ki-67 менее 50%.
При подозрении на высокую активность злокачественного процесса по уровню онкомаркеров и Ki-67 определяется метаболическая активность опухоли с использованием позитронной эмиссионной и компьютерной томографии (ПЭТ/КТ) с 18-фтордезоксиглюкозой (18F-ФДГ). Интенсивность накопления РФП в проекции опухоли желудка является надежным критерием прогноза. При SUV max более 4.0 двухлетняя выживаемость на 30% ниже, чем при SUV max менее 4.0. Таким образом, SUVmax>4.0 рассматривается как критерий высокой метаболической активности. В результате пациентов, имеющих высокий уровень хотя бы одного «индикаторного» онкомаркера, уровень экспрессии Ki-67>50%, SUVmax>4.0, относят к группе больных с метаболически и пролиферативно активным РЖ, у которых стандартные методы лечения РЖ имеют заведомо неутешительный прогноз.
Основным методом лечения РЖ, включая пациентов с неблагоприятным прогнозом, является хирургическое пособие (81%), в то время как на виды комбинированного и комплексного лечения приходится только 11.9%. При этом у 50% больных, прооперированных в объеме R0-резекции, в течение первого года развивается рецидив заболевания (локорегионарный, перитонеальная диссеминация, отдаленное метастазирование). С увеличением глубины инвазии опухоли результаты оперативного метода лечения ухудшаются. Так 5-летняя выживаемость при 1-й стадии у пациентов с R0-резекцией желудка составляет 95%. Тогда как на 2-й стадии она колеблется от 35% до 65% и зависит от наличия метастатического поражения регионарных лимфатических узлов, подвергшихся лимфодиссекции.
Учитывая относительно низкую чувствительность РЖ к цитостатикам, в его лечении чаще используются схемы высокодозной поликомпонентной химиотерапии с высокой степенью токсичности. Это, однако, резко ограничивает круг пациентов, способных получить в полном объеме такое лечение. Для повышения эффективности и уменьшения токсичности с начала 60-х годов используют регионарную химиотерапию (РХТ) в виде химиоинфузии, а в последние десятилетие - химиоэмболизацию, значительно снижающую общую токсичность.
В настоящее время появилось множество исследований по применению препаратов ингибиторов топоизомеразы 1, к которым относится иринотекан. Причем ряд авторов считает этот препарат наиболее эффективным в монотерапии РЖ. Частота положительных ответов на лечение иринотеканом даже при запущенном раке желудка составляет 18-33%.
В качестве прототипа взят способ, описанный в работе [Практическая онкология, №3(7), с.67-71, 2001]. Этот способ заключается в комбинированном и паллиативном лечении рака желудка путем предоперационной суперселективной внутриартериальной химиотерапии.
Эффективность ее была изучена в рандомизированных исследованиях.
Больные были разделены на 3 группы: в первой группе больным выполнялось только радикальное хирургическое лечение, во второй - проводилась предоперационная внутривенная химиотерапия с последующей радикальной операцией, в третьей группе предоперационная внутриартериальная суперселективная химиотерапия с последующей радикальной операцией.
Предоперационная внутриартериальная суперселективная химиотерапия была проведена у 47 больных. При этом у 31 больного была катетеризована левая желудочная артерия, у 16 - правая желудочно-сальниковая. Разовые и суммарные дозы химиопрепаратов и сроки их введения, а также выполнения оперативного вмешательства у пациентов, получивших внутривенную и внутриартериальную химиотерапию, были одинаковы.
Авторы отмечали у 25 пациентов, которым проводилась внутриартериальная химиотерапия, чувство жжения и легкие болезненные ощущения в надчревной области, у 31 больного - тошноту, у 9 - рвоту. При этом после внутриартериального введения у 40 больных, по результатам эндоскопии, в динамике лечения отмечалось различной степени уменьшение объема опухоли, а после внутривенного введения химиопрепаратов видимых изменений не отмечалось. В то же время после внутриартериального введения химиопрепаратов у 8 пациентов были отмечены эрозии и язвы на слизистой оболочке абдоминального отдела пищевода и двенадцатиперстной кишки, в результате чего дальнейшее оперативное лечение откладывалось на 2-3 недели. Тем не менее во время последующего оперативного вмешательства у 9 больных были обнаружены воспалительные инфильтраты, что создавало трудности при мобилизации желудка и перевязке магистральных сосудов. У 4 пациентов возникли трудности при мобилизации 12-перстной кишки. Отмечались и послеоперационные осложнения, такие как нагноение послеоперационной раны (у 2 больных), поддиафрагмальный абсцесс (1 больная), у одной больной возникло внутрибрюшное кровотечение, в результате чего наступила смерть.
Трехлетняя выживаемость после внутриартериальной химиотерапии с последующим хирургическим вмешательством составила 89%, в то время как при системной химиотерапии перед оперативным вмешательством - 37%, а при хирургическом лечении без химиотерапии - 35,5%. Местная и общая токсичность во всех случаях использования химиотерапии была достаточно высокой.
Несомненными плюсами данного способа является уменьшение границ распространения заболевания и размеров опухоли и, как следствие, улучшение отдаленных результатов лечения. Но несмотря на эффект «первого прохождения» химиопрепаратов, краткосрочность их действия не позволяет оказать достаточного влияния на опухолевые клетки, находящиеся на разных стадиях деления.
К тому же высокая эффективность «первого прохождения» повышает вероятность развития осложнений, связанных с распадом опухоли.
Высокая токсичность применяемых поликомпонентных схем, а также осложнения в виде эрозивно-воспалительных явлений на слизистой желудка вплоть до перфорации его стенки, дополнительно ухудшают состояние больного к моменту выполнения оперативного вмешательства.
Следует отметить, что опухоли с неблагоприятным прогнозом, к которым относятся метаболически и пролиферативно активные новообразования, должны подвергаться более агрессивному лечению и более тщательному контролю на этапах лимфооттока как наиболее значимого прогностического фактора исхода заболевания.
В доступных литературных источниках авторами не найдено исследований по лечению РЖ с высокой метаболической и пролиферативной активностью, имеющих наиболее неблагоприятный прогноз течения заболевания.
Настоящее изобретение касается лечения именно этой категории больных.
Технический результат настоящего изобретения состоит в улучшении отдаленных результатов лечения таких больных за счет снижения у них исходно высокой метаболической и пролиферативной активности опухолевого процесса.
Этот результат достигается тем, что в известном способе лечения РЖ путем неоадъювантной регионарной химиотерапии с последующим оперативным вмешательством согласно изобретению у больного предварительно определяют уровнь онкомаркеров СЕА, СА 19-9, СА 72-4, М2-ПК, индекс пролиферации Ki-67, выполняют совмещенную позитронно-эмиссионную и компьютерную томографию (ПЭТ/КТ), неоадъювантную регионарную химиотерапию осуществляют путем внутриартериальной химиоэмболизации, причем первую осуществляют путем введения 1/2 от разовой системной дозы химиопрепарата в 4-6 мл масляного рентгенконтрастного препарата, не ранее чем через 2-3 недели проводят контрольное определение уровня онкомаркеров, индекса пролиферации и SUVmax по ПЭТ/КТ и при снижении хотя бы одного из этих факторов по сравнению с их исходными значениями повторяют регионарную химиотерапию путем введения не более 1/3 от разовой системной дозы химиопрепарата не более чем в 5 мл масляного рентгенконтрастного препарата, а оперативное вмешательство осуществляют не ранее чем через 2-3 недели после первой химиоэмболизации при отсутствии снижения за эти дни метаболической и пролиферативной активности опухоли или не позднее чем через 10-14 дней после второй химиоэмболизации.
Целесообразно в качестве химиопрепарата использовать иринотекан, а в качестве масляного рентгенконтрастного препарата - липиодол.
Предварительное определение уровня онкомаркеров (СЕА, СА 19-9, СА 72-4, М2-ПК), индекса пролиферации Ki-67, SUVmax (коэффициента накопления РФП) обеспечивает характеристику метаболической и пролиферативной активности опухоли, т.е. установление исходной агрессивности процесса как фактора, влияющего на отдаленный прогноз лечения.
Осуществление химиоэмболизации целевого сосуда (сосудов), предварительно определенного на диагностическом этапе ангиографии, позволяет заполнить сосудистое русло опухоли до редукции кровотока, что обеспечивает депонирование химиомасляной суспензии в опухоли желудка и далее на путях лимфооттока. Это выявлено ранее выполненными исследованиями по изучению сроков накопления и нахождения рентгеноконтрастной масляной суспензии в первичной опухоли и регионарных лимфоузлах.
Наш многолетний опыт использования химиоэмболизации свидетельствует о том, что сосудистое русло опухоли желудка способно вместить от 4 до 6 мл масляного рентгеноконтрастного препарата до начала сброса его в нецелевые сосуды.
Селективное введение указанного объема суспензии химиопрепарата позволяет избежать местных осложнений (эрозии, воспалительные инфильтраты, перфорация и пр.), имеющих место при избыточном количестве вводимой суспензии.
Использование 1/2 от разовой системной дозы химиопрепарата в масляной суспензии обеспечивает, как показано авторами, достаточную девитализацию первичной опухоли и микродиссеминатов в лимфоколлекторах. Кроме того, это позволяет значительно снизить частоту местных осложнений со стороны первичной опухоли (распад, нагноение, кровотечение).
Использование в качестве цитостатического препарата иринотекана основано на успешном опыте его применения в системной химиотерапии, а также обусловлено возможностью создания в малом объеме суспензии высокой концентрации химиопрепарата.
Контрольное определение уровня факторов метаболической и пролиферативной активности опухоли через 2-3 недели обусловлено тем, что это соответствует интервалу времени, необходимому для реализации цитостатического эффекта иринотекана.
Снижение хотя бы одного из перечисленных факторов, по нашим наблюдениям, свидетельствует о девитализации опухоли, что ставит пациента в исходно более благоприятные условия перед оперативным вмешательством.
Выполнение второй процедуры химиоэмболизации позволяет обеспечить максимальное заполнение регионарных лимфоколлекторов химиомасляной субстанцией на момент оперативного вмешательства, а выполнение операции в сроки не позднее чем через 10-14 дней после второй процедуры химиоэмболизации обусловлено тем, что это, по данным липиодол-КТ, соответствует моменту максимального депонирования химиоэмболизата в лимфоколлекторах.
Отсутствие снижения метаболической и пролиферативной активности делает нецелесообразным выполнение повторной процедуры химиоэмболизации в связи с очевидной резистентностью опухоли к используемой химиотерапии. Выполнение в таком случае второй процедуры химиоэмболизации нецелесообразно, а исключение ее из курса лечения позволяет сократить его и своевременно провести оперативное вмешательство в более ранние сроки.
Уменьшение дозы цитостатика до 1/3 от разовой системной дозы и масляного рентгенконтрастного препарата (не более 5 мл) во время второй химиоэмболизации обусловлено уменьшением объема сосудистого русла опухоли после заполнения его во время первой химиоэмболизации и позволяет избежать нецелевого попадания цитостатика, предотвращая таким образом нежелательные побочные эффекты.
Сущность способа заключается в следующем.
Пациенту с гистологически верифицированным диагнозом рака желудка и установленной высокой метаболической и пролиферативной активностью процесса, критериями которой являются высокий уровень хотя бы одного «индикаторного» онкомаркера (не менее 4-кратного увеличения от верхней границы нормы), уровень экспрессии Ki-67>50%, SUVmax>4.0, выполняют ангиографию, на диагностическом этапе которой устанавливают источники (один или несколько, в зависимости от расположения опухоли относительно анатомических отделов желудка) кровоснабжения опухоли, ее васкуляризацию, далее катетер селективно устанавливается в целевой сосуд (или сосуды) и через него вводят суспензию 4-6 мл липиодола с 1/2 разовой системной дозы иринотекана.
Через 2-3 недели оценивают динамику изменения пролиферативной и метаболической активности посредством определения уровня Ki-67 (используются антитела фирмы Dako) и «индикаторные» онкомаркеров (СА 19-9, СА 72-4, СЕА, М2-ПК) и SUVmax. При снижении хотя бы одного из этих факторов выполняют вторую процедуру химиоэмболизации путем введения не более 5 мл суспензии липиодола с 1/3 разовой системной дозы иринотекана.
Оперативное лечение проводят не позднее чем через 10-14 дней после повторной процедуры химиоэмболизации.
Если не удается добиться снижения пролиферативной и метаболической активности опухолевого процесса, повторная химиоэмболизация не проводится и больному не ранее чем через 2-3 недели после первой химиоэмболизации выполняется оперативное вмешательство в обьеме, регламентированном онкологическими стандартами и рекомендациями по лечению рака желудка.
Сущность способа поясняется примерами.
Пример №1
Больная Д., 1949 г.р. (история болезни №1438), поступила в клинику ФГБУ РНЦРХТ в мае 2013 г. с диагнозом низкодифференцированная аденокарцинома тела желудка T4NxM0.
Из анамнеза известно, что пациентка стала отмечать нарастающую тяжесть в эпигастральной области после еды, потерю массы тела на 7 кг за месяц с апреля 2013 года.
При поступлении общее состояние больной было относительно удовлетворительным. Телосложение гипостеничное, пониженного питания. В сознании, контактна, адекватна. Кожные покровы умеренно бледные. Пульс - 78 ударов в минуту, ритмичный, удовлетворительного наполнения. Артериальное давление - 120/80 мм рт.ст. Частота дыхания - 14 в минуту. Дыхание везикулярное, хрипов нет. Живот не вздут, мягкий, безболезненный. При глубокой пальпации отмечался дискомфорт в эпигастральной области. Патологических образований отчетливо не пальпировалось. Физиологические отправления в норме.
При фиброэзофагогастродуоденоскопии (ФЭГДС) от 20.04.13 по задней стенке с переходом на большую кривизну определялась инфильтрация слизистой от субкардии до антрального отдела желудка, его просвет был деформирован. В кардиальном отделе по малой кривизне имелся участок изъязвления до 5 см в диаметре, поверхность которого контактно кровоточила. Произведена биопсия.
Рентген желудка от 22.04.2013: желудок несколько уменьшен в размерах, деформирован за счет инфильтрации задней стенки и малой кривизны от субкардии до средней трети тела. Перистальтика данных отделов отсутствовала.
Заключение патоморфологического исследования биопсийного материала от 23.04.2013 (№0-32746-45): низкодифференцированная аденокарцинома желудка. При иммуногистохимическом исследовании опухоли желудка от 30.04.2013 (№Б-257-354) Ki-67=90%.
Онкомаркеры от 19.04.2013: СЕА - 1.34 нг/мл (норма 0-5), СА 19-9 - 8 нг/мл (норма 0-37), СА 72-4 - 0.79 ЕД/мл (норма 0-2.68). Отмечалось значительное увеличение онкомаркера М2-ПК до 117 МЕ/мл (норма 0-15).
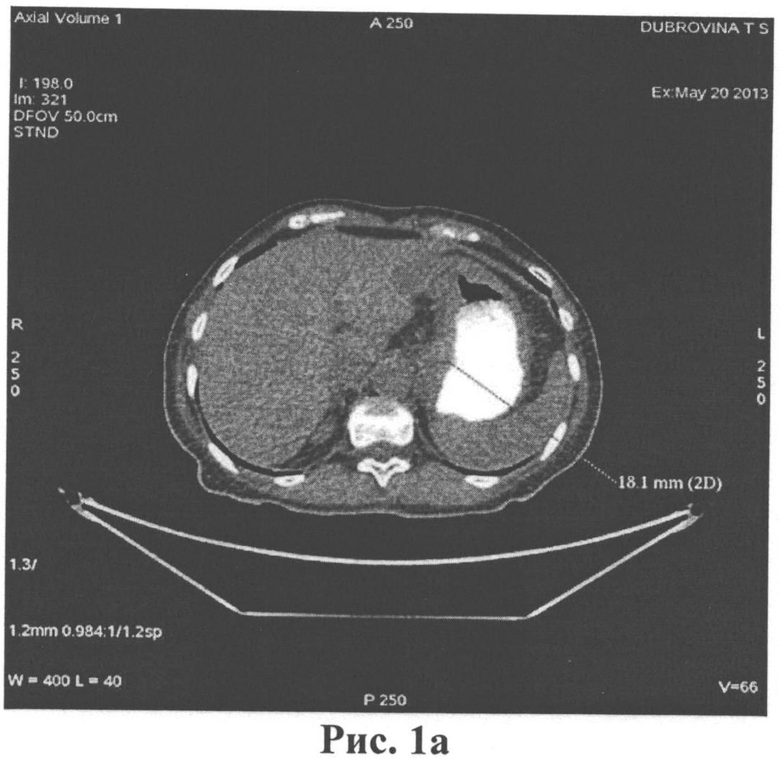
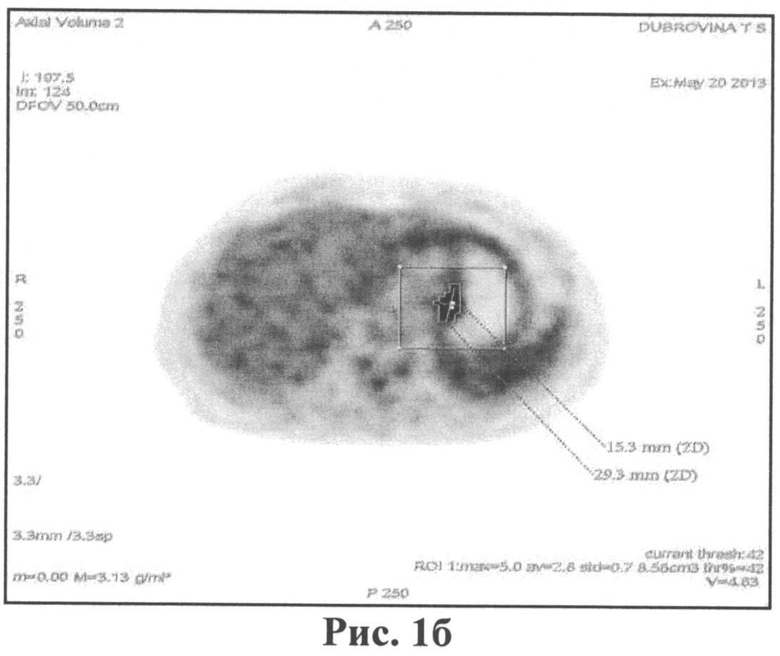
При ПЭТ/КТ с 18F-ФДГ от 20.05.2013 отмечалось утолщение стенки желудка до 1.8 см (рис.1а) и в проекции этих изменений визуализировался очаг накопления РФП размерами 2.9×1.5 см с SUV=5.0 (рис.1б).
31.05.13 под местной анестезией трансфеморальным доступом по Сельдингеру была выполнена пункция правой бедренной артерии, катетер Hook Cordis 5 F последовательно установлен в верхней брыжеечной артерии, чревном стволе, выполнена серия снимков 70 (35+35) мл ультравист 370.
На ангиограммах в проекции тела желудка по малой кривизне определялся участок повышенного накопления контрастного препарата размером 5×4 см, кровоснабжающийся из левой желудочной артерии (ЛЖА).
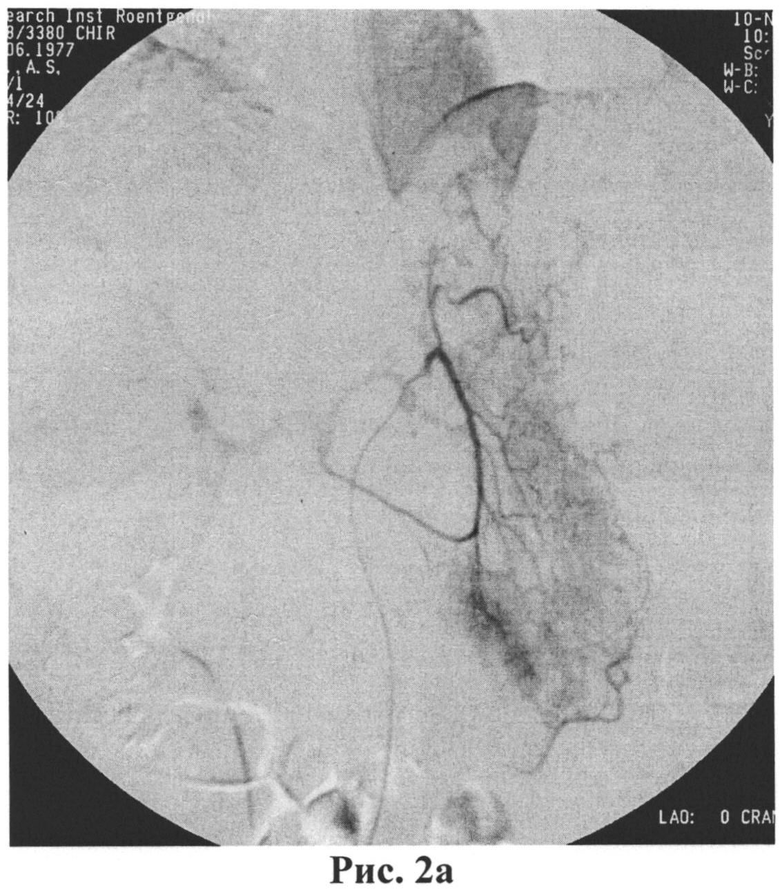
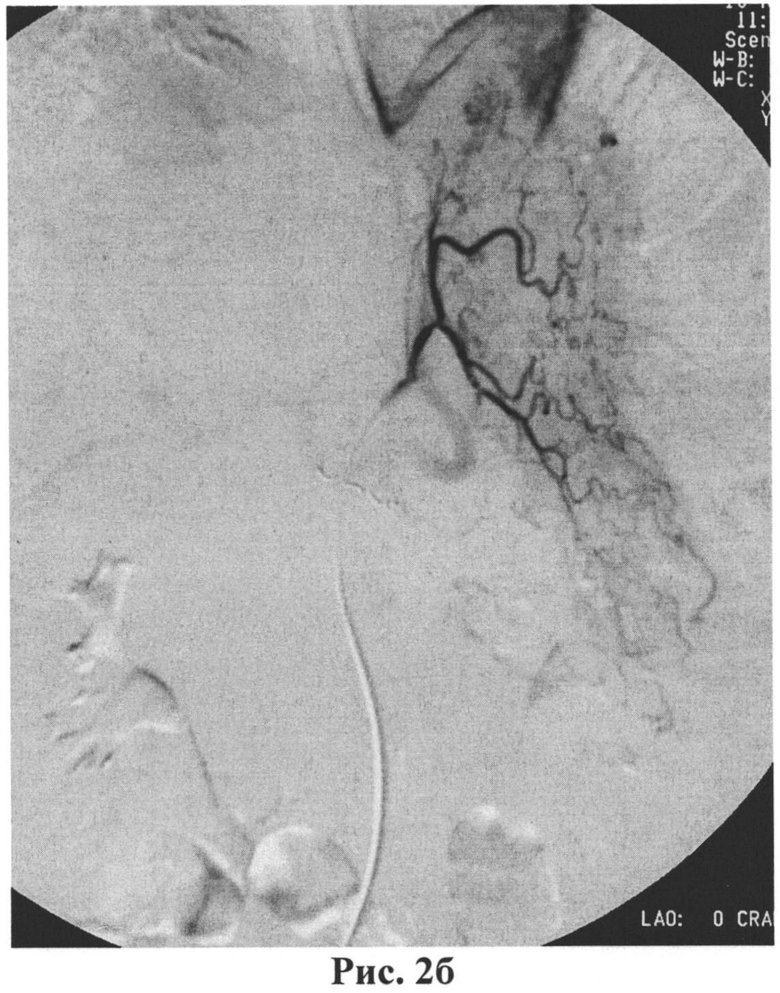
Коаксиально микрокатетер 2.5 F Progreat (Terumo) проведен суперселективно в ветвь ЛЖА, питающую опухоль (рис.2а). Была выполнена химиоэмболизация опухоли препаратом иринотекан 90 мг с добавлением 6.0 липиодола до редукции артериального кровотока (рис.2б). По завершению процедуры катетер был удален и на место пункции бедренной артерии наложена давящая повязка на 12 часов. Больная удовлетворительно перенесла процедуру. Отмечался умеренный постэмболизационный синдром, проявившийся непродолжительными болями в эпигастральной области, купированными применением спазмолитических средств и нестероидных противовоспалительных препаратов.
Пациентка в удовлетворительном состоянии была выписана 03.06.2013 под наблюдение врачей поликлиники. Через 3 недели (23.06.2013) она была повторно госпитализирована для обследования и продолжения лечения.
При рентгенографии желудка от 23.06.2013 отмечено уменьшение его размеров и деформации за счет опухолевой инфильтрации задней стенки и малой кривизны от субкардии до средней трети тела. Перистальтика данных отделов стенки желудка отсутствовала. По сравнению с предыдущим исследованием - без динамики.
По данным ФЭГДС от 25.06.2013 на задней стенке с переходом на большую кривизну сохранялась инфильтрация слизистой от субкардии до антрального отдела желудка с деформацией его просвета. В кардиальном отделе по малой кривизне имелся участок изъязвления до 4 см в диаметре, поверхность которого контактно кровоточила. По сравнению с исследованием от 20.04.2013 - без существенной динамики.
Онкомаркеры от 25.06.2013: СБА - 2.13 нг/мл (норма 0-5), СА 19-9 - 6.8 нг/мл (норма 0-37), СА 72-4 - 0.79 ЕД/мл (норма 0-2.68). Отмечено снижение уровня М2-ПК до нормальных значений 14.8 МЕ/мл (норма 0-15).
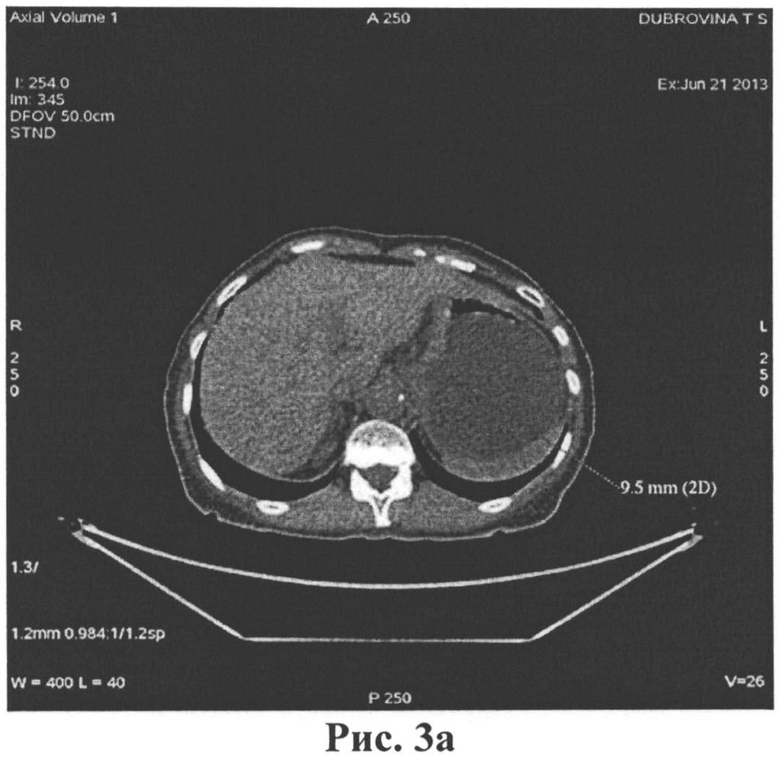
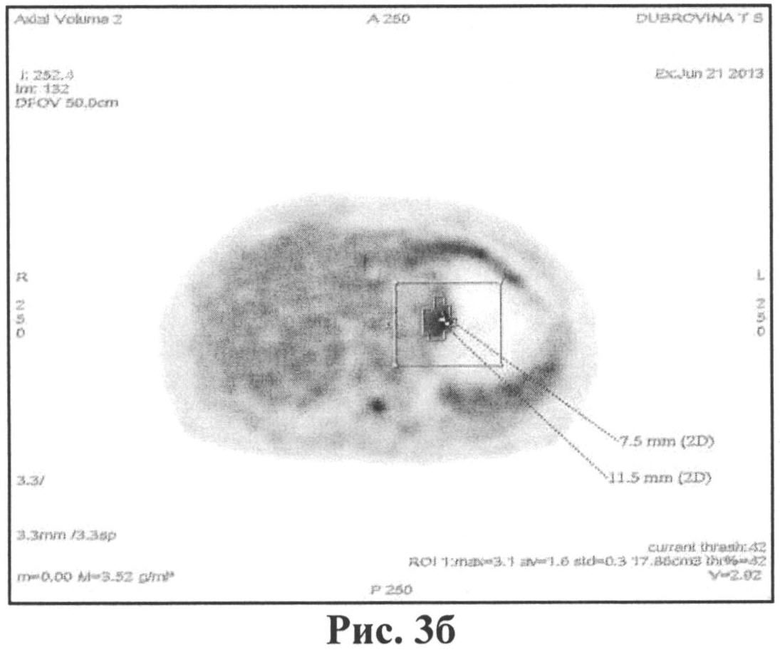
По данным ПЭТ/КТ от 21.06 2013 определялся частичный ответ на лечение - уменьшение на 50% толщины стенки желудка (рис.3а) и метаболической активности опухоли до SUVmax=3.1 (рис.3б).
При повторном иммуногистохимическом исследовании биоптатов опухоли выявлено снижение на 30% от исходного уровня индекса пролиферации Ki-67, который составил 60%.
01.07.2013 была выполнена повторная селективная ангиография желудка и химиоэмболизация левой желудочной артерии (ЛЖА).
Под местной анестезией трансфеморальным доступом по Сельдингеру была выполнена пункция левой бедренной артерии, катетер Hook Cordis 5 F последовательно установлен в верхней брыжеечной артерии, чревном стволе, выполнена серия снимков с использованием 70 (35+35) мл ультрависта.
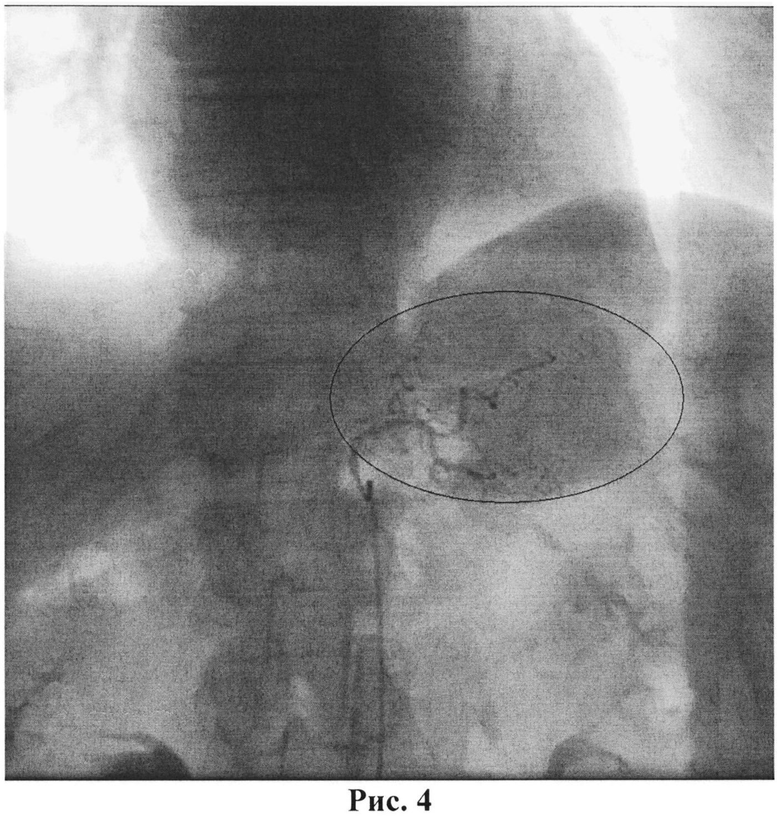
На ангиограммах в проекции верхней трети тела желудка по малой кривизне определялся участок повышенного накопления контрастного препарата, кровоснабжающийся из левой желудочной артерии. Отмечалось снижение васкуляризации опухоли желудка после ранее выполненной химиоэмболизации ее сосудов. Произведена повторная химиоэмболизация из левой желудочной артерии до редукции кровотока в опухолевых сосудах с использованием препарата иринотекан 60 мг в суспензии с 5 мл липиодола (рис.4, указана область эмболизированных опухолевых сосудов). По завершении процедуры катетер был удален и на место пункции бедренной артерии наложена давящая повязка на 12 часов. Процедуру перенесла удовлетворительно.
08.07.2013, через 7 дней после выполнения второй процедуры химиоэмболизации левой желудочной артерии, пациентка была прооперирована в обьеме экстирпации желудка, лимфодиссекции D2, спленэктомии.
Послеоперационный период осложнился двухсторонним реактивным плевритом, потребовавшим выполнения с лечебной целью плевральных пункций. Кожные швы сняты на 10-е сутки, заживление послеоперационной раны - первичным натяжением. 21.07.13 пациентка была в удовлетворительном состоянии выписана на амбулаторное лечение под наблюдение хирурга поликлиники.
По данным заключения патоморфологического исследования удаленного препарата (№0-38953-47) в регионарных лимфатических узлах были обнаружены очаги некроза и выраженный фиброз. Имелся метастаз опухоли желудка в одном лимфатическом узле из 15 исследованных.
При ФЭГДС от 20.10.2013 патологических изменений в зоне эзофаго-еюноанастомоза не определялось.
По данным ПЭТ/КТ от 22.10.2013 (через 3 мес после завершения лечения) данных за наличие патологических новобразований и накопления РФП в брюшной полости не получено.
Онкомаркеры от 25.10.2013: СБА - 1.73 нг/мл (0-5), СА 19-9 - 7.1 нг/мл (0-37), СА 72-4 - 0.79 БД/мл (0-2.68), М2-ПК - 14.7 МЕ/мл (0-15).
При контрольном обследовании через 5 мес по результатам ФЭГДС и ПЭТ/КТ от 20.12.2013 данных за рецидив опухоли в зоне ранее выполненной операции или прогрессирования заболевания по другим локализациям не получено.
Онкомаркеры от 23.12.2013: СБА-2.7 нг/мл (0-5), СА 19-9 - 10.1 нг/мл (0-37), СА 72-4 - 0.79 БД/мл (0-2.68), М2-ПК - 14.0 МЕ/мл (0-15).
К настоящему времени продолжительность безрецидивного периода жизни пациентки составляет 7 мес, и она не нуждается в продолжении противоопухолевого лечения.
Пример 2
Больной К., 1970 г.р. (история болезни №2035), поступил в клинику ФГБУ РНЦ РХТ в декабре 2011 г. с жалобами на боль и тяжесть в эпигастральной области после приема пищи, потерю массы тела на 10 кг за последние 3 месяца.
При поступлении общее состояние удовлетворительное. Пациент нормостенического телосложения. В сознании, контактен, адекватен. Кожные покровы обычой окраски, чистые. Пульс - 68 ударов в минуту, ритмичный, удовлетворительного наполнения. Артериальное давление - 130/80 мм рт.ст. Частота дыхания - 15 в минуту. Дыхание везикулярное, хрипов нет. Живот не вздут, мягкий, безболезненный. Патологических образований отчетливо не пальпируется. Физиологические отправления в норме.
При рентгеноскопии желудка от 31.10.2011 пищевод не изменен, желудок значительно уменьшен в размерах за счет карциномы, преимущественно расположенной в антральном отделе желудка, стенки проксимального отдела желудка эластичны. При ФЭГДС от 02.11.2011 выявлена инфильтративно-язвенная форма рака выходного отдела желудка, взята биопсия из опухоли.
Заключение патоморфологического исследования биопсийного материала №0-34768-40 от 04.11.2011: Перстневидно-клеточный рак желудка. Иммуногистохимическое исследование опухоли выявило повышение Ki-67 до 80%.
При ПЭТ/КТ всего тела от 03.11.2011 выявлена утолщенная инфильтрированная стенка во всех отделах желудка. Имелось несколько увеличенных до 10-15 мм паракавальных л/у по нижнему краю хвостатой доли печени и перигастральных л/у вдоль задней стенки желудка. В проекции выходного отдела желудка выявлен очаг патологического накопления РФП неправильной формы, неоднородной структуры, без четких контуров размерами 6.0×4.6×8.9 см, SUV=4.5. Данных, свидетельствующих о регионарном и отдаленном метастазировании, не получено.
Онкомаркеры от 01.11.2011: СЕА - 54 нг/мл (норма 0-5), СА 19-9 - 7.5 нг/мл (норма 0-37), СА 72-4 - 2.6 ЕД/мл (норма 0-2.68), М2-ПК - 84 МЕ/мл (0-15).
22.12.2011 была выполнена целиакография, верхняя мезентерикография, ангиография желудка, химиоэмболизация правой и левой желудочно-сальниковых артерий. Под местной анестезией трансфеморальным доступом по Сельдингеру была выполнена пункция правой бедренной артерии. Катетер Hook Cordis 5 F последовательно подведен к верхней брыжеечной артерии, чревному стволу и общей печеночной артерии: выполнены серии снимков с 90 (35+35+20) мл ультрависта. На ангиограммах в проекции выходного отдела желудка прослеживалась зона повышенного накопления контрастного препарата с опухолевыми сосудами, без четких контуров, размерами 70×40 мм. Кровоснабжение стенки желудка, пораженной опухолью, осуществлялось преимущественно из правой и левой желудочно-сальниковых артерий. В правую и левую желудочно-сальниковые артерии было поочередно введено в каждую из них по 50 мг иринотекана с добавлением 3 мл липиодола. По завершении процедуры химиоэмболизации катетер был удален и наложена на область пункции бедренной артерии давящая повязка на 12 часов. Пациент перенес процедуру без осложнений и был выписан 28.12.2011, на 6 сутки после ее проведения.
Повторно был госпитализирован 10.01.12.
По данным ПЭТ/КТ всего тела от 12.01.2012: определялась утолщенная инфильтрированная нечеткая стенка всех отделов желудка. Умеренная перигастральная лимфаденопатия. В проекции выходного отдела желудка выявлен очаг патологического накопления радиофармпрепарата (РФП) неправильной формы, неоднородной структуры, без четких контуров размерами 4.8×3.5×5.8 см, SUV=2.0. Данных, свидетельствующих о регионарном и отдаленном метастазировании, не получено.
При иммуногистохимическом исследовании опухоли желудка от 10.01.2012 отмечено снижение Ki-67 до 50%.
Онкомаркеры от 14.01.2012: СБА - 20 нг/мл (норма 0-5), СА 19-9 - 6.3 нг/мл (норма 0-37), СА 72-4 - 1.34 ЕД/мл (норма 0-2.68), М2-ПК - 37 МЕ/мл (норма 0-15).
18.01.2012 была выполнена верхняя мезентерикография, целиакография, ангиография желудка, повторная химиоэмболизация правой и левой желудочно-сальниковых артерий. На контрольных ангиограммах в проекции выходного отдела желудка размеры зоны повышенного накопления контрастного препарата с опухолевыми сосудами уменьшились до 60×30 мм. Васкуляризация была снижена. Произведена повторная химиоэмболизация с введением в правую желудочно-сальниковую артерию 35 мг иринотекана с добавлением 2.5 мл липиодола. В левую желудочно-сальниковую артерию введено 30 мг иринотекана с добавлением 2 мл липиодола. По завершении процедуры химиоэмболизации катетер удален и на место пункции бедренной артерии была наложена давящая повязка на 12 часов. Процедура и ранний постэмболизационный период прошли без осложнений.
01.02.2011 была произведена операция: Лапаротомия по Starzl, гастрэктомия, резекция тела и хвоста поджелудочной железы, спленэктомия, лимфодиссекция в объеме D2, дренирование брюшной полости.
Заключение патоморфологического исследования удаленного препарата от 03.02.2011 (O 315907-927): Недифференцированный рак желудка с образованием перстневидных клеток, врастающий в жировую клетчатку. Поджелудочная железа, селезенка без опухолевых элементов. Метастазы выявлены в 5 из 13 лимфатических узлов.
Послеоперационный период протекал без осложнений. Пациент был выписан 27.02.2011.
Через 3 мес при контрольном ПЭТ/КТ от 20.05.2011 данных за наличие патологических новообразований и очагов повышенного накопления РФП в брюшной полости не получено.
Онкомаркеры от 23.05.2011: СЕА - 6.0 нг/мл (0-5), СА 19-9 - 3.4 нг/мл (0-37), СА 72-4 - 0.79 ЕД/мл (0-2.68), М2-ПК - 10.1 МЕ/мл (0-15).
По данным ФЭГДС от 20.05.2011 патологических изменений в зоне эзофагоеюноанастомоза не определялось.
Через 10 мес (18.10.2011) при контрольном ПЭТ/КТ данных за наличие патологических новообразований и очагов повышенного накопления РФП в брюшной полости не было получено.
Онкомаркеры от 16.10.2011: СЕА - 2.6 нг/мл (0-5), СА 19-9 - 9,0 нг/мл (0-37), СА 72-4 - 0.79 ЕД/мл (0-2.68), М2-ПК - 12,0 МЕ/мл (0-15).
В декабре 2013 г. пациенту было проведено контрольное обследование в ФГБУ РНЦРХТ. При ПЭТ-КТ от 05.12.2013 данных за наличие метаболически активного опухолевого процесса и очагов патологического накопления РФП в брюшной полости не получено.
Онкомаркеры от 03.12.2013: СЕА - 2.47 нг/мл (0-5), СА 19-9 - 3.8 нг/мл (0-37), СА 72-4 - 1.69 ЕД/мл (0-2.68), М2-ПК - 4.8 МЕ/мл (0-15).
Таким образом, через два года от начала проведенного ранее лечения, по результатам комплексного обследования признаков рецидива опухоли или генерализации заболевания у пациента не обнаружено. Он ведет привычный образ жизни и вернулся на прежнее место работы.
Пример 3
Пациент Д., 1944 г.р. (история болезни №3256), поступил в клинику РНЦРХТ 13.11.12 с диагнозом: Низкодифференцированная аденокарцинома тела желудка T4N3M0.
Считает себя больным в течение последних 3-х месяцев, когда стал ощущать дискомфорт в эпигастральной области. Отметил потерю веса на фоне диеты на 15 кг за последние 3 мес.
При поступлении в клинику общее состояние пациента было относительно удовлетворительным. Телосложение нормостеничное. В сознании, контактен, адекватен. Кожные покровы физиологической окраски и влажности. Пульс - 64 ударов в минуту, ритмичный, удовлетворительного наполнения. Артериальное давление - 135/80 мм рт.ст. Частота дыхания - 14 в минуту. Дыхание везикулярное, хрипов нет. Живот не вздут, мягкий, безболезненный. Патологических образований отчетливо не пальпируется. Физиологические отправления в норме.
По данным обследований, проведенных амбулаторно при ФЭГДС от 15.10.2012, было выявлено, что начиная от субкардии и до привратника слизистая желудка рыхлая, бугристая, при биопсии ткани скусываются и кровоточат. Просвет органа сужен. Привратник отечен, для аппарата с d=9.5 мм непроходим. Заключение: инфильтративное заболевание желудка. Произведена биопсия из опухоли.
Заключение патоморфологического исследования биопсийного материала №9272-75 - изьязвившийся рак желудка с низкой степенью дифференцировки. Иммуногистохимическое исследование от 02.11.2012 - Ki-67=80%.
ПЭТ/КТ от 25.10.12 - в теле желудка определялось новообразоваание, в проекции которого на протяжении 10 см вдоль всех стенок имелось диффузное накопление РФП, SUV=9.7. Кроме того, выявллялось накопление в проекции нижней диафрагмальной группы л/у и в проекции парагастральных л/у.
Онкомаркеры от 26.10.2012: СЕА - 66.99 нг/мл (0-5), СА 19-9 - 8.79 нг/мл (0-37), СА 72-4 - 16.1 ЕД/мл (0-2,68), М2-ПК - 23 МЕ/мл (0-15).
Рентген желудка от 30.10.2012 - желудок уменьшен в размерах, деформирован за счет циркулярной инфильтрации стенок антрального отдела. Эвакуация не нарушена.
15.11.2012 (№1332) была выполнена верхняя мезентерикография, целиакография, ангиография общей печеночной артерии, селективная ангиография и химиоэмболизация опухоли желудка.
На ангиограммах сосудистая анатомия гепатопанкреатодуоденальной зоны типичная. Визуализироовалось усиление кровотока по левой желудочной и гастродуоденальной артериям. В проекции средней трети тела желудка определялось патологическое новообразование размерами 7×10 см, кровоснабжающееся из левой желудочной, правой желудочной и желудочно-сальниковой артерий. Последняя, проходя в структуре опухоли, узурирована на протяжении 6 см. Была выполнена химиоэмболизация опухоли (иринотекан 100 мг + липиодол 5 мл). На контрольных ангиограммах отмечалось компактное накопление химиоэмболизата в опухоле желудка. После завершения процедуры химиоэмболизации катетер был удален и на место пункции бедренной артерии наложена давящая повязка на 12 часов.
Пациент перенес лечение без осложнений и был выписан 19.11.12.
Через 3 недели пациент госпитализирован повторно (11.12.12) для обследования и продолжения лечения.
По данным КТ органов брюшной полости от 11.12.2012 определялось образование тела желудка, множественные увеличенные лимфоузлы по малой и большой кривизне, в брыжейке. Межпетельно отмечались участки скопления жидкости до 32 мм.
ПЭТ от 12.12.12 - в проекции тела желудка на протяжении 10 см вдоль всех стенок имелось диффузное накопление РФП, SUV=12.3 Кроме того, отмечалось накопление РФП в проекции парагастральных и парааортальных лимфоузлов.
При рентгене желудка от 13.12.2012 выявлено уменьшение его размеров, деформация за счет циркулярной инфильтрации стенок тела и антрального отдела желудка. Эвакуация бария была замедлена.
Онкомаркеры от 17.12.2012: СЕА - 146 нг/мл (0-5), СА 19-9 - 8.79 нг/мл (0-37), СА 72-4 - 20 ЕД/мл (0-2,68), М2-ПК - 47 МЕ/мл (0-15).
ФЭГДС от 17.12.2012: В просвете желудка следы свежей крови, большое количество сгустков, которые были частично аспирированы. Просвет органа деформирован за счет новообразования по задней стенке, проксимальный край на 42-43 см от резцов, с переходом на малую кривизну. Слизистая бугристая, изъязвлена, с внутрислизистыми геморрагиями. Четко определить край образования не представляется возможным из-за плотно фиксированных сгустков. Проведение аппарата в антральный отдел желудка затруднено за счет деформации.
19.12.2012 была выполнена лапаротомия по Starzl, гастрэктомия, резекция тела и хвоста поджелудочной железы, спленэктомия, лимфодиссекция в объеме D2, дренирование брюшной полости.
Заключение патоморфологического исследования удаленного препарата (№ О 305907-917): Недифференцированный рак желудка с образованием перстневидных клеток, врастающий в жировую клетчатку. Поджелудочная железа, селезенка без опухолевых элементов. Метастазы выявлены в 13 из 15 лимфатических узлов. Иммуногистохимическое исследование от 21.12.2012 - ki-67=90%.
Послеоперационный период протекал без осложнений. Пациент был выписан в удовлетворительном состоянии 31.12.12 для продолжения лечения в поликлинике под наблюдением хирурга и онколога.
При обследовании пациента через 3 мес по данным ФЭГДС от 01.03.2013 патологических изменений в зоне эзофагоеюноанастомоза не определялось.
По данным ПЭТ/КТ от 04.03.2013 определялась лимфаденопатия брюшной полости, очаги гиперфиксации РФП в проекции парааортальных и забрюшинных лимфатических узлов. Асцит.
Онкомаркеры от 07.03.2013: СЕА - 235 нг/мл (0-5), СА 19-9 - 15 нг/мл (0-37), СА 72-4 - 48 ЕД/мл (0-2.68), М2-ПК - 113 МЕ/мл (0-15).
В связи с прогрессирующим течением опухолевого процесса и неблагоприятным прогнозом течения заболевания пациент был направлен в поликлинику для симптоматического лечения под наблюдение онколога по месту жительства.
К настоящему времени предлагаемым способом проведено лечение 7 больных. Причем только у одного из них, который описан в примере 3, была отмечена особая биологическая агрессивность заболевания, обусловленная высокой метаболической и пролиферативной активность его опухоли, резистентной к химиотерапии. В то же время у 6 других больных с местнораспространенным раком желудка тоже с высокой метаболической и пролиферативной активностью авторам удалось достичь положительного результата лечения при отсутствии признаков рецидива заболевания в сроки от 7 до 48 мес. Нежелательных серьезных побочных эффектов не было зафиксировано ни у одного из них. Все больные живы, ведут активный образ жизни, вернулись на прежнее место работы. Ввиду небольшого количества прооперированных пациентов в настоящее время, на наш взгляд, не представляется возможным делать выводы об их выживаемости в сравнении с другими методами, к тому же нам неизвестны работы, посвященные лечению именно этой категории больных.
Способ разработан в отделе интервенционной радиологии и оперативной хирургии РНЦРХТ и прошел клиническую апробацию с положительным результатом к настоящему времени у 6 больных.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ РЕЗЕКТАБЕЛЬНЫХ ПЕРВИЧНЫХ МЕСТНОРАСПРОСТРАНЕННЫХ ЗЛОКАЧЕСТВЕННЫХ НЕЙРОЭНДОКРИННЫХ ОПУХОЛЕЙ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2016 |
|
RU2625271C1 |
| СПОСОБ ЛЕЧЕНИЯ ЗЛОКАЧЕСТВЕННЫХ НЕЙРОЭНДОКРИННЫХ ОПУХОЛЕЙ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ С МЕТАСТАЗАМИ В ПЕЧЕНЬ | 2016 |
|
RU2625275C1 |
| Способ лечения операбельной аденокарциномы желудка | 2019 |
|
RU2706346C1 |
| СПОСОБ ЛЕЧЕНИЯ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 2010 |
|
RU2436605C1 |
| Способ лечения неоперабельной аденокарциномы головки поджелудочной железы | 2019 |
|
RU2706341C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРВИЧНЫХ ЛОКАЛИЗОВАННЫХ ЗЛОКАЧЕСТВЕННЫХ НЕЙРОЭНДОКРИННЫХ ОПУХОЛЕЙ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2016 |
|
RU2625276C1 |
| Способ лечения операбельной аденокарциномы головки поджелудочной железы | 2019 |
|
RU2706339C1 |
| СПОСОБ ЛЕЧЕНИЯ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2005 |
|
RU2276613C1 |
| Способ лечения операбельной аденокарциномы головки поджелудочной железы | 2019 |
|
RU2706347C1 |
| Способ лечения неоперабельной аденокарциномы поджелудочной железы с метастазами в печень | 2019 |
|
RU2706786C1 |
Изобретение относится к медицине и предназначено для лечения рака желудка. Предварительно определяют уровни онкомаркеров СЕА, СА 19-9, СА 72-4, М2-ПК, индекс пролиферации Ki-67, выполняют совмещенную позитронно-эмиссионную и компьютерную томографию (ПЭТ/КТ). Осуществляют не более двух процедур неоадъювантной внутриартериальной химиоэмболизации, причем первую осуществляют путем введения 1/2 от разовой системной дозы иринотекана в 4-6 мл липиодола, не ранее чем через 2-3 недели проводят контрольное определение уровней онкомаркеров, индекса пролиферации Ki-67 и SUVmax по ПЭТ/КТ и при снижении хотя бы одного из этих факторов по сравнению с их исходными значениями повторяют внутриартериальную химиоэмболизацию путем введения не более 1/3 от разовой системной дозы иринотекана не более чем в 5 мл липиодола. Не позднее чем через 10-14 дней после второй химиоэмболизации или не ранее чем через 2-3 недели после первой химиоэмболизации при отсутствии снижения за эти дни метаболической и пролиферативной активности опухоли осуществляют оперативное вмешательство. Способ позволяет снизить активность опухолевого процесса и провести оперативное лечение в момент максимальной девитализации опухоли и микродиссеминатов и тем самым улучшить отдаленные результаты лечения. 1 з.п. ф-лы, 4 ил., 3 пр.
1. Способ лечения местнораспространенного рака желудка с высокой метаболической и пролиферативной активностью, включающий выполнение неоадъювантной регионарной химиотерапии с последующим оперативным вмешательством, отличающийся тем, что у больного предварительно определяют уровни онкомаркеров СЕА, СА 19-9, СА 72-4, М2-ПК, индекс пролиферации Ki-67, выполняют совмещенную позитронно-эмиссионную и компьютерную томографию (ПЭТ/КТ), неоадъювантную регионарную химиотерапию осуществляют путем выполнения не более двух процедур внутриартериальной химиоэмболизации, причем первую осуществляют путем введения 1/2 от разовой системной дозы химиопрепарата в 4-6 мл масляного рентгенконтрастного препарата, не ранее чем через 2-3 недели проводят контрольное определение уровней онкомаркеров, индекса пролиферации Ki-67 и SUVmax по ПЭТ/КТ и при снижении хотя бы одного из этих факторов по сравнению с их исходными значениями вторую процедуру внутриартериальной химиоэмболизации осуществляют путем введения не более 1/3 от разовой системной дозы химиопрепарата не более чем в 5 мл масляного рентгенконтрастного препарата, а оперативное вмешательство выполняют не ранее чем через 2-3 недели после первой химиоэмболизации при отсутствии снижения за эти дни метаболической и пролиферативной активности опухоли или не позднее чем через 10-14 дней после второй химиоэмболизации.
2. Способ по п.1, отличающийся тем, что в качестве химиопрепарата используют иринотекан, а в качестве рентгенконтрастного препарата - липиодол.
| СПОСОБ ЛЕЧЕНИЯ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 2010 |
|
RU2436605C1 |
| CN102617584 A, 01.08.2012 | |||
| ТЮЛЯНДИН С.А | |||
| Химиотерапия рака желудка, Практическая онкология N3 (7) сентябрь 2001г, [найдено 11.11.2014], найдено из Интернет http://www.practical-oncology.ru/arh007/07.pdf | |||
| WANG DL et al, Irinotecan-involved regimens for advanced gastric cancer: a pooled-analysis of clinical trials | |||
| World J | |||
Авторы
Даты
2015-06-10—Публикация
2014-02-05—Подача