Изобретение относится к области медицины, а именно к пульмонологии, терапии и аллергологии.
Неконтролируемая бронхиальная астма (НБА) представляет собой значительную медико-социальную проблему, что связано с высокой инвалидизацией и смертностью среди этой категории больных, а также значительными экономическими затратами для здравоохранения. Сегодня, несмотря на все достижения современной фармакотерапии, даже в США и странах Западной Европы уровень адекватного контроля колеблется от 5 до 30% [1, 2].
В Российской Федерации полный контроль над бронхиальной астмой (БА) отмечают менее 20% пациентов. Около 10% пациентов НБА с тяжелым течением не отвечают на традиционные режимы лечения, отмечают высокую частоту обострений, визитов к врачам и госпитализаций. БА - заболевание гетерогенное по своей природе, вариабельное по своему течению и требующее персонализированного подхода к каждому пациенту с целью достижения контроля [3, 4].
В настоящее время отсутствуют способы комплексной оценки влияния различных эндо- и экзогенных факторов на формирование неконтролируемого течения БА. Необходимо создание нового способа прогнозирования риска развития НБА.
Известен способ прогнозирования нестабильного течения БА, основанный на определении радиоаэрозольным методом показателя скорости бронхиального мукоцилиарного клиренса (МЦК) радиофармпрепарата в % за 1 час и решении дискриминантного уравнения: Д=-0,6×МЦК, и при величине Д больше -15,51 прогнозируют нестабильное течение БА. Способ обеспечивает получение правильного прогноза в 89,5% случаев [5].
Основным недостатком является необходимость использования радиофармпрепарата.
Известен способ прогнозирования нестабильного течения БА, основанный на определении значения функциональной резервной возможности легочно-капиллярного кровотока (ФРВ, %), среднего давления в легочной артерии (СрДЛА, мм рт.ст.) и суточной вариабельности пиковой объемной скорости выдоха (ПОС выд, %). Авторами было разработано дискриминантное уравнение: Д=+1,376×ФРВ-2,087×СрДЛА-1,023×ПОС выд. При величине Д больше -25,71 прогнозируют нестабильное течение БА. Способ позволяет повысить эффективность прогнозирования нестабильного течения БА за счет интегральной оценки функционального состояния легочной микроциркуляции, давления в легочной артерии и реактивности дыхательных путей [6].
Недостатком этого способа является недостаточная точность и ограниченная область применения, обусловленная тем, что у пациентов с тяжелой БА и особенно в сочетании с патологией сердечно-сосудистой системы бывает достаточно трудно определить параметры легочной микроциркуляции и давления в легочной артерии.
Наиболее близким к заявляемому является способ прогнозирования неконтролируемого течения тяжелой БА, который заключается в том, что определяют параметры функции внешнего дыхания (ФВД): пиковую скорость выдоха (ПСВ), форсированную жизненную емкость легких (ФЖЕЛ), мгновенную объемную скорость при выдохе 25%, 50%, 75% от форсированной ЖЕЛ (МОС25), (МОС50), (MOC75), объем форсированного выдоха за первую секунду (ОФВ1) и ОФВ1 после теста с сальбутамолом, показатели концентрации газов в выдыхаемом воздухе - оксида углерода (СО), оксида азота (NO), NO2, значение АСТ-тест. После чего рассчитывали показатели вероятности отнесения индивида к группе с высоким (R1) и низким (R2) риском развития неконтролируемого течения тяжелой БА по определенным математическим формулам. При R1>R2 прогнозируют высокий риск развития, при R1<R2 - низкий риск развития неконтролируемого течения данного заболевания [7].
Однако определение уровня оксида азота в выдыхаемом воздухе NO, NO2 не всегда приводит к точному прогнозированию эффективности базисной терапии БА в связи с высокой вариабельностью оцениваемых признаков, а также не учитывается влияние коморбидной патологии, сенсибилизации, бактериально-грибковой инфекции, частоты и длительности применения короткодействующих β2-агонистов (КДБА), глюкокортикостероидов (ГКС).
Поставлена задача: повышение точности и информативности исследования и прогнозирование риска развития НБА.
Поставленная задача достигается определением неблагоприятных факторов риска НБА, проведением комплексной оценки клинико-анамнестических, лабораторных, инструментальных параметров в баллах и по суммарной оценке прогнозируют очень высокий, высокий, средний и низкий риск развития неконтролируемого течения заболевания.
Способ осуществляют следующим образом
У пациента с документально подтвержденным клиническим диагнозом «бронхиальная астма» тщательно собирают анамнез жизни и заболевания, уточняют длительность и частоту применения КДБА и ГКС, наличие коморбидных заболеваний: гастроэзофагеальной рефлюксной болезни (ГЭРБ), ишемической болезни сердца (ИБС), артериальной гипертензии (АГ), ожирения, аллергического ринита (АР). Проводят пикфлоуметрию и спирометрию с использованием компьютерного спироанализатора «Spirovit SP-10» (Швейцария), определяют показатели ФВД: ПСВ, офВ1 и офВ1 после пробы с сальбутамолом, ФЖЕЛ. Исследование ФВД проводят в соответствии с требованиями ATS Standardization of Spirometry [8]. Количественным методом ИФА определяют уровень общего иммуноглобулина Е (IgE) и специфических IgE и IgG к бактериальным, пищевыми и грибковым антигенам (диагностические наборы «Центра клинической фармакологии и фармакотерапии», г. Ставрополь). Для изучения микробиоценоза дыхательных путей мокроту пациентов засевают на селективные среды для выделения и первичной идентификации бактерий и грибов.
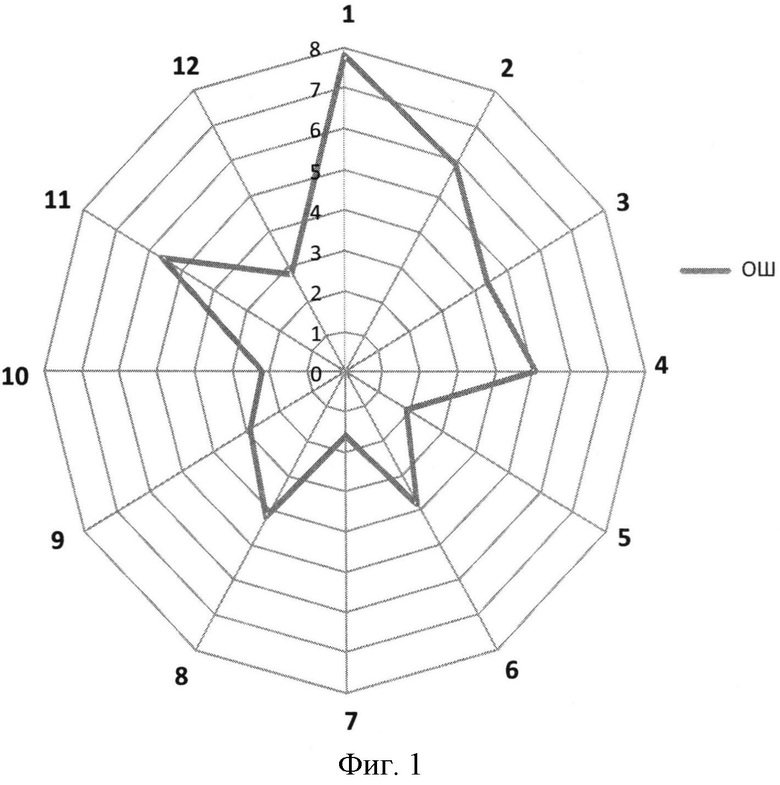
Для оценки риска развития НБА используют логистический регрессионный анализ с расчетом отношения шансов (ОШ) и его 95%-ного доверительного интервала по формуле: ОШ=(ad)/(bc), где а и b - наличие и отсутствие фактора риска в группе НБА; d и с - наличие и отсутствие фактора риска в группе контролируемой БА [9].
На фигуре 1 представлены выявленные исследованием 12 наиболее значимых факторов риска развития НБА (значение ОШ>1,0), где 1 - отягощенная наследственность (БА и аллергические заболевания); 2 - коморбидные заболевания (ГЭРБ, ИБС, АГ, АР); 3 - бактериально-грибковая инфекция (типичная, атипичная); 4 - сенсибилизация (бактериальная, пищевая, грибковая); 5 - курение (активное, пассивное); 6 - длительное лечение ГКС (более 10 лет); 7 - внешнесредовые факторы (неблагоприятные условия проживания и работы, наличие домашних животных); 8 - возраст (старше 50 лет); 9 - частое применение КДБА (более 6 раз в день); 10 - низкий уровень материального дохода (менее 20 тыс. в месяц); 11 - низкие показатели ФВД (ФЖЕЛ, ОФВ1 и ПСВ<60% от должных); 12 - частые острые респираторные вирусные инфекции (ОРВИ), бронхиты (чаще 5 раз в год).
В таблице 1 приведены 12 факторов риска развития НБА, причем значение каждого фактора принимается равным «1». После получения комплекса данных подсчитывают общую сумму баллов и прогнозируют риск развития НБА. При наличии у пациента 9-12 баллов определяют очень высокий риск развития НБА, при 6-8 баллах - высокий риск развития НБА, при 3-5 баллах - средний риск развития НБА, при 0-2 баллах - низкий риск развития НБА.
Эффективность применения в клинической практике заявляемого способа иллюстрируют следующие примеры.
1. Больной Р., 52 года
Жалобы на: приступы удушья до 6-8 раз в день, ночные пробуждения из-за симптомов астмы 2-3 раза за ночь, одышку при незначительной физической нагрузке, редкий непродуктивный кашель, выраженную изжогу после приема пищи, повышение АД до 170/95 мм рт.ст.
Анамнез заболевания: страдает БА более 20 лет, длительно лечится ГКС. Использует КДБА 7-8 раз в сутки. Триггеры: резкие запахи, контакт с пылью, ухудшение заболевания на фоне ОРВИ.
Анамнез жизни: пациент не курит, отмечает неблагоприятные условия проживания (сырость воздуха, наличие грибка в доме). Отмечает частые простудные заболевания (5-6 раз в год). С 2000 года у пациента диагностирована АГ II ст., ИБС: стенокардия напряжения, ФК II. С 2004 года - ГЭРБ III ст., ожирение 2 ст. Наследственная отягощенность по БА (мать страдала БА).
Объективный статус: общее состояние удовлетворительное, кожные покровы обычной окраски, акроцианоз губ. При аускультации дыхание жесткое, выслушиваются рассеянные сухие хрипы при спокойном дыхании. Тоны сердца приглушены, ритмичны, акцент 2-го тона над аортой. АД 170/90 мм рт.ст. Живот увеличен в объеме за счет подкожно-жировой клетчатки, при пальпации мягкий, безболезненный.
Спирометрия: ОФВ1=48,2%, ПСВ=51,1%, ФЖЕЛ=60,4%. Заключение: нарушения бронхиальной проходимости III степени по обструктивному типу.
Аллергологическое обследование: общий IgE - 1200 МЕ/мл, выявлена высокая степень бактериальной, грибковой и пищевой сенсибилизации. Пациент имеет другие клинические проявления атопии - АР, по поводу которого принимает топические стероиды.
Диагноз: Бронхиальная астма тяжелой степени тяжести, неконтролируемое течение. Прогноз - ?
Базисная противовоспалительная терапия: Серетид ДАИ 25/250 мкг по 2 ингаляции 2 раза в день (1000 мкг/сут по ФП). В качестве симптоматической терапии использует Сальбутамол в режиме «по требованию».
Согласно предлагаемому способу у пациента проводили прогнозирование риска развития НБА с использованием разработанной нами балльной оценки риска развития НБА на основе комплексной оценки клинико-анамнестических, лабораторных и инструментальных параметров:
Возраст (1 б.) + наследственная отягощенность (1 б.) + частое применение КДБА (1 б.) + длительное лечение ГКС (1 б.) + коморбидные заболевания (1 б.) + бактериальная, грибковая и пищевая сенсибилизация (1 б.) + неблагоприятные условия проживания (1 б.) + низкие показатели ФВД (1 б.) + частые простудные заболевания (1 б.) + низкий уровень материального дохода (1 б.). Общая сумма балов равна 10. Таким образом, у пациента присутствует очень высокий риск развития НБА.
Прогноз оказался верным, т.к. через 6 месяцев регулярной базисной терапии пациент продолжал предъявлять жалобы на дневные и ночные симптомы астмы. При проведении спирометрии сохранялись выраженные нарушения бронхиальной проходимости. В период обострения заболевания назначались короткими курсами системные ГКС в суточной дозе 30 мг. Таким образом, отсутствовал ответ на высокие дозы базисной противовоспалительной терапии у пациента с НБА.
2. Больная С., 38 лет
Жалобы: на периодический приступообразный кашель, одышку, приступы удушья, возникающие в течение дня.
Анамнез заболевания: страдает БА в течение 5 лет. В течение последнего года пациентка не имела тяжелых обострений, требующих госпитализации в стационар. Триггеры: резкие запахи, холодный воздух.
Анамнез жизни: пациентка не курит, не работает на производстве с профессиональной вредностью, отмечает благоприятные условия проживания, не имеет коморбидной патологии, но существует наследственная отягощенность (отец страдает БА).
Объективный статус: общее состояние удовлетворительно. Кожные покровы и видимые слизистые бледно-розовые. При аускультации дыхание жесткое, выслушиваются единичные сухие хрипы при спокойном дыхании. По другим органам и системам без особенностей.
Спирометрия: ОФВ1=61,2%, ПСВ=61,6%, ФЖЕЛ=102,0%. Заключение: нарушения бронхиальной проходимости I степени по обструктивному типу.
Аллергологическое обследование: общий IgE - 72 МЕ/мл, выявлена средняя степень сенсибилизации к пищевым продуктам (к коровьему молоку, пшенице, треске, говядине).
Диагноз: персистирующая бронхиальная астма средней степени тяжести, контролируемое течение. Прогноз - ?
Базисная противовоспалительная терапия: Серетид ДАИ 25/250 мкг по 1 ингаляции 2 раза в день (500 мкг/сут по ФП). В качестве симптоматической терапии - использование Сальбутамола в режиме «по требованию».
Согласно предлагаемому способу у пациентки проводили прогнозирование риска развития НБА с использованием разработанной нами балльной оценки риска развития НБА на основе комплексной оценки клинико-анамнестических, лабораторных и инструментальных параметров:
Отягощенная наследственность 1б. + пищевая сенсибилизация 1б. Общая сумма балов равна 2. Таким образом, у пациентки присутствует низкий риск развития НБА.
Прогноз оказался верным, т.к. через 6 месяцев регулярной базисной терапии пациентка продолжала отмечать дневные симптомы с частотой <1 раза в 2-3 недели, ночных симптомов не наблюдалось. При проведении пикфлоуметрии и спирометрии показатели ФВД соответствуют условным возрастным нормам (ОФВ1=89,3%, ПСВ=93,1%, ФЖЕЛ=118,2%.). Таким образом, на фоне базисной противовоспалительной терапии у пациентки зарегистрированы параметры контролируемого течения болезни.
Способ позволяет прогнозировать риск развития неконтролируемого течения БА в ответ на базисную терапию и тем самым дает возможность разработать оптимальный план ведения каждого больного.
Предлагаемый способ прошел клиническую апробацию на 80 больных БА. Результаты проверки заявленного способа показали его эффективность. Правильный прогноз определялся в 91,2% случаев.
Применение предлагаемого способа, определяющего риск развития НБА, позволяет на раннем этапе определить вариант клинического течения БА, что даст возможность врачу разработать оптимальный план базисной противовоспалительной терапии для каждого отдельного пациента с учетом влияния различных экзо- и эндогенных факторов риска. Применение способа в клинической практике выражается в значительном снижении прямых и непрямых затрат ресурсов здравоохранения, инвалидизации и смертности от астмы.
Источники информации
1. GINA-Global strategy for asthma management and prevention, up-date 2011. www.ginasthma.org.
2. Lötval J., Akdis C.A., Bacharier L.B. et al. Asthma endotypes: a new approach to classification of disease entities within the asthma syndrome. J. Allergy Clin. Immunol. 2011, v. 127, p. 355-360.
3. Пульмонология: нац. рук-во / под ред. А.Г. Чучалина. - М., 2009. - 960 с.
4. Robinson C.B., Leonard J., Panettieri R.A. Jr. Drug development for severe asthma: What are the metrics? Pharmacol Ther. 2012, v. 135, p. 176-181.
5. Патент RU №2262891. «Способ прогнозирования нестабильного течения бронхиальной астмы». Луценко М.Т., Пирогов А.Б., Ошур Л.Ю., Колосов В.П.
6. Патент RU №2470582. «Способ прогнозирования нестабильного течения бронхиальной астмы». Крылова Ю.О., Колосов В.П., Перельман Ю.М., Тюрикова Т.И., Нарышкина C.B.
7. Патент RU 2470582. «Способ прогнозирования неконтролируемого течения тяжелой бронхиальной астмы». Селиванова П.А., Старовойтова Е.А., Краснобаева Л.А., Огородова Л.М., Кистенев Ю.В., Фокин В.А., Куликов Е.С.
8. ATS Standardization of Spirometry. American Journal of Respiratory and Critical Care // Medicine 1995. - Vol. - 152. - P. 1107-1136.
9. Реброва О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA. М., Медиасфера, 2002. - 312 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОЦЕНКИ СТЕПЕНИ РИСКА РАЗВИТИЯ ДИСФУНКЦИИ МАЛЫХ ДЫХАТЕЛЬНЫХ ПУТЕЙ У ПАЦИЕНТОВ С БРОНХИАЛЬНОЙ АСТМОЙ НА РАННИХ СТАДИЯХ | 2020 |
|
RU2741858C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ НЕКОНТРОЛИРУЕМОГО ТЕЧЕНИЯ ТЯЖЕЛОЙ БРОНХИАЛЬНОЙ АСТМЫ | 2011 |
|
RU2470582C1 |
| СПОСОБ ОЦЕНКИ И ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ДИСФУНКЦИИ МАЛЫХ ДЫХАТЕЛЬНЫХ ПУТЕЙ У ПАЦИЕНТОВ С БРОНХИАЛЬНОЙ АСТМОЙ, АССОЦИИРОВАННОЙ С ОЖИРЕНИЕМ | 2021 |
|
RU2778070C1 |
| Способ оценки наличия нарушений функции малых дыхательных путей у пациентов с бронхиальной астмой лёгкой степени тяжести | 2022 |
|
RU2806491C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ БРОНХИАЛЬНОЙ АСТМЫ | 2008 |
|
RU2383019C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ЭНДОТИПОВ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ И ПОДРОСТКОВ ОТ 5 ДО 12 ЛЕТ | 2020 |
|
RU2734134C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ТЕРАПЕВТИЧЕСКОЙ РЕЗИСТЕНТНОСТИ У БОЛЬНЫХ БРОНХИАЛЬНОЙ АСТМОЙ | 2010 |
|
RU2433401C1 |
| Способ оценки тяжести обострения бронхиальной астмы с применением интегрального показателя | 2021 |
|
RU2765432C1 |
| Способ прогнозирования обострений при бронхиальной астме лёгкой и средней степени тяжести | 2023 |
|
RU2835342C1 |
| СПОСОБ ДИАГНОСТИКИ КОНТРОЛЯ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ С АТОПИЧЕСКИМ ДЕРМАТИТОМ | 2019 |
|
RU2706377C1 |
Изобретение относится к медицине, а именно к пульмонологии, терапии и аллергологии. Проводят спирометрию, пикфлоуметрию, сбор анамнеза, лабораторные исследования. На основании полученных данных выявляют факторы риска. Присваивают каждому фактору риска 1 балл. Проводят подсчет общей суммы баллов. При сумме балов от 9 до 12 прогнозируют очень высокий риск, от 6 до 8 - высокий, от 3 до 5 - средний и от 0 до 2 - низкий риск развития неконтролируемой бронхиальной астмы. Способ обеспечивает высокую точность и информативность прогнозирования риска развития неконтролируемой бронхиальной астмы, позволяет на основании выявленного риска во время начать необходимое лечение за счет определения оптимального комплекса факторов риска, проведения балльной оценки выявленных факторов. 1 ил., 1 табл., 2 пр.
Способ прогнозирования риска развития неконтролируемой бронхиальной астмы, включающий проведение спирометрии, пикфлоуметрии, отличающийся тем, что дополнительно проводят сбор анамнеза, лабораторные исследования, на основании полученных данных выявляют факторы риска, присваивая каждому из которых 1 балл, а именно отягощенную наследственность, коморбидные заболевания, наличие бактериально-грибковой инфекции, сенсибилизацию, курение, лечение глюкокортикостероидами (ГКС) более 10 лет, внешнесредовые факторы - неблагоприятные условия проживания и работы, наличие домашних животных, возраст старше 50 лет, применение короткодействующих β2-агонистов (КДБА) более 6 раз в день, уровень материального дохода менее 20 тысяч в месяц, показатели функции внешнего дыхания (ФВД) - ФЖЕЛ, ОФВ1, ПСВ менее 60% от должных, заболевания ОРВИ, бронхитами чаще 5 раз в год, проводят подсчет общей суммы баллов и при сумме балов от 9 до 12 прогнозируют очень высокий риск, от 6 до 8 - высокий, от 3 до 5 - средний и от 0 до 2 - низкий риск развития неконтролируемой бронхиальной астмы.
| СПОСОБ ПРОГНОЗИРОВАНИЯ НЕКОНТРОЛИРУЕМОГО ТЕЧЕНИЯ ТЯЖЕЛОЙ БРОНХИАЛЬНОЙ АСТМЫ | 2011 |
|
RU2470582C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ КОНТРОЛЯ ТЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ | 2011 |
|
RU2476150C1 |
| УСТРОЙСТВО ДЛЯ СОРБИТИЗАЦИИ РЕЛЬСОВ | 1933 |
|
SU38660A1 |
| Машина для ворошения торфяной крошки | 1928 |
|
SU25589A1 |
| ГАЙМОЛЕНКО И.Н | |||
| Факторы риска развития бронхиальной астмы у детей Читинской области | |||
| Бюллетень сибирской медицины, N 4, 2007, стр | |||
| Прялка для изготовления крученой нити | 1920 |
|
SU112A1 |
| КЛИМЕНКО В.А | |||
| Почему не удается достигнуть контроля бронхиальной астмы: коморбидные состояния | |||
| Клиническая | |||
Авторы
Даты
2015-08-20—Публикация
2014-07-29—Подача