ОБЛАСТЬ ТЕХНИКИ
Изобретение относится к мозаичным имплантатам, способам получения таких имплантатов и способам коррекции дефектов ткани.
ПРЕДПОСЫЛКИ СОЗДАНИЯ ИЗОБРЕТЕНИЯ
Дефекты костной ткани, которые не могут быть заживлены посредством регенерации ткани, можно заполнить с использованием аутотрансплантата, аллотрансплантата или синтетических каркасных материалов. Для крупных дефектов, например, дефектов в черепе или длинных костях, заживление дефекта кости может быть особенно сложным. Каркасные стратегии включают предоставление металлических сеток или пористых керамических материалов, по которым и/или в которые может прорастать новая ткань. Современные стратегии, в которых используют металлическую сетку, могут быть источником проблем с незаживленными дефектами вследствие низкого образования новой кости или инфекций. Используемая в настоящее время керамика является механически непрочной и хрупкой, что ведет к высокому риску отказа каркаса вследствие низкой механической прочности. Металлическим сеткам можно придавать форму в операционной, чтобы они точно подходили к дефекту, тогда как керамике нельзя придавать форму после производства и, следовательно, ее следует предварительно изготавливать на заказ. Чтобы преодолеть проблему низкого врастания кости в Ti сетки, предложено покрытие Ti сетки гидроксилапатитовым порошком для использования в ревизионных хирургических вмешательствах при замене сустава. Этот способ увеличивает врастание кости, но ограничивает способность придавать сетке форму в операционной, поскольку сгибание проволоки может служить причиной отделения порошка, и способ не протестирован на других металлах, кроме Ti. Существует неудовлетворенная потребность в имплантатной системе, которая облегчает врастание кости, обладает высокой механической прочностью и обладает способностью к приданию формы в операционной.
КРАТКОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
Настоящее изобретение описывает мозаичный имплантат, который можно использовать в качестве биомедицинского имплантата и в котором скомбинированы проволочная или сеточная крепежная система (проволочная крепежная система содержит множество проволок, предпочтительно пересекающихся проволок, где ни одна проволока не соединена с другой, тогда как сетка содержит по меньшей мере две пересекающиеся проволоки, соединенные в некоторых или всех их пересечениях) и мозаичный элемент из биоматериала, которому можно придавать форму в операционной и который обеспечивает увеличенное комбинированное врастание кости и улучшенные механические свойства по сравнению с системами известного уровнях техники. Имплантат содержит мозаичный элемент, в котором скомбинированы по меньшей мере одна гибкая высокопрочная проволока или сетка с по меньшей мере двумя литыми твердыми мозаичными пластинами. Изобретение можно использовать для коррекции дефектов мягких тканей и дефектов твердых тканей. Система из биоматериала может состоять из рассасывающихся биоматериалов и/или стабильных биоматериалов, таких как полимеры, керамика и металлы. Предпочтительно, имплантат является остеокондуктивным (т.е. может выполнять функцию каркаса, на котором костные клетки могут закрепляться, мигрировать и расти и делиться) или остеоиндуктивным (т.е. может служить для того, чтобы индуцировать образование новой кости), ему можно придавать форму в операционном зале (ОЗ) и он обладает высокой механической прочностью. Это выполняют посредством использования мозаичной структурированной имплантатной системы, в которой скомбинированы крепежная система из биоматериала (например, проволочная сетка) с системой из твердого биоматериала в мозаику. Эта система имеет положительные эффекты механически прочной проволочной сетки и остеокондуктивной и/или остеоиндуктивной твердой части, что обозначает, что имплантатной системе можно легко придавать форму в операционном помещении посредством обрезания сетки до желаемой геометрической формы и размера. Твердые пластины, которые формуют в пересечениях проволок во время производства имплантата, состоят из остеокондуктивного и/или остеоиндуктивного материала, который облегчает врастание кости в имплантатную систему.
Предпочтительно сетку формируют пересекающиеся проволоки для того, чтобы сформировать плоскую или вогнутую форму. В одном из вариантов осуществления настоящего изобретения мозаичные пластины из биоматериала прикрепляют к пересечениям проволоки или сетки с зазором между краевыми поверхностями смежных пластин. Таким образом, формируют мозаичную структуру, содержащую поддерживаемые проволокой пластины, разделенные зазорами. В другом варианте осуществления настоящего изобретения формируют соединительный слой с толщиной, которая меньше, чем толщина мозаичных пластин из биоматериала, между некоторыми или всеми мозаичными пластинами. Соединительный слой предпочтительно является ломкой, и может быть предоставлена с линиями ослабления, чтобы сделать возможным ее избирательный разрыв для того, чтобы придать форму мозаичному имплантату. Неограничивающие примеры проволок включают полимеры, сплавы с памятью формы, Ti, Ti сплавы (например, Ti6Al4V) и нержавеющую сталь. В настоящей заявке предусмотрено, что слово «проволока» включает нити, выполненные из любого такого материала. Биоматериалы предпочтительно являются формуемыми из класса химически связанных керамических материалов или биополимера, неограничивающие примеры включают соли Са, такие как: сульфат кальция, фосфат кальция, силикат кальция, карбонат кальция или их сочетания. Материалы предпочтительно заливают на проволоки или сетку с использованием неводной смешиваемой с водой жидкости или с использованием смеси воды и неводной смешиваемой с водой жидкости, которой позволяют затвердевать для того, чтобы осуществить формование мозаичного имплантата в водосодержащей ванне, и впоследствии мозаичный имплантат высвобождают из заливочной формы. После упаковывания и стерилизации мозаичный имплантат готов к использованию. Прочность пересекающихся проволок и, где присутствуют, зазоры между пластинами выбирают с тем, чтобы хирург был способен придать форму мозаичному имплантату во время операции для того, чтобы адаптировать его форму к дефекту ткани, подлежащему коррекции. Чем шире зазор между пластинами, тем больше хирург может деформировать имплантат и, таким образом, получать трехмерную форму со сложными кривыми. Однако более широкие зазоры требуют больше времени для заполнения костной тканью, и чтобы преодолеть эту проблему, при этом все еще допуская формирование сложных трехмерных форм, можно предоставить имплантат с различными ширинами зазора между пластинами - менее широкие зазоры, где имплантат предназначен быть по существу плоским, и более широкие зазоры, где имплантат предназначен быть изогнутым.
КРАТКОЕ ОПИСАНИЕ ЧЕРТЕЖЕЙ
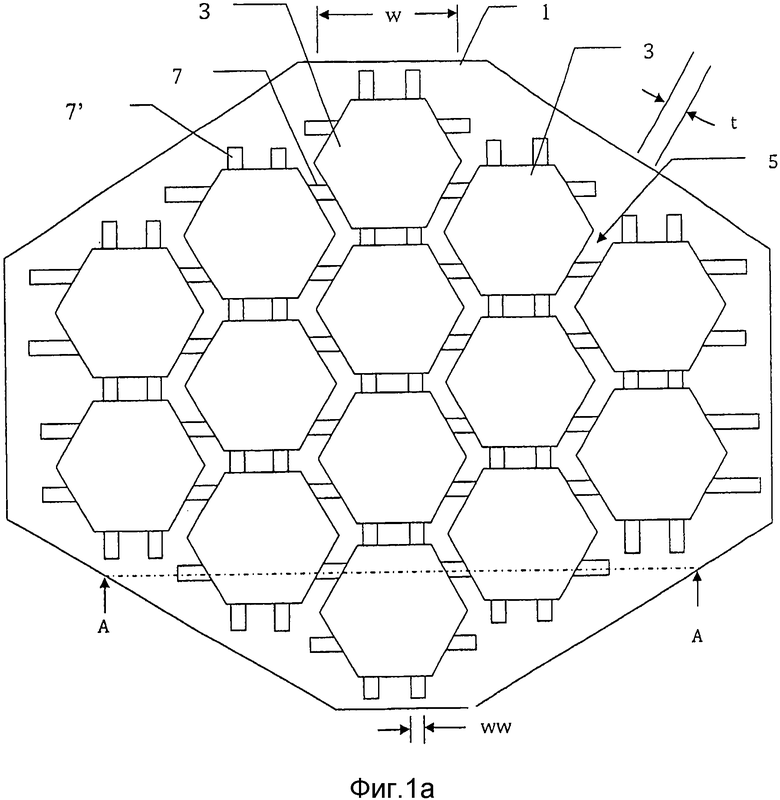
На фиг. 1а) схематически представлен первый вариант осуществления заливочной формы для производства мозаичного имплантата в соответствии с настоящим изобретением;
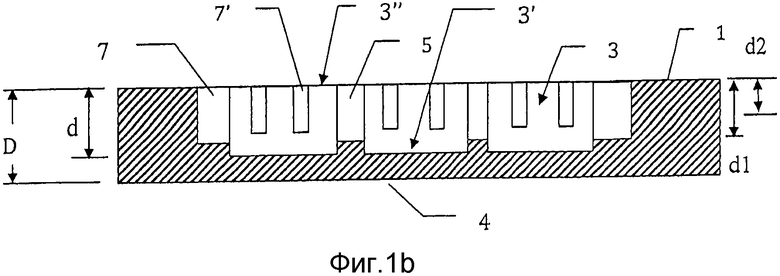
на фиг. 1b) схематически представлено поперечное сечение через сечение А-А заливочной формы с фиг. 1а);
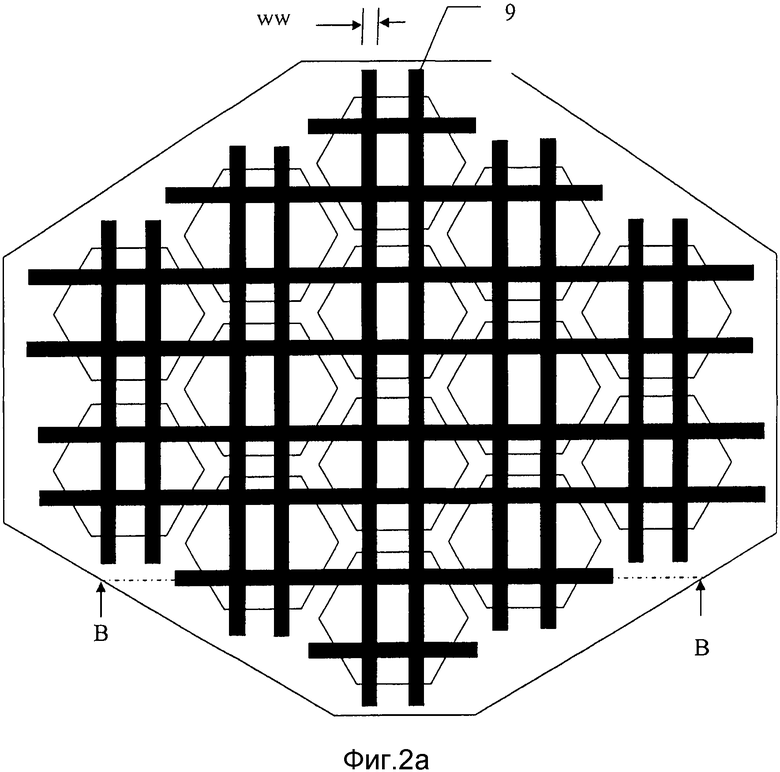
на фиг. 2а) схематически представлена заливочная форма, представленная на фиг. 1а), после первой стадии в способе получения мозаичного имплантата в соответствии с настоящим изобретением;
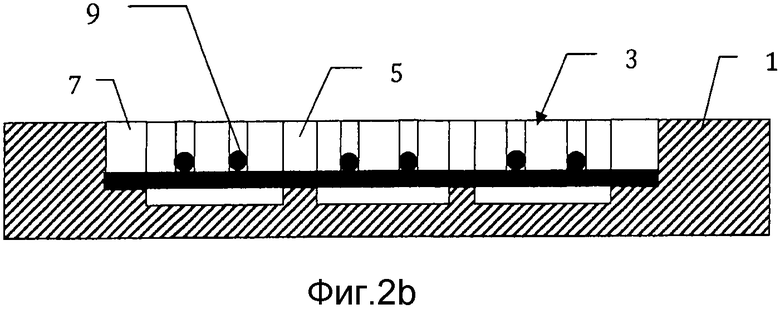
на фиг. 2b) схематически представлено поперечное сечение через сечение В-В заливочной формы с фиг. 2а);
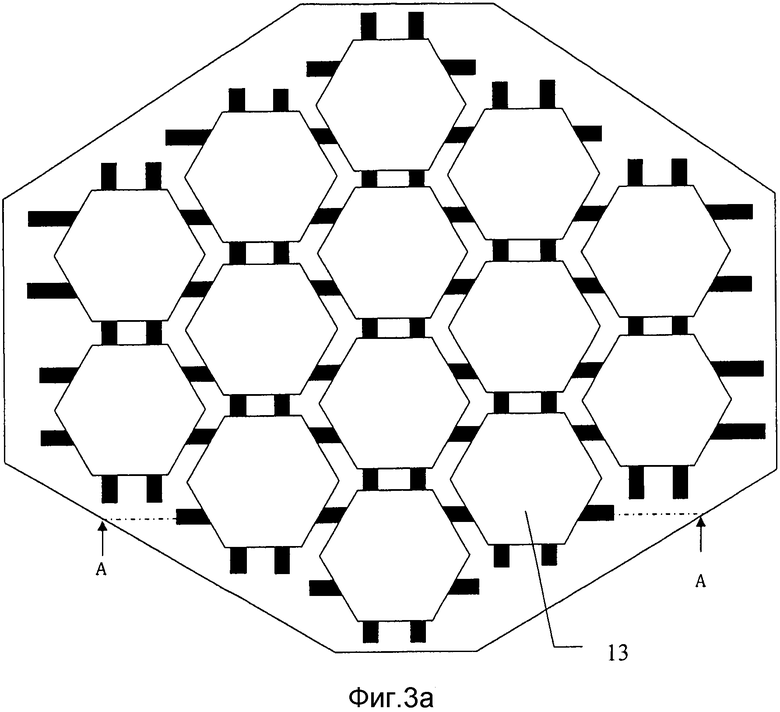
на фиг. 3а) схематически представлена заливочная форма, представленная на фиг. 1а) и 2а) после второй стадии в способе получения мозаичного имплантата в соответствии с настоящим изобретением;
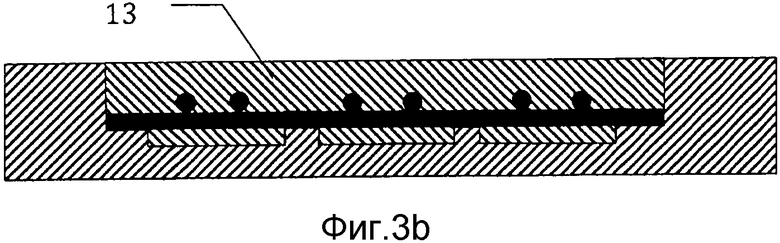
на фиг. 3b) схематически представлено поперечное сечение через сечение С-С заливочной формы с фиг. 2а);на фиг. 4а) схематически представлен мозаичный имплантат, отформованный при использовании заливочной формы, представленной на фиг. 1-3, в способе получения мозаичного имплантат в соответствии с настоящим изобретением;
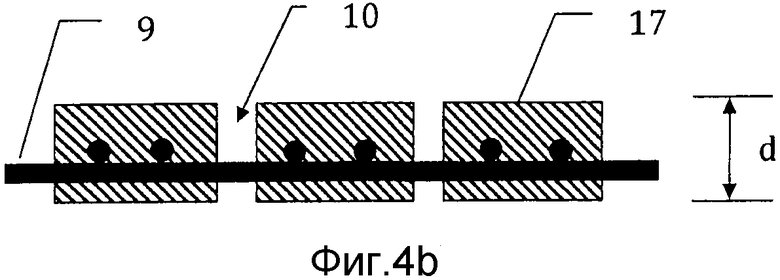
на фиг. 4b) схематически представлено поперечное сечение через сечение D-D мозаичного имплантата с фиг. 4а);
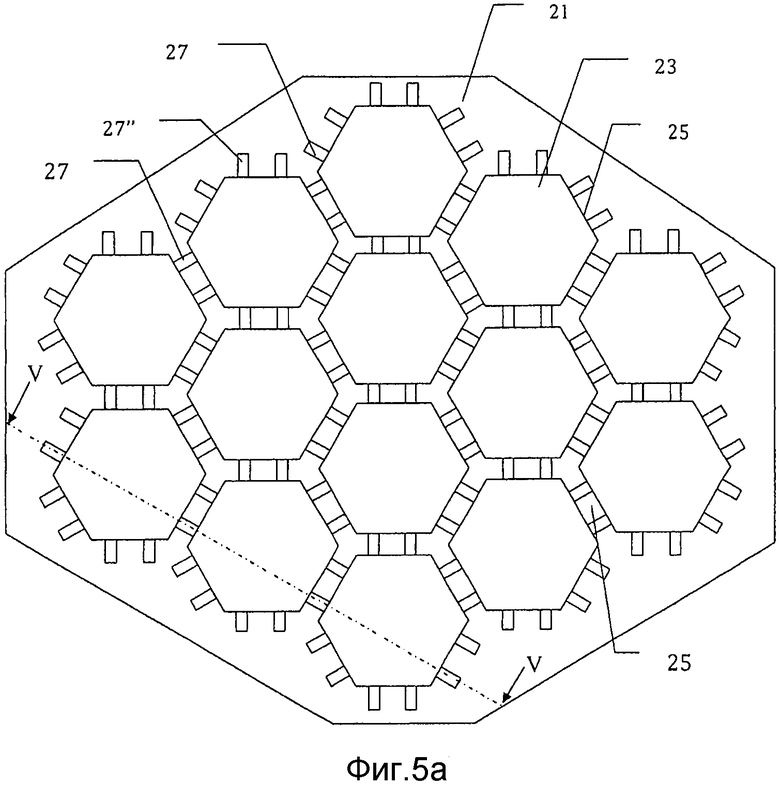
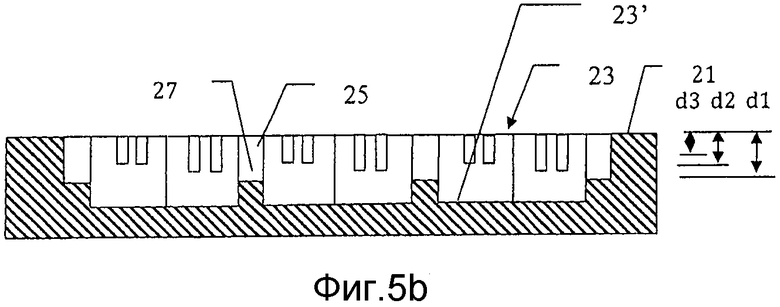
на фиг. 5а) схематически представлен второй вариант осуществления заливочной формы для производства мозаичного имплантата в соответствии с настоящим изобретением;
на фиг. 5b) схематически представлено поперечное сечение через сечение V-V заливочной формы с фиг. 5а);
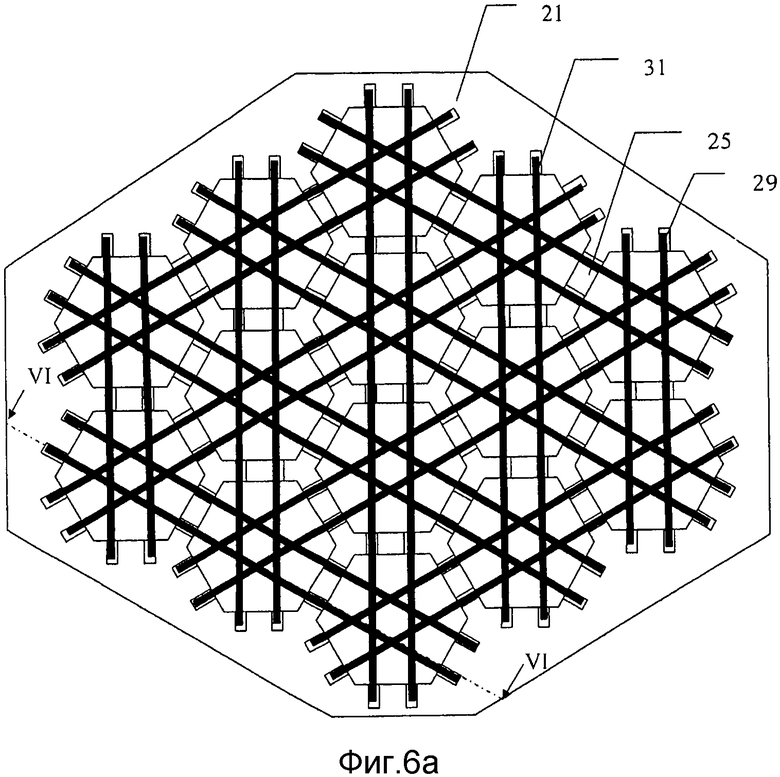
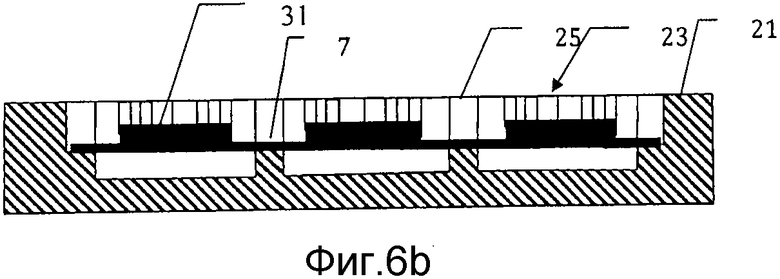
на фиг. 6а) схематически представлена заливочная форма, представленная на фиг. 5а), после первой стадии в способе получения мозаичного имплантата в соответствии с настоящим изобретением;
на фиг. 6b) схематически представлено поперечное сечение через сечение VI-VI заливочной формы с фиг. 6а);
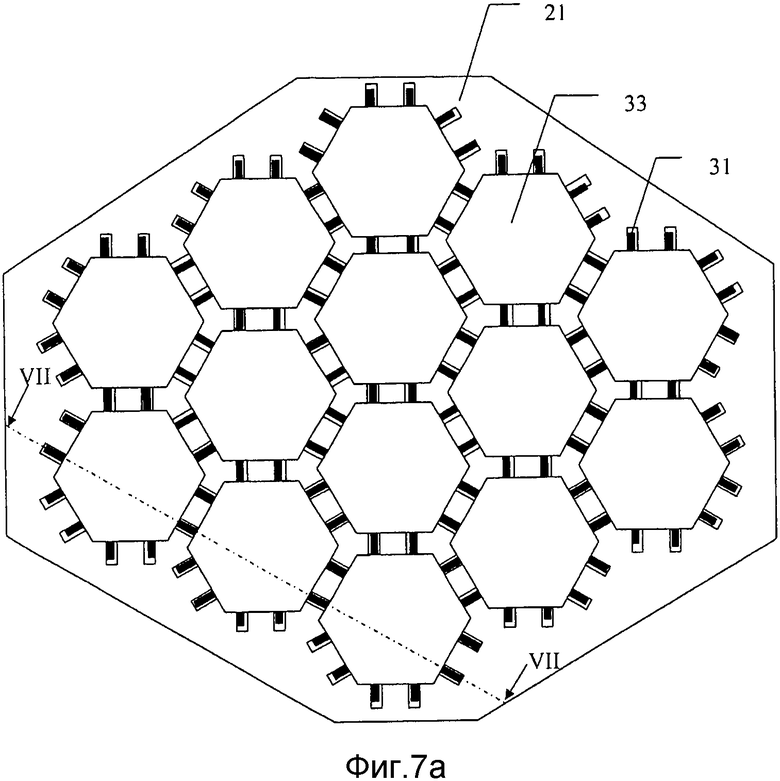
на фиг. 7а) схематически представлена заливочная форма, представленная на фиг. 5а) и 5а), после второй стадии в способе получения мозаичного имплантата в соответствии с настоящим изобретением;
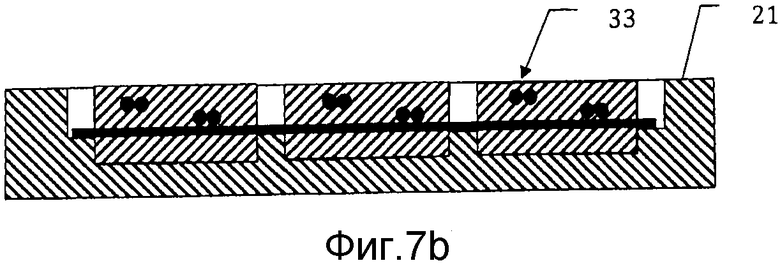
на фиг. 7b) схематически представлено поперечное сечение через сечение VII-VII заливочной формы с фиг. 6а); и
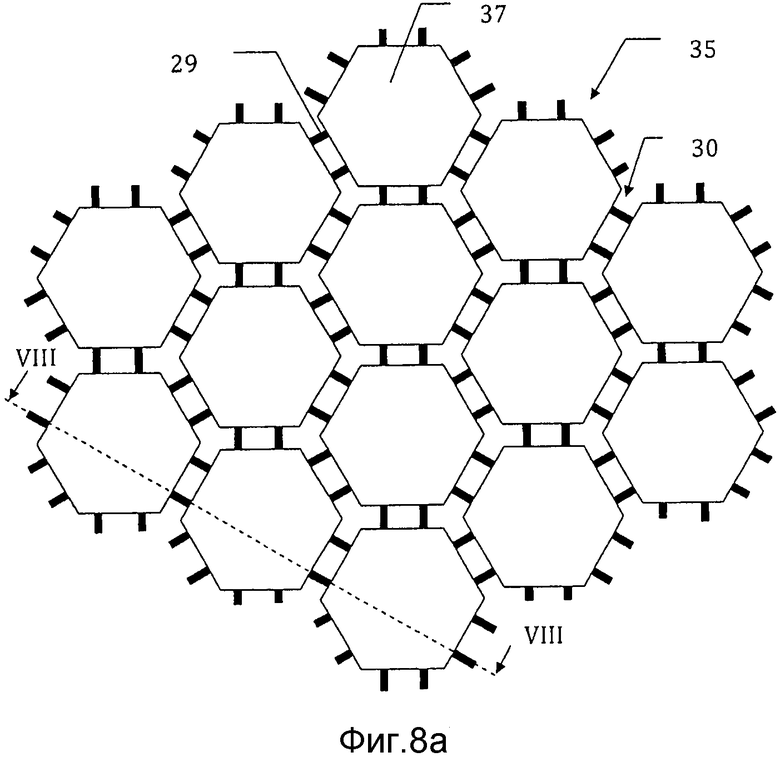
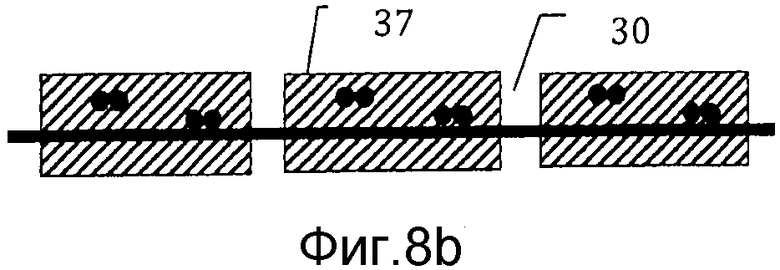
на фиг. 8а) схематически представлен мозаичный имплантат, отформованный при использовании заливочной формы, представленной на фиг. 5-7, в способе получения мозаичного имплантата в соответствии с настоящим изобретением;на фиг. 8b) схематически представлено поперечное сечение через сечение VIII-VIII мозаичного имплантата с фиг. 8а);
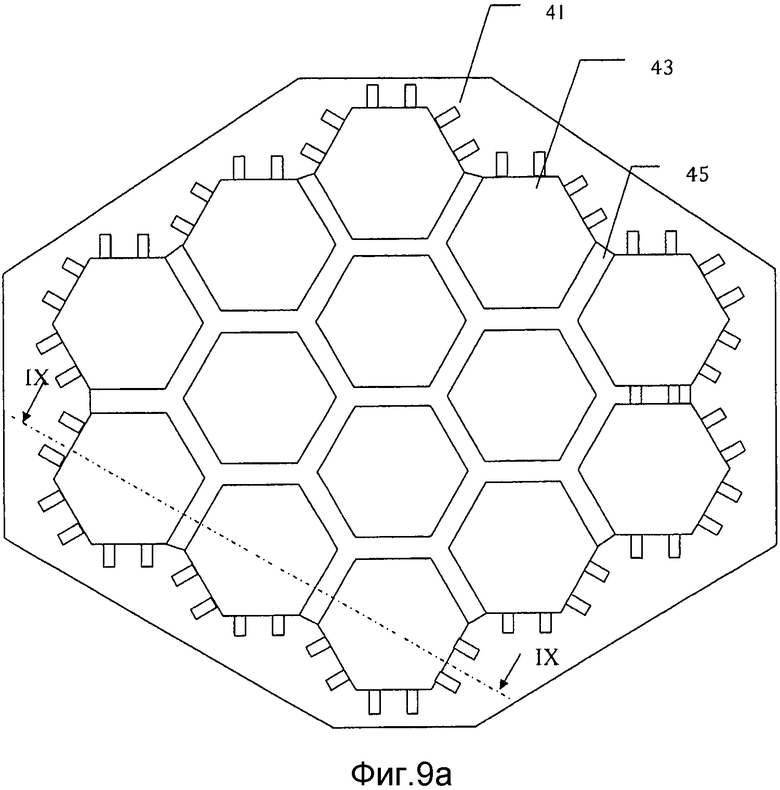
на фиг. 9а) схематически представлен третий вариант осуществления заливочной формы для производства мозаичного имплантата в соответствии с настоящим изобретением;
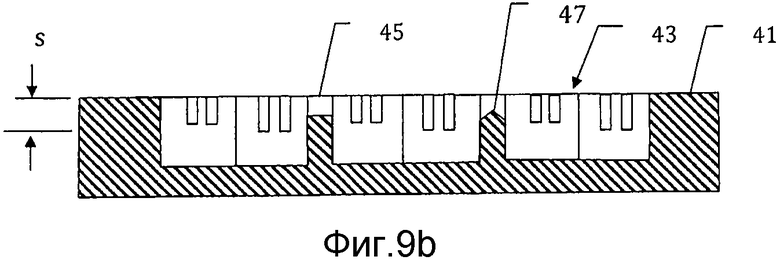
на фиг. 9b) схематически представлено поперечное сечение через сечение IX-IX заливочной формы с фиг. 9а);
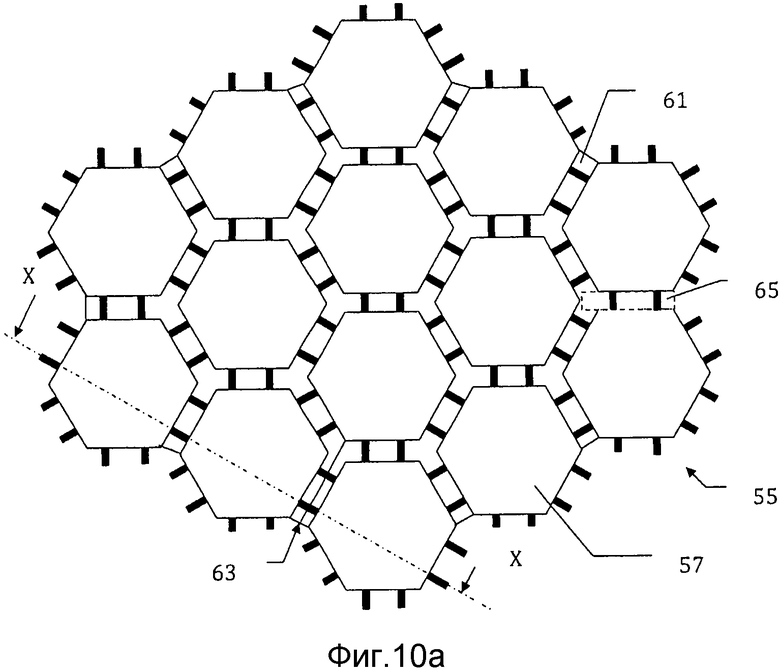
на фиг. 10а) схематически представлен мозаичный имплантат, отформованный при использовании заливочной формы, представленной на фиг. 9а)-9b), в способе получения мозаичного имплантата в соответствии с настоящим изобретением;
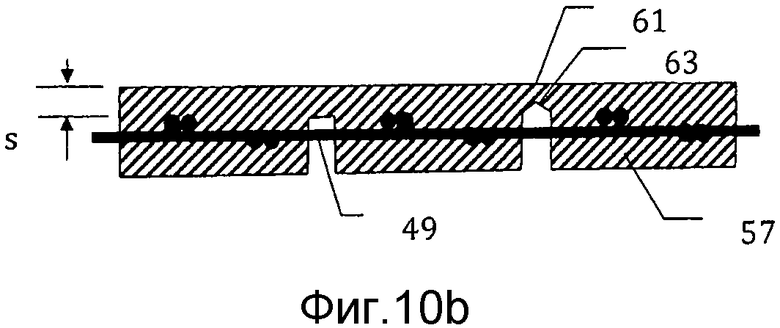
на фиг. 10b) схематически представлено поперечное сечение через сечение Х-Х мозаичного имплантата с фиг. 10а);
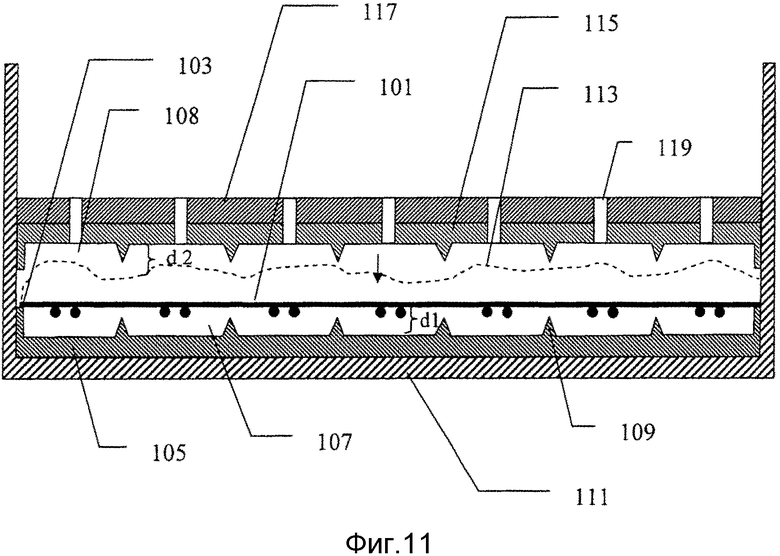
на фиг. 11 схематически представлено поперечное сечение через дополнительную заливочную форму для производства мозаичного имплантата в соответствии с настоящим изобретением;
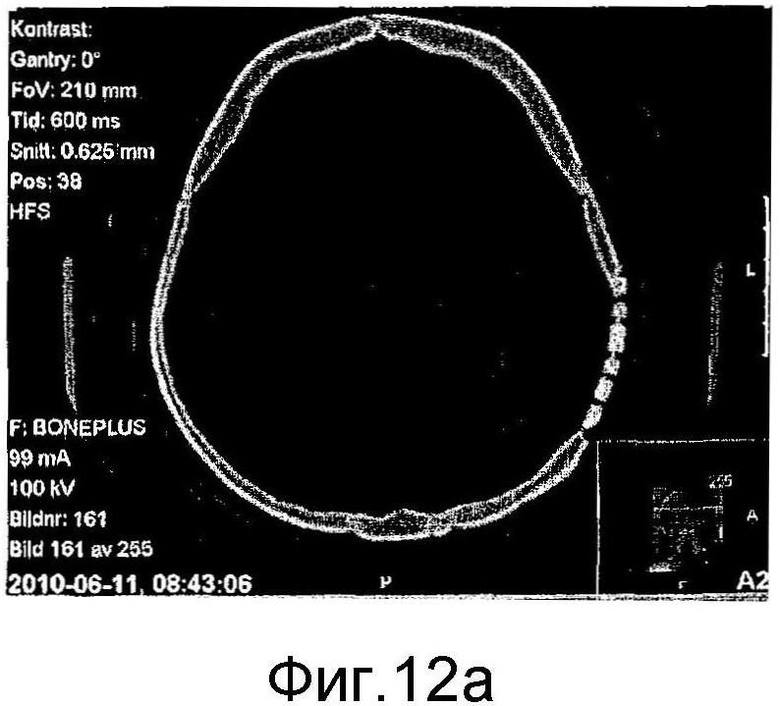
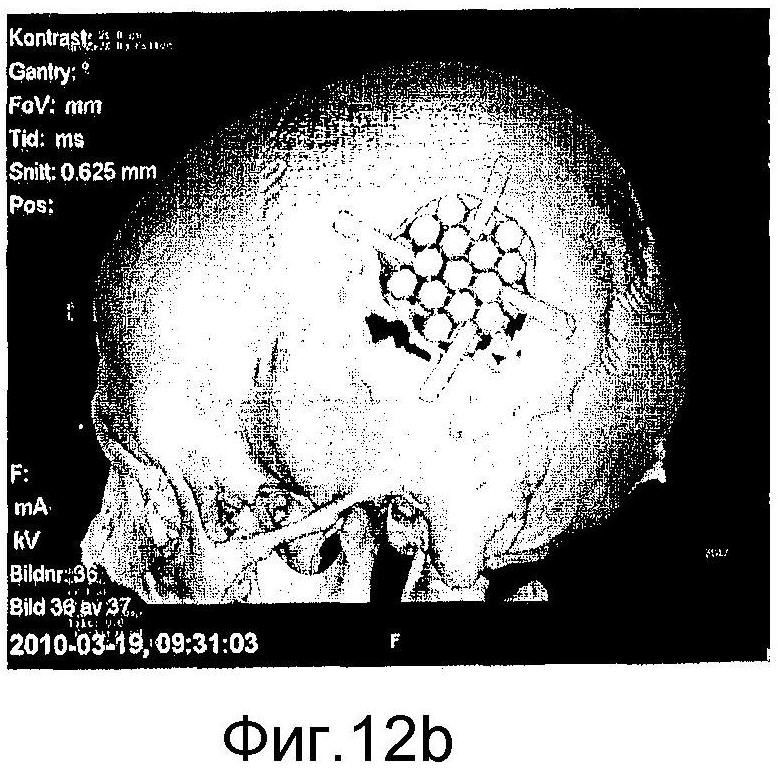
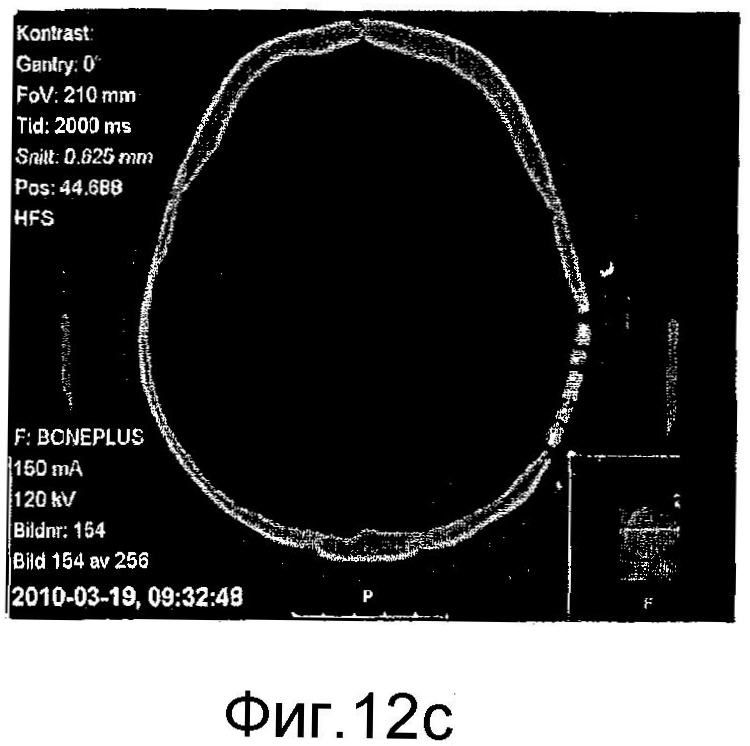
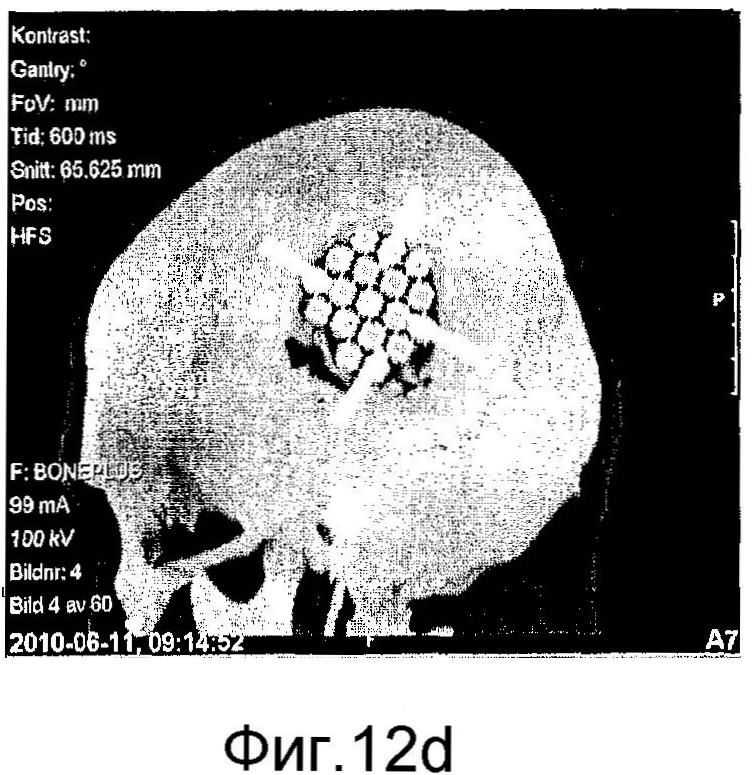
на фиг. 12а)-12d) представлены аксиальные КТ-сканограммы (фиг. 12а) и 12с)) и КТ-сканограммы в трехмерном формате (фиг. 12b) и 12d)), показывающие мозаичный имплантат, закрывающий дефект кости черепа у пациента №1 непосредственно после хирургического вмешательства (фиг. 12а) и 12b)) и через 3 месяца (фиг. 12с) и 12d)); и,
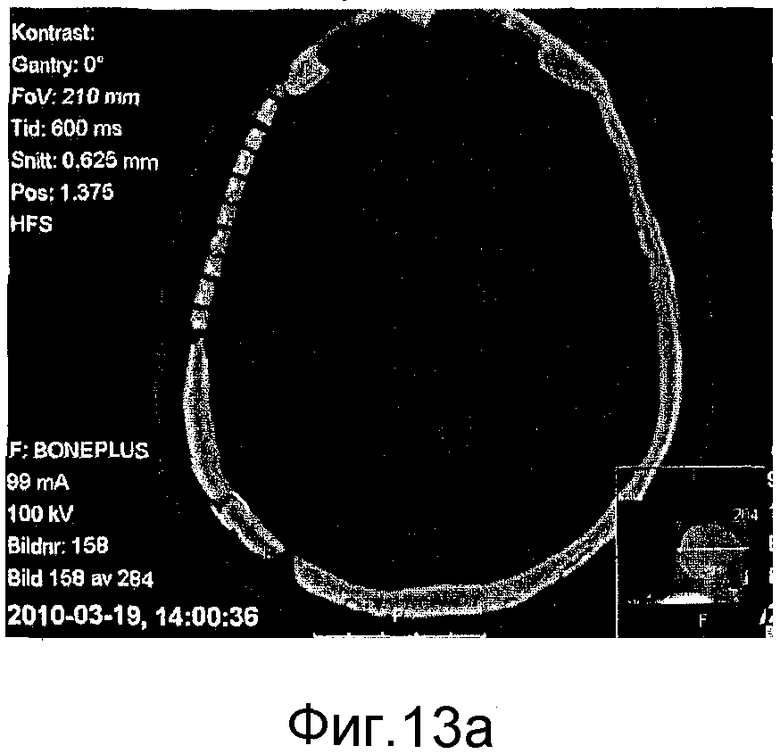
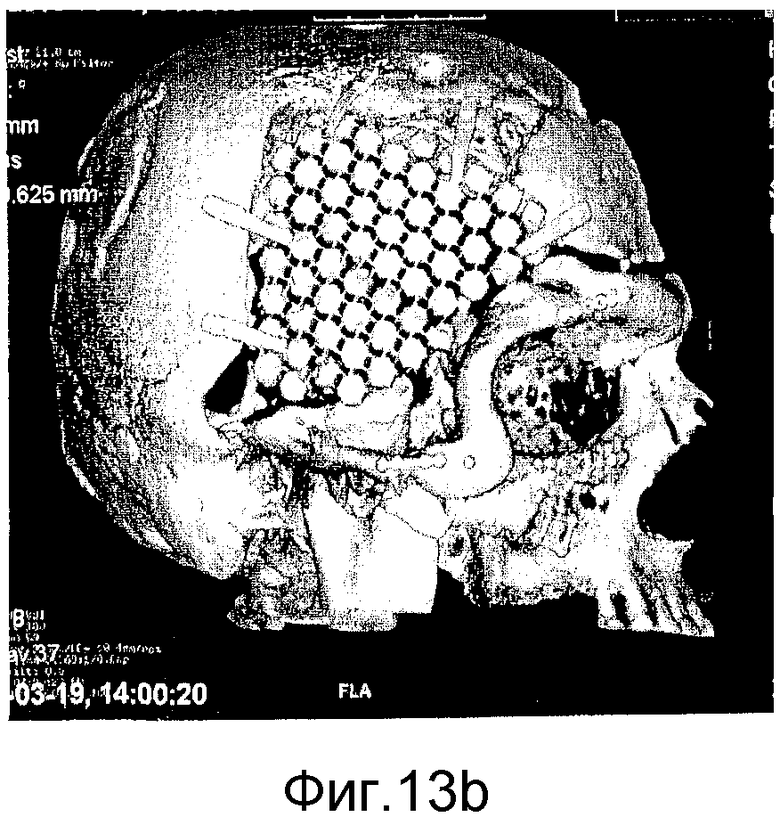
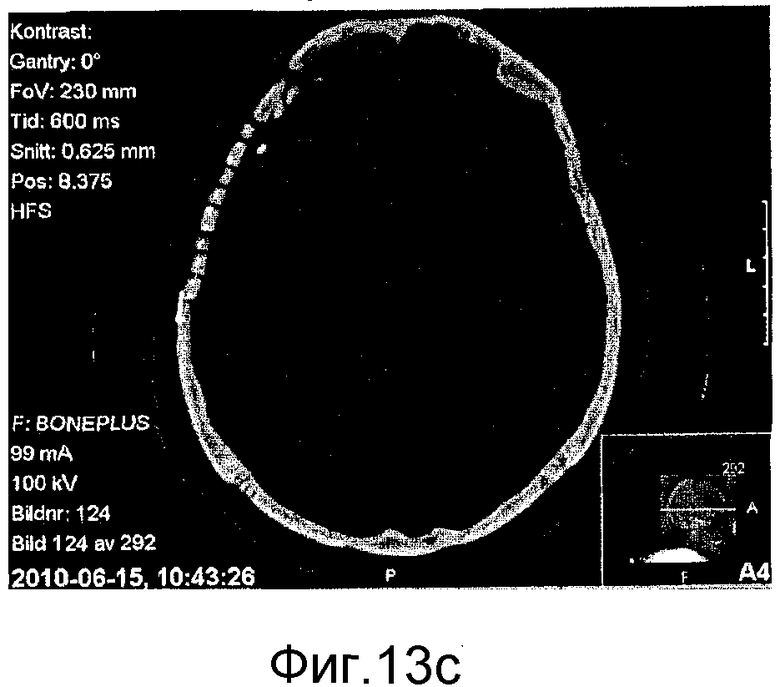
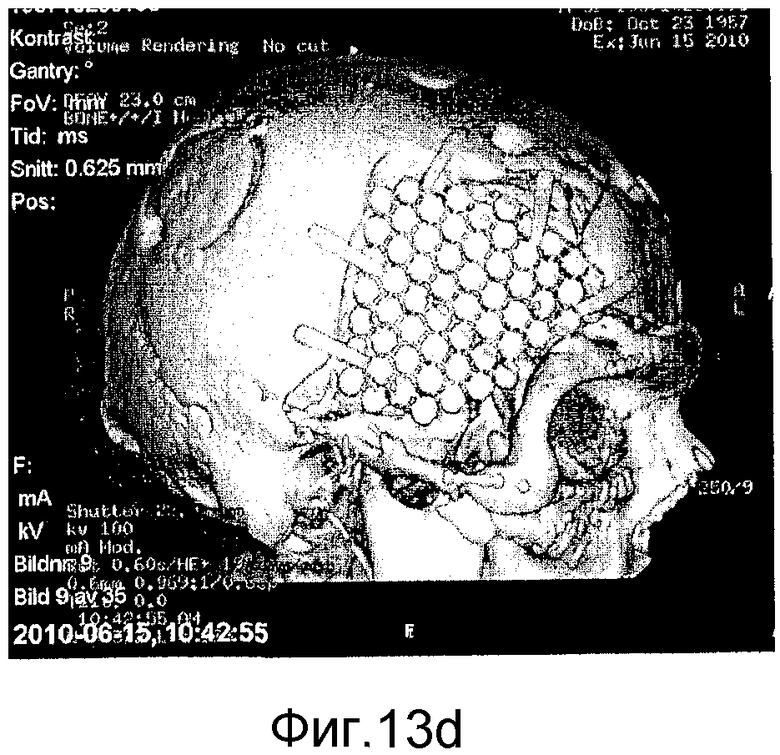
на фиг. 13а)-13d) представлены аксиальные КТ-сканограммы (фиг. 13а) и 13с)) и КТ-сканограммы в трехмерном формате (фиг. 13b) и 13d)), показывающие мозаичный имплантат, закрывающий дефект кости черепа у пациента №2 непосредственно после хирургического вмешательства (фиг. 13а) и 13b)) и через 3 месяца (фиг. 13с) и 13d)).
ПОДРОБНОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
В одном из вариантов осуществления способ производства мозаичного имплантата в соответствии с настоящим изобретением использует заливочную форму 1 глубины D, которая, как показано на фиг. 1а) и 1b), содержит множество полостей 3 глубины d, каждая из которых имеет форму мозаичной пластины. Глубина d полостей и толщина получаемой мозаичной пластины меньше, чем глубина D заливочной формы. Каждая полость 3 имеет закрытый нижний конец 3′, который закрыт дном 4 заливочной формы 1, и открыта на противоположном открытом конце 3′′, чтобы сделать возможным заполнение полости 3. Дно 4 не должно быть постоянно прикреплено к заливочной форме, но может представлять собой, например, поверхность, с которой заливочная форма находится в контакте во время производства имплантата и которую можно удалять после заливки, чтобы облегчить высвобождение имплантата из заливочной формы. Предпочтительно каждая полость и, таким образом, каждая впоследствии отформованная в ней мозаичная пластина имеет правильную форму, такую как треугольник, квадрат, прямоугольник, пятиугольник, шестиугольник (как показано на фиг. 1-4) и т.п. с прямыми сторонами. Предпочтительно все полости имеют одинаковую форму. В том случае, если формы полостей не одинаковы, то смежным полостям предпочтительно задают такие комплементарные формы, что полости можно располагать в паттернах без перекрытия и, при желании, они могут иметь по существу равные зазоры между смежными краями. Максимальная ширина каждой полости и, таким образом, каждой мозаичной пластины, равна w и предпочтительно максимальная ширина w каждой полости больше, чем ее глубина d. Предпочтительно w составляет между 2 и 20 миллиметрами, более предпочтительно между 3 и 15 мм и даже более предпочтительно между 4 и 10 мм. Предпочтительно d составляет между 10% и 150% от w, более предпочтительно между 20% и 130% от w и наиболее предпочтительно между 50% и 130% от w. Каждая полость отделена стенкой 5 толщины t в заливочной форме от смежной с ней полости/полостей. Толщина стенки t в заливочной форме, которая ведет к зазору номинальной толщины t между смежными пластинами в имплантате, предпочтительно составляет менее чем 5 мм, более предпочтительно менее чем 3 мм и наиболее предпочтительно менее чем 2 мм, поскольку чем меньше зазор, тем легче кости расти и заполнять зазор между мозаичными пластинами. Однако зазор не должен быть слишком мал, поскольку это будет препятствовать достаточному перемещению мозаичных пластин относительно друг друга - малый зазор обозначает, что после лишь небольшой деформации стенки смежных мозаичных пластин будут сталкиваться и препятствовать желаемому дальнейшему приданию формы имплантату. Другими словами, наличие большего зазора позволяет больше деформировать имплантат прежде, чем смежные пластины коснутся друг друга, но большие зазоры между пластинами также требуют большего времени для заполнения костной тканью или костные клетки фактически не могут сформировать мостик. Также можно иметь зазоры различного размера между полостями, если в имплантате предполагают наличие областей, которые будут по существу плоскими, и других областей, которым будут придавать трехмерные формы. Каждую стенку 5 между смежными полостями 3 пронизывает по меньшей мере один узкий удерживающий проволоку канал 7, 7′ ширины ww. Эти удерживающие проволоку каналы 7 предназначены для того, чтобы во время процесса литья вмещать и удерживать проволоки схожей ширины ww, используемые для формирования проволочного или сетчатого крепежного приспособления в имплантате, который сохраняет мозаичные пластины в связи друг с другом. Крепежное приспособление предпочтительно бывает в форме сетчатой структуры пересекающихся проволок, если размер имплантата достаточно велик, что он может вмещать сетчатую структуру. Возможно, в узких удлиненных имплантатах проволоки не пересекаются, а по существу параллельны, или они скрещены только под острым углом и, таким образом, могут пересекаться только в части полостей. Предпочтительно каналы 7, идущие в первом направлении, имеют глубину d1, тогда как каналы 7′, идущие в другом направлении, например, в ортогональном направлении, имеют глубину d2, которая ближе к поверхности на расстояние, которое равно или меньше диаметра проволоки (см. ниже), используемой для формирования сетки, т.е. d1>d2>(d1-ww), чтобы пересекающиеся проволоки располагались близко друг к другу или контактировали друг с другом. В этом варианте осуществления изобретения проволоки размещают по решетке, в которой каждая проволока по существу параллельна своей соседней проволоке(ам) в той же плоскости и пересекается и находится в контакте с по меньшей мере одной перпендикулярной проволокой в другой плоскости. Предпочтительно проволоки располагают на таком расстоянии, что каждую полость пересекают две по существу параллельные проволоки, идущие в первом направлении, и две проволоки, идущие в непараллельном направлении, например, в перпендикулярном направлении. В другом варианте осуществления изобретения, не показанном, каждую полость пересекает только одна проволока в первом направлении и одна проволока в перпендикулярном направлении. Это обозначает, что формуемый впоследствии имплантат может быть более легким и проще отформован. Также возможно иметь множество проволок, которые идут по существу параллельно в одном направлении через полость, но которые пересекает меньшее число проволок, например, полость может иметь две параллельные проволоки, пересекаемые одной перпендикулярной проволокой. Также возможны другие компоновки, такие как три проволоки, пересекающиеся под углом 120°.
Несмотря на то, что полости показаны с вертикальными стенками 5, конечно, возможно иметь стенки, наклоненные так, что ширина по любому мечению нижнего закрытого конца каждой полости меньше, чем ширина соответствующего сечения открытого конца полости для того, чтобы формировать высвобождающие откосы, которые способствуют высвобождению залитого продукта из заливочной формы. Соответствующим образом наклоненные стенки также позволяют деформировать имплантат до более глубоко вогнутых форм без контакта краев смежных мозаичных пластин друг с другом, что в ином случае возможно при вертикальных стенках.
На фиг. 2а) и 2b) представлена заливочная форма 1 на первой стадии в способе производства мозаичного имплантата. На этой стадии проволочную сетку 11 формируют из перекрывающихся проволок 9, предпочтительно ширины или диаметра ww с тем, чтобы они плотно входили в удерживающие проволоку каналы для того, чтобы держать их на месте во время производства и чтобы снизить или предотвратить утечку цемента вокруг них. Проволоку помещают в каждый из каналов, и предпочтительно она идет от конца до конца. Предпочтительно каналы 7 размещают так, что когда проволоки размещают в них, средняя плоскость получаемой проволочной сетки 11 лежит на средней плоскости заливочной формы 1. Это дает такое преимущество, что когда формируют мозаичный имплантат, он по существу симметричен относительно средней плоскости проволочной сетки, что обозначает, что в равной мере легко выполнять вогнутые и выпуклые корректировки его формы. Однако в том случае, если желательно иметь имплантат, который должен быть вогнутым только в одном направлении, например, только выпуклым, тогда проволочную сетку можно расположить дальше от средней плоскости полостей, чтобы допустить больший изгиб в желаемом направлении прежде, чем смежные пластины образуют контакт друг с другом.
На фиг. 3а) и 3b) представлена заливочная форма после стадии заливки в способе получения мозаичного имплантата. На этой стадии полости 3 заполняют неводной гидравлической цементной композицией 13, которая содержит неводную смесь (а) порошковой композиции соли-предшественника Са и (b) неводную смешиваемую с водой жидкость. Эту цементную композицию заливают на проволочную сетку 11 и оставляют затвердевать в окружающей среде от влажной до мокрой. Вода в окружающей среде замещает неводную смешиваемую с водой жидкость из гидравлического цемента и позволяет цементу затвердевать. Предпочтительно температуру и количество воды в окружающей среде адаптируют с тем, чтобы процесс затвердевания занимал по меньшей мере 24 часа, поскольку это ведет к прочному продукту. Предпочтительно перед полным затвердеванием цемента удаляют любой избыток цементной композиции 13, присутствующий в удерживающих проволоку каналах 7, 7′.
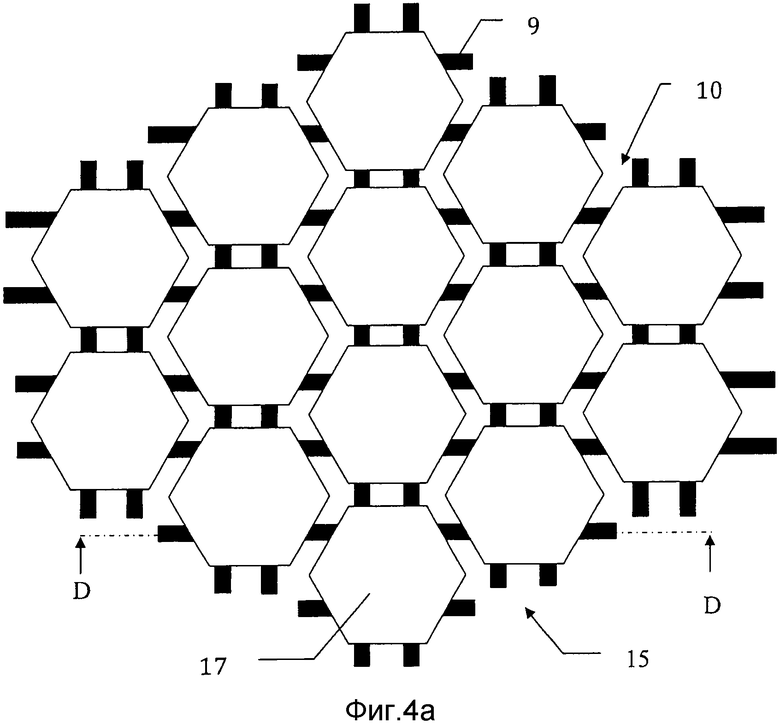
На фиг. 4а) схематически представлен мозаичный имплантат 15, отформованный с использованием заливочной формы, представленной на фиг. 1-3, после того, как его высвободили из заливочной формы 1. Мозаичный имплантат 15 содержит множество мозаичных пластин 17, каждая соединена проволоками 9 со смежными мозаичными пластинами и при этом отделена от них зазором 10 ширины t. На фиг. 4b) схематически представлено поперечное сечение через сечение D-D мозаичного имплантата с фиг. 4а).
В дополнительном варианте осуществления способа производства имплантата в соответствии с настоящим изобретением используют заливочную форму 21 глубины D, которая, как показано на фиг. 5а) и 5b), содержит множество полостей 23 глубины d, каждая из которых имеет форму мозаичной пластины. Глубина d полостей меньше, чем глубина D заливочной формы. Каждая полость 23 имеет закрытый нижний конец 23′, который закрыт дном 24 заливочной формы 21 и открыта с противоположного открытого конца 23′′, чтобы сделать возможным заполнение полости 23. Каждую стенку 25 между смежными полостями 23 пронизывает по меньшей мере один узкий удерживающий проволоку канал 27, 27′ ширины ww. В этом варианте осуществления первые каналы 27, идущие в первом направлении пронизывают две противоположные стенки полости на глубине d1, тогда как вторые каналы 27′ выровнены под углом 60° по отношению к первым каналам на глубине d2, которая ближе к поверхности на расстояние, которое равно или меньше, чем диаметр проволоки, впоследствии используемой для формирования крепежного приспособления в имплантате, которое удерживает мозаичные пластины в связи друг с другом. Эти вторые каналы пронизывают две противоположные стенки каждой полости. Третий набор каналов 27′′ предусмотрен под углом 120° к первому набору каналов 27 и на глубине d3, и они пронизывают остальные две противоположные стенки каждой шестигранной полости. Таким образом, в этом варианте осуществления изобретения проволоки размещают в виде решетки, в которой каждая проволока параллельна своей соседней проволоке(ам) и пересекается по меньшей мере двумя другими проволоками, которые образуют с ней угол +60° и -60° соответственно. Предпочтительно проволоки находятся на таком расстоянии, что каждую стенку полости пронизывает пара параллельных проволок. В другом варианте осуществления изобретения, не показанном, каждую стенку полости пронизывает только одна проволока в первом направлении и одна проволока в перпендикулярном направлении. Это обозначает, что впоследствии отформованный имплантат может быть более легким и более просто формируемым, но ценой снижения прочности и стабильности.
На фиг. 6а) и 6b) представлена заливочная форма 21 на первой стадии в способе производства мозаичного имплантата. На этой стадии проволочную сетку 31 формируют из перекрывающихся проволок 29, предпочтительно ширины или диаметра ww с тем, чтобы они плотно входили в удерживающие проволоку каналы.
На фиг. 7а) и 7b) представлена заливочная форма после стадии заливки в способе получения мозаичного имплантата. На этой стадии полости 23 заполняют неводной гидравлической цементной композицией 33. Эту цементную композицию заливают на проволочную сетку 31 и оставляют затвердевать в окружающей среде от влажной до мокрой. Вода в окружающей среде вытесняет неводную смешиваемую с водой жидкость из гидравлического цемента и позволяет цементу затвердевать. Предпочтительно температуру и количество воды в окружающей среде адаптируют с тем, чтобы процесс затвердевания занимал по меньшей мере 24 часа, поскольку это вдет к прочному продукту. Предпочтительно до полного затвердевания цемента удаляют любую избыточную цементную композицию 33, присутствующую в удерживающих проволоку каналах 27, 27, 27″′.
На фиг. 8а) схематически представлен мозаичный имплантат 35, отформованный с использованием заливочной формы, представленной на фиг. 5-7, после того, как его высвободили из заливочной формы 21. Мозаичный имплантат 35 содержит множество мозаичных пластин 37, каждая соединена проволоками 29 со смежными мозаичными пластинами. На фиг. 8b) схематически представлено поперечное сечение через сечение VIII-VIII мозаичного имплантата с фиг. 8а).
На фиг. 9а) и 9b) представлен пример заливочной формы 41 для использования в еще одном другом варианте осуществления способа получения мозаичного имплантата в соответствии с настоящим изобретением. В этом варианте осуществления изобретения желательно предусмотреть соединительный слой из цементного материала между смежными мозаичными пластинами. Этот соединительный слой предпочтительно имеет толщину s, которая меньше, чем толщина мозаичных пластин. Предпочтительно она более чем 0,5 мм и менее чем 5 мм в толщину и предназначена для упрочнения мозаичного имплантата между мозаичными пластинами. По существу, соединительный слой будет препятствовать приданию имплантату формы, соединительный слой предпочтительно выполняют достаточно тонкой с тем, чтобы, если необходимо, пользователь мог ее разорвать или разрезать в выбранных областях перед прикреплением к пациенту. Просто разрывая или разрезая соединительный слой имплантата в местах, необходимых для того, чтобы сделать возможной деформацию имплантата, можно формировать имплантат желаемой формы, при этом сохраняя большую часть увеличенной прочности, обеспечиваемой соединительным слоем. Соединительный слой можно формировать, опуская верхние части стенок 45 между полостями на глубину от верхней поверхности заливочной формы 43, которая равна желаемой толщине соединительного слоя. На верхних частях стенок может быть предусмотрен выступ 47, предпочтительно заостренный, который обуславливает локальное истончение во впоследствии формируемом соединительном слое. Удерживающие проволоку каналы предусмотрены по мере необходимости и после того, как проволоки помещают в каналы, заливочную форму заполняют цементом и оставляют усаживаться, как прежде. В том случае, если проволоки размещают на глубине, которая ниже, чем желаемая нижняя поверхность соединительного слоя, над проволоками можно предусмотреть разделительный материал, чтобы предотвратить заполнение зазора между проволоками и нижней поверхностью соединительного слоя избытком цементного материала.
На фиг. 10а) схематически снизу представлен мозаичный имплантат 55, отформованный с использованием заливочной формы, представленной на фиг. 9а) и 9b), после его высвобождения из заливочной формы 41. Мозаичный имплантат 55 содержит множество мозаичных пластин 57, каждая соединена проволоками 49 и соединительным слоем 61 толщины s со смежными мозаичными пластинами. На фиг. 10b) схематически представлено поперечное сечение через сечение Х-Х мозаичного имплантата с фиг. 10а). Часть соединительного слоя 61, где в заливочной форме расположены выступы, локально истончена, формируя линии ослабления 63, которые способствуют разрыву соединительного слоя 61, когда необходима деформация имплантата.
В другом варианте осуществления настоящего изобретения мозаичный имплантат содержит множество мозаичных пластин, некоторые из которых соединены с одной или более соседними мозаичными пластинами с помощью соединительного слоя и некоторые из которых отделены от одной или нескольких соседних пластин зазором (показано штриховыми линиями 65 на фиг. 10а).
Другие способы литья можно использовать для формирования мозаичного имплантата в соответствии с настоящим изобретением. Например, как показано схематически на фиг. 11, взаимосвязывающую сетку 101 (или по меньшей мере одну проволоку) помещают на обнаженную поверхность 103 первой половины заливочной формы 105, содержащей множество полостей 107 глубины d1, отделенных стенками 109. Первую половину заливочной формы 105 удерживает рама 111. В первой половине заливочной формы 105 предусмотрено избыточное количество цементной композиции 113 (показанное штриховыми линиями), которое не только заполняет полости 107 и закрывает сетку (или проволоку(и)), но также проходит далеко от обнаженной поверхности первой половины заливочной формы 105. Вторую половину заливочной формы 115, которая предпочтительно имеет полости 108 глубины d2, размещенные в виде зеркального отражения первой половины заливочной формы, впоследствии кладут на верхнюю часть сетки и прижимают к нижней заливочной форме, чтобы сделать возможным отливку мозаичных пластин вокруг взаимосвязывающей сетки. Вторую половину заливочной формы 113 может удерживать опорная плита 117. Избыточное количество цементной композиции должно быть достаточным для того, чтобы заполнить полости во второй половине заливочной формы и должно быть расположено так, чтобы быть способным заполнить вторую половину заливочной формы. Избыточный цемент удаляют после соединения половин заливочной формы и предпочтительно до затвердевания цемента. Затвердевания цемента можно достигать посредством добавления влаги через отверстия 119, каждое отверстие соединено с каждой заливочной полостью внутри заливочной формы. Отверстия 119 также подходят для того, чтобы позволить избыточному цементу покинуть заливочную форму.
Глубины полостей в каждой половине заливочной формы не обязаны быть одинаковыми. Если они различаются, то сетка или проволока(и) не должны быть размещены на средней плоскости получаемого имплантата, который, при желании, позволит использовать имплантат с обнаженной сеткой или проволоками дальше от кожи пациента, и, таким образом, с меньшей вероятностью будут повреждены в непредвиденном событии.
Минимальное число полостей в каждой заливочной форме равно двум и нет ограничения максимального числа полостей. Минимальное число проволок равно одному, но предпочтительно проволоки предоставляют по меньшей мере в виде пар параллельных проволок для того, чтобы обеспечить стабильность в плоскости, проходящей через продольные оси каждой пары параллельных проволок.
Во всех вариантах осуществления настоящего изобретения, в зависимости от композиции цемента, затвердевание цемента можно осуществлять при пониженной или нормальной или повышенной температуре, и в мокрой или влажной окружающей среде. Заливочная форма может быть из любого пространственно стабильного материала, который не реагирует отрицательно с цементом или сеткой/проволоками. Если материал заливочной формы является водопроницаемым, он может способствовать затвердеванию цемента.
Имеют место три предпочтительных варианта в отношении заливки цемента:
1. Использовать (а) порошковую композицию соли-предшественника Са и (b) неводную смешиваемую с водой жидкость. В этом случае усадка должна быть во влажной окружающей среде для того, чтобы инициировать затвердевание.
2. Использовать (а) порошковую композицию соли-предшественника Са и (b) смесь воды и неводной смешиваемой с водой жидкости. Усадка начнется автоматически, но для окончательного затвердевания необходима влажная окружающая среда.
3. Использовать (а) порошковую композицию соли-предшественника Са и (b) жидкость на водной основе. Затвердевание начинается после смешивания. Нет необходимости осуществлять затвердевание во влажной окружающей среде, но затвердевание может быть во влажной окружающей среде.
Композиция соли-предшественника Са может содержать одну или несколько солей Са, выбранных из группы, состоящей из безводного фосфата кальция, дигидрата фосфата дикальция, фосфата октакальция, α-фосфата трикальция, β-фосфата трикальция, аморфного фосфата кальция, гидроксиапатита с недостатком кальция, нестехиометрического гидроксиапатита, фосфата тетракальция и моногидрата фосфата монокальция (МСРМ), безводного фосфата монокальция, фосфорной кислоты, пирофосфорной кислоты, сульфата кальция (α или β, предпочтительно α) или силиката кальция (силиката трикальция, силиката дикальция или силиката монокальция), карбоната кальция (арагонит, ватерит, кальцит или аморфный) или их сочетаний.
В первом варианте осуществления изобретения неводную смешиваемую с водой жидкость можно использовать в получении пасты. Возможные жидкости включают глицерин и родственные жидкие соединения и производные (вещества, полученные из неводных смешиваемых с водой веществ), продукты замещения (вещества, где часть химической структуры замещена другой химической структурой) и т.п. Цель неводной смешиваемой с водой жидкости состоит в том, чтобы предоставить более длительное рабочее время во время заливки мозаики, поскольку если материал начинает усаживаться, то невозможно точно добиться мозаичной формы.
Определенные спирты также могут быть пригодны для использования в качестве такой жидкости. Предпочтительно жидкость выбирают из глицерина, пропиленгликоля,поли(пропиленгликоля), поли(этиленгликоля) и их сочетаний. Композиции также могут содержать средства, которые облегчают быструю диффузию воды в пасте in situ, предпочтительно неионные поверхностно-активные средства, такие как полисорбаты. Количество поверхностно-активного вещества предпочтительно составляет между 0,01 и 5% масс. порошковой композиции, наиболее предпочтительно 0,1-1% масс.
В альтернативном варианте осуществления настоящего изобретения композицию порошка предшественника выбирают для того, чтобы добиться времени усадки выше приблизительно 30 минут, и тогда жидкость может быть на водной основе или содержащей воду. В этом случае жидкость может представлять собой чистую воду. В некоторых составах соли могут быть растворены в жидкости для того, чтобы добиться быстрой или более медленной усадки, например лимонная кислота, H3C6H5O7, пирофосфат динатрия Na2H2P2O7, серная кислота, H2SO4, фосфорная кислота H3PO4. Тогда затвердевание можно осуществлять в сухой окружающей среде.
Композиции также могут включать порообразователи, чтобы получить макропористый конечный продукт для облегчения быстрой резорбции и врастания ткани. Поры дают хорошую основу для врастания костных клеток. Порообразователь может содержать сахара и другие быстро резорбирующиеся средства. Количество порообразователя надлежаще составляет 5 и 30% масс. порошковой композиции. Это не зависит от того, является ли выбранная выше композиция предварительно перемешанной или нет.
Композиции также могут содержать нетоксичные гелеобразующие средства для увеличения связности и устойчивости к смыванию. Гелеобразующее средство может содержать коллаген, камедь, желатин, альгинат, целлюлозу, полиакриловую кислоту (например ПАК, ПАМА), нейтральную полиакриловую кислоту (например Na-ПАК, Na-ПАМА кислоту), ГПМЦ, ГМЦ и КМЦ и их сочетания. Количество гелеобразующего средства предпочтительно составляет между 0,1% масс. и 10% масс. порошковой композиции, более предпочтительно между 0,1% масс. и 2% масс. Это не зависит от того, является ли выбранная выше композиция предварительно перемешанной или нет.
Во всех выбранных выше цементных композициях отношение порошка предшественника к жидкости предпочтительно должно находиться в диапазоне от 1 до 10, поскольку это дает оптимальные результаты. Средний размер зерна порошка предшественника предпочтительно ниже 100 микрометров и более предпочтительно ниже 30 микрометров, как измеряют в режиме объемного размера зерна. Меньшие размеры зерна дают более высокую механическую прочность, чем большие размеры зерна. Однако для варианта осуществления изобретения, содержащего пористые гранулы, размер гранулы может быть больше, но предпочтительно все же ниже 500 микрометров. Обычно гранулы не принимают участие в реакции усадки пасты. Их добавляют в качестве балласта к материалу и присутствие пор дает более хороший биологический ответ на материал. Предпочтительно по меньшей мере некоторые поры в грануле должны быть достаточно велики для того, чтобы клетки входили в гранулу, обычно выше по меньшей мере 10 микрометров. Неизбежно в гранулах будут иметь место меньшие поры, но они обладают меньшим значением для интеграции клеток. В другом варианте осуществления способа производства имплантата в соответствии с настоящим изобретением на стадии заливки неводную гидравлическую цементную композицию, которая содержит неводную смесь (а) брушит- или монетит-образующей композиции порошка фосфата кальция и (b) неводной смешиваемой с водой жидкости, заливают на проволочную сетку и оставляют затвердевать в окружающей среде от влажной до мокрой.
В другом варианте осуществления способа производства имплантата в соответствии с настоящим изобретением на стадии заливки неводную гидравлическую цементную композицию, которая содержит неводную смесь (а) негидратированной порошковой композиции, содержащей пористые гранулы β-фосфата трикальция (β-ТСР) и по меньшей мере один дополнительный порошок фосфата кальция и (b) неводную смешиваемую с водой жидкость, заливают на проволочную сетку и оставляют затвердевать в окружающей среде от влажной до мокрой. Примером влажной окружающей среды является водяная баня. Примером мокрой окружающей среды является камера, где относительная влажность составляет 100%. Необязательно, затвердевание цементного материала можно осуществлять при пониженной или нормальной или повышенной температуре, комбинированной с мокрой, т.е. с относительной влажностью более 50%, окружающей средой или влажной окружающей средой.
В альтернативном варианте осуществления композиция порошка предшественника является основной (апатитной) и содержит (а) компонент основного фосфата кальция, содержащего пористые гранулы β-ТСР и фосфат тетракальция (ТТСР) и/или аморфный фосфат кальция, и (b) кислый фосфат, неограничивающие примеры которого включают моногидрат фосфата монокальция (МСРМ), безводный фосфат монокальция, фосфорную кислоту, пирофосфорную кислоту или их сочетания. Компоненты апатитных композиций порошка предшественника выбирают так, что (i) рН цементной пасты во время усадки выше 6; и (ii) конечный продукт реакции усадки содержит аморфный гидрат фосфата кальция, гидроксиапатит, ионно-замещенный гидроксиапатит или их сочетания.
После затвердевания цемента, конструкцию из цемента и проволоки можно удалять из заливочной формы, удаляют любой нежелательный цемент, например, цемент, который закрепился на проволоках между шестигранными пластинами 15, и имплантат упаковывают и стерилизуют.
При необходимости, конструкцию из цемента и проволоки имплантатной системы по настоящему изобретению можно подвергать воздействию давления во время затвердевания, например, посредством прижимания обратной заливочной формы к цементу для того, чтобы получить более прочный конечный продукт.
Необязательно имплантатную систему по настоящему изобретению можно комбинировать с лекарственными средствами для формирования системы доставки лекарственного средства. Примерами лекарственных средств являются противовоспалительные, антибиотики, обезболивающие средства, лекарственные средства против злокачественных опухолей, средства, ускоряющие рост кости, факторы роста фибробластов и бисфосфонаты. Эти лекарственные средства можно доставлять посредством использования пористых компонентов в имплантатной системе, например, пористых проволок или пористого цемента или пористых гранул или пористого покрытия, и введения лекарственных средств в поры пористого компонента.
Имплантатную систему можно прикреплять к ткани организма-хозяина швами и/или пластинами и шурупами и/или скобами или любыми другими фиксирующими средствами.
Имплантатную систему можно использовать в замещении ткани (замещении костной и мягкой ткани) и в ветеринарной медицине. Для замещения мягкой ткани мозаичная структура предпочтительно состоит из полимерных материалов, предпочтительно, рассасывающихся полимеров. Для твердой ткани мозаичная система предпочтительно состоит из металлических проволок и керамических твердых тел, предпочтительно из металлических проволок и рассасывающейся керамики. В том случае, если пациент все еще растет, для использования для проволок и/или мозаичных пластин подходят рассасывающиеся материалы. Подходящие рассасывающиеся полимеры представляют собой полидиоксанон, поли L-молочную кислоту и полигликолевую кислоту.
Имплантатную систему также необязательно можно комбинировать с инъецируемым биоматериалом или средством доставки лекарственного средства, которое направляет врастание ткани в зазоры между пластинами в системе.
Экспериментальный пример 1
Мозаичный имплантат изготавливали с использованием способа производства, описанного выше, используя предварительно перемешанный цемент из кислого фосфата кальция, залитый на Ti проволоки. Клиническое использование этого примера мозаичного имплантата состояло в восстановлении большого дефекта черепа. Проволоки помещали в заливочную форму, которую затем заполняли предварительно перемешанным цементом из кислого фосфата кальция, и оставляли затвердевать в воде в течение 48 часов при 20°С.
Предварительно перемешанный цемент из кислого фосфата кальция состоял из β-фосфата трикальция, моногидрата фосфата монокальция и глицерина. β-фосфат трикальция и моногидрат фосфата монокальция смешивали в молярном отношении 1:1 и глицерин добавляли к порошку для того, чтобы получить отношение порошок:жидкость 3,9:1 [г/мл]. Цемент тщательно перемешивали до формирования гомогенной пасты.
Обнаружено, что после затвердевания цемент состоял преимущественно из двух фаз брушит (CaHPO4-2H2O) и монетит (CaHPO4) - однако также обнаружено некоторое количество пирофосфата кальция (Ca2O7P2).
Мозаичный имплантат высвобождали из заливочной формы, упаковывали и стерилизовали паром. Изготовленную мозаичную структуру оценивали клинически.
Клиническая оценка
Пациент №1: оперировали пациента в возрасте 22 лет с дефектом теменной кости черепа размером 40×40 мм. Дефект был обнажен через локальный кожный лоскут на черепе. Стерилизованный мозаичный имплантат с исходным размером 100×100 мм резали с использованием проволочных кусачек и корректировали до размера приблизительно 45×45 мм. Мозаичный имплантат вставляли в дефект, что требовало отпилить небольшое количество смежной кости черепа, чтобы обеспечить хорошее совпадение. Периферию дефекта формировали так, чтобы сделать полку, которая поддерживала имплантат, и имплантат впоследствии прикрепляли к полке титановыми пластинами и шурупами. Пациент не демонстрировал локальных или системных побочных эффектов и мог покинуть больницу через сутки после хирургического вмешательства. Послеоперационная КТ-сканограмма (см. фиг. 12а) и 12b)) демонстрирует имплантат в превосходном положении, покрывающем исходный дефект кости. Клиническое и радиологическое наблюдение, выполненное через 3 месяца после хирургического вмешательства, показало хорошо переносимый имплантат без признаков инфекции, воспаления или пенетрации через кожу. Имплантат все еще оставался интактным без резорбции в этот ранний момент времени, как продемонстрировано КТ-сканограммами, представленными на фиг. 12с) и 12d)).
Пациент №2: курящий пациент в возрасте 53 лет имел большой дефект височной кости черепа размером 80×90 мм. Предварительно пациент перенес обширную операцию вследствие сложной черепно-лицевой травмы и страдал от отказа предыдущих имплантатов вследствие инфекций и пенетрации через кожу. Дефект кости обнажали через стандартный бикоронарный кожный лоскут на черепе. Мягкие ткани, покрывающие дефект, преимущественно были фиброзными. Стерилизованный мозаичный имплантат с исходным размером 100×100 мм резали с использованием проволочных кусачек и корректировали до размера приблизительно 85×95 мм. Мозаичный имплантат вставляли в дефект посредством срезания смежной кости черепа для того, чтобы сформировать поддерживающие полки, и затем имплантат прикрепляли с помощью фиксации имплантата между полками и титановых пластин и шурупов. Пациент демонстрировал легкую локальную реакцию в месте операции, которые в итоге спали на 3-4 сутки после хирургического вмешательства. Послеоперационная КТ-сканограмма демонстрирует имплантат в превосходном положении, покрывающем исходный дефект кости, как можно видеть на фиг. 13а) и 13b). Клиническое и радиологическое наблюдение через 3 месяца после хирургического вмешательства показало хорошо переносимый имплантат без признаков инфекции, воспаления или пенетрации через кожу. Имплантат все еще оставался без резорбции в этот момент времени, как продемонстрировано КТ-сканограммами, представленными на фиг. 13с) и 13d).
Несмотря на то, что имплантат прикрепляли с использованием скоб в приведенных выше примерах, также можно прикреплять его с использованием швов и комбинации скоб и швов.
Изобретение не ограничено представленными вариантами осуществления, которые можно свободно изменять в рамках следующей формулы изобретения. В частности, описанные признаки различных вариантов осуществления и примеры можно свободно комбинировать друг с другом для того, чтобы получить дополнительные варианты осуществления, которые полностью являются рассмотренной частью объема настоящей заявки.
| название | год | авторы | номер документа |
|---|---|---|---|
| МАТЕРИАЛ-ЗАМЕНИТЕЛЬ КОСТНОГО ВЕЩЕСТВА | 1992 |
|
RU2062622C1 |
| КОМПЛЕКТ ПРИНАДЛЕЖНОСТЕЙ ДЛЯ ФИКСАЦИИ ПРОТЕЗА ИЛИ ЕГО ЧАСТИ И/ИЛИ ЗАПОЛНЕНИЯ КОСТНЫХ ДЕФЕКТОВ И СПОСОБ ФИКСАЦИИ ПРОТЕЗА ИЛИ ЕГО ЧАСТИ С ИСПОЛЬЗОВАНИЕМ УКАЗАННОГО КОМПЛЕКТА | 2007 |
|
RU2458655C2 |
| ИМПЛАНТАТ ДЛЯ РЕКОНСТРУКТИВНОЙ ПЛАСТИКИ ОБШИРНЫХ ДЕФЕКТОВ | 2005 |
|
RU2301642C1 |
| КОМПОЗИЦИЯ СТОМАТОЛОГИЧЕСКОГО ПЛОМБИРОВОЧНОГО МАТЕРИАЛА ИЛИ МАТЕРИАЛА ИМПЛАНТАТА И ПОРОШКООБРАЗНЫЙ МАТЕРИАЛ, ЖИДКОСТЬ ДЛЯ ГИДРАТАЦИИ, МАТЕРИАЛ ИМПЛАНТАТА И СПОСОБ ДОСТИЖЕНИЯ СВЯЗЫВАНИЯ | 2003 |
|
RU2332201C2 |
| КРУПНОПОРИСТЫЙ И ХОРОШО РАССАСЫВАЕМЫЙ АПАТИТОВЫЙ КАЛЬЦИЙ-ФОСФАТНЫЙ ЦЕМЕНТ | 2007 |
|
RU2493879C2 |
| КОМПОЗИЦИИ И ИХ ПРИМЕНЕНИЕ В РЕГЕНЕРАЦИИ КОСТЕЙ | 2012 |
|
RU2665361C2 |
| ФОСФАТНЫЙ ЦЕМЕНТ | 2002 |
|
RU2207106C1 |
| БИОАКТИВНЫЙ КОМПОЗИЦИОННЫЙ МАТЕРИАЛ ДЛЯ ЗАМЕЩЕНИЯ КОСТНЫХ ДЕФЕКТОВ И СПОСОБ ЕГО ПОЛУЧЕНИЯ | 2016 |
|
RU2617050C1 |
| КОМПОЗИЦИЯ МНОГОЦЕЛЕВОГО БИОМАТЕРИАЛА | 2005 |
|
RU2389495C2 |
| БИОМАТЕРИАЛЫ НА ОСНОВЕ ФОСФАТА КАЛЬЦИЯ | 2009 |
|
RU2501571C2 |
Группа изобретений относится к медицине. Имплантат для коррекции дефектов костной ткани содержит множество отдельных биологически совместимых отформованных из цемента мозаичных пластин толщины d, соединенных крепежным приспособлением, содержащим проволоки. Мозаичные пластины отформованы в пересечениях проволок. Проволоки выполнены с возможностью удержания мозаичных пластин в связи друг с другом. Соседние мозаичные пластины разделены зазором, шириной t. Способ формирования упомянутого имплантата предусматривает стадии заливки цементной композиции вокруг проволоки или сетки с последующим затвердеванием цементной композиции. Способ имплантации указанного имплантата предусматривает стадии: обнажение по меньшей мере некоторой части ткани пациента, окружающей область, где должен быть размещен имплантат, прикрепление имплантата к ткани, причем имплантат сформирован так, чтобы соответствовать дефекту в ткани, и закрытие обнаженной части. Изобретения обеспечивают облегчение врастания кости, высокую механическую прочность и способность к приданию формы в операционной. 3 н. и 17 з.п. ф-лы, 2 пр., 13 ил.
1. Имплантат для коррекции дефектов костной ткани, содержащий множество отдельных биологически совместимых отформованных из цемента мозаичных пластин толщины d, соединенных крепежным приспособлением, содержащим проволоки, причем мозаичные пластины отформованы в пересечениях проволок, при этом проволоки выполнены с возможностью удержания мозаичных пластин в связи друг с другом, и причем соседние мозаичные пластины разделены зазором, шириной t.
2. Имплантат по п. 1, в котором по меньшей мере две соседние мозаичные пластины соединены вместе посредством соединительного слоя цементного материала, который имеет толщину s, которая меньше, чем толщина d.
3. Имплантат по п. 1, в котором каждая мозаичная пластина имеет максимальную ширину w, которая составляет от 2 до 20 миллиметров (мм).
4. Имплантат по п. 3, в котором каждая мозаичная пластина имеет максимальную ширину w, от 3 до 15 мм.
5. Имплантат по п. 3, в котором каждая мозаичная пластина имеет максимальную ширину w, которая составляет от 4 до 10 мм.
6. Имплантат по п. 3, в котором толщина d составляет от 10% до 150% от w.
7. Имплантат по п. 5, в котором толщина d составляет от 20% до 130% от w.
8. Имплантат по п. 5, в котором толщина d составляет от 50% до 130% от w.
9. Имплантат по п. 1, в котором сформированные из цемента мозаичные пластины содержат монетит.
10. Имплантат по п. 9, в котором мозаичные пластины, содержащие монетит, сформированы из кислой цементной композиции, содержащей β-фосфат трикальций и моногидрат фосфата монокальция.
11. Имплантат по п. 1, в котором каждая мозаичная пластина имеет максимальную ширину w между 2 и 20 миллиметрами и толщину d между 50% и 130% от w.
12. Имплантат по п. 1, в котором пересекающиеся проволоки крепежного приспособления соединены в некоторых или во всех пересечениях.
13. Имплантат по п. 1, содержащий множество отдельных биосовместимых шестигранных отформованных из цемента мозаичных пластин, шириной w, причем w составляет от 4 до 10 мм, и толщиной d, причем d составляет от 50% до 130% от w, соединенных крепежным приспособлением, содержащим проволоки, причем мозаичные пластины отформованы в пересечениях проволок, при этом проволоки выполнены с возможностью удержания мозаичных пластин в связи друг с другом, причем соседние мозаичные пластины разделены зазором шириной t, причем t меньше 3 мм, при этом мозаичные пластины содержат монетит.
14. Способ формирования имплантата по любому из пп. 1-13, предусматривающий стадии заливки цементной композиции вокруг проволоки или сетки и впоследствии предоставления возможности указанной цементной композиции затвердеть.
15. Способ по п. 14, предусматривающий стадии:
a) предоставление формы с множеством полостей, глубины d, каждая из которых имеет форму мозаичной пластины, где каждая полость имеет закрываемый нижний конец и открыта на противоположном конце для того, чтобы сделать возможным заполнение полости, причем каждую стенку между смежными полостями пронизывает по меньшей мере один узкий удерживающий проволоку или сетку канал ширины ww;
b) размещение проволоки или сетки в каждом удерживающем проволоку или сетку канале,
c) заполнение полостей указанной формы цементной композицией, и
d) предоставление указанной цементной композиции возможности затвердеть.
16. Способ по п. 14, предусматривающий стадии:
i) предоставление первой половины формы с множеством полостей глубины d1, каждая из которых имеет форму мозаичной пластины, где каждая полость имеет закрываемый нижний конец и открыта с противоположного конца, чтобы сделать возможным заполнение полости,
ii) заполнение полостей указанной первой половины формы цементной композицией с избытком;
iii) размещение проволоки или сетки поверх открытых концов указанных полостей;
iv) размещение второй половины формы, которая имеет полости, глубиной d2, размещенные в виде зеркального изображения первой половины формы, на верхней части проволоки или сетки и прижимание ее к первой половине формы; и
v) предоставление указанной цементной композиции возможности затвердеть.
17. Способ по п. 14, в котором стадия предоставления указанной цементной композиции возможности затвердеть происходит во влажной окружающей среде.
18. Способ по п. 14, в котором стадия представления указанной цементной композиции возможности затвердеть происходит в мокрой окружающей среде.
19. Способ имплантации имплантата по п. 1 пациенту, предусматривающий стадии:
i) обнажение по меньшей мере некоторой части ткани пациента, окружающей область, где должен быть размещен имплантат,
ii) прикрепление имплантата к ткани, причем имплантат сформирован так, чтобы соответствовать дефекту в ткани, и,
iii) закрытие обнаженной части.
20. Способ по п. 19, в котором стадию прикрепления имплантата к ткани выполняют с использованием швов, и/или скоб, и/или шурупов, и/или пластин с шурупами.
| EP1958580 A1, 20.08.2008 | |||
| НАБОР БИОСОВМЕСТИМЫХ АПАТИТО-СИЛИКАТНЫХ ЗАГОТОВОК ИМПЛАНТАТОВ ДЛЯ ВОССТАНОВИТЕЛЬНОЙ И ЗАМЕСТИТЕЛЬНОЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ХИРУРГИИ | 1995 |
|
RU2074672C1 |
| УСТРОЙСТВО ДЛЯ ОСТЕОСИНТЕЗА | 1997 |
|
RU2133593C1 |
| RU 22032 U1, 10.03.2002 | |||
| Устройство для рассечения костных тканей | 1977 |
|
SU654250A1 |
| US 2005149032 A1, 07.07.2005 | |||
| EP 1905368 A1, 02.04.2008 | |||
| DE 29913334 U1, 30.09.1999 | |||
| US 5766176 A, 16.06.1998 | |||
| US 2005288790 A1, 29.12.2005 | |||
Авторы
Даты
2015-09-10—Публикация
2011-03-10—Подача