Изобретение относится к медицине, а именно к травматологии и ортопедии, и предназначено для восстановления костного дефекта переднего края суставной впадины лопатки при хронической рецидивирующей передней нестабильности плечевого сустава.
Известен способ восстановления дефекта переднего края суставной впадины лопатки при хронической нестабильности плечевого сустава (привычном вывихе плеча) - операция Бристоу-Латарже (The Modified Bristow Procedure for Anterior Shoulder Instability 26-Year Outcomes in Naval Academy Midshipmen. LCDR David T. Schroder, LCDR Matthew T. Provencher, CDR Timothy S. Mologne, CDR Michael P. Muldoon and CAPT Jay S. Cox Am. J. Sports Med. 2006; 34; 778 originally published online Jan 6, 2006). Способ заключается в том, что выполняют разрез кожи по дельтовидно-пекторальной борозде, идентифицируют клювовидный отросток, в котором формируется отверстие. Долотом отсекают верхушку клювовидного отростка. Вертикально рассекают сухожилие подлопаточной мышцы, определяют зону дефекта, которую обрабатывают остеотомом (распатором) и подготавливают к фиксации клювовидного отростка. Через разрез в подлопаточной мышце проводят верхушку отростка вместе с мышцами, который устанавливают в зону дефекта заподлицо и фиксируют 4 мм винтом к суставному отростку лопатки. Подлопаточную мышцу ушивают нерассасывающими швами. Операционную рану ушивают послойно. Конечность фиксируют мягкой повязкой на 3-4 недели с последующим восстановлением объема движений.
Недостатки данного способа заключаются в том, что высок риск несращения выделенного фрагмента отростка, риск повреждения плечевого сплетения и кожно-мышечного нерва. В связи с изменением анатомии клювовидного отростка лопатки происходит нарушение биомеханики и ограничение наружной ротации в плечевом суставе.
Наиболее близким к заявляемому является способ, принятый за прототип, С.Ю. Доколин, М.А. Кислицын, И.С. Базаров. «Артроскопическая техника выполнения костной аутопластики дефекта суставной впадины лопатки у пациентов с передней рецидивирующей нестабильностью плечевого сустава», журнал «Травматология и ортопедия России», 2012 - 3 (65). Стр. 77-82). http://journal.rniito.org/journal/2012_3/77-82.pdf. Способ заключается в том, что на первом дооперационном этапе и в ближайшем послеоперационном периоде всем больным было выполнено КТ-исследование поврежденного плечевого сустава с 3D реконструкцией изображения. Размер костного дефекта гленоида был оценен по 3D-сканам и составил в среднем 29,7%. Наиболее точно и просто можно рассчитать размер костного дефекта суставной впадины лопатки в процентах по формуле: b/А·100,
где b - размер дефекта;
А - диаметр гленоида.
На втором этапе была выполнена техника артроскопического аутографтинга дефекта суставной впадины лопатки трансплантатом из крыла подвздошной кости. Способ заключается в том, что положение пациента на операционном столе на боку с осуществлением манжеточного вытяжения конечности по оси в условиях общего эндотрахеального наркоза позволяет начать операцию с забора костного аутотрансплантата из крыла подвздошной кости. Выполняют забор бикортикального трансплантата крыла подвздошной кости размерами 20-25×10×10 мм на расстоянии 2 см от передневерхней ости, сохраняя медиальную и 2/3 передней костной стенки - место прикрепления мышц таза. Далее проверяют возможность свободного перемещения трансплантата в инструментальной канюле с внутренним диаметром 10 мм, формируют в нем каналы для винтов и направляющих нитей якорного фиксатора. В центр костного дефекта устанавливают якорный фиксатор Lupine Loop с двойной нитью De Puy Mitek. Одну пару нитей перемещают в задний порт для последующей фиксации нижней суставно-плечевой связки поверх костного аутотрансплантата. Через канюлю, расположенную в переднем «интервале ротаторов», под контролем оптики по направляющим нитям перемещают костный аутотрансплантат в зону дефекта и придают ему правильное анатомическое положение: губчатая ткань трансплантата - к губчатой ткани костного дефекта, один кортикальный слой трансплантата служит продолжением суставной поверхности гленоида, другой кортикальный слой - местом проведения винтов. Аутотрансплантат предварительно фиксируют спицами Киршнера через ткань подлопаточной мышцы и по ним проводят окончательную фиксацию канюлированными винтами. После видеоконтроля стабильности фиксации трансплантата П-образным швом фиксируют нижнюю суставно-плечевую связку поверх трансплантата.
Недостатки данного способа заключаются в том, что он не обеспечивает точного восстановления формы и размеров гленоида, часто происходит резорбция трансплантата и снижение его высоты и, как следствие, появляются рецидивы вывихов, ограничение объема движений в суставе и развитие омартроза. Нет возможности определить точный размер и форму трансплантата на предоперационном этапе. Высок риск миграции винтов. Существует необходимость проведения дополнительного этапа операции по забору и подготовке трансплантата и дополнительная операционная травма.
Техническим результатом предлагаемого изобретения является создание способа, свободного от выше указанных недостатков.
Указанный технический результат достигается тем, что способ восстановления дефекта переднего края суставной впадины лопатки при хронической рецидивирующей передней нестабильности плечевого сустава, включающий многосрезовую компьютерную томографию, 3D реконструкцию, артроскопическую пластику костного дефекта с помощью трансплантата, данные многосрезовой компьютерной томографии заносят в программу 3D реконструкции и высчитывают точную площадь и объем дефекта, по полученным данным в предоперационном этапе изготавливают трансплантат из прочного биологически совместимого материала, с последующей установкой на место дефекта.
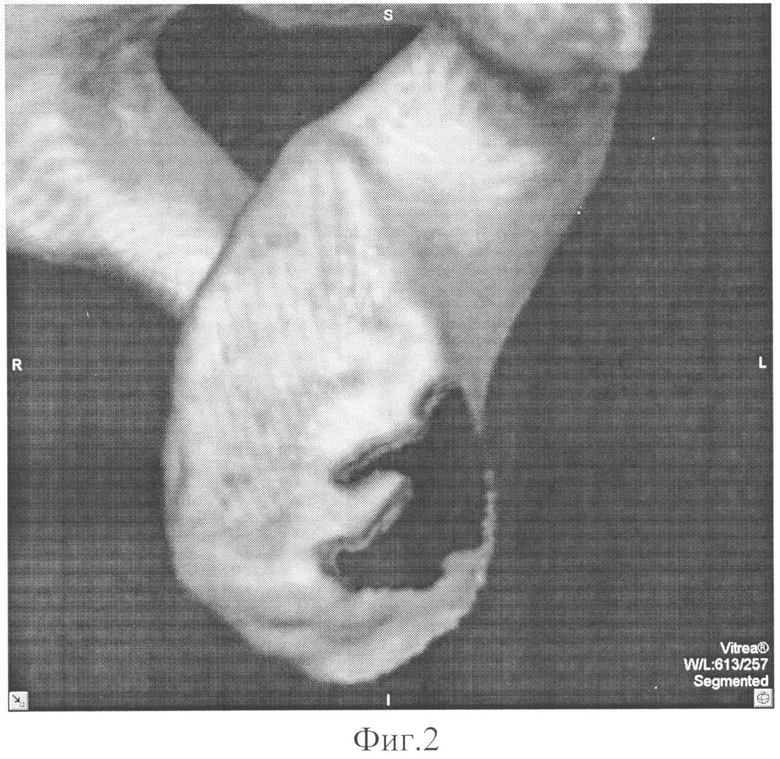
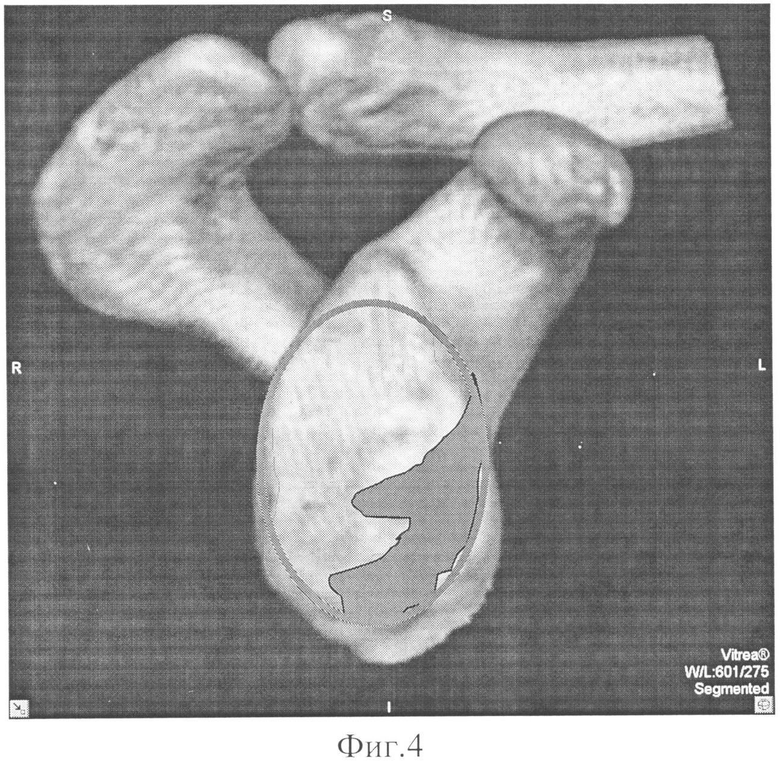
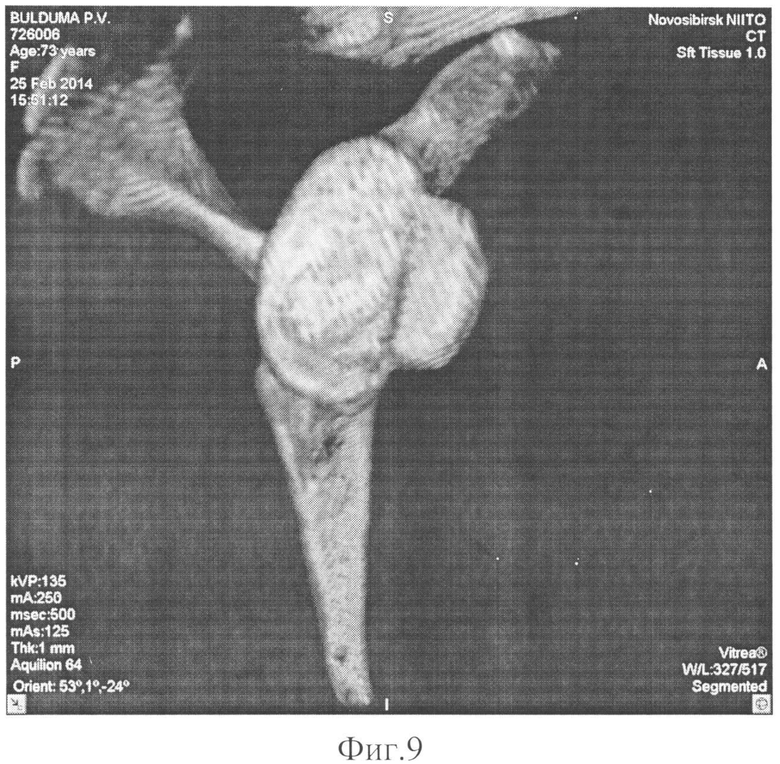
Изобретение поясняется следующими графическими материалами, где на фиг. 1 - многосрезовая компьютерная томография (МСКТ) плечевого сустава, фиг. 2 - 3D изображение суставной впадины лопатки с реконструкцией дефекта, фиг. 3 - 3D изображение суставной впадины лопатки с воссозданием правильной анатомической конфигурации, фиг. 4 - 3D изображение реконструкции контуров дефекта, фиг. 5 - изображение трансплантата, фиг. 6 - макет суставной впадины лопатки с трансплантатом, фиг. 7 - рентгенограмма суставной впадины лопатки в прямой проекции через 3 дня после осуществления способа, фиг. 8 - МСКТ через 6 месяцев после осуществления способа, фиг. 9 - 3D изображение через 6 месяцев после осуществления способа.
Вариант осуществления изобретения
1 этап
На предоперационном этапе выполняют многосрезовую компьютерную томографию (МСКТ) плечевого сустава (фиг. 1). Заносят данные МСКТ в программу 3D реконструкции, например (компьютерная программа Vitrea 2), в масштабе 1:1 в сагитальной плоскости и осуществляют реконструкцию суставной впадины лопатки с реконструкцией дефекта (фиг. 2). При помощи ишиометра (фиг. 3) воссоздают окружность 1 гленоидальной впадины лопатки, сопоставляя наиболее подходящий круг ишиометра по задней поверхности суставной впадины. Прочерчивают максимально соответствующую кривизне гленоида окружность, которая соответствует правильной анатомической конфигурации суставной впадины лопатки. Форма недостающей части окружности в переднем (передне-нижнем) сегменте соответствует форме костного дефекта 2 суставной впадины лопатки. С помощью программы 3D реконструкции высчитывают точную площадь и объем дефекта (фиг. 4), путем очерчивания контуров дефекта и заштриховывания его в 3-х плоскостях (горизонтальной, сагиттальной и фронтальной). С учетом ранее полученных данных при 3D реконструкции в соответствии с размерами дефекта изготавливают трансплантат (фиг. 5) из прочного биологически совместимого материала, например пористого никелид титана. Трансплантат выпиливают и обтачивают из заготовок, имеющих круглую или цилиндрическую форму, толщиной от 1 до 3 см. Затем формируют два отверстия для винтов.
2 этап
На втором этапе выполняют операцию под общей анестезией в положении пациента на боку. Руку фиксируют к дистракционному устройству за кисть. Верхнюю конечность устанавливают в положение примерно 30-60° отведения и 10-30° сгибания с тракцией 3-10 кг. В асептических условиях выполняют задний артроскопический доступ (на 1 см ниже и на 1,5 см медиальнее заднего угла акромиального отростка лопатки), проводят визуализацию суставной впадины лопатки и зоны дефекта. Выполняют отслойку капсуло-лабрального комплекса от переднего края гленоида в зоне дефекта, который очищают аблатором и гленодидальным рашпилем (распатором) от рубцовых масс, подготавливают и адаптируют ложе для трансплантата. Далее выполняют стандартный дельто-пекторальный доступ, выделяют сухожилия клювовидно-плечевой и короткой головки двуглавой мышцы плеча, которые отводят медиально. Сухожилие подлопаточной мышцы рассекают продольно. Выполняют артротомию. Через зону костного дефекта проводят первую спицу, по которой устанавливают ранее реконструируемый (в соответствии с размером и формой дефекта) на предоперационном этапе трансплантат. После чего корректируют точную установку трансплантата, точность установки контролируют визуально и артроскопически. После чего выполняют через отверстие трансплантата проведение второй спицы. С помощью конюлированного сверла просверливают отверстие под винты по ранее проведенным спицам. Далее выполняют окончательную фиксацию трансплантата винтами (фиг. 6). Капсуло-лабральный комплекс ушивают, подлопаточную мышцу сшивают адаптирующими рассасывающими швами, восстанавливают герметичность сустава, после чего артроскопически проводят фиксацию суставной губы и элементов капсулы к переднему краю гленоида лопатки поверх установленного трансплантата с помощью якорных фиксаторов, тем самым укрывая трансплантат мягкими тканями от контакта с головкой плечевой кости. Операционную рану промывают, контролируют гемостаз, при необходимости выполняют дренирование. Накладывают швы на дельтовидную мышцу и кожу, асептическую повязку на рану, верхнюю конечность фиксируют бандажной повязкой на срок до 3-4 недель с последующим восстановлением объема движений в плечевом суставе.
Пример
Пациент Б., 73 года (пенсионер), поступила в ФГБУ "ННИИТО им. Я.Л. Цивьяна" Минздрава России с жалобами на рецидивирующую нестабильность правого плечевого сустава. Из анамнеза заболевания: первый вывих правого плечевого плеча произошел в 1992 году, в последующем стала отмечать неоднократные повторные вывихи до нескольких раз в год. С 2002 года отмечает рецидивирующие вывихи до нескольких раз в месяц при незначительной физической активности и во сне. Диагноз: Нестабильность правого плечевого сустава. Рецидивирующий вывих правого плеча. Застарелое повреждение Банкарта.
Проведено лечение по предложенному способу с предоперационным планированием и последующим ведением. Выполнена контрольная рентгенография через 3 дня после операции (фиг. 7), в переднем отделе суставной впадины лопатки определяется трансплантат, фиксированный двумя параллельными друг другу винтами к суставному отростку лопатки. Положение трансплантата правильное. В плечевом суставе суставные поверхности конгруэнтны, суставная щель сохранена. При контрольном осмотре через 6 месяцев после операции рецидивов вывиха не отмечалось, движения в правом плечевом суставе безболезненные, в полном объеме. На МСКТ (фиг. 8) и 3D реконструкции (фиг. 9) в передне-нижнем отделе суставной впадины лопатки определяется трансплантат, фиксированный двумя параллельными друг другу винтами к суставному отростку лопатки. В плечевом суставе суставные поверхности конгруэнтны, суставная щель сохранена, признаки консолидации с костью.
Преимущество предложенного способа по сравнению с существующими заключается в том, что данный способ восстановления дефекта переднего края суставной впадины лопатки при хронической рецидивирующей передней нестабильности плечевого сустава обеспечивает точное восстановление формы и размеров гленоида суставной впадины лопатки. Прослеживается высокий результат срастания костей. Позволяет сохранить правильную анатомическую форму лопатки, в связи с этим нет ограничений биомеханики и наружной ротации в плечевом суставе. Минимален риск появления рецидивов вывихов за счет того, что трансплантат выполнен из прочного материала, не подверженного резорбции. Данный способ не требует дополнительной операционной травмы по забору и подготовке трансплантата, прослеживается минимальный риск инфекционных осложнений. Обеспечивает надежную фиксацию трансплантата в связи с отсутствием миграции винтов. Сокращает время как самой операции, так и послеоперационного восстановления пациента.
Способ восстановления дефекта переднего края суставной впадины лопатки при хронической рецидивирующей передней нестабильности плечевого сустава реализуется на современном оборудовании с использованием современных технологий и материалов.
| название | год | авторы | номер документа |
|---|---|---|---|
| Имплантат для замещения зоны костного дефекта на передней поверхности гленоида лопатки плечевого сустава и манипулятор для его установки | 2021 |
|
RU2766250C1 |
| Способ артроскопической аутопластики значительного костного дефекта гленоида при хронической передней нестабильности плеча с применением технологии 3D-печати | 2023 |
|
RU2818061C1 |
| СПОСОБ АРТРОСКОПИЧЕСКОЙ ТЕНОМИОПЛАСТИКИ ПЕРЕДНЕГО ОТДЕЛА КАПСУЛЫ ПЛЕЧЕВОГО СУСТАВА ДЛЯ ЛЕЧЕНИЯ ЕГО РЕЦИДИВИРУЮЩЕЙ НЕСТАБИЛЬНОСТИ | 2012 |
|
RU2489111C1 |
| СПОСОБ АРТРОСКОПИЧЕСКОЙ АУТОПЛАСТИКИ СУСТАВНОГО ОТРОСТКА ЛОПАТКИ ПРИ ПЕРЕДНЕЙ НЕСТАБИЛЬНОСТИ ПЛЕЧЕВОГО СУСТАВА | 2019 |
|
RU2725277C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ПЕРЕДНЕЙ НЕСТАБИЛЬНОСТИ ПЛЕЧЕВОГО СУСТАВА | 2024 |
|
RU2840930C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ПРИВЫЧНОГО ВЫВИХА ПЛЕЧА | 2009 |
|
RU2405482C1 |
| Способ лечения внутрисуставных переломов проксимального отдела плечевой кости | 2020 |
|
RU2740851C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ПЕРЕДНЕЙ НЕСТАБИЛЬНОСТИ ПЛЕЧЕВОГО СУСТАВА | 2017 |
|
RU2662084C1 |
| Способ пластики костных дефектов головки плечевой кости при задних блокированных вывихах плечевой кости | 2024 |
|
RU2831905C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ЗАСТАРЕЛЫХ ПЕРЕДНИХ ВЫВИХОВ ПЛЕЧА | 2019 |
|
RU2730963C1 |






Изобретение относится к медицине, а именно к травматологии и ортопедии. Выполняют многосрезовую компьютерную томографию, 3D реконструкцию на патологической стороне, артроскопическую пластику костного дефекта с помощью трансплантата. При этом для изготовления трансплантата при 3D реконструкции костного дефекта в сагиттальной плоскости при помощи ишиометра воссоздают окружность гленоидальной впадины лопатки, соответствующую правильной анатомической конфигурации суставной впадины лопатки. Реконструкцию воссоздают по краям дефекта. Высчитывают точную анатомическую конфигурацию, площадь и объем дефекта путем очерчивания контуров дефекта и заштриховывания его в 3-х плоскостях: горизонтальной, сагиттальной и фронтальной. Способ позволяет сохранить правильную анатомическую форму лопатки без ограничений биомеханики и наружной ротации в плечевом суставе. 1 пр., 9 ил.
Способ восстановления дефекта переднего края суставной впадины лопатки при хронической рецидивирующей передней нестабильности плечевого сустава, включающий многосрезовую компьютерную томографию, 3D реконструкцию на патологической стороне, артроскопическую пластику костного дефекта с помощью трансплантата, отличающийся тем, что для изготовления трансплантата при 3D реконструкции костного дефекта в сагиттальной плоскости при помощи ишиометра воссоздают окружность гленоидальной впадины лопатки, соответствующую правильной анатомической конфигурации суставной впадины лопатки, реконструкцию воссоздают по краям дефекта, высчитывают точную анатомическую конфигурацию, площадь и объем дефекта путем очерчивания контуров дефекта и заштриховывания его в 3-х плоскостях: горизонтальной, сагиттальной и фронтальной.
| С.Ю | |||
| ДОКОЛИН и др | |||
| Артроскопическая техника выполнения костной аутопластики дефекта суставной впадины лопатки у пациентов с передней рецидивирующей нестабильностью плечевого сустава, журнал травматология и ортопедия России 2012, N3 (65), С | |||
| Спускная труба при плотине | 0 |
|
SU77A1 |
| MIKA SALMI et ai | |||
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| Repid Prototyping | |||
Авторы
Даты
2016-01-27—Публикация
2014-08-29—Подача