Изобретение относится к области медицины, а именно к хирургии.
Использование лапароскопического доступа не исключает возможность образования послеоперационных вентральных грыж, хотя частота их существенно меньше, чем при лапаротомии, и достигает в среднем 0,34% [1, 2]. Послеоперационные грыжи в местах лапароскопического доступа получают названия «троакарных». Частота их возникновения зависит от диметра троакара и составляет 0,23% в месте установки 10 мм порта, в 1,9% случаев после использования 12 мм порта и в 6,3% случаев на участке 20 мм порта. Эти цифры заметно увеличиваются (до 12%) у тучных пациентов с индексом массы тела больше чем 30 кг/м2 [3, 4].
К наиболее значимым факторам образования «троакарных» грыж относятся: возраст больных старше 60 лет, наличие ожирения, функциональная недостаточность соединительной ткани, нагноение операционной раны, неполноценный способ ушивания троакарной раны. В качестве причин, способствующих развитию воспалительного процесса, авторы обращают внимание на избыточное использование электрокоагуляции для гемостаза на передней брюшной стенке, применение реактогенного шовного материала [5].
В настоящее время разными авторами предлагаются схожие методы профилактики образования «троакарных» грыж: исключение контакта раневого канала с деструктивно измененным желчным пузырем или аппендиксом, бережное отношение к тканям, превентивное использование протезирующих материалов в области послеоперационной раны, использование антибиотиков [2, 4].
Предложенные методики профилактики образования грыж основаны на использовании протезирующих материалов (полипропиленовые сетки), что всегда удлиняет время операции и является дополнительным источником инфекционных осложнений (6).
Так же используются инструменты для меньшей травматизации при ушивании ран и лучшего сопоставления краев (использование подъемника передней брюшной стенки, устройств для ушивания троакарных отверстий в условиях наложенного пневмоперитонеума; торговые марки Endo CloseTM (USSC, Norwalk, CT), SuturePasser (Storz, Tuttlingen, Germany), InletCloseSure System (Inlet Medical Inc, MN 55344, USA). (3 - прототип).
Задачей, решаемой настоящим изобретением, является разработка способа постановки троакара, позволяющего достигнуть смещения троакарного канала с диспозицией дефектов апоневроза, мышц и брюшины относительно друг друга, что исключает образование «слабого места» после постановки троакара.
Достигаемым техническим результатом является профилактика послеоперационных «троакарных» грыж за счет отсутствия последовательного «прямого» канала после удаления троакара, что обеспечивается перекрытием раневых дефектов кожи, апоневроза, мышц и брюшины относительно друг друга, тем самым исключается вероятность сформироваться грыжевому дефекту.
Разработанное решение может быть выполнено несколькими вариантами:
1. При постановке троакара в параумбиликальной области:
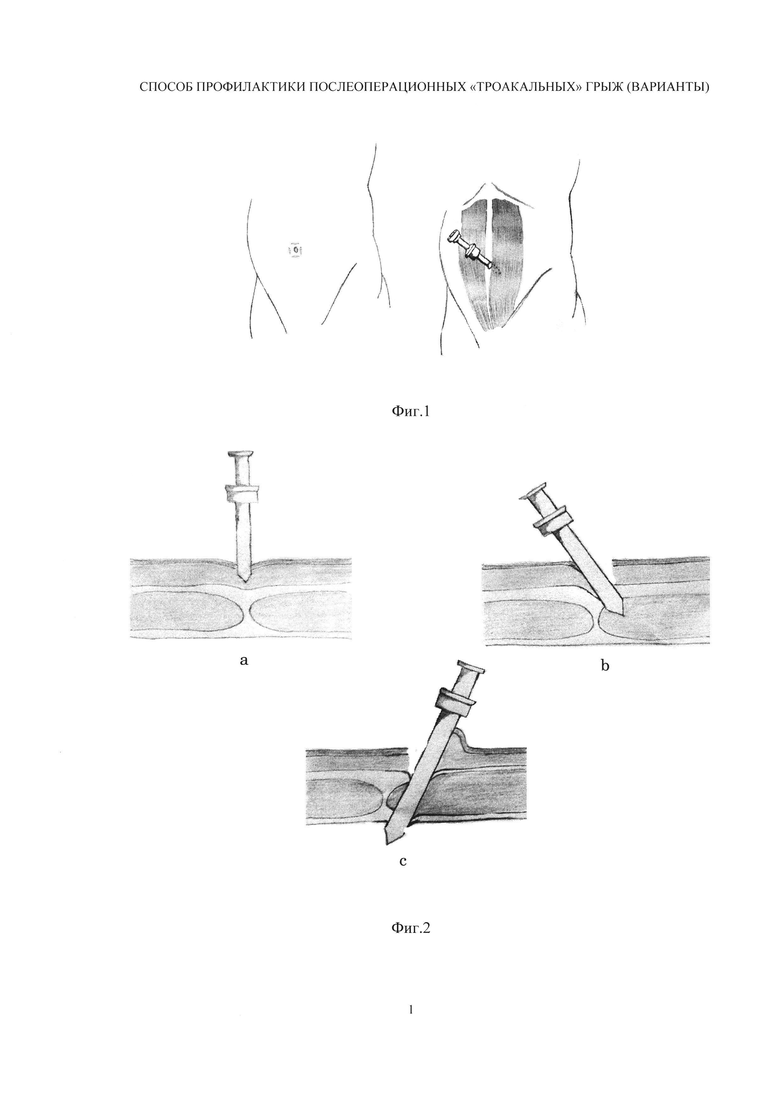
В положении больного на спине под комбинированным эндотрахеальным наркозом (ЭТН) выполняется разрез кожи полулунным, поперечным или продольным разрезом параумбиликально (сверху, снизу, справа слева), отступя 1,0-1,5 см от пупочного кольца длиной 1,5-2 см, иглой Вереша создается пневмоперитонеум (стандартная методика).
После этого через кожный разрез и подкожную жировую клетчатку троакар вводят под углом 90° по отношению к передней брюшной стенке. Далее в положении наклона под углом в 45° по отношению к передней брюшной стенке его смещают латерально на 1,0-1,5 см и производят прокол подлежащих тканей передней брюшной стенки через прямую мышцу живота.
Таким образом, троакарный канал имеет вид ломаной линии.
2. При постановке троакара в латеральных областях живота:
Выполняют разрез кожи, наложение пневмоперитонеума, введение троакара со стилетом через кожный разрез. При выполнении лапаропорта в латеральных областях живота введение троакара через кожный разрез, подкожную жировую клетчатку и прокол наружного листка апоневроза осуществляют под углом 90° по отношению к коже в области введения, далее прокалывают подлежащие мышцы, проводя троакар латерально в положении наклона под углом 30-45° по отношению к коже в области введения, после чего троакар разворачивают и производят прокол подлежащих тканей брюшной стенки, проводя его медиально под углом 30-45° по отношению к коже в области введения.
Таким образом, точки проколов париетальной брюшины и апоневроза не совпадают, а троакарный канал проходит по диагонали через внутреннюю и наружную косую мышцы живота.
Клинический пример №1.
Больной: Н, 45 лет. Клинический диагноз: Желчнокаменная болезнь. Острый калькулезный холецистит. Поступил в институт с клинической и инструментальной картиной острого калькулезного холецистита. При УЗИ брюшной полости признаки острого калькулезного холецистита (желчный пузырь размерами 8,0×6,5 см, стенки 0,4-0,5 см, слоистые, в просвете множественные разнокалиберные конкременты, дающие акустическую тень). Учитывая малые сроки от начала заболевания решено выполнить оперативное лечение. Под ЭТН выполнена видеолапароскопическая холецистэктомия. 10 мм троакары установлены в параумбиликальной и эпигастральной областях по описанной выше методике. Послеоперационный период гладкий. В удовлетворительном состоянии больной выписан из стационара.
Контроль проводился через 12 и 36 месяцев, послеоперационной грыжи не выявлено.
Клинический пример №2.
Больной: К, 59 лет. Клинический диагноз: Рак восходящей ободочной кишки. T2NxM0. Состоявшееся кишечное кровотечение. Поступил в институт с клинической и инструментальной картиной кишечного кровотечения, подготовлен к плановому оперативному лечению. Под ЭТН выполнена лапароскопическая правосторонняя гемиколонэктомия с интраабдоминальным аппаратным формированием илеотрансверзоанастомоза циркулярным аппаратом "бок в бок". 12 мм троакары установлены в эпигастральной, параумбиликальной и правой подвздошной областях по описанной методике. Послеоперационный период протекал гладко. В удовлетворительном состоянии больной выписан из стационара.
Контроль проводился через 12 и 36 месяцев, послеоперационной грыжи не выявлено.
Список литературы
1. Di Lorenso N., Coscarella G., Lirosi F., Gaspari A. Port-site closure: a new problem, an old device JSLS 2002; 6: 2: 181-183.
2. Агапов M.A., Профилактика послеоперационных вентральных грыж после лапароскопической холецистэктомии // автореф. дисс.канд. мед. наук. Москва 2008; стр. 2-3.
3. Акилов Ф.А., Касумьян С.А., Снытко Н.П. и др. О предупреждении послеоперационных троакарных грыж // Эндоскопическая хирургия, 2012; 1: стр. 35-36
4. Федоров И.В., Валиуллин И.Н., Аглиуллин А.Ф. Профилактика троакарных осложнений в лапароскопии // Учебное пособие / Казань: Издательство, 2010. - стр. 6-8.
5. Оскретков В.И., Литвинова О.М., Скрипицина О.В. Причины возникновения и методы профилактики троакарных грыж после видеолапароскопической холецистэктомии // Эндоскопическая хирургия 2008; 2.
6. Буторина О.В. Профилактика образования вентральных грыж после лапароскопических вмешательств автореф. дисс. канд. мед. наук. Москва 2008; стр. 3-4.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПУПОЧНЫХ ГРЫЖ С ДИАСТАЗОМ ПРЯМЫХ МЫШЦ ЖИВОТА | 2013 |
|
RU2536265C1 |
| СПОСОБ ВЫПОЛНЕНИЯ ВИДЕОАССИСТИРОВАННОЙ ПРОДЛЕННОЙ РЕГИОНАРНОЙ АНЕСТЕЗИИ ПРИ ЛАПАРОСКОПИЧЕСКОМ ДОСТУПЕ В АБДОМИНАЛЬНОЙ ХИРУРГИИ | 2022 |
|
RU2796868C1 |
| МОДИФИЦИРОВАННЫЙ УМБИЛИКАЛЬНЫЙ ЛАПАРОСКОПИЧЕСКИЙ МОНОДОСТУП В БРЮШНУЮ ПОЛОСТЬ | 2010 |
|
RU2421156C1 |
| СПОСОБ ОПЕРАТИВНОГО ДОСТУПА ПРИ ЛАПАРОСКОПИЧЕСКОЙ АПЕНДЭКТОМИИ У ДЕТЕЙ | 2011 |
|
RU2471432C1 |
| Способ профилактики послеоперационных грыж передней брюшной стенки и ущемления кишки после лапароскопического доступа | 2021 |
|
RU2766296C2 |
| СПОСОБ КОМБИНИРОВАННОЙ ЛАПАРОСКОПИЧЕСКОЙ ГЕРНИОПЛАСТИКИ | 2010 |
|
RU2435528C1 |
| Способ внутрибрюшинной лапароскопической герниопластики при вентральных и послеоперационных грыжах | 2016 |
|
RU2634038C2 |
| СПОСОБ ВВЕДЕНИЯ ИГЛЫ ВЕРЕША И ПЕРВОГО ТРОАКАРА ПРИ ГИНЕКОЛОГИЧЕСКИХ И ХИРУРГИЧЕСКИХ ЛАПАРОСКОПИЧЕСКИХ ОПЕРАЦИЯХ У БОЛЬНЫХ, ИМЕЮЩИХ В АНАМНЕЗЕ ЧРЕВОСЕЧЕНИЕ | 2005 |
|
RU2306899C2 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОГО ЛЕЧЕНИЯ ДИАСТАЗА ПРЯМЫХ МЫШЦ ЖИВОТА | 2014 |
|
RU2567262C1 |
| СПОСОБ КОНВЕРСИИ ЛАПАРОСКОПИЧЕСКОЙ АППЕНДЭКТОМИИ ЧЕРЕЗ УМБИЛИКАЛЬНЫЙ ДОСТУП | 2011 |
|
RU2469652C1 |
Изобретение относится к области медицины, а именно к хирургии. Разработанная методика направлена профилактику послеоперационных «троакарных» грыж за счет отсутствия последовательного «прямого» канала после удаления троакара, что обеспечивается перекрытием раневых дефектов кожи, апоневроза, мышц и брюшины относительно друг друга, тем самым исключается вероятность формирования грыжевого дефекта. В одном варианте способа выполняют разрез кожи полулунным, поперечным или продольным разрезом параумбиликально, накладывают пневмоперитонеум, вводят троакар со стилетом через кожный разрез. Через кожный разрез и подкожную жировую клетчатку троакар вводят под углом 90° по отношению к передней брюшной стенке, далее в положении наклона под углом в 45° по отношению к передней брюшной стенке его смещают латерально на 1,0-1,5 см и производят прокол подлежащих тканей передней брюшной стенки через прямую мышцу живота. В другом варианте способа также выполняют разрез кожи, осуществляют наложение пневмоперитонеума, вводят троакар со стилетом через кожный разрез. При выполнении лапаропорта в латеральных областях живота введение троакара через кожный разрез, подкожную жировую клетчатку и прокол наружного листка апоневроза осуществляют под углом 90° по отношению к коже в области введения, далее прокалывают подлежащие мышцы, проводя троакар латерально в положении наклона под углом 30-45° по отношению к коже в области введения, после чего троакар разворачивают и производят прокол подлежащих тканей брюшной стенки, проводя его медиально под углом 30-45° по отношению к коже в области введения.
1. Способ профилактики послеоперационных «троакарных» грыж, включающий выполнение разреза кожи полулунным, поперечным или продольным разрезом параумбиликально, наложение пневмоперитонеума, введение троакара со стилетом через кожный разрез, отличающийся тем, что через кожный разрез и подкожную жировую клетчатку троакар вводят под углом 90° по отношению к передней брюшной стенке, далее в положении наклона под углом в 45° по отношению к передней брюшной стенке его смещают латерально на 1,0-1,5 см и производят прокол подлежащих тканей передней брюшной стенки через прямую мышцу живота.
2. Способ профилактики послеоперационных «троакарных» грыж, включающий выполнение разреза кожи, наложение пневмоперитонеума, введение троакара со стилетом через кожный разрез, отличающийся тем, что при выполнении лапаропорта в латеральных областях живота введение троакара через кожный разрез, подкожную жировую клетчатку и прокол наружного листка апоневроза осуществляют под углом 90° по отношению к коже в области введения, далее прокалывают подлежащие мышцы, проводя троакар латерально в положении наклона под углом 30-45° по отношению к коже в области введения, после чего троакар разворачивают и производят прокол подлежащих тканей брюшной стенки, проводя его медиально под углом 30-45° по отношению к коже в области введения.
| ФЁДОРОВ И.В | |||
| Профилактика троакарных осложнений в лапароскопии | |||
| Учебное пособие для врачей | |||
| Приспособление для суммирования отрезков прямых линий | 1923 |
|
SU2010A1 |
| СПОСОБ ВВЕДЕНИЯ ТРОАКАРА ПРИ ЛАПАРОСКОПИЧЕСКОЙ ХОЛЕЦИСТЭКТОМИИ | 2004 |
|
RU2267300C1 |
| US 5368601 A, 29.11.1994 | |||
| ФЕДОРОВ И.В., СИГАЛ Е.И.Эндоскопическая хирургия | |||
| М; ГЭОТАР-Медиа, 2009 | |||
| STORMS P | |||
| Incarcerated trocar-wound hernia after laparoscopic hysterectomy | |||
| Is closure of large trocar fascia defects after laparoscopy necessary? Surg Endosc | |||
| Прибор для охлаждения жидкостей в зимнее время | 1921 |
|
SU1994A1 |
Авторы
Даты
2016-12-10—Публикация
2015-09-04—Подача