Предлагаемое изобретение относится к медицине, а именно к хирургии, и может быть использовано при хирургическом лечении заболеваний мочевого пузыря, требующих его удаления (злокачественные образования мочевого пузыря, интерстициальный цистит, микроцист) и замещения его резервуаром из сегмента кишки. Цистэктомия (ЦЭ) является стандартным методом лечения при мышечно-инвазивном раке мочевого пузыря (Hautmann RE et al., 2007 г., Chade DC et al., 2010 г., Клинические рекомендации EAU, 2013 г.) и таких заболеваниях, как хронический неспецифический цистит и туберкулез мочевого пузыря с исходом в микроцистис, лучевой цистит, нейрогенная дисфункция мочевого пузыря, или заболеваниях мочевого пузыря, когда безвозвратно утеряна накопительно-эвакуаторная функция мочевого пузыря (Морозов А.В., Павленко К.А. 2006, Новиков А.И. 2006, Довлатян А.А. 2008, Роман Л.Д. 2012, Volkmer B.G. et al., 2004, Blanas J.G. et al., 2005, Aswathaman K. 2008, Singh V., 2011). Постоянное совершенствование хирургической техники привело к тому, что большинству пациентов с указанной патологией может быть выполнено ортотопическое замещение мочевого пузыря сегментом кишки с сохранением мочеиспускания естественным путем (Е.И. Велиев, О.Б. Лоран, 2013 г.). Однако, не смотря на это, остаются нерешенными некоторые технические моменты выполнения операции, которые могут приводить к развитию тяжелых осложнений. Замещение мочевого пузыря кишечным кондуитом является стандартом урологической хирургии в течение последних 50 лет. Несмотря на постоянно растущий опыт хирургического лечения данной патологии, остается высоким процент осложнений, связанных с несовершенством хирургических методик.
Немаловажными остаются проблемы, связанные с ретроградным забросом мочи из кишечного кондуита в верхние мочевые пути с развитием тяжелых осложнений, таких как пиелонефрит и почечная недостаточность. Для предохранения верхних мочевых путей от ретроградного заброса мочи и восходящей бактериурии используются хирургические техники имплантации мочеточников с использованием антирефлюксных методик (Даренков С.П. и соавт., 1999; Wenderoth U.K. et al., 1990; Pow-Sang J.M. et al., 1992; Stein J.P. et al., 1996; Studer U.E. et al., 1995; Sagalowsky A.I. et al., 1998). Использование антирефлюксных методик позволяет предупредить рефлюкс у 85% пациентов, однако, увеличивает риск обструкции мочеточников по сравнению с прямым уретероилеальным анастомозом. (Carney и Le Duc [Carney М., Le Duc A. L'enterocystoplastie avec cystoprostatectomie totale pour cancer de la vessie. Indications, technique operatoire, surveillance et resultats sur quatre-vingt-sept cas. // Ann. Urol. - 1979. - Vol. 13. - P. 114). Предложенные на сегодняшний день антирефлюксные методики формирования мочеточниково-резервуарного анастомоза позволяют снизить частоту развития осложнений, однако остается высокий процент осложнений. Частота рецидивирования рефлюкса колеблется от 3,6% до 34%, причем ближайшие результаты при некоторых видах операций лучше отдаленных (Джавад-заде М.Д., Гусейнов Э.Я., 1994 г.; Лопаткин Н.А.), Разработаны классические антирефлюксные операции по Политано-Леадбеттеру (Politano V.A., Leadbetter W.Е., 1958 г.), Бишоффу (Bishoff Р., 1967 г., Грегуару (Gregoir W., 1962-1966 г.), Ле Дюку (Le Duc., 1979 г.), Жиль Верне (1985 г.).
Важной проблемой является образование стриктур в зоне анастомозов, что приводит к гидронефротической трансформации, нарушению паренхиматозно-выделительной функции почек, способствует развитию пиелонефрита, камнеобразования, почечной недостаточности (Сергеев А.В., 2004 г.). Поиск новых путей профилактики развития осложнений при формировании данных анастомозов требует дополнительных усовершенствований в этой области.
Таким образом, проблема создания анастомозов, хотя бы частично восстанавливающих функции утраченных в результате операции клапанных структур, стоит в современной хирургии чрезвычайно остро.
Ближайшим аналогом является способ имплантации мочеточников в кишечный кондуит по антирефлюксной методике Le Duc и Camey (Le Duc A. An original antireflux ureteroileal implantation technique: long term folow up / A. Le Duc [et al.] // J. urol. - 1987. - Vol. 137. - P. 1156-1158). Сущность способа заключается в выполнении небольшого разреза в слизистой оболочке резервуара, расположении мочеточника между углами слизистой оболочки и фиксации его узловыми швами. Слизистую рассекают и создают углубление - своего рода слизистую бороздку длиной около 3 см. Мочеточники фиксируются к мышечной оболочке стенки кишечного резервуара 2 швами. Края свободной слизистой фиксируют латерально к стенкам мочеточника 2 или 3 швами с каждой стороны. По завершению анастомоза мочеточники на протяжении 3 см лежат в слизистой борозде на мышечной оболочке стенки неопузыря, что является хорошим антирефлюксным механизмом. В мобилизации правого мочеточника обычно нет необходимости. Левый мочеточник проводят через брыжейку сигмовидной кишки к резервуару. Место имплантации мочеточников в резервуар выбирают так, чтобы не было их натяжения и/или перегибов. Интубаторы мочеточников выводят на кожу, через переднюю стенку неоцистиса. Затем оставшийся участок передней стенки неопузыря также ушивают непрерывным викриловым швом. Интубацию мочеточников обычно продолжают в течение 12 дней.
Вышеуказанный способ обладает существенными недостатками:
1. При пересадке мочеточников в подслизистый тоннель сложно определить адекватную длину тоннеля у конкретного индивидуума. При недостаточной длине тоннеля, которую автор предполагает формировать эмпирически, будет происходить заброс мочи в мочеточники.
2. Толщина подслизистого слоя иногда недостаточна и попытка пересадить мочеточники может сопровождаться большими хирургическими трудностями и увеличением продолжительности пластического этапа операции.
3. Способ не учитывает, что при перемене положения тела изменяется положение уровня мочи в мочевом резервуаре, что также может являться причиной заброса мочи в мочеточники.
Задачи: улучшение результатов цистэктомии, исключение послеоперационных осложнений, сокращение времени хирургического вмешательства и медико-социальной реабилитации, повышение уровня качества жизни пациентов.
Сущность изобретения состоит в том, что в бессосудистой зоне брыжейки кишки мочевого резервуара формируют отверстие, через которое проводят сшитые бок-в-бок мочеточники, фиксируют их к брюшине брыжейки четырьмя узловыми швами с обеих сторон, сшивают проксимальный и дистальный отделы кишки над проведенными через брыжейку мочеточниками, просвет кишки рассекают дугообразно на протяжении 3,5-4,0 см, затем продольно накладывают анастомоз между сшитыми мочеточниками и брыжеечным краем вскрытой кишки мочевого резервуара непрерывным или узловыми швами рассасывающимся монофиламентным шовным материалом 5/0, а противобрыжеечный край кишки сшивают узловыми серозно-мышечно-подслизистыми тем же шовным материалом 5/0.
Технический результат: способ уретероэнтероанастомоза с формированием антирефлюксного механизма предупреждает развитие таких послеоперационных осложнений, как ретроградный заброс мочи в почки и развитие острого рефлюкс пиелонефрита, несостоятельность анастомоза, стриктуры анастомоза. Формируемый антирефлюксный механизм в ранние и отдаленные сроки после операции сохраняет свою форму и тканевую структуру, что обеспечивает его функциональную полноценность. Использование антирефлюксного механизма при формировании кишечного мочевого резервуара позволяет избежать серьезных осложнений в послеоперационном периоде, улучшить социальную реабилитацию и во многих случаях продлить жизнь больного. Способ уретеронеоанастомоза обладает надежным антирефлюксным механизмом, что и определяет его использование в тех ситуациях, когда необходимо выполнить пересадку одного или обоих мочеточников.
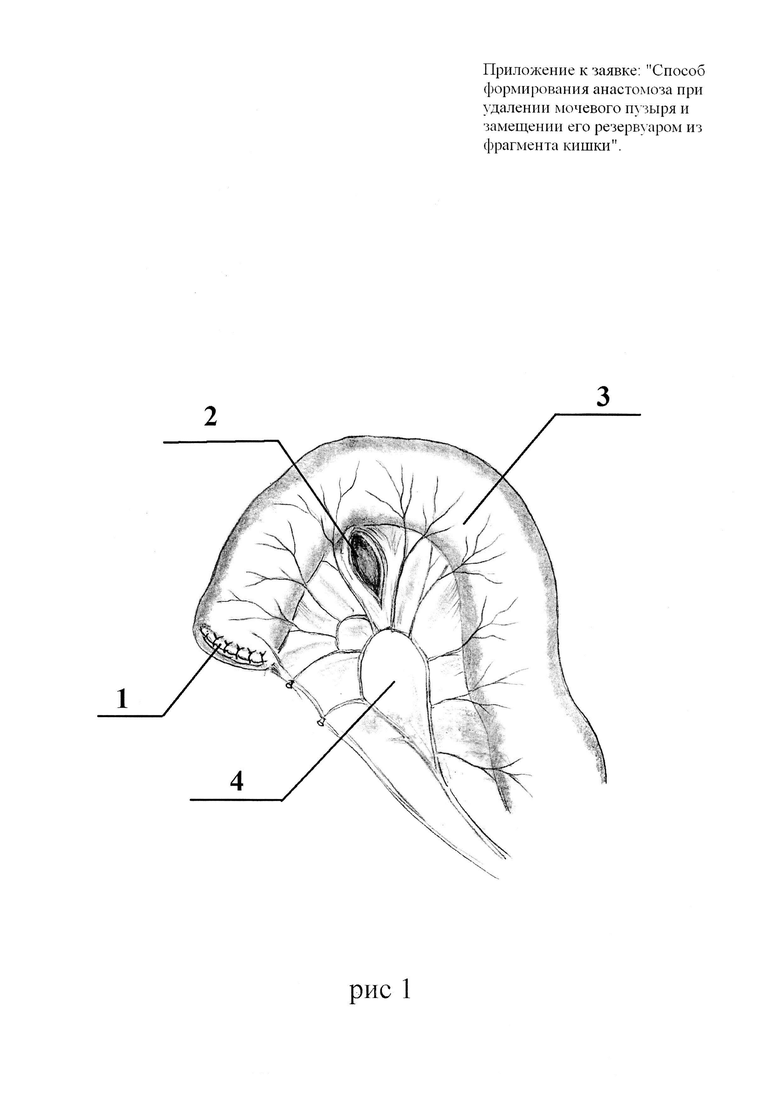
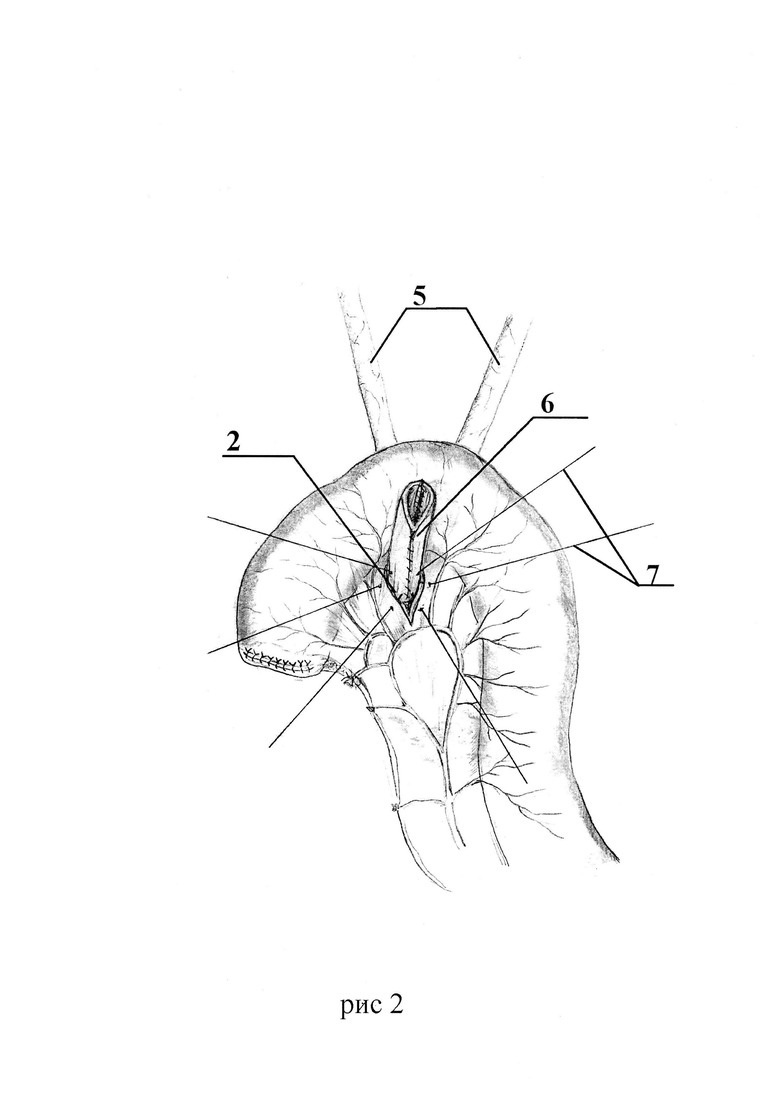
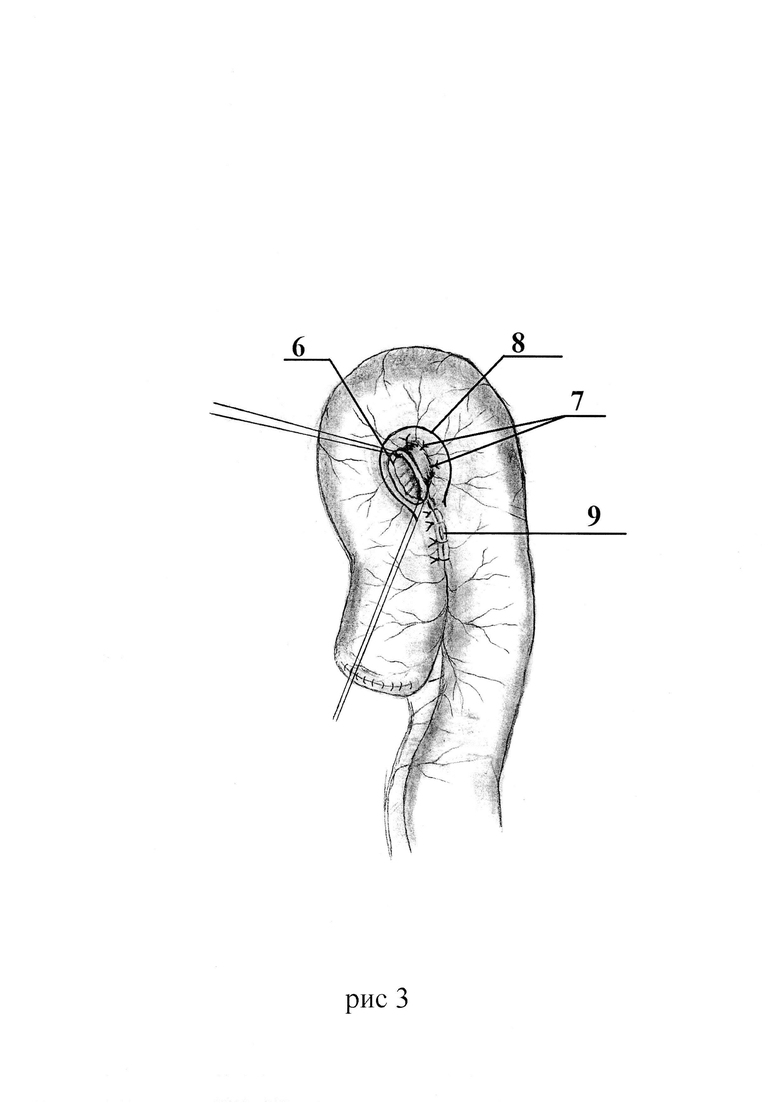
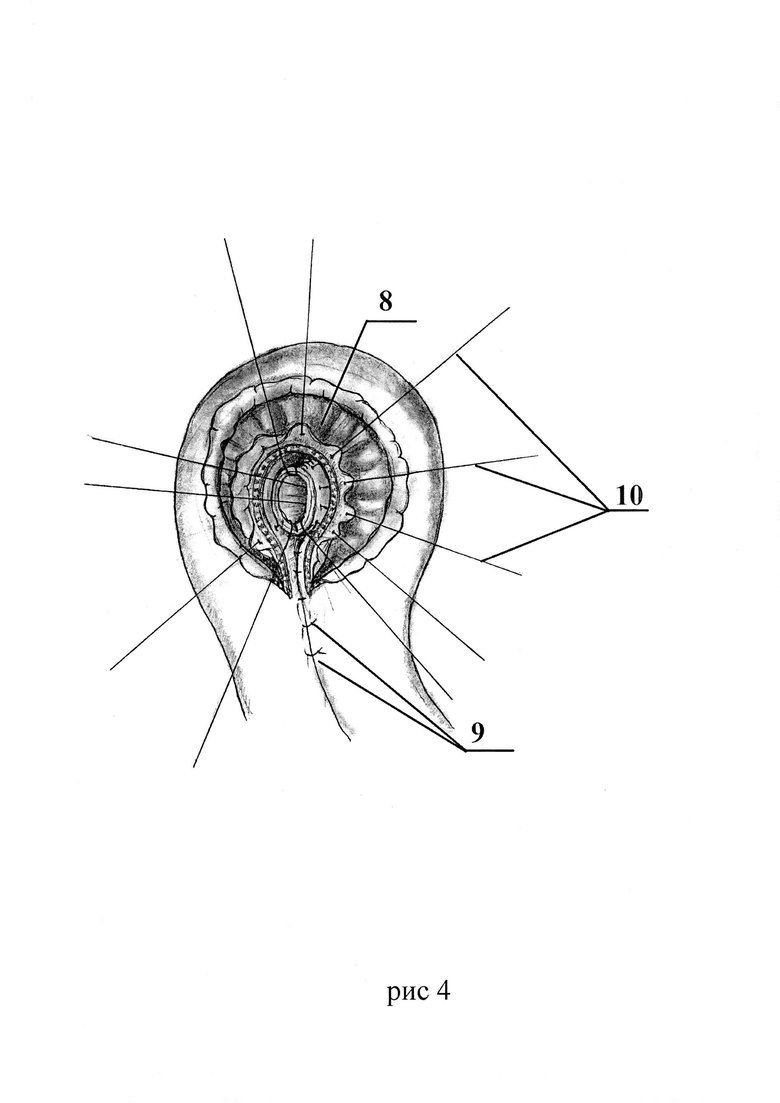
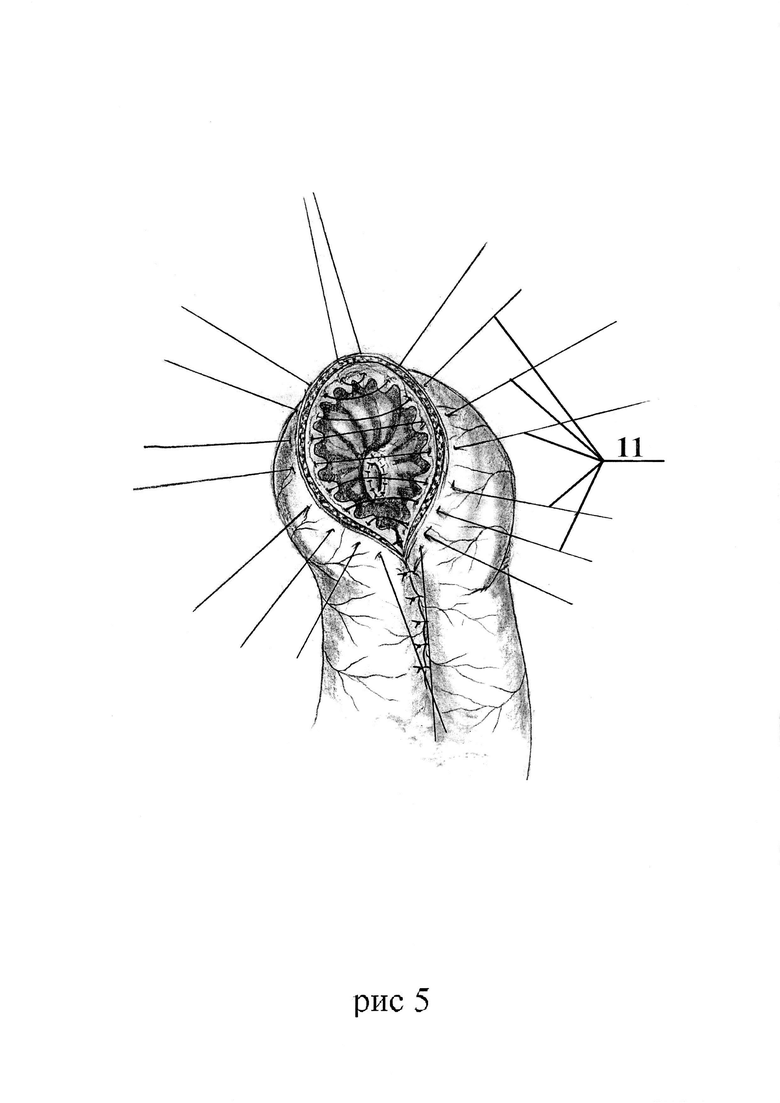
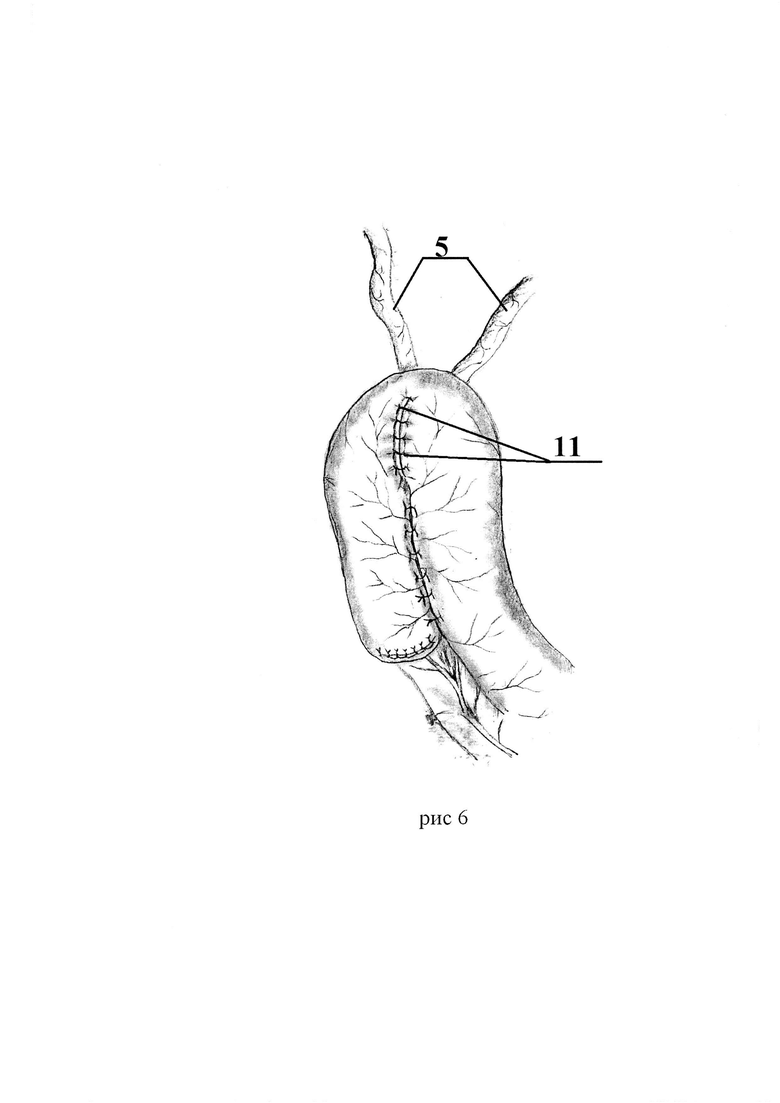
Способ для лучшего понимания дополнительно поясняется на рис. 1-6, где Рис. 1 - формирование отверстия в бессосудистой зоне брыжейки сегмента кишки. Рис. 2 - проведение сшитых бок-в-бок мочеточников через отверстие в брыжейке. Рис. 3 - выполнение дугообразного разреза в сегменте кишки. Рис. 4 - наложение анастомоза между сшитыми мочеточниками и стенкой кишечного сегмента. Рис. 5 - ушивание стенки кишечного сегмента мочевого резервуара. Рис. 6 - окончательный вид мочевого резервуара с анастомозом.
Поз. 1 - проксимальный конец сегмента кишки, ушитый швами.
Поз. 2 - отверстие в бессосудистой зоне брыжейки сегмента кишки.
Поз. 3 - сегмент кишки (мочевой резервуар).
Поз. 4 - брыжейка сегмента кишки.
Поз. 5 - мочеточники.
Поз. 6 - сшитые бок-в-бок мочеточники, проведенные через отверстие в брыжейке.
поз. 7 - фиксирующие швы между мочеточниками и брыжейкой.
Поз. 8 - дугообразный разрез кишки.
Поз. 9 - фиксирующие швы между сшитыми мочеточниками и брыжеечным краем вскрытой кишки мочевого резервуара.
Поз. 10 - швы анастомоза между мочеточниками и краем сегмента кишки.
Поз. 11 - швы на противобрыжеечной части кишечного сегмента.
Способ осуществляют следующим образом: выполняют предварительную подготовку мочевого резервуара из сегмента тонкой или толстой кишки, просвет проксимального отдела сегмента кишки ушивают, в бессосудистой зоне брыжейки кишки мочевого резервуара формируют отверстие на всю ее толщину, через которое проводят сшитые бок-в-бок мочеточники, фиксируют их к брюшине брыжейки четырьмя узловыми швами с обеих сторон и сшивают проксимальный и дистальный отделы кишки над проведенными через брыжейку мочеточниками, просвет кишки рассекают дугообразно на протяжении 3,5-4,0 см, затем накладывают анастомоз между сшитыми мочеточниками и краем вскрытой кишки мочевого резервуара узловыми швами рассасывающимся монофиламентным шовным материалом 5/0 с одновременной установкой дренажей известным способом, а противобрыжеечный край ушивают узловыми серозно-мышечно-подслизистыми швами рассасывающимся монофиламентным шовным материалом 5/0.
Пример.
Больной К., 68 лет, поступил в клинику с диагнозом: Рак мочевого пузыря cT2NoMo, G 2. Выполнена операция: радикальная цистпростатэктомия, тазовая лимфодиссекция. Формирование ортотопического мочевого резервуара с формированием концевопетлевого уретероэнтероанастомоза. В бессосудистой зоне брыжейки кишки мочевого резервуара сформировали отверстие, через которое проводят сшитые бок-в-бок мочеточники, фиксировали их к брюшине брыжейки четырьмя узловыми швами с обеих сторон, сшили проксимальный и дистальный отделы кишки над проведенными через брыжейку мочеточниками, просвет кишки рассекли дугообразно на протяжении 3,5 см, затем продольно наложили анастомоз между сшитыми мочеточниками и брыжеечным краем вскрытой кишки мочевого резервуара непрерывным швом рассасывающимся монофиламентным шовным материалом 5/0 с одновременной установкой дренажей, а противобрыжеечный край кишки сшивают узловыми серозно-мышечно-подслизистыми тем же шовным материалом 5/0. Послеоперационный период протекал тяжело, без осложнений. Страховые дренажи из брюшной полости были удалены на 4 и 6 сут. Со 2-х суток проводили аспирацию содержимого из мочевого резервуара. Стенты мочеточников, выведенные наружу, удалены на 10 сутки. Уретральный катетер удален на 13 сут. По данным УЗИ признаков нарушения уродинамики не выявлено. На 15-е сутки выписан домой в удовлетворительном состоянии.
Больной Е., 59 лет, поступил в клинику с диагнозом: Рак мочевого пузыря cT2NoMo, G1. Местный рецидив. Выполнена операция: радикальная цистпростатэктомия, тазовая лимфодиссекция. Формирование ортотопического мочевого резервуара с формированием концевопетлевого уретероэнтероанастомоза. Послеоперационный период протекал тяжело, без осложнений. Страховые дренажи из брюшной полости были удалены на 5 и 8 сут. Со 2-х суток проведена аспирация содержимого из мочевого резервуара. Стенты мочеточников, выведенные наружу, удалены на 14 сутки. Уретральный катетер удален на 16 сут. По данным УЗИ признаков нарушения уродинамики не выявлено. На 18-е сутки выписан домой в удовлетворительном состоянии.
Литература
1. Е.И. Велиев, О.Б. Лоран, Практическая онкология, т. 4, №4 - 2003. Проблема отведения мочи после радикальной цистэктомии и современные подходы к ее решению. Российская медицинская академия последипломного образования, Москва.
2. Chang S.S., Cole Е., Cookson M.S. et al. Preservation of the anterior vaginal wall during female radical cystectomy with orthotopic urinary diversion: technigue and results. / J. Urol. - 2002. - Vol. 168. - P. 1442 - 1445.
3. Hautmann R.E. Urinary diversion: ileal conduit to neobladder // J. Urol. - 2003. - Vol. 169. - №3. - P. 834 - 842.
4. Gerharz E.W. Metabolic and functional consequences of urinary reconstruction with bowel // Brit. J. Urol. Int. - 2003. - Vol. 91, №1. - P. 143 - 149.
5. Hautmann R.E. Urinary diversion: ileal conduit to neobladder // J. Urol. - 2003. - Vol. 169. - №3. - P. 834 - 842.
6. Матвеев Б.П., Фигурин К.М., Карякин О.Б. // Рак мочевого пузыря. - М., 2001. - С. 170.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ИНВЕРТИРУЮЩЕЙ ОРТОТОПИЧЕСКОЙ ИЛЕОЦИСТОПЛАСТИКИ ПРИ КОРОТКОЙ БРЫЖЕЙКЕ ПОДВЗДОШНОЙ КИШКИ | 2008 |
|
RU2371102C1 |
| Способ континентной гетеротопической умбиликальной илеоцистопластики | 2022 |
|
RU2785265C1 |
| СПОСОБ УРЕТЕРОСИГМОСТОМИИ ПРИ РАКЕ МОЧЕВОГО ПУЗЫРЯ | 2016 |
|
RU2612189C1 |
| СПОСОБ ФУНКЦИОНАЛЬНО-ЩАДЯЩЕЙ КАПСУЛОПРОСТАТВЕЗИКУЛСБЕРЕГАЮЩЕЙ ЦИСТПРОСТАТЭКТОМИИ С ОРТОТОПИЧЕСКОЙ ИЛЕОЦИСТОПЛАСТИКОЙ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ РАКА МОЧЕВОГО ПУЗЫРЯ | 2016 |
|
RU2667209C2 |
| СПОСОБ ЭНТЕРОЦИСТОПЛАСТИКИ | 2000 |
|
RU2163093C1 |
| Способ формирования уретеро-резервуарных анастомозов при выполнении радикальной цистэктомии и создании ортотопического мочевого резервуара из фрагмента подвздошной кишки | 2024 |
|
RU2833019C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ РАКОМ МОЧЕВОГО ПУЗЫРЯ | 1997 |
|
RU2153293C2 |
| СПОСОБ ГЕТЕРОТОПИЧЕСКОЙ ТОНКОКИШЕЧНОЙ ПЛАСТИКИ МОЧЕВОГО НЕОЦИСТИСА | 2016 |
|
RU2654576C2 |
| СПОСОБ ПЛАСТИКИ ДОЛЕВЫХ ПЕЧЕНОЧНЫХ ПРОТОКОВ | 2007 |
|
RU2342082C1 |
| СПОСОБ ФОРМИРОВАНИЯ КОМПРЕССИОННОГО АНТИРЕФЛЮКСНОГО МОЧЕТОЧНИКОВО-ТОНКОКИШЕЧНОГО АНАСТОМОЗА НА ДРЕНАЖЕ | 2009 |
|
RU2392882C1 |
Изобретение относится к медицине, хирургии. При замещении мочевого пузыря резервуаром из сегмента тонкой или толстой кишки формируют отверстие в бессосудистой зоне брыжейки кишки на всю ее толщину. Проводят в отверстие сшитые между собой мочеточники. Фиксируют их к брюшине брыжейки четырьмя узловыми швами. Сшивают проксимальный и дистальный отделы кишки над мочеточниками. Кишку рассекают дугообразно на протяжении 3,5-4,0 см. Накладывают анастомоз между сшитыми мочеточниками и брыжеечным краем мочевого резервуара непрерывным швом. Ушивают резервуар узловыми серозно-мышечно-подслизистыми швами рассасывающимся шовным материалом 5/0. Способ предупреждает развитие ретроградного заброса мочи в почки и развитие острого рефлюкс-пиелонефрита, несостоятельность и стриктуру анастомоза. 2 пр., 6 ил.
Способ формирования анастомоза при удалении мочевого пузыря и замещении его резервуаром из фрагмента кишки, включающий предварительную подготовку мочевого резервуара из сегмента тонкой или толстой кишки, отличающийся тем, что в бессосудистой зоне брыжейки кишки мочевого резервуара формируют отверстие, через которое проводят сшитые бок-в-бок мочеточники, фиксируют их к брюшине брыжейки четырьмя узловыми швами с обеих сторон, сшивают проксимальный и дистальный отделы кишки над проведенными через брыжейку мочеточниками, просвет кишки рассекают дугообразно на протяжении 3,5-4,0 см, затем продольно накладывают анастомоз между сшитыми мочеточниками и краем вскрытой кишки мочевого резервуара непрерывным или узловыми швами рассасывающимся монофиламентным шовным материалом 5/0 с одновременной установкой дренажей известным способом, а противобрыжеечный край кишки сшивают узловыми серозно-мышечно-подслизистыми тем же шовным материалом.
Авторы
Даты
2017-07-03—Публикация
2016-05-31—Подача