Изобретение относится к области медицины, а именно к ультразвуковой диагностике, и может быть использовано в дифференциальной диагностике очаговых образований на медиастинальной плевре при плевральном выпоте.
Известен рентгенологический способ диагностики очаговых образований на плевре (Власов П.В. Лучевая диагностика заболеваний органов грудной клетки. - М.: Издательский дом Видар-М, 2006. - 312 с.). Он заключается в выполнении рентгенографии грудной клетки в прямой и боковой проекциях. На рентгенограммах объемное образование имеет вид округлой гомогенной пристеночной тени с широким основанием. Однако известный способ имеет ряд существенных недостатков. Известно, что метастазы на плевре в большинстве случаев сопровождаются образованием плеврального выпота. Поскольку рентгеновское изображение строится по принципу суммации всех тенеобразующих структур, то более интенсивная тень плевральной жидкости перекрывает менее плотные тени очаговых образований на плевре. В результате на рентгенограммах определяется интенсивное однородное затемнение легочного поля с косой верхней границей, идущей сверху и латерально - вниз и медиально (линия Дамуазо), что делает невозможным не только дифференциальную диагностику очаговых образований на плевре, но и само их выявление. Кроме того, рентгенологический способ связан с лучевой нагрузкой на пациента, так как требует проведения полипозиционной рентгенографии, а в ряде случаев и рентгеноскопии.
За прототип предлагаемого изобретения выбран способ диагностики очаговых образований на медиастинальной плевре при плевральном выпоте, включающий ультразвуковое исследование грудной клетки в вертикальном положении больного (Сафонов Д.В., Шахов Б.Е. Ультразвуковая диагностика плевральных выпотов// М: Издательский дом Видар-М, 2011. - 104 с.).
Известный способ осуществляют следующим образом.
Пациенту в вертикальном положении больного проводят ультразвуковое исследование плевральной полости в продольной плоскости сканирования, последовательно перемещая датчик по межреберью от задних отделов грудной клетки к передним и от нижних межреберий к верхним, осматривая все листки плевры для выявления очаговых образований. При обнаружении очагов округлой или неправильной формы диагностируют метастатическое поражение плевры.
Недостатком известного способа является следующее. Поскольку очаговыми образованиями на медиастинальной плевре могут быть не только метастазы на плевре, но и другие образования, например жировые подвески, которые часто встречаются в норме на медиастинальной плевре по поверхности сердца. Известный способ не позволяет провести прицельный осмотр медиастинальной плевры, а отсюда не обеспечивает возможность оценить и дифференцировать метастазы от других образований, а именно от жировых подвесок.
Техническим результатом предлагаемого способа является повышение точности ультразвуковой диагностики за счет обеспечения возможности дифференциальной диагностики очаговых образований на медиастинальной плевре при плевральном выпоте.
Технический результат достигается тем, что в известном способе диагностики очаговых образований на медиастинальной плевре при плевральном выпоте, включающем ультразвуковое исследование грудной клетки в вертикальном положении больного, осуществляют ультразвуковое сканирование плевральной полости и медиастинальной плевры на уровне желудочков сердца конвексным датчиком частотой 3,5-5,0 МГц, при этом сначала выполняют продольное сканирование по парастернальной линии из IV и V межреберья перпендикулярно грудной стенке, затем датчик смещают латерально до среднеключичной линии с направлением плоскости сканирования к сердцу и при наличии на медиастинальной плевре по поверхности сердца образований овальной или вытянутой формы с дольчатой среднеэхогенной структурой, совершающих при сердцебиении передаточные качательные движения, диагностируют жировые подвески, при наличии образований уплощенной или округлой формы с однородной гипоэхогенной структурой без передаточных качательных движений при сердцебиении диагностируют метастазы.
Предлагаемый способ поясняется графическим материалом (фиг. 1-5).
Фиг. 1. Эхограмма единичной жировой подвески на медиастинальной плевре по боковой поверхности левого желудочка.
Фиг. 2. Эхограмма единичной жировой подвески на медиастинальной плевре на верхушке левого желудочка.
Фиг. 3. Эхограмма метастаза на медиастинальной плевре по поверхности правого желудочка.
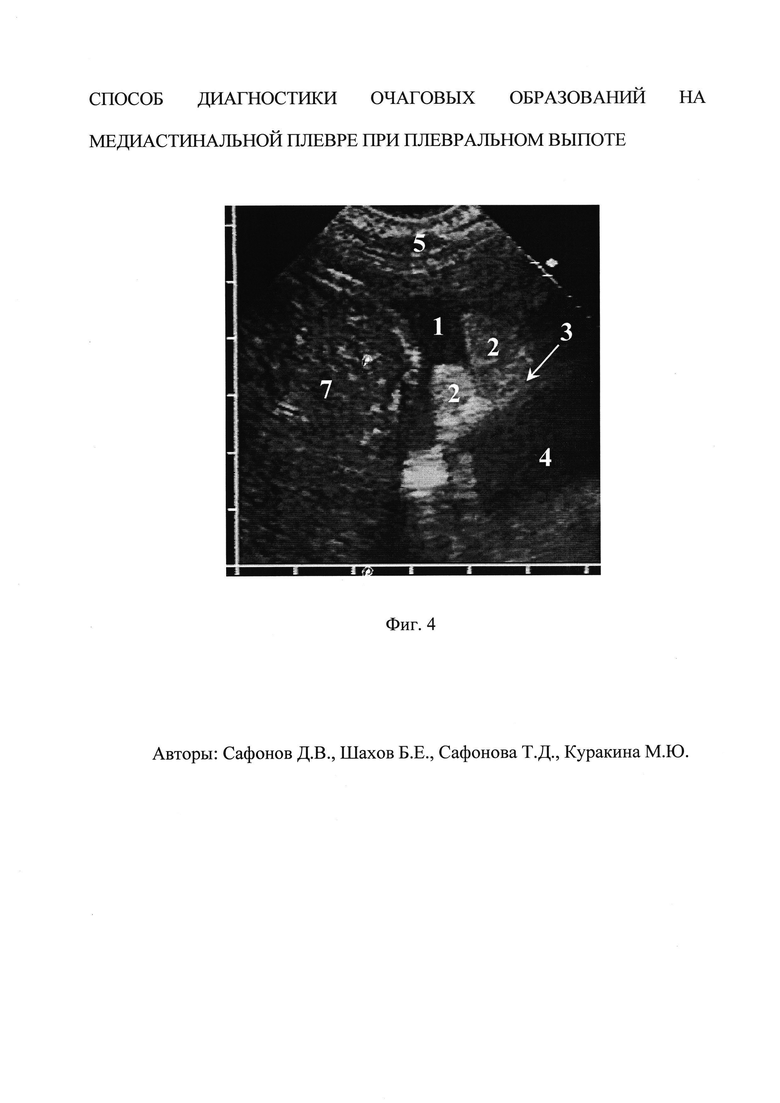
Фиг. 4. Эхограмма нескольких жировых подвесок на медиастинальной плевре по поверхности правого желудочка (клинический прмер №1)
Фиг. 5. Эхограмма метастазов на костальной плевре и на медиастинальной плевре на верхушке левого желудочка (клинический пример №2)
На фиг. 5 обозначено: 1 - плевральный выпот, 2 - жировая подвеска, 3 -стенка желудочка, 4 - полость желудочка, 5 - грудная стенка, 6 - метастаз, 7 - печень.
Предлагаемым способом было обследовано 67 пациентов, у которых на фоне плеврального выпота на медиастинальной плевре по поверхности сердца было выявлено образование овальной или вытянутой формы с дольчатой среднеэхогенной структурой, совершавшее при сердцебиении передаточные качательные движения и диагностированное как жировая подвеска (фиг. 1). Аналогичные жировые подвески лоцировались по поверхности сердца на уровне верхушки (фиг. 2).
Предлагаемым способом было обследовано 28 пациентов, у которых на фоне плеврального выпота на медиастинальной плевре по поверхности сердца было выявлено образование уплощенной или округлой формы с однородной гипоэхогенной структурой без передаточных качательных движений при сердцебиении, диагностированное как метастаз (фиг. 3).
Предлагаемый способ отвечает критериям изобретения «новизна» и «изобретательный уровень», так как проведенные патентно-информационные исследования не выявили из научно-технической и патентной литературы сведений, порочащих новизну предлагаемого способа, а также способов с существенными признаками предложенного технического решения.
Технический результат предлагаемого способа дифференциальной диагностики очаговых образований на медиастинальной плевре при плевральном выпоте заключается в повышении точности диагностики за счет обеспечения возможности получения ультразвукового изображения, которое позволяет детально изучить и оценить состояние медиастинальной плевры при плевральном выпоте, получить двухмерное изображение и выявить характерные дифференциально-диагностические признаки жировых подвесок и метастазов на ней. Способ позволяет избежать диагностических ошибок и своевременно определить правильную лечебную тактику у каждого больного, обеспечивает многократное, радиологически безопасное динамическое наблюдение, снижает лучевую нагрузку на пациента и персонал и уменьшает экономические затраты, связанные с установлением диагноза и последующей тактикой лечения больного.
Предлагаемый способ осуществляют следующим способом.
По клиническим показаниям выполняют рентгеновское или компьютерно-томографическое исследование грудной клетки пациента. При выявлении плеврального выпота проводят ультразвуковое исследование плевральной полости и медиастинальной плевры в вертикальном положении больного. Ультразвуковое сканирование плевральной полости и медиастинальной плевры осуществляют на уровне желудочков сердца конвексным датчиком частотой 3,5-5,0 МГц, при этом сначала выполняют продольное сканирование по парастернальной линии из IV и V межреберья перпендикулярно грудной стенке, затем датчик смещают латерально до среднеключичной линии с направлением плоскости сканирования к сердцу и при наличии на медиастинальной плевре по поверхности сердца образований овальной или вытянутой формы с дольчатой среднеэхогенной структурой, совершающих при сердцебиении передаточные качательные движения, диагностируют жировые подвески, при наличии образований уплощенной или округлой формы с однородной гипоэхогенной структурой без передаточных качательных движений при сердцебиении диагностируют метастазы.
Примеры конкретного исполнения даны в виде выписок из историй болезни.
Пример №1. Выписка из медицинской карты Городской клинической больницы №5 г. Нижнего Новгорода.
Ф.И.О.: Больной М., 52 лет. Лечился стационарно во II хирургическом отделении с заключительным клиническим диагнозом правосторонняя нижнедолевая пневмония, правосторонний экссудативный плеврит.
Жалобы: подъем температуры тела до 38,5 градусов, влажный кашель, боли в грудной клетке слева, одышка, слабость. Анамнез: заболел остро, после переохлаждения отметил подъем температуры тела до 38,5 градусов, появились боли в грудной клетке слева и кашель. Лечился амбулаторно без выраженного эффекта.
Рентгенография грудной клетки: на обзорной и правой боковой рентгенограммах грудной клетки слева интенсивное гомогенное затемнение легочного поля до IV ребра с косой верхней границей. Заключение: экссудативный плеврит справа.
УЗИ грудной клетки (фиг. 4): справа в плевральной полости до 500 мл анэхогенной прозрачной жидкости, на фоне выпота на медиастинальной плевре по поверхности правого желудочка лоцируется несколько среднеэхогенных образований вытянутой формы размерами до 20×10 мм, фиксированных к медиастинальной плевре и совершающих передаточные качательные движения при сердцебиении. В других отделах правой плевральной полости очаговых образований на плевре не выявлено. В задних отделах нижней доли правого легкого участок нарушения воздушности с гиперэхогенными сигналами от воздуха в бронхах (воздушная эхобронхограмма).
Заключение: правосторонняя нижнедолевая пневмония, экссудативный плеврит справа, жировые подвески на медиастинальной плевре по правому желудочку.
Пункция правой плевральной полости: эвакуировано 500 мл прозрачной жидкости. При цитологическом исследовании пунктата атипичных клеток не выявлено. При контрольном УЗИ грудной клетки значительное уменьшение плеврального выпота, эхокартина жировых подвесок без динамики. После проведенного лечения выписан в удовлетворительном состоянии. На контрольном УЗИ перед выпиской жидкости в плевральной полости, участков нарушения воздушности легочной ткани не выявлено.
Пример №2. Выписка из медицинской карты Городской клинической больницы №5 г. Нижнего Новгорода.
Ф.И.О.: Больной М., 70 лет. Лечился стационарно во II хирургическом отделении с заключительным клиническим диагнозом центральный рак левого нижнедолевого бронха, метастазирование в лимфоузлы корня легкого и средостения, плевру, T3N2M1-IV стадия, левосторонний экссудативный плеврит.
Жалобы: одышка при незначительной нагрузке, раздражающий малопродуктивный кашель со слизистой мокротой, боли в грудной клетке слева при глубоком дыхании, похудел на 6 кг, слабость. Анамнез: в течение года отмечает нарастающую одышку и слабость, похудание, лечился амбулаторно с диагнозом левосторонняя нижнедолевая пневмония без положительного эффекта, направлен на госпитализацию для обследования с подозрением на рак левого легкого.
Рентгенография грудной клетки: на обзорной и левой боковой рентгенограммах грудной клетки интенсивное гомогенное затемнение легочного поля до III ребра с косой верхней границей. На томограммах определяется культя левого нижнедолевого бронха в 2 см от карины, с выбухающей в просвет бронха выпуклой тенью дополнительного образования, слева увеличение лимфоузлов корня легкого, трахеобронхиальных и паратрахеальных лимфоузлов. Нижняя доля левого легкого в ателектазе.
Заключение: центральный рак левого нижнедолевого бронха с ателектазом нижней доли, с метастазами в лимфоузлы корня и средостения и плевральным выпотом слева.
УЗИ грудной клетки (фиг. 5): слева в плевральной полости большое количество (более 1,0 л) прозрачной анэхогенкой жидкости, на фоне которой на костальной и медиастинальной плевре лоцируются объемные образования неправильно округлой формы с четким контуром и однородной гипоэхогенной структурой, размерами от 20×10 мм до 30×20 мм, плотно фиксированные к плевре. Образования на костальной плевре при дыхании не смещаются, на медиастинальной плевре - при сердцебиении движутся синхронно со стенкой сердца, без собственных качательных движений. Нижняя доля левого легкого полностью безвоздушная, с однородной гипоэхогенной структурой без гиперэхогенных сигналов от воздуха в бронхах - в состоянии обтурационного ателектаза.
Заключение: обтурационный ателектаз нижней доли левого легкого, следует исключить центральный рак левого нижнедолевого бронха, экссудативный метастатический плеврит слева с метастазами на костальной и медиастинальной плевре.
Пункция плевральной полости: эвакуировано около 1,0 литра слегка геморрагической жидкости. При цитологическом исследовании пунктата выявлены скопления атипичных клеток.
Фибробронхоскопия: в левом главном бронхе патологическая продольная складчатость, левый нижнедолевой бронх стенозирован опухолью бело-серого цвета, при контакте опухоль кровоточит, биопсия. Рассмотреть устья сегментарных бронхов не представляется возможным из-за стеноза левого нижнедолевого бронха.
Заключение: центральный рак левого нижнедолевого бронха.
Патологогистологическое исследование: в препарате на фоне клеток крови рост плоскоклеточного низкодифференцированного рака с некрозами и кровоизлияниями.




Изобретение относится к медицине, а именно к ультразвуковой диагностике, и может быть использовано в дифференциальной диагностике очаговых образований на медиастинальной плевре при плевральном выпоте. Осуществляют ультразвуковое сканирование плевральной полости и медиастинальной плевры в вертикальном положении больного на уровне желудочков сердца. Используют конвексный датчик с частотой 3,5-5,0 МГц. Выполняют продольное сканирование по парастернальной линии из IV и V межреберья перпендикулярно грудной стенке. Затем датчик смещают латерально до среднеключичной линии с направлением плоскости сканирования к сердцу. При наличии на медиастинальной плевре по поверхности сердца образований овальной или вытянутой формы с дольчатой среднеэхогенной структурой, совершающих при сердцебиении передаточные качательные движения диагностируют жировые подвески. При наличии образований уплощенной или округлой формы с однородной гипоэхогенной структурой без передаточных качательных движений при сердцебиении диагностируют метастазы. Способ повышает точность ультразвуковой диагностики за счет возможности прицельного осмотра медиастинальной плевры. 5 ил., 2 пр.
Способ дифференциальной диагностики очаговых образований на медиастинальной плевре при плевральном выпоте, включающий ультразвуковое исследование грудной клетки в вертикальном положении больного, отличающийся тем, что ультразвуковое сканирование плевральной полости и медиастинальной плевры осуществляют на уровне желудочков сердца конвексным датчиком частотой 3,5-5,0 МГц, при этом сначала выполняют продольное сканирование по парастернальной линии из IV и V межреберья перпендикулярно грудной стенке, затем датчик смещают латерально до среднеключичной линии с направлением плоскости сканирования к сердцу и при наличии на медиастинальной плевре по поверхности сердца образований овальной или вытянутой формы с дольчатой среднеэхогенной структурой, совершающих при сердцебиении передаточные качательные движения, диагностируют жировые подвески, при наличии образований уплощенной или округлой формы с однородной гипоэхогенной структурой без передаточных качательных движений при сердцебиении диагностируют метастазы.
| САФОНОВ Д.В., ШАХОВ Б.Е | |||
| Ультразвуковая диагностика плевральных выпотов | |||
| Способ приготовления лака | 1924 |
|
SU2011A1 |
| СПОСОБ ДИАГНОСТИКИ МЕЗОТЕЛИОМЫ В ПЕРЕДНЕМ РЁБЕРНО-ДИАФРАГМАЛЬНОМ СИНУСЕ ПЛЕВРЫ | 2014 |
|
RU2565378C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ВНУТРИ- ИЛИ ВНЕЛЕГОЧНОЙ ЛОКАЛИЗАЦИИ ПРИСТЕНОЧНОГО ОБРАЗОВАНИЯ ГРУДНОЙ КЛЕТКИ | 1999 |
|
RU2150890C1 |
| СПОСОБ ДИАГНОСТИКИ ОБЪЕМНЫХ ОБРАЗОВАНИЙ В ОБЛАСТИ СРЕДОСТЕНИЯ | 2008 |
|
RU2388409C1 |
| Зажим для соединения воздушных электрических проводов | 1930 |
|
SU22120A1 |
| САФОНОВ Д.В | |||
| и др | |||
| Возможности ультразвукового исследования грудной клетки в дифференциальной диагностике мезотелиомы и метастатического поражения плевры | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| KELBEL C., LORENZ J | |||
| Ultraschalldiagnostik in der Pneumologie | |||
| Internist | |||
| Способ изготовления фанеры-переклейки | 1921 |
|
SU1993A1 |
| Bd | |||
| Нивелир для отсчетов без перемещения наблюдателя при нивелировании из средины | 1921 |
|
SU34A1 |
| р | |||
| ТЕЛЕФОННЫЙ АППАРАТ ДЛЯ ПАРАЛЛЕЛЬНОГО ВКЛЮЧЕНИЯ В ЛИНИЮ | 1923 |
|
SU1012A1 |
Авторы
Даты
2017-07-31—Публикация
2016-05-05—Подача