Способ относится к офтальмологии, косметологии, челюстно-лицевой и пластической хирургии и может быть использован для склерозирующей терапии телеангиэктазий, гиперплазий кровеносных сосудов, сосудистых мальформаций и гемангиом в области век.
Ближайшим аналогом является способ склерозирующей терапии образований кровеносных сосудов в скуло-щечно-жевательных областях (Большаков М.Н. Комбинированные методы лечения сосудистых аномалий головы и шеи. - Автореферат канд. мед. наук. - Москва. 2010,с. 17-18), включающий установку металлоконструкции, создание компрессии желаемого уровня и введение склерозанта (склерозирующего вещества) в область сосудистого образования.
Данный способ осуществляется с помощью индивидуально изготовленных металлоконструкций на основе аппарата Осипова-Ермолаева, который устанавливается посредством жесткой фиксации к костям и позволяет интраоперационно уменьшить количество склерозирующего вещества, способствует более качественному и быстрому рубцеванию области оперативного вмешательства за счет уменьшения магистрального кровотока и уменьшения оттока склерозирующего вещества.
Недостатками данного способа являетсяследующее.
1. Необходимость индивидуального изготовления металлоконструкций.
2. Высокая травматичность в связи с необходимостью жесткой фиксации металлоконструкций к костям.
3. Высокий риск ишемии и некротизации здоровых тканей в условиях длительной компрессии в послеоперационном периоде.
4. Невозможность его применения при проведении склерозирующей терапии сосудистых образований на веках.
Задачей изобретения является разработка эффективного малотравматичного способа склерозирующей терапии сосудистых образований, локализующихся в области век, и позволяющего получать оптимальный склерозирующий эффект, используя минимальное количество склерозирующего вещества при использовании стандартного инструментария.
Техническим результатом является снижение травматичности за счет профилактики кровотечения в процессе склерозирования и уменьшения объема используемого склерозирующего вещества вследствие ограничения магистрального кровотока в сосудистом образовании, а также исключения риска ишемии и некротизации здоровых тканей в послеоперационном периоде за счет уменьшения экспозиции компрессионного эффекта.
Технический результат достигается тем, что в способе склерозирования сосудистого образования в области век, включающем установку металлоконструкции для создания компрессии желаемого уровня и введение склерозирующего вещества в область сосудистого образования, согласно изобретению в качестве металлоконструкции используют окончатый зажим, состоящий из двух бранш, одна из которых заканчивается сплошной площадкой, а другая выполнена с окном (окончатая бранша) и установленного поперечно к браншам фиксирующего устройства, состоящего из стержня с наружной резьбой, неподвижно закрепленного к одной из бранш и подвижной гайки; окончатый зажим с раскрытыми браншами устанавливают на веко таким образом, чтобы сосудистое образование оказалось внутри окончатой бранши, браншу со сплошной площадкой размещают с противоположной сосудистому образованию поверхности века, далее захватывают окончатым зажимом веко, смыкая бранши, и при помощи гайки фиксируют их между собой, осуществляя компрессию тканей века до прекращения кровотока в сосудистом образовании, затем проводят склерозирование сосудистого образования путем медленного инъекционного введения склерозирующего вещества с помощью инсулинового шприца в количестве не более 1.0 мл, инфильтрируя сосудистое образование от периферии к центру до его побеления, окончатый зажим снимают через 15-20 мин после окончания введения склерозирующего вещества, на зону склерозирования накладывают асептическую повязку.
При большом по площади и объему сосудистом образовании проводят поэтапное его склерозирование как описано выше, используя не более 1 мл склерозирующего вещества на каждом этапе, при этом интервал между каждым этапом склерозирования составляет не менее 3-х месяцев.
При множественных образованиях последовательно выполняют все приемы способа для каждого образования как описано выше, при этом для склерозирования используют суммарно не более 1 мл склерозирующего вещества, а в случае, если склерозирующего вещества недостаточно для склерозирования всех образований, то следующий этап склерозирования проводят не ранее чем через 3 месяца.
Объем склерозирующего вещества не должен превышать 1 мл на один этап склерозирования, так как после введения склерозирующего вещества развивается некроз склерозируемых тканей и, как следствие этого, общая интоксикация организма, связанная с всасыванием продуктов распада. При этом чем больше зона некроза, тем более выражена общая интоксикация организма. Эмпирически было установлено, что введение склерозирующего вещества в объеме 1 мл сопровождается умеренными по выраженности перифокальными явлениями (отек и гиперемия) и не вызывает выраженной общей токсической реакции со стороны организма пациента.
В качестве склерозанта используют общеизвестные склерозирующие вещества, например 70% раствор этилового спирта.
Преимуществами данного способа является следующее.
1. Использование широко доступного в офтальмологической практике инструмента (окончатый зажим), при этом отпадает необходимость индивидуального изготовления металлоконструкций.
2. Малая травматичность при наложении инструмента, не требующая жесткой фиксации к костям.
3. Исключается риск кровотечения из сосудистого образования за счет ограничения магистрального кровотока в сосудистом образовании.
4. Исключается риск ишемии и некротизации здоровых тканей в послеоперационном периоде за счет уменьшения времени компрессии.
5. Исключается травматизация глазного яблока за счет размещения бранши со сплошной площадкой с противоположной сосудистому образованию поверхности века.
Способ осуществляется следующим образом.
В зависимости от возраста и общего состояния пациента склерозирование сосудистого образования проводят под местной инфильтрационной анестезией или под наркозом.
Обработка операционного поля стандартная:
- инстилляции антисептических и анестезирующих капель в глазную щель,
- кожу век и периорбитальной области обрабатывают спиртовым раствором хлоргексидина трехкратно.
В зависимости от размеров, локализации и конфигурации сосудистого образования выбирают размер и форму окончатого зажима (например, производства Медин Урал, номера моделей М390Т М391Т М392Т или другие модели других производителей).
На веко накладывают окончатый зажим таким образом, чтобы сосудистое образование оказалось внутри окончатой бранши. Далее при помощи подвижной гайки фиксируют бранши между собой, осуществляя компрессию тканей века до прекращения кровотока в сосудистом образовании.
Склерозирование проводят методом медленного инъекционного инфильтрационного введения склерозирующего вещества с помощью инсулинового шприца в количестве не более 1.0 мл, инфильтрируя сосудистое образование от периферии к центру до полного или частичного побеления сосудистого образования.
Окончатый зажим снимают через 15-20 мин после окончания введения склерозирующего вещества.
При обширных сосудистых образованиях склерозирующую терапию проводят в несколько этапов до полного склерозирования сосудистого образования.
При множественных образованиях последовательно выполняют все приемы заявленного способа для каждого образования по описанной схеме в один или несколько этапов в зависимости от размеров и количества сосудистых образований.
На каждом этапе склерозирующей терапии используют не более 1,0 мл склерозирующего вещества. Каждый следующий этап склерозирующей терапии проводят не ранее чем через 3 месяца.
На зону склерозирования накладывают асептическую повязку.
Далее область/области склерозирования обрабатывают раствором Фукарцина 2 раза в день до тех пор, пока не образуется сухой струп. Струп отторгается через 3-4 недели в зависимости от размеров сосудистого образования.
В результате лечения на месте склерозирования формируется деликатный нормотрофический или атрофический рубец, который всегда значительно меньше по площади, чем исходное сосудистое образование. Рубец в ранние сроки после склерозирующей терапии имеет розовый цвет и незначительно отличается от окружающих тканей. Со временем цвет рубца меняется на телесный, и в отдаленные сроки практически не отличается от окружающих тканей.
Изобретение поясняется чертежами.
На фиг. 1 представлена фотография, на которой изображено наложение окончатого зажима на веко с сосудистым образованием.
На фиг. 2 представлена фотография, на которой изображено введение склерозирующего вещества с помощью инсулинового шприца.
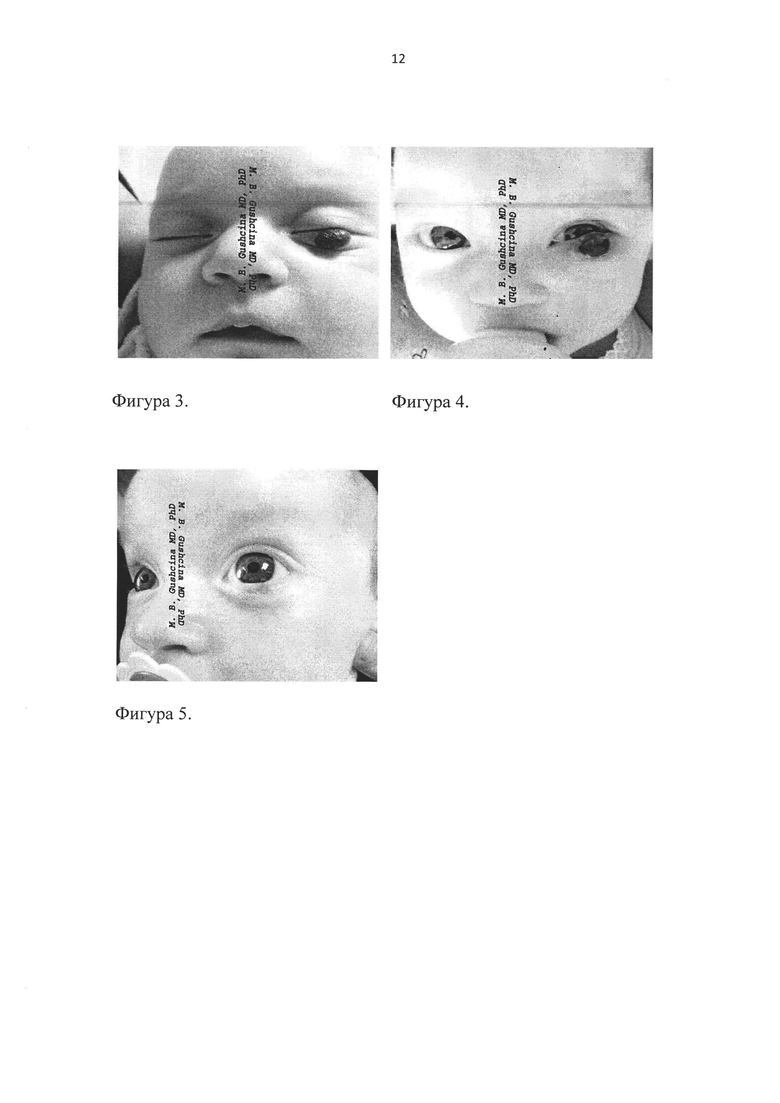
На фиг. 3 представлена фотография, на которой изображено сосудистое образование нижнего века левого глаза (исходное состояние).
На фиг. 4 представлена фотография, на которой изображено сосудистое образование нижнего века левого глаза этого же пациента после склерозирующей терапии через 7 дней (сухой струп).
На фиг. 5 представлена фотография, на которой изображен розовый атрофический рубец на месте сосудистого образования нижнего века левого глаза этого же пациента спустя 21 день после склерозирующей терапии (результат лечения в ранние сроки).
Заявленный способ иллюстрируется следующими клиническими примерами.
Клинический пример 1. Пациент Л., 5 мес. Диагноз: Неонатальная фокальная прогрессирующая гиперплазия кровеносных сосудов кожи нижнего века левого глаза размерами 10x11x6 мм (фиг.3).
Пациенту проведено лечение по заявленному способу (фиг.1-2), при этом было введено 0,7 мл 70% этилового спирта, что сопровождалось полным побелением сосудистого образования. Окончатый зажим был снят через 15 мин после введения склерозанта. После склерозирования в раннем периоде (1-3 дня) наблюдались умеренный отек и геперимия в области сосудистого образования, которые постепенно уменьшались. Через 7 дней сформировался сухой струп с незначительным перифокальным отеком и гиперемией (фиг.4). Через 21 день корочка отпала, а на месте склерозирования сформировался атрофический рубец размерами 6x3 мм (фиг.5).
Клинический пример 2. Пациент К., 6 мес. Диагноз: Врожденная двухфокусная прогрессирующая гиперплазия кровеносных сосудов кожи верхнего века левого глаза размерами 10x8x4 и 11x7x5 мм.
Пациенту проведено лечение по заявленному способу последовательно: вначале провели склерозирование одного сосудистого образования, через 15 мин сняли окончатый зажим и провели склерозирование второго сосудистого образования. Окончатый зажим был снят также через 15 мин после введения склерозанта во второе сосудистое образование. При этом было введено по 0,5 мл 70% этилового спирта в каждое сосудистое образование, что сопровождалось полным побелением обоих сосудистых образований. После склерозирования в раннем периоде (1-5 дней) наблюдались умеренный отек и гиперемия в области сосудистых образований, которые постепенно уменьшались. Через 10 дней сформировался двухфокусный сухой струп с незначительным перифокальным отеком и гиперемией. Через 28 дней корочка отпала, а на месте склерозирования сформировались атрофические рубцы размерами 5x3 и 6x2 мм.
Клинический пример 3. Пациент М. 4 мес. Диагноз: Врожденная фокальная обширная прогрессирующая гиперплазия кровеносных сосудов кожи нижнего века правого глаза размерами 18x18x15 мм.
Пациенту проведено лечение по заявленному способу, при этом было введено 1,0 мл 70% этилового спирта, что сопровождалось частичным побелением сосудистого образования. Окончатый зажим был снят через 20 мин после введения склерозанта. После склерозирования в раннем периоде (1-5 дней) наблюдались умеренный отек и гиперемия в области сосудистого образования, которые постепенно уменьшались. Через 7 дней на поверхности сосудистого образования сформировался сухой струп с незначительным перифокальным отеком и гиперемией. Через 28 дней корочка отпала, при этом сосудистое образование изменило свой цвет на более светлый и значительно уменьшилось по объему и площади до 13x12x7 мм.
Спустя 3 месяца провели второй этап склерозирующей терапии по заявленному способу. При этом было введено 1,0 мл 70% этилового спирта, что сопровождалось полным побелением сосудистого образования. Окончатый зажим был снят через 20 мин после введения склерозанта. После склерозирования в раннем периоде (1-5 дней) наблюдались умеренный отек и гиперемия в области сосудистого образования, которые постепенно уменьшались. Через 7 дней сформировался сухой струп с незначительным перифокальным отеком и гиперемией. Через 28 дней корочка отпала, а на месте склерозирования сформировался атрофический рубец размерами 10x8 мм.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ деструкции венозных и лимфовенозных мальформаций путем прошивания, склерозирования и компрессии | 2021 |
|
RU2780546C1 |
| СПОСОБ СКЛЕРОЗИРУЮЩЕГО ЛЕЧЕНИЯ ГЕМОРРОЯ С ИСПОЛЬЗОВАНИЕМ ВИБРОАКУСТИЧЕСКОГО ВОЗДЕЙСТВИЯ | 2011 |
|
RU2463090C1 |
| СПОСОБ ЛЕЧЕНИЯ ЭКСТРАКРАНИАЛЬНЫХ АРТЕРИОВЕНОЗНЫХ МАЛЬФОРМАЦИЙ ГОЛОВЫ И ШЕИ | 2023 |
|
RU2841253C2 |
| СПОСОБ СКЛЕРОТЕРАПИИ НЕДОСТАТОЧНЫХ ПЕРФОРАНТНЫХ ВЕН ГОЛЕНИ | 2000 |
|
RU2166336C1 |
| СПОСОБ ИНТРАОПЕРАЦИОННОЙ СТВОЛОВОЙ КАТЕТЕРНОЙ СКЛЕРОТЕРАПИИ | 2000 |
|
RU2186583C2 |
| СПОСОБ ЛЕЧЕНИЯ АНГИОДИСПЛАЗИЙ | 2013 |
|
RU2535105C2 |
| СПОСОБ ЛЕЧЕНИЯ ВАРИКОЗНОГО РАСШИРЕНИЯ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ | 2004 |
|
RU2264176C1 |
| СПОСОБ ЛЕЧЕНИЯ ЛИМФОВЕНОЗНОЙ МАЛЬФОРМАЦИИ | 2023 |
|
RU2797741C1 |
| Способ лечения лимфатической мальформации | 2021 |
|
RU2804229C2 |
| СПОСОБ ЭНДОСКОПИЧЕСКОГО СКЛЕРОЗИРОВАНИЯ ВАРИКОЗНО-РАСШИРЕННЫХ ВЕН ПИЩЕВОДА | 2008 |
|
RU2357700C1 |

Изобретение относится к области медицины, а именно к офтальмологии, косметологии, челюстно-лицевой и пластической хирургии. Для склерозирующей терапии телеангиэктазий, гиперплазий кровеносных сосудов, сосудистых мальформаций и гемангиом в области век осуществляют установку металлоконструкции для создания компрессии желаемого уровня. При этом в качестве металлоконструкции используют окончатый зажим, состоящий из двух бранш, одна из которых заканчивается сплошной площадкой, а другая выполнена с окном, и установленного поперечно к браншам фиксирующего устройства. Окончатый зажим с раскрытыми браншами устанавливают на веко таким образом, чтобы сосудистое образование оказалось внутри окончатой бранши. Браншу со сплошной площадкой размещают с противоположной сосудистому образованию поверхности века. Далее захватывают окончатым зажимом веко, смыкая бранши, и фиксируют их между собой, осуществляя компрессию тканей века до прекращения кровотока в сосудистом образовании. Затем проводят склерозирование сосудистого образования путем медленного введения склерозирующего вещества с помощью инсулинового шприца в количестве не более 1.0 мл, инфильтрируя сосудистое образование от периферии к центру до его побеления. Окончатый зажим снимают через 15-20 мин после окончания введения склерозирующего вещества. На зону склерозирования накладывают асептическую повязку. Способ позволяет снизить травматичность за счет профилактики кровотечения в процессе склерозирования и уменьшить объем склерозирующего вещества вследствие ограничения магистрального кровотока в сосудистом образовании, а также исключить риск ишемии и некротизации здоровых тканей в послеоперационном периоде за счет уменьшения экспозиции компрессионного эффекта. 2 з.п. ф-лы, 3 пр., 5 ил.
1. Способ склерозирования сосудистого образования в области век, включающий установку металлоконструкции для создания компрессии желаемого уровня и введение склерозирующего вещества в область сосудистого образования, отличающийся тем, что в качестве металлоконструкции используют окончатый зажим, состоящий из двух бранш, одна из которых заканчивается сплошной площадкой, а другая выполнена с окном (окончатая бранша) и установленного поперечно к ним фиксирующего устройства, состоящего из стержня с наружной резьбой, неподвижно закрепленного к одной из бранш и подвижной гайки; окончатый зажим с раскрытыми браншами устанавливают на веко таким образом, чтобы сосудистое образование оказалось внутри окончатой бранши, браншу со сплошной площадкой размещают с противоположной сосудистому образованию поверхности века, далее захватывают окончатым зажимом веко, смыкая бранши, и при помощи гайки фиксируют бранши между собой, осуществляя компрессию тканей века до прекращения кровотока в сосудистом образовании, затем проводят склерозирование сосудистого образования путем медленного инъекционного введения склерозирующего вещества с помощью инсулинового шприца в количестве не более 1.0 мл, инфильтрируя сосудистое образование от периферии к центру до его побеления, окончатый зажим снимают через 15-20 мин после окончания введения склерозирующего вещества, на зону склерозирования накладывают асептическую повязку.
2. Способ склерозирования сосудистого образования в области век по п. 1, отличающийся тем, что при большом по площади и объему сосудистом образовании проводят неоднократное его склерозирование, используя не более 1,0 мл склерозирующего вещества на каждое введение, при этом интервал между каждым введением склерозирующего вещества составляет не менее 3-х месяцев.
3. Способ склерозирования сосудистого образования в области век по п. 1, отличающийся тем, что при множественных образованиях последовательно выполняют все приемы способа для каждого образования как описано выше, при этом для склерозирования используют суммарно не более 1,0 мл склерозирующего вещества, а в случае, если склерозирующего вещества недостаточно для склерозирования всех образований, то следующее введение склерозирующего вещества проводят не ранее чем через 3 месяца.
| БОЛЬШАКОВ М.Н | |||
| Комбинированные методы лечения сосудистых аномалий головы и шеи, Автореферат дисс | |||
| на соискан | |||
| учен | |||
| степен | |||
| канд | |||
| мед | |||
| наук, Москва, 2010, с | |||
| Печь для сжигания твердых и жидких нечистот | 1920 |
|
SU17A1 |
| СПОСОБ СКЛЕРОЗИРОВАНИЯ ГЕМАНГИОМ ЛИЦА | 2010 |
|
RU2471431C2 |
| СПОСОБ СКЛЕРОТЕРАПИИ ВАРИКОЗНЫХ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ | 2001 |
|
RU2179457C1 |
| СПОСОБ ЛЕЧЕНИЯ АНГИОДИСПЛАЗИЙ | 2013 |
|
RU2535105C2 |
| СПОСОБ МИКРОСКЛЕРОЗИРОВАНИЯ ТЕЛЕАНГИЭКТАЗИЙ С СОЗДАНИЕМ НОВОКАИНОВОГО ИНФИЛЬТРАТА | 2002 |
|
RU2242973C2 |
| ТУЛЯНКИН В.Ф | |||
| и др | |||
| Домашний Доктор, Москва, ПАРИТЕТ, 1997 | |||
| Аппарат для перегонки углеводородных масел | 1925 |
|
SU859A1 |
Авторы
Даты
2018-03-05—Публикация
2017-03-21—Подача