Предполагаемое изобретение относится к медицине, а именно к хирургической гастроэнтерологии и интенсивной терапии, гнойной хирургии, и может быть использовано в хирургическом лечении острого панкреатита любой стадии и этиологии.
Острый панкреатит является одним из сложнейших заболеваний в хирургической гастроэнтерологии. Заболеваемость острым панкреатитом в России на 1000 населения составляет 2,08% в год. Социально-экономическое и медицинское значение заключается в неуклонном увеличении заболеваемости среди лиц работоспособного возраста [1].
Несмотря на развитие современных технологий в медицине, показатели летальности, особенно при деструктивных формах панкреатита, остаются стабильно высокими (70%). Связано это, в первую очередь, с развитием гнойно-септических осложнений панкреонекроза. Лечение острого деструктивного панкреатита осложнено отсутствием общепринятого алгоритма лечебно-диагностических мероприятий.
Острый панкреатит является полиэтиологическим заболеванием. При этом выделяют две основные причины - желчнокаменная болезнь и злоупотребление алкоголем. Большинство авторов считают в 45% случаев холелитиаз причиной развития заболевания, а в 35% наблюдений - алкоголь [2, 3].
Анатомо-функциональная связь панкреатобилиарной системы предрасполагает к частому развитию острого панкреатита при желчнокаменной болезни, холедохолитиазе, стенозе, отеке, спазме или воспалении большого дуоденального сосочка (БДС), дискинезии желчных путей. Главным фактором патогенеза является нарушение оттока панкреатического сока и развитие внутрипротоковой гипертензии [4].
При билиарнозависимом панкреатите развивается билиарно-панкретический рефлюкс. Происходит активация панкреатических ферментов желчью. Далее развивается последовательная цепь патогенетических механизмов некротических изменений в паренхиме поджелудочной железы.
Интересно, что прием алкоголя и его суррогатов может привести к спазму сфинктера Одди с последующим развитием внутрипротоковой гипертензии. Протоковые стенки становятся проницаемыми для ферментов, которые, активируясь, запускают аутолиз клеток железы.
Н.Н. Крылов (2008) утверждает, что в развитии острого билиарного панкреатита имеет значение не только внутрипротоковая гипертензия. Вследствие прекращения поступления желчи и панкреатического сока в двенадцатиперстную кишку повышается уровень циркулирующего холецистокинина. Это повышает стимуляцию ацинарных клеток, ввиду чего у большинства пациентов при остром бмлмарном панкреатите наблюдается быстрый переход от легкого течения панкреатита к среднетяжелому, который, моментально разрешается после купирования острой блокады БДС.
До сих пор спорными остаются вопросы эффективности консервативной терапии, сроков и методов хирургического вмешательства. Появляется все большее количество публикаций о пункционно-дренирующих, эндоскопических методах лечения панкреонекроза.
Сегодня не существует единого мнения об эффективности малоинвазивых методов лечения, оптимальных сроках и вариантов его применения.
"Золотым стандартом" в лечении острой окклюзии БДС считается эндоскопическая папиллосфинктеротомия (ЭПСТ). Но вопрос о вмешательстве на БДС не может считаться окончательно решенным. По статистике после ЭПСТ отмечается 8% осложнений, в том числе до 2% летальных исходов.
Поэтому имеется потребность в модификации и разработке новых эффективных методов устранения протоковой гипертезии с помощью миниинвазивных хирургических технологий лечения острого панкреатита.
Известен способ лечения, описанный и разработанный Мирингофом А.Л. и Антюхиным К.Э., патент №2192200 (Способ высокочастотной эндоскопической папиллосфинктеротомии). Способ осуществляется путем введения через рабочий канал эндоскопа электропапиллотома, содержащего два активных электрода, подключенных к противоположным полюсам источника высокочастотного тока, между которыми в процессе работы располагают крышу папиллы, на которую воздействуют током высокой частоты, отличающийся тем, что дистальной частью электропапиллотома канюлируют большой сосочек двенадцатиперстной кишки, при этом один из его электродов оказывается внутри папиллы, а второй, выполненный подвижным, остается снаружи, с возможностью определения направления папиллосфинктеротомии, которую производят между этими электродами. В результате осуществляется декомпрессия протоковой системы.
Недостатками описанного способа является невозможность выполнения папиллотомии при стриктурах БДС, что является показанием к переходу на трансдуоденальную папиллотомию. Для выполнения этой методики необходима канюляция, а приблизительно в одной трети случаев она не удается. Также высок риск обширного термического повреждения, возникающее при глубоком введении режущей части электрода-струны, что может привести к развитию послеоперационных осложнений.
Наиболее близким техническим решением, выбранным заявителем в качестве ближайшего аналога способа лечения острого панкреатита, является способ антеградной биполярной папиллосфинктеротомии (Канищев Ю.В., Гвоздева А.В. и соавт., патент РФ №2253382). Используют два зонда - электрода. При этом папиллотомный зонд заводят через желчные протоки в двенадцатиперстную кишку. Располагают режущий элемент на 11-часах. Второй игольчатый электрод через двенадцатиперстную кишку подводят к режущему элементу. Между электродами производят рассечение стриктуры большого дуоденального сосочка. В частном случае, при невозможности проведения через сосочек папиллотомического зонда, этим зондом выпячивают стенку сосочка. Подводят к этому месту второй электрод через дуоденоскоп. Осуществляют рассечение тканей БДС, расположенных между электродами в режиме биполярного резания, что позволяет выполнить папиллосфинктеротомию и ликвидировать протоковую гипертензию. Недостатком является то, что способ более сложен технически и требует работы двух бригад хирургов, имеет ограничения в использовании (патология БДС, кроме вклинения камня), высокий риск перфорации и повреждений желчевыводящих протоков за счет недостаточной визуализации операционного поля. Это в свою очередь способствует повышению частоты осложнений и летальности, увеличению количества повторных санационных операций и продолжительности госпитализации.
Задачи:
Увеличить результативность эндоскопической папиллосфинктеротомии у пациентов с острым билиарным панкреатитом:
- сократить частоту осложнений и летальность;
- уменьшить количество повторных санаций и операций;
- снизить продолжительность пребывания больных в стационаре;
- расширить объем применения способа, в том числе при лечении панкреатита любой стадии (фазы) и этиологии.
Сущность изобретения:
Предложен способ лечения острого панкреатита любой стадии (фазы) и этиологии, включающий дуоденоскопический доступ к большому дуоденальному сосочку (БДС) введением эндоскопа, рассечение крыши ампулы БДС игольчатым папиллотомом. Способ отличается тем, что слизисто-подслизистый слой крыши ампулы БДС рассекают от переходной складки до устья, углубляют разрез на 7 мм с условием сохранения мышечного аппарата сфинктера, края разреза раздвигают до полной визуализации операционного поля - обеспечивают вскрытие просвета ампулы БДС, осуществляя декомпрессию протоковой системы поджелудочной железы.
Технический результат:
Способ позволяет применить в срочном порядке неканюляционный способ эндоскопической папиллосфинктеротомии у больных с острым деструктивным панкреатитом любой стадии (фазы) и этиологии, основываясь на факте, что одной из важнейших предпосылок развития острого панкреатита является воспалительный отек зоны большого дуоденального сосочка и, как следствие, нарушение оттока панкреатического сока поджелудочной железы. Данный способ включает дуоденоскопический доступ к большому дуоденальному сосочку (БДС) введением эндоскопа, рассечение крыши ампулы БДС игольчатым папиллотомом и отличается тем, что слизисто-подслизистый слой крыши ампулы БДС рассекают от переходной складки до устья, углубляют разрез на 7 мм с условием сохранения мышечного аппарата сфинктера, края разреза раздвигают до полной визуализации операционного поля - обеспечивают вскрытие просвета ампулы БДС, осуществляя декомпрессию протоковой системы. Использование способа у пациентов с острым деструктивным панкреатитом позволяет экспресс-методом устранить протоковую гипертензию, что в свою очередь сократит поступление ферментов в активной форме в забрюшинную клетчатку из «разгерметизированной» некрозом протоковой системы железы. Это способствует снижению риска развития послеоперационных осложнений, летальности при деструктивных формах, сроков госпитализации, улучшению результатов лечения по сравнению с традиционными операциями, что позволяет рекомендовать такой способ в качестве преимущественного метода лечения данной нозологии.
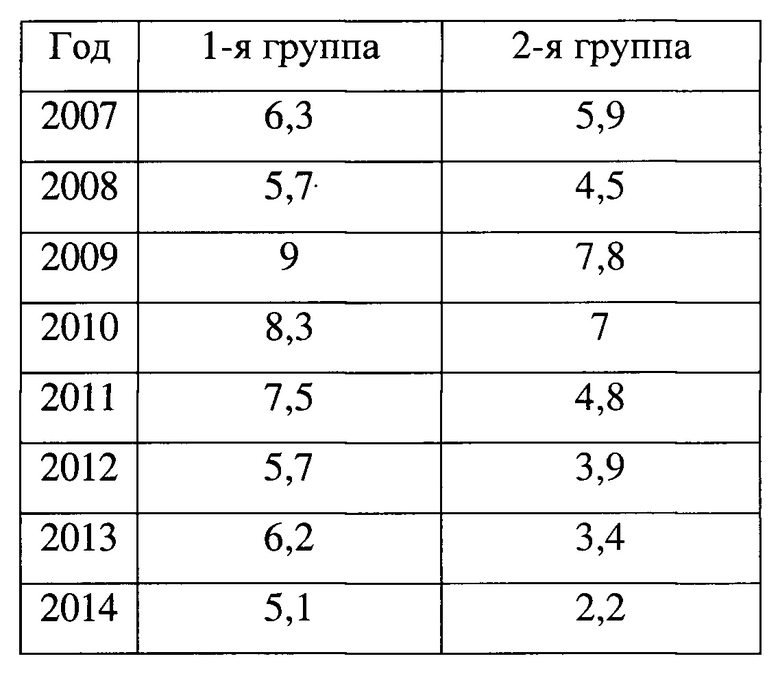
В доказательство достоверности вышеизложенному проведено исследование. За период с 2007 по 2014 гг. в ГБУЗ ККБ №2 выполнено 1102 эндоскопических папиллотомий по поводу острого деструктивного панкреатита. Из них неканюляционным способом (описанным выше) ЭПСТ произведена у 82% (904 больных), а канюляционным - у 18% (198 больных).
Работу осуществляли две группы хирургов (одна группа выполняла ЭПСТ неканюляционным, «послойным» методом, вторая канюляционным).
Проанализировав работу обеих групп по показателю частоты осложнений, количеству одномоментных ЭПСТ, сделан вывод о том, что количество осложнений, полученных при выполнении ЭПСТ, в 1-й группе значительно ниже, чем во второй (табл. 1), а количество одномоментных операций выше при неканюляционной («послойной») ЭПСТ (табл. 2).
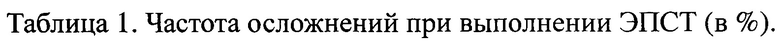
Способ осуществляют следующим образом:
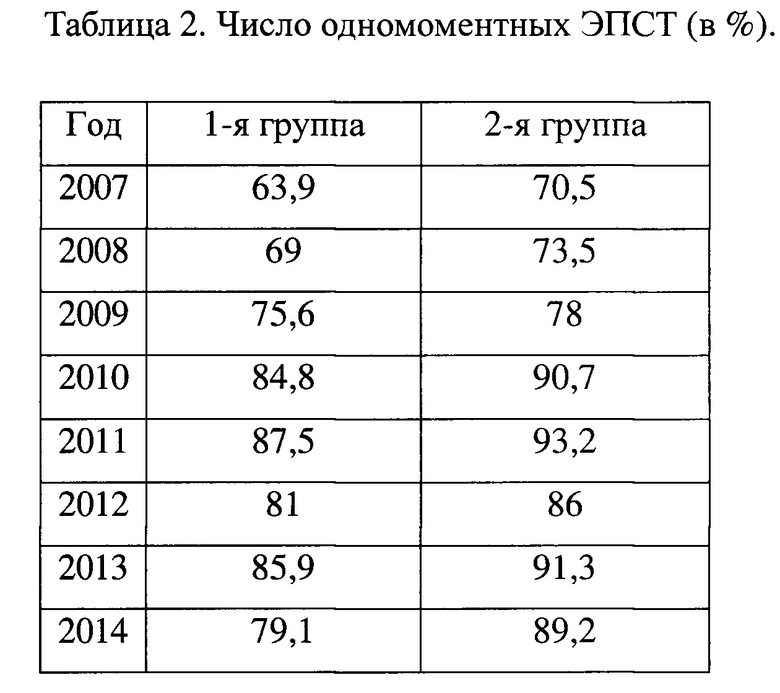
Для лучшего понимания методика ЭПСТ схематично изображена на фиг. 1 - «Неканюляционная эндоскопическая папиллосфинктеротомия», в приложении к заявке на изобретение «Способ лечения острого панкреатита», где 1 - крыша большого дуоденального соска; 2 - слизистая оболочка, 3 - игольчатый электрод, 4 - переходная складка, 5 - устье БДС.
За 30 минут до вмешательства производят премедикацию. Положение больного - лежа на левом боку с заведенной за спину левой рукой. 2% раствором лидокаина выполняют местную анестезию за 5 минут до операции.
Выполняют дуоденоскопический доступ к БДС введением эндоскопа через рот в двенадцатиперстную кишку, затем через эндоскоп заводят боковой игольчатый папиллотом (п. 3, фиг. 1). Папиллотом устанавливают в проекции крыши ампулы БДС (п. 1, фиг. 1). Послойно производят рассечение в режиме «резания» (биполярный режим) электрического тока, постепенно раскрывая крышу ампулы БДС. Слизисто-подслизистый слой крыши ампулы БДС (п. 2, фиг. 1) рассекают по наибольшему расстоянию крыши продольно - от переходной складки (п. 4, фиг. 1) до устья (п. 5, фиг. 1), углубляют разрез на 7 мм с условием сохранения мышечного аппарата сфинктера, края разреза раздвигают до полной визуализации операционного поля, чем обеспечивают вскрытие просвета ампулы БДС. За счет использования неканюляционного способа ЭПСТ отсутствует контакт электрода папиллотома с протоковой системой поджелудочной железы (п. 7, фиг. 1) и общим желчным протоком (п. 6, фиг. 1).
Способ основан на практическом опыте ГБУЗ Краевая клиническая больница №2 Краснодарского края применения малоинвазивного вмешательства, как основного хирургического метода лечения панкреатита.
Пример 1.
Больной О., 45 лет, поступил в хирургическое отделение ГБУЗ ККБ №2 29.02.2017 г. с диагнозом: ЖКБ. Хронический калькулезный холецистит, осложненный острым билиарнозависимым панкреатитом.
Выполнено УЗИ ОБП, по данным которого выявлена желчекаменная болезнь с расширением общего желчного протока. По данным КТ-исследования визуализировано жидкостное скопление сальникой сумки 90 мл, парапанкреатическое образование до 21 мм.
При анализе лабораторных показателей было установлено, что уровень общего билирубина составил 42 мкмоль/л. Амилаза крови повышена до 602 Ед/л.
Эндоскопическое вмешательство выполнили с помощью дуоденоскопа с боковой оптикой «Olympus» неканюляционным способом на глубину 7 мм. За 30 минут до вмешательства производили премедикацию. 2% раствором лидокаина обеспечили местную анестезию за 5 минут до операции. Выполнили дуоденоскопический доступ к БДС введением эндоскопа через рот в двенадцатиперстную кишку, затем через эндоскоп завели боковой игольчатый папиллотом. Папиллотом устанавили в проекции крыши ампулы БДС. Послойно произвели рассечение в режиме «резания» (биполярный режим) электрического тока, постепенно раскрывая крышу ампулы БДС без повреждения мышечного слоя сфинктера. Важно, что разрез провели по наибольшему расстоянию крыши ампулы БДС продольно - от переходной складки до устья, углубляя разрез на 7 мм. При этом за счет сокращения пересекаемых мышечных волокон края разреза раздвигали, что позволило визуализировать все ткани в ране и определить вскрытие просвета ампулы БДС.
Срок вмешательства составил не более 48 часов от начала заболевания (ранняя фаза острого панкреатита).
Клинически у больного постепенно нормализовалась температура тела, купировались признаки эндогенной интоксикации, нормализовались лабораторные данные. 10.05.2017 г. удален один дренаж из забрюшинного пространства, 31.05.2017 г. удален второй дренаж и дренаж из сальниковой сумки. Больной выписан на амбулаторное долечивание в удовлетворительном состоянии. Пациент осмотрен через 1,5 месяца - жалоб не предъявляет.
Пример 2.
Больная Н., 51 год, поступила в хирургическое отделение ГБУЗ ККБ №2 17.05.2017 г. с диагнозом: Алкогольный острый панкреатит.
Выполнено УЗИ ОБП, по данным которого выявлено увеличение размеров поджелудочной железы, нечеткость контуров, наличие свободной жидкости в брюшной полости. По данным КТ-исследования визуализировано жидкостное скопление сальникой сумки - 75 мл, парапанкреатическое образование - до 17 мм.
При анализе лабораторных показателей было установлено, что уровень общего билирубина составил 40 мкмоль/л. Амилаза крови повышена до 532 Ед/л.
Эндоскопическое вмешательство выполняли с помощью дуоденоскопа с боковой оптикой «Olympus» неканюляционным способом на глубину 7 мм. Срок вмешательства составил более 48 часов (25 сутки) от начала заболевания (поздняя фаза септической секвестрации острого панкреатита). При этом канюляция в данном случае была невозможной из-за резкого отека устья БДС. Эндоскопическое вмешательство выполнили с помощью дуоденоскопа с боковой оптикой «Olympus» неканюляционным способом на глубину 7 мм. За 30 минут до вмешательства произвели премедикацию. 2% раствором лидокаина обеспечили местную анестезию за 5 минут до операции. Выполнили дуоденоскопический доступ к БДС введением эндоскопа через рот в двенадцатиперстную кишку, затем через эндоскоп завели боковой игольчатый папиллотом. Папиллотом установили в проекции крыши ампулы БДС. Послойно произвели рассечение в режиме «резания» (биполярный режим) электрического тока, постепенно раскрывая крышу ампулы БДС без повреждения мышечного слоя сфинктера. Важно, что разрез проводили по наибольшему расстоянию крыши ампулы БДС продольно (от переходной складки до устья), углубляя разрез. При этом за счет сокращения пересекаемых мышечных волокон края разреза раздвинули, что позволило визуализировать все ткани в ране и определить вскрытие просвета ампулы БДС.
Параллельно проведено дренирование жидкостных образований (абсцесс) под рентгентелевизионным контролем сначала тонкими дренажами, с последующей заменой их на крупнокалиберные (30F).
В динамике у больной постепенно нормализовалась температура тела, купировались признаки эндогенной интоксикации, нормализовались лабораторные данные (амилаза - 150 Ед/л, С-реактивный белок - 10 мг/л, лейкоциты крови - 10,7×109/л). 16.06.2017 г. удален один дренаж из забрюшинного пространства, 27.06.2017 г. удален второй дренаж и дренаж из сальниковой сумки. Больная выписана на амбулаторное долечивание в удовлетворительном состоянии. Пациентка осмотрена через 1 месяц - жалоб не предъявляет.
Список литературы:
1. Шабунин, А.В. Панкреонекроз диагностика и лечение / А.В. Шабунин, А.В. Араблинский, А.Ю. Лукин. - Москва: «ГЭОТАР-Медиа», 2014. - 89 с.
2. Савельев B.C. Острый панкреатит как проблема ургентной хирургии и интенсивной терапии / Савельев B.C. // Consilium - medicum - 2000 - Т. 2, No. 9. - C. 302-306.
3. Мерзликин H.B. Панкреатит / Мерзликин Н.В. - Москва, ГЭОТАР-Медиа, 2014. - 522 с.
4. Neoptalemos J.P. Fast fact: Diseases of the pancreas and biliary tract / Neoptalemos J.P., Bhutani M.S. - Oxford: Health press, 2006. - 128 p.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ НЕТИПИЧНОЙ ЭНДОСКОПИЧЕСКОЙ ПАПИЛЛОТОМИИ | 2004 |
|
RU2258480C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ПАПИЛЛОСФИНКТЕРОТОМИИ | 2011 |
|
RU2463975C1 |
| СПОСОБ АТИПИЧНОЙ ЛАЗЕРНОЙ ПАПИЛЛОТОМИИ | 2018 |
|
RU2682489C1 |
| СПОСОБ ЛЕЧЕНИЯ ХОЛЕДОХОЛИТИАЗА И СТЕНОЗА БОЛЬШОГО ДУОДЕНАЛЬНОГО СОСОЧКА (БДС) | 2002 |
|
RU2221497C2 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ СФИНКТЕРОСОХРАНЯЮЩЕЙ НЕТИПИЧНОЙ ПАПИЛЛОТОМИИ ПРИ ХОЛЕДОХОЛИТИАЗЕ | 2021 |
|
RU2771260C1 |
| СПОСОБ ПАПИЛЛОСФИНКТЕРОТОМИИ | 2007 |
|
RU2334472C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ПАПИЛЛОСФИНКТЕРОТОМИИ С ЛАПАРОСКОПИЧЕСКИМ ПОСОБИЕМ | 2003 |
|
RU2272595C2 |
| Способ эндоскопического лечения холедохолитиаза и профилактики постманипуляционных осложнений | 2016 |
|
RU2644307C1 |
| СПОСОБ НЕТИПИЧНОЙ ЭНДОСКОПИЧЕСКОЙ ПАПИЛЛОТОМИИ | 2007 |
|
RU2353323C2 |
| СПОСОБ КОМБИНИРОВАННОГО МАЛОИНВАЗИВНОГО ЛЕЧЕНИЯ ХОЛЕДОХОЛИТИАЗА ПРИ АТИПИЧНОМ РАСПОЛОЖЕНИИ БОЛЬШОГО ДУОДЕНАЛЬНОГО СОСКА | 2013 |
|
RU2556574C1 |
Изобретение относится к медицине, а именно к хирургии, и может быть применимо для лечения острого панкреатита любой стадии (фазы) и этиологии. Слизисто-подслизистый слой крыши ампулы БДС рассекают от переходной складки до устья, углубляют разрез на 7 мм с условием сохранения мышечного аппарата сфинктера, края разреза раздвигают до полной визуализации операционного поля - обеспечивают вскрытие просвета ампулы БДС, осуществляя декомпрессию протоковой системы поджелудочной железы. Способ позволяет уменьшить количество повторных санаций и операций. 1 ил., 2 табл.
Способ лечения острого панкреатита любой стадии (фазы) и этиологии, включающий дуоденоскопический доступ к большому дуоденальному сосочку (БДС) введением эндоскопа, рассечение крыши ампулы БДС игольчатым папиллотомом, отличающийся тем, что слизисто-подслизистый слой крыши ампулы БДС рассекают от переходной складки до устья, углубляют разрез на 7 мм с условием сохранения мышечного аппарата сфинктера, края разреза раздвигают до полной визуализации операционного поля - обеспечивают вскрытие просвета ампулы БДС, осуществляя декомпрессию протоковой системы поджелудочной железы.
| МАЕВ И.В | |||
| и др | |||
| Болезни поджелудочной железы | |||
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| М., "Медицина", "Шико", 2008, с.223-224 | |||
| СПОСОБ НЕТИПИЧНОЙ ЭНДОСКОПИЧЕСКОЙ ПАПИЛЛОТОМИИ | 2004 |
|
RU2258480C1 |
| Котелок для обслуживания форсунок для отопления печей | 1926 |
|
SU5969A1 |
| СИНЕЛЬНИКОВ Р.Д | |||
| и др | |||
| Атлас анатомии человека | |||
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| М., "Медицина", 1996, с.94, колонка 1, абзац 2 | |||
| SCHEURER U | |||
| et al | |||
| Acute pancreatitis--ERCP/endoscopic papillotomy (EPT) yes or no? Swiss Surg | |||
| ЩИТОВОЙ ДЛЯ ВОДОЕМОВ ЗАТВОР | 1922 |
|
SU2000A1 |
Авторы
Даты
2019-05-22—Публикация
2018-03-21—Подача