Изобретение относится к области медицины, а именно к хирургии и может быть использовано при хирургическом лечении диастаза прямых мышц живота, в том числе в сочетании со срединными грыжами.
Диастаз прямых мышц живота встречается у 10% населения. При этом нужно отметить, что формирование грыжи белой линии живота диастаз встречается до 15% (Дерюгина М.С. 1997 г., Жебровсикий В.В. 2005 г., Славин Л.Е. с соавторы 2005 г.).
Известные способы ликвидации диастаза прямых мышц живота, как отдельная патология, так же в сочетании со срединными грыжами не вполне удовлетворяют хирургов, в связи с их травматичностью (повреждение прямых мышц живота, вскрытие брюшной полости), а также недостаточно четким формированием белой линии живота с укреплением как передней, так и задней стенок влагалищ прямых мышц живота.
Традиционные способы при выполнении открытых операций имеют свои недостатки:
При одних, при ликвидации диастаза прямых мышц живота рассекается не только кожа, подкожно - жировая клетчатка, апоневроз, а также вскрывается брюшина (Воскресенский П.К. 1929 г)
Другие, формируя новую белую линию, деформируют мышечно-апоневротические структуры передней брюшной стенки (Мартынов 1992 г.)
При третьих, при ликвидации диастаза прямых мышц живота вскрываются влагалища прямых мышц. (Напалков Н.И. 1908 г.).
В последнее время происходит тенденция к выполнению операций с применением эндо-видеохирургической техники и различного вида трансплантантов (Шурыгин С.Н. 2005 г.).
Однако при таких операциях не устраняется диастаз прямых мышц живота, а происходит укрепление растянутого апоневроза составляющую белую линию живота.
Наиболее близким аналогом является прототип, предложенный А.В. Юрасовым (Юрасов А.В. с соав. Вестник экспериментальной и клинической хирургии. 2014. Т. 7. №4. С. 309-314.). Он заключается в следующем: после рассечения кожи и подкожной клетчатки до апоневроза от мечевидного отростка до пупка выделяют грыжевой мешок и грыжевые ворота. Передние стенки влагалищ прямых мышц живота рассекают вдоль внутренних краев на всем протяжении разреза. Прямые мышцы живота мобилизовывают от заднего листка влагалища прямых мышц живота. Задние листки сшивают непрерывным швом с ликвидацией диастаза и одновременно ушивают грыжевые ворота с погружением целого, либо вскрытого грыжевого мешка. В последующем к заднему листку влагалища непрерывным швом по периметру фиксируют сетчатый полипропиленовый протез. Над протезом устанавливают дренаж на 1-2 суток с целью контроля гемостаза. Сшивают между собой непрерывным швом передние листки влагалищ прямых мышц живота. Излишки кожи иссекают. Кожу пупка фиксируют к апоневрозу.
Однако прототип имеет ряд недостатков:
- влияет на подвижность передней брюшной стенки после имплантации сетки, проявляется тугоподвижностью передней брюшной стенки;
- больные проявляют жалобы на ощущение чужеродного тела на передней брюшной стенке;
- изменяется свойство эндопротеза после имплантации. Происходит сморщивание сетчатого эндопротеза, что, несомненно, оказывает отрицательное влияние на отдаленные результаты протезирования;
- происходит образование сером, инфицирования и нагноения в области трансплантата.
Предлагаемое изобретение направлено на улучшение результатов хирургического лечения при диастазах прямых мышц живота.
Указанный технический результат достигается тем, что производят иссечение кожно - подкожного лоскута шириной не более 5 см и рассечение растянутого апоневроза белой линии живота строго по середине диастаза, после чего производят отделение предбрюшинной клетчатки и брюшины от задней стенки влагалищ прямых мышц живота на 4 см от медиальных краев прямых мышц живота, далее трансплантат фиксируют к задней стенке влагалищ прямых мышц живота справа, с последующим отведением листков иммобилизованного апоневроза белой линии живота и фиксацией узловыми швами на переднюю стенку влагалищ прямых мышц живота, с дальнейшим сшиванием непрерывным швом трансплантата к левому краю задней стенки прямой мышцы живота и наложением узловых швов на апоневротические структуры медиальных краев прямых мышц живота, формируя новую белую линию живота.
Предлагаемая сущность изобретения поясняется фиг., где:
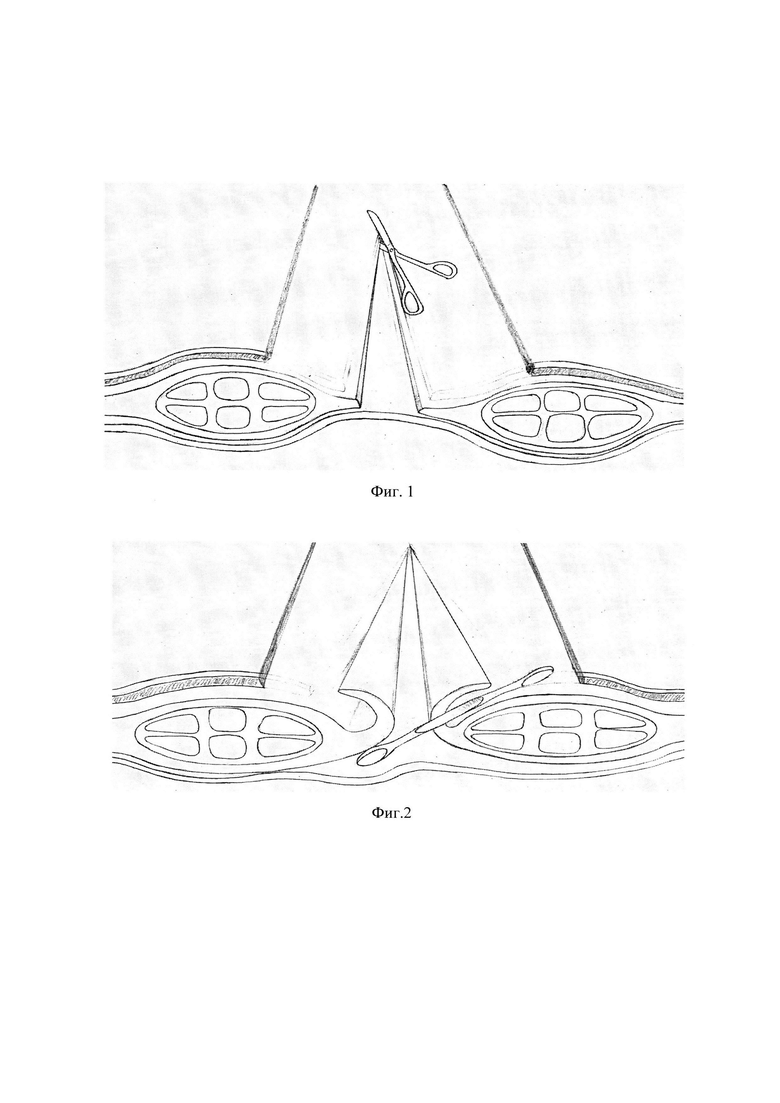
фиг. 1 - Рассечение по середине растянутого апоневроза составляющего белую линию живота;
фиг. 2 - Отделение предбрюшинной клетчатки и брюшины от задних стенок влагалищ прямых мышц живота;
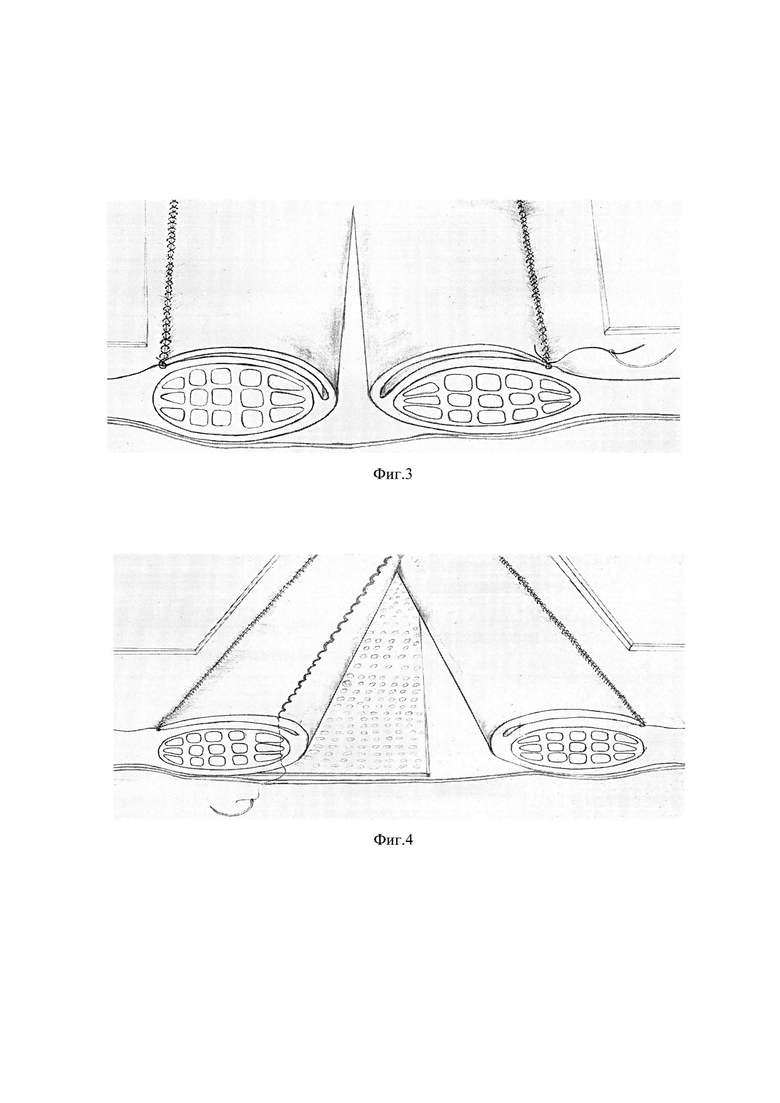
фиг. 3 - Фиксация перфорированного лоскута к задней стенки влагалища прямых мышц живота с одной стороны непрерывным швом;
фиг. 4 - Фиксация узловыми швами свободных краев апоневроза белой линии живота на передние стенки влагалищ прямых мышц живота;
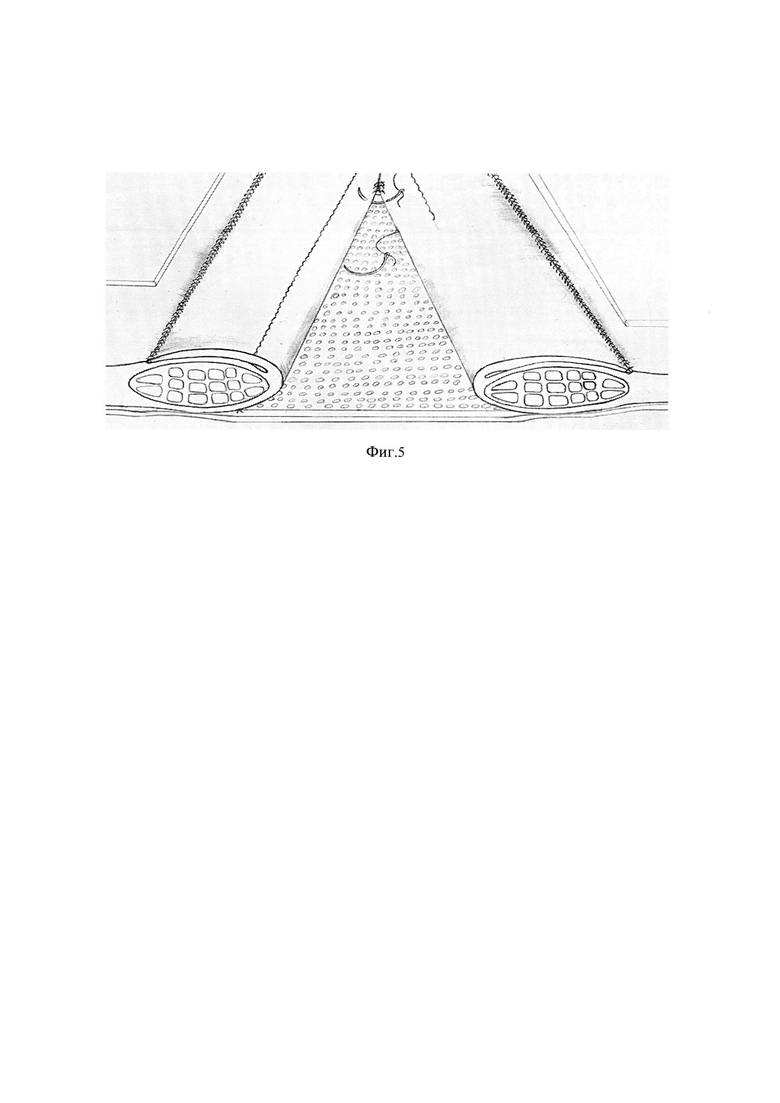
фиг. 5 - Сшивание непрерывным швом трансплантата к противоположному краю задней стенке влагалища прямых мышц живота, с наложением узловых швов на апоневротические структуры медиальных краев прямой мышцы живота;
Предлагаемый способ ликвидации диастаза прямых мышц живота предусматривает формирование новой белой линии живота, с укреплением задней и передней стенок влагалищ прямых мышц живота.
После иссечения кожно-подкожного лоскута, ширина которого не превышает 5 см, и по всей длине диастаза проводят обработку аутодермального трансплантата по методике клиники, суть которой заключается в формировании кожного трансплантата определенной толщины путем его деэпителизации дерматомом с последующей консервацией в приготовленном растворе, содержащем 1 г цефазолина на 50 мл оксигенизированной воды (Патент №2465837 от 10.11.2012). Далее отделяют подкожно-жировую клетчатку от апоневротических структур, составляющих белую линию живота и переднюю стенку влагалищ прямой мышцы живота. После чего оценивают степень диастаза, которая должна быть не меньше 7-10 см. Растянутый апоневроз, составляющий белую линию живота рассекают строго по середине растянутой белой линии живота (см. фиг. 1) по всей длине диастаза. Далее производят отделение предбрюшинной клетчатки от апоневроза до 4 см от медиальных краев прямых мышц живота (см. фиг. 2), обнажая апоневротические структуры составляющие заднюю стенку влагалищ прямых мышц живота. Затем подготовленный аутодермальный деэпителизированный трансплантат после его перфорации на планшете фиксируют непрерывным швом к задней стенке влагалища прямой мышц живота с одной стороны (см. фиг. 3). После отведения листков иммобилизованного апоневроза белой линии живота и фиксации их узловыми швами на переднюю стенку влагалищ прямых мышц живота (см. фиг. 4) производят сшивание другого края свободного аутодермального деэпителизированного трансплантата непрерывным швом к задней стенке влагалища прямых мышц живота с противоположной стороны, одновременно с наложением узловых 2-3 швов апоневротические структуры медиальных краев прямых мышц живота (см. фиг. 5).
При соблюдении последовательности техники операции, аутодермальный деэпителизированный трансплантат при его фиксации плотно прилегает к задней стенке влагалищ прямых мышц живота, не деформируясь.
Укрепление передней стенки производится путем фиксации узловыми швами свободных краев рассеченного растянутого апоневроза белой линии живота.
При такой последовательности формируется новая белая линия живота с укреплением задней и передней стенок влагалищ прямых мышц живота.
Предлагаемый способ апробирован на кафедре общей хирургии ФГБОУ ВО Астраханский ГМУ Минздрава России и МУЗ ГКБ №3 им. С.М. Кирова г. Астрахани.
Ниже приводятся результаты апробации.
Пример 1.
Больной Г. 54 лет, поступил 09.10.2015 г. диагнозом диастаз прямых мышц живота 3-4 ст.Грыжа белой линии живота. При осмотре живота на расстоянии 10 см от мечевидного отростка по белой линии живота имеется грыжевое выпячивание размерами 2,0×3,0 см. свободно вправляется в брюшную полость, так же имеется диастаз прямых мышц живота 3-4 ст.
11.10.2015 года под эндотрахеальным наркозом произведено устранение диастаза прямых мышц и грыжи белой линии живота по предложенному способу.
Под эндотрахеальным наркозом после обработки операционного поля, двумя окаймляющими разрезами иссечена кожа и подкожно жировая клетчатка по всей длине диастаза прямых мышц живота. Препарирована подкожно-жировая клетчатка до 5-7 см от медиальных краев влагалищ прямых мышц живота. Выделен грыжевой мешок с растянутым апоневрозом, составляющий белую линию живота. Диастаз составляет 10 см. Апоневроз рассечен строго по средней линии живота. Грыжевой мешок вскрыт, содержимого нет, перевязан у шейки. После обработки деэпителизированного трансплантата, его консервации в растворе 1 гр. цефозалина и 50 мл. оксигенированной воды произведена отделение предбрюшинной клетчатки от задних стенок влагалищ прямых мышц живота на 4 см от медиальных краев влагалищ прямых мышц живота. Выполнено укрепление задней стенки влагалищ прямых мышц живота и формирование белой линии живота, путем фиксации трансплантата непрерывным швом к задней стенке влагалища прямой мышцы живота с одной стороны и синхронным формированием белой линии, путем наложение узловых швов, которые проходят через апоневротические структуры медиальных краев влагалищ прямых мышц живота и фиксацией непрерывным швом свободного края трансплантата к задней стенке влагалища прямой мышцы живота с противоположной стороны.
Передняя стенка укреплена узловыми швами, путем фиксации растянутого апоневроза белой линии живота. В подкожную клетчатку установлен вакуумный дренаж. Швы на кожу.
Больная активизирована на вторые сутки. Послеоперационный период протекал без осложнений. Дренаж удален на 3 сутки после операции. Выписана в удовлетворительном состоянии на 8-ые сутки. В контрольных осмотрах через 4 месяца, болевых ощущений нет, признаков рецидива нет. Состояние больной удовлетворительное. Жалоб нет. Нагрузки увеличивает.
Пример 2.
Больная К., 57 лет, поступила 18.04. 2015 г. с диагнозом диастаз прямых мышц живота 3 ст.
20.04.2016 года под эндотрахеальным после обработки операционного поля двумя окаймляющими разрезами иссечена кожа с подкожно жировой клетчаткой до 5 см по всей длине диастаза прямых мышц живота. Далее произведена обработка аутодермального деэпителизированного трансплантата и помещен для консервации в раствор, содержащий 1 г цефазолина на 50 мл. оксигенированной воды. Выполнена препаровка подкожно-жировой клетчатки от апоневротических структур, составляющих белую линию живота и переднюю стенку влагалищ прямой мышцы живота до 4 см от медиальных краев прямых мышц живота. Затем растянутый апоневроз рассечен строго по середине растянутой белой линии живота по всей длине диастаза.
Произведено отделение предбрюшинной клетчатки от задней стенки влагалищ прямых мышц живота до 4 см от медиальных краев прямых мышц живота. Затем подготовленный аутодермальный деэпителизированный трансплантат после его перфорации на планшете фиксирован непрерывным швом к задней стенке влагалищ прямых мышц живота с одной стороны. Апоневротические листки рассеченного иммобилизованного апоневроза отведены в разные стороны и фиксированы узловыми швами к передней стенке влагалищ прямых мышц живота. После чего произведено наложение узловых швов по средней линии живота с одномоментной фиксацией трансплантата с противоположной стороны к задней стенке влагалищ прямых мышц живота. В подкожную клетчатку установлен вакуумный дренаж. Швы на кожу.
Больной разрешено вставать на вторые сутки. Послеоперационный период протекал без осложнений. Дренаж удален на 3 сутки после опрерации. Выписана в удовлетворительном состоянии на 7-ые сутки. При контрольных осмотрах через месяц болевых ощущений нет, признаков рецидива нет.
Предлагаемым способом достигается улучшение результатов хирургического лечения, а именно:
- снижение травматичности операции (не вскрывается влагалища прямых мышц живота);
- четким выделением анатомических структур без их повреждения;
- формирование новой белой линии живота с укреплением задней и передней стенок влагалищ прямых мышц живота;
- применение в пластике собственных тканей, в том числе аутодермальный деэпителизированный трансплантант, который эластичен;
- уменьшение болевого эффекта в послеоперационном периоде;
- снижение ранних послеоперационных осложнений;
- улучшение качество жизни пациентов в раннем послеоперационном периоде;
- снижение рецидивов.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРИ ДИАСТАЗАХ ПРЯМЫХ МЫШЦ ЖИВОТА | 2009 |
|
RU2393789C1 |
| Способ ненатяжной пластики рецидивных вентральных грыж | 2020 |
|
RU2739679C1 |
| Способ лечения срединных вентральных грыж | 1988 |
|
SU1657157A1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ ВЕНТРАЛЬНЫХ ГРЫЖАХ СРЕДИННОЙ ЛОКАЛИЗАЦИИ | 2009 |
|
RU2398530C1 |
| СПОСОБ АУТОПЛАСТИКИ БРЮШНОЙ СТЕНКИ ПРИ БОЛЬШИХ ЭПИГАСТРАЛЬНЫХ ГРЫЖАХ ПОСЛЕ ЛАПАРОТОМИЙ ПРИ ПАНКРЕОНЕКРОЗЕ | 2015 |
|
RU2587646C1 |
| Способ пластики передней брюшной стенки при пупочных грыжах с диастазом | 2019 |
|
RU2723730C1 |
| СПОСОБ ЭНДОВИДЕОХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПУПОЧНЫХ ГРЫЖ В СОЧЕТАНИИ С ДИАСТАЗОМ ПРЯМЫХ МЫШЦ ЖИВОТА | 2021 |
|
RU2763835C1 |
| СПОСОБ ВЫБОРА ОПТИМАЛЬНОГО ВАРИАНТА ПЛАСТИКИ ПРИ ОПЕРАТИВНОМ ЛЕЧЕНИИ СРЕДИННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2011 |
|
RU2469660C1 |
| Способ хирургического лечения послеоперационных и рецидивных вентральных грыж | 2018 |
|
RU2685682C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДИАСТАЗА ПРЯМЫХ МЫШЦ ЖИВОТА И СРЕДИННЫХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ И ИХ СОЧЕТАНИЯ | 2008 |
|
RU2410041C2 |
Изобретение относится к медицине, а именно к хирургии, и может быть применимо для ликвидации диастаза прямых мышц живота. Производят иссечение кожно-подкожного лоскута шириной не более 5 см и рассечение растянутого апоневроза белой линии живота строго по середине диастаза. Производят отделение предбрюшинной клетчатки и брюшины от задней стенки влагалищ прямых мышц живота на 4 см от медиальных краев прямых мышц живота. Фиксируют аутодермальный деэпителизированный трансплантат к задней стенке влагалищ прямых мышц живота с одной стороны, с последующим отведением листков иммобилизованного апоневроза белой линии живота и фиксацией узловыми швами на переднюю стенку влагалищ прямых мышц живота, с дальнейшим сшиванием непрерывным швом аутодермального деэпителизированного трансплантата к задней стенке влагалища прямой мышцы живота с противоположной стороны и наложением узловых швов на апоневротические структуры медиальных краев прямых мышц живота, формируя новую белую линию живота. Способ позволяет уменьшить травматичность, улучшить качество жизни пациентов в раннем послеоперационном периоде, уменьшить риск рецидива. 2 пр., 5 ил.
Способ ликвидации диастаза прямых мышц живота путем рассечения кожи и подкожно-жировой клетчатки до апоневроза от мечевидного отростка до пупка, с выделением грыжевого мешка и грыжевых ворот, отличающийся тем, что производят иссечение кожно-подкожного лоскута шириной не более 5 см и рассечение растянутого апоневроза белой линии живота строго по середине диастаза, после чего производят отделение предбрюшинной клетчатки и брюшины от задней стенки влагалищ прямых мышц живота на 4 см от медиальных краев прямых мышц живота, далее аутодермальный деэпителизированный трансплантат фиксируют к задней стенке влагалищ прямых мышц живота с одной стороны, с последующим отведением листков иммобилизованного апоневроза белой линии живота и фиксацией узловыми швами на переднюю стенку влагалищ прямых мышц живота, с дальнейшим сшиванием непрерывным швом аутодермального деэпителизированного трансплантата к задней стенке влагалища прямой мышцы живота с противоположной стороны и наложением узловых швов на апоневротические структуры медиальных краев прямых мышц живота, формируя новую белую линию живота.
| Способ хирургической коррекции при диастазах прямых мышц живота 1-2 степени | 2017 |
|
RU2655519C1 |
| Автоматический электромагнитный ограничитель силы тока, потребляемого в электрической цепи | 1924 |
|
SU2161A1 |
| ЮРАСОВ А.В | |||
| и др | |||
| Отдалённые результаты оперативного лечения больных с пупочными грыжами и диастазом прямых мышц живота | |||
| Вестник экспериментальной и клинической хирургии | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| MARTIS G | |||
| et al | |||
| Incarcerated and eventrated abdominal wall hernia reconstruction with autologous double-layer dermal graft in the field of purulent peritonitis-A case report | |||
| Int J Surg Case Rep | |||
| Автомобиль-сани, движущиеся на полозьях посредством устанавливающихся по высоте колес с шинами | 1924 |
|
SU2017A1 |
| Печь-кухня, могущая работать, как самостоятельно, так и в комбинации с разного рода нагревательными приборами | 1921 |
|
SU10A1 |
| Токарный резец | 1924 |
|
SU2016A1 |
Авторы
Даты
2019-06-28—Публикация
2018-07-11—Подача