Область техники:
Изобретение относится к медицине, а именно к хирургии, и может использоваться для хирургического лечения больных с заболеваниями щитовидной железы, в частности при закрытии раны, а также при всех заболеваниях органов головы и шеи, при хирургическом лечении которых необходимо получить отличный косметический результат с минимально заметным послеоперационным рубцом.
Уровень техники:
Среди населения многих стран узловые образования щитовидной железы (ЩЖ) широко распространены. Узлы ЩЖ размером 1 см и более при УЗИ могут выявляться у 27% взрослого населения [Семенов А.А. Влияние малых доз ионизирующего облучения на структуру хирургической патологии щитовидной железы в регионе легкого йододефицита. Дисс… канд. мед. наук / СПб., 2010, 161 с.]. Среди жителей на территории, подвергшейся выпадению радиоактивных осадков, частота опухолевидных образований ЩЖ может достигать 57% [Черников Р.А., Воробьев С.Л., Слепцов И.В., Семенов А.А. и др. Эпидемиология, методы выявления, диагностическая тактика клиническая и экспериментальная тиреоидология / 2013, том 9, №2]. Большинство узлов ЩЖ являются доброкачественными [Петров В.Г. Оптимизация оказания медицинской помощи пациентам с узловым зобом в регионе легкого йодного дефицита: дис. д-ра мед. наук. Челябинск, 2008]. Однако только в России ежегодно диагностируется около 10 тыс. впервые выявленных случаев рака ЩЖ, что составляет 1,9% всех новых злокачественных опухолей (0,6% у мужчин; 2,9% у женщин). С 2002 по 2012 гг. по динамике роста показателей заболеваемости населения России прирост рака ЩЖ составил 20%. Ежегодные показатели заболеваемости могут варьироваться в зависимости от географического района, возраста и пола. С поправкой на возраст ежегодная заболеваемость (с 2002 по 2012 гг.) в России составляет 62 новых случаев на миллион с более высоким уровнем заболеваемости у женщин (97/млн), чем у мужчин (20/млн). У детей в возрасте до 15 лет также отмечен рост заболеваемости рака ЩЖ. Ежегодная заболеваемость в этой группе населения составляет от 0,2 до 4 случаев на миллион [Каприн А.Д., Старинский В.В., Петрова Г.В. Состояние онкологической помощи населению России в 2012 году, М.: ФГБУ «МНИОИ им. П.А. Герцена» Минздрава России, 2013, 232 с.]. Это придает данной проблеме огромное социальное значение.
Основной метод лечения больных с доброкачественными и злокачественными образованиями ЩЖ - хирургический [Дедов И.И., Кузнецова Н.С., Мельниченко Г.А. Эндокринная хирургия 2011]. В настоящее время в хирургии ЩЖ активно развиваются и применяются минимально-инвазивные технологии, в том числе эндоскопические, основной целью которых является улучшение косметического эффекта оперативного вмешательства [Lee K.Е, Choi J.Y., Youn Y.K. Bilateral axillo-breast approach robotic thyroidectomy / Surg Laparosc Endosc Percutan Tech, 2011; 21(230): 6; Bakkar S., Materazzi G., Biricotti M., Napoli L.De, Conte M., Galleri D., Aghababyan A., Miccoli P. Minimally invasive video-assisted thyroidectomy (MIVAT) from A to Z / Surgery Today. 2015: 1-5]. Разработано множество методик, при которых уменьшается разрез или происходит его перемещение на менее видимые части тела [Долидзе Д.Д., Мумладзе Р.Б., Варданян А.В., Лебединский И.Н. Улучшения косметического эффекта операций на щитовидной железе при шейном доступе/ Альманах института хирургии им. А.В. Вишневского, №1, 2017, стр. 1404]. Минимально-инвазивные тиреоидэктомии могут выполняться как без использования (срединный или боковой мини-доступ), так и с использованием эндоскопа (видеоассистированные, либо экстрацервикальные подходы). Однако улучшая косметический эффект вмешательства данные способы не всегда способствуют уменьшению хирургической травмы, а сама техника выполнения ставит под сомнение безопасность, а также достижение рекомендуемого объема хирургического вмешательства. Следует также отметить, что после минимально-инвазивных операций на шее и на других частях тела остаются послеоперационные рубцы, создающие дискомфорт у пациентов указанной категории. В связи с этим наилучшим при различных заболеваниях щитовидной железы может считаться современный традиционный способ хирургического вмешательства из шейного доступа с прецизионным закрытием операционной раны под контролем увеличительной техники.
Аналоги:
Известен способ ушивания кожной раны, включающий проведение лигатуры через средний слой дермы противоположных краев раны и ее фиксацию, отличающийся тем, что лигатуру вводят со стороны гиподермы одного края раны, проводят петлеобразно через средний слой дермы и выводят в гиподерму этого же края раны, затем лигатуру петлеобразно проводят через средний слой дермы обоих краев раны и выводят ее в гиподерму другого края раны, после чего лигатуру проводят петлеобразно через средний слой дермы и выводят в гиподерму этого же края раны (патент RU 2255671).
Существует способ наложения адаптирующего непрерывного шва кожной раны, включающий проведение нити в дерме и подкожной клетчатке обоих краев раны, фиксацию концов нити, отличающийся тем, что производят вкол иглы в дерму края раны с выколом на кожу на расстоянии 2-3 мм от края, далее прокалывают кожу на расстоянии 1 см от выкола, формируя накожную часть шва, выводят иглу в рану через подкожную клетчатку, продолжают шов на подкожной клетчатке противоположной стороны, иглу выводят интрадермально, последовательно повторяют этап формирования шва до полного закрытия раны (патент RU 2192793).
Также применяется способ наложения непрерывного внутрикожного шва, включающий последовательное проведение иглы внутрикожно, параллельно кожной поверхности, на одинаковой высоте, захватывая при каждом стежке одинаковое количество тканей, отличающийся тем, что место вкола иглы на одной стороне смещают кзади относительно места ее выкола на противоположном крае раны на 1/2 длины внутрикожного стежка, частично перекрывая предыдущий внутрикожный стежок с образованием внутрикожной петли (патент RU 2352271).
К недостаткам этих способов следует отнести то, что на месте проведения операции формируется заметный послеоперационный рубец, что в условиях видимых частей тела имеет особенно важное значение. Для образования минимально выделяющегося рубца (кроме келоидных) важно максимально щадящее отношение к краям раны во время вмешательства и точное их сопоставление в конце операции. Для достижения последнего необходимо использование способа зашивания раны с минимальным нарушением трофики кожи при применении увеличительных приборов и прецизионного подхода. Также, большое значение для формирования минимально заметного рубца имеет тщательный гемостаз и адекватное атравматичное дренирование раны через отдельные микроотверстия на уровне боковых поверхностей шеи. (http://www.tecrussia.ru/plastica/3150-stadii-formirovaniya-rubca.html).
Задача изобретения:
Задачей изобретения является достижение отличного косметического результата с получением минимально заметного кожного послеоперационного рубца.
Поставленная задача решается благодаря тому, что в способе ушивания операционной раны при хирургическом лечении больных с различными заболеваниями щитовидной железы, включающем строгое послойное закрытие хирургического доступа (выполненного по линиям Лангера и защищенного латексно-марлевым обкладом /патент RU 2638435/) с дренированием операционной области через дополнительные боковые кожные отверстия, наложение прецизионного самоадаптирующегося непрерывного внутрикожного шва параллельно кожной поверхности, предусматриваются следующие отличия: ушивание раны проходит под увеличением (2,5-20 кратным) стык в стык со вколом атравматичной иглы с нитью (не толще USP 6/0 (диаметром 0,07-0,09 мм)) на уровне дермы (0,5 мм от поверхности кожи) глубиной в 0,3-0,5 мм, с шагом в 4 мм, с возвращением на 1 мм при каждом последующем шаге, использованием адаптирующих узловых швов с минимальным натяжением.
Сущность предложенного способа:
Сущность предложенного способа заключается в следующем: у больных с различной тиреоидной патологией после удаления или резекции щитовидной железы на этапе зашивания раны, для получения максимального косметического эффекта важным является полное восстановление мышечно-фасциального каркаса, послойное закрытие раны, использование увеличительных приборов и методики самоадаптирующегося непрерывного кожного шва. Для этого сопоставляются разведенные (непересеченные см. Изобретение №2616763) грудино-щитовидные и грудино-подъязычные мышцы шеи (первый из них зашивается узловыми швами, второй - непрерывным матрацным швом атравматичной иглой с рассасывающейся нитью. Отдельными узловыми швами сопоставляют фасциальные края. На подкожную клетчатку накладывают вворачивающиеся узловые швы.
Для правильного наложения непрерывного внутрикожного самоадаптирующегося прецизионного косметического шва в первую очередь накладывают редкие временные узловые швы для восстановления исходного расположения краев раны. Последние снимаются по ходу наложения основного шва. Далее под увеличением в 2,5-20 раз вкол иглы выполняют на расстоянии 1 см от края разреза - угла раны. Выкол производят у края кожной раны в самой латеральной точке глубиной 0,3-0,5 мм от поверхности кожи на уровне верхнего сосочкового слоя дермы, представленного рыхлой волокнистой соединительной тканью. Края кожи отводят не захватывая пинцетом микрохирургическим зубчатым крючком. В дерме верхнего края кожи с отступом в 3 мм от угла раны на расстоянии 0,3-0,5 мм от поверхности выполняют вкол иглы на глубине 0,3-0,5 мм. Ход иглы с нитью должен быть параллельно краю разреза с выколом через 4 мм. После этого осуществляют вкол в дерму противоположной стороны кожной раны, возвращаясь на 1 мм назад к началу кожного шва. Ход иглы также должен быть параллелен краю разреза. Глубина траектории - 03,-0,5 мм. Выкол производится также через 4 мм на расстоянии 0,5 мм от поверхности кожи, и следующий вкол - на верхнем крае раны в 2 мм от предыдущего выкола. Продолжая, последовательно повторяют этапы формирования шва до полного закрытия раны. Таким образом, ушивание раны проходит под 2,5-20-кратным увеличением, стык в стык нитью не более USP 6/0 на глубине 0,3-0,5 мм и шагом в 4 мм с возвращением на 1 мм при каждом последующем вколе (Фиг. 5). Последний выкол из кожной раны производят на расстоянии 1 см от угла раны, нить не завязывается в узел, а фиксируется пластырем. Для получения максимально точного сопоставления краев раны нить не натягивают сильно, дают возможность краям раны принять изначальное положение без искривления линии разреза. Для этого выполняют поглаживающие движения зондом Кохера по линии шва. В таком состоянии нить фиксируют пластырем, а кожные края - адаптирующими швами с одним двойным легко снимающимся узлом без натяжения через 0,5-1 см (одна нить узла отрезается у основания для легкого снятия подтягиванием в последующем) (Фиг. 6). Непрерывный шов снимают на 4-5 сутки или оставляют в ране после отсечения краев, а узловые швы - через сутки. При этом кожные края остаются фиксированными в изначальном положении.
Изобретение позволяет получить минимально заметный рубец с отличным косметическим эффектом.
Краткое описание чертежей:
Фиг. 1 Вид передней поверхности шеи сразу после тиреоидэктомии с центральной лимфодиссекцией по поводу рака ЩЖ.
Фиг. 2 Вид передней поверхности шеи сразу после тиреоидэктомии по поводу диффузного токсического зоба V степени по Николаеву.
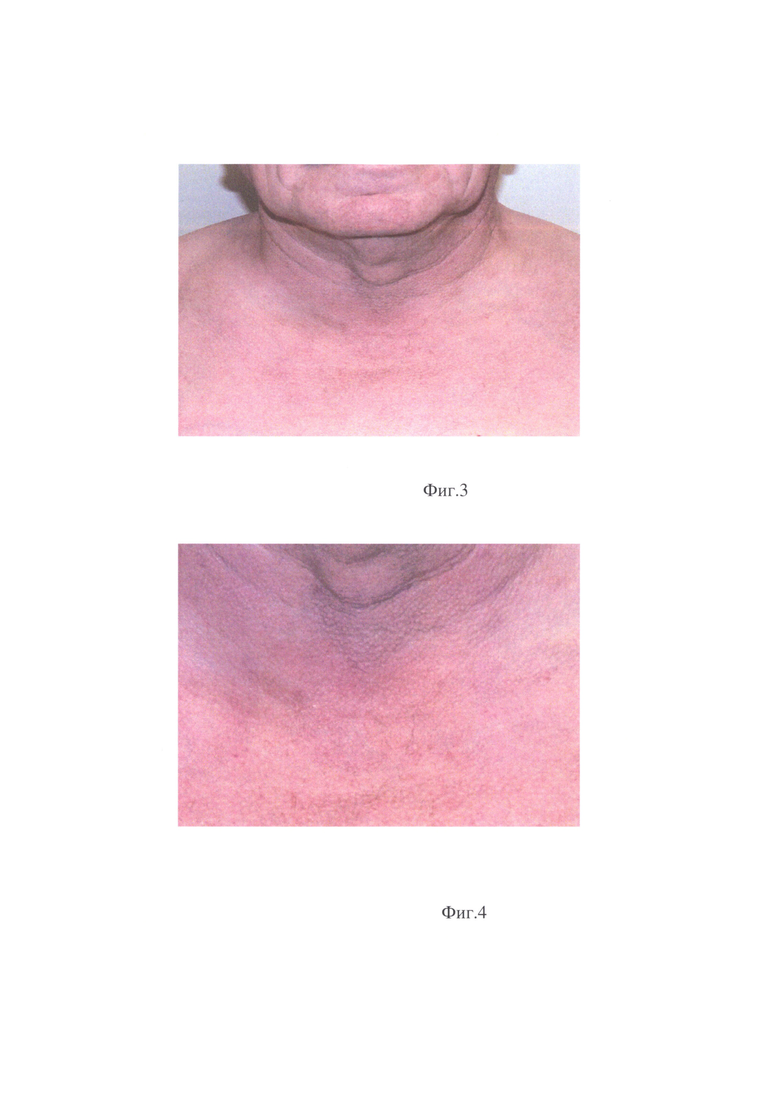
Фиг. 3 Вид передней поверхности шеи через 4 месяца после тиреоидэктомии по поводу многоузлового зоба IV степени по Николаеву.
Фиг. 4 Вид передней поверхности шеи через 4 месяца после тиреоидэктомии по поводу многоузлового зоба IV степени по Николаеву (изображение с увеличением).
Фиг. 5 Изображение способа наложения непрерывного внутрикожного самоадаптирующегося прецизионного косметического шва.
Фиг. 6 Изображение адаптирующих швов с одним двойным легкоснимающимся узлом.
Возможность осуществления заявляемого изобретения показана следующим примером:
Больная А, 45 лет, оперирована по поводу папиллярного рака щитовидной железы с распространенностью процесса T2N1aM0. Выполнена тиреоидэктомия с центральной лимфодиссекцией. Длина операционной раны - 5 см. Мобилизованные грудино-щитовидные и грудино-подъязычные мышцы сшиты в продольном направлении. Первый из них зашит узловыми швами, второй - непрерывным матрацным швом атравматичной иглой с рассасывающейся нитью. Отдельными узловыми швами сопоставлены фасциальные края. На подкожную клетчатку наложены вворачивающиеся узловые швы. Для правильного наложения непрерывного внутрикожного самоадаптирующегося прецизионного косметического шва в первую очередь были наложены редкие временные узловые швы для восстановления расположения краев раны. Основной шов выполнен под увеличением в 4 раза стык в стык нитью USP 6/0 на глубине 0,5 мм. Первый вкол иглы произведен на расстоянии 1 см от края разреза - угла раны. Выкол - у края кожной раны в самой латеральной точке глубиной 0,5 мм от поверхности кожи на уровне верхнего сосочкого слоя дермы. Края кожи отведены микрохирургическим зубчатым крючком не захватывая пинцетом. В дерме верхнего края кожи с отступом в 3 мм от угла раны на расстоянии 0,5 мм от поверхности выполнен вкол иглы на глубине 0,3-0,5 мм шагом в 4 мм параллельно краю разреза. После этого осуществлялся вкол в противоположной стороне кожной раны на той же глубине, возвращаясь на 1 мм назад к началу кожного шва. Ход иглы также был параллелен краю разреза. Глубина траектории - 03,-0,5 мм. Выкол произведен также через 4 мм на расстоянии 0,5 мм от поверхности кожи, и следующий вкол - на верхнем крае раны в 2 мм от предыдущего выкола. Далее последовательно повторяли этапы формирования шва до полного закрытия раны. Последний выкол из кожной раны произведен на расстоянии 1 см от угла раны. Нить не натягивалась сильно и не завязывалась в узел, поглаживающими движениями зондом Кохера по линии шва края раны приняли изначальное положение без искривления линии разреза. В конце нить фиксировалась пластырем, а кожные края - адаптирующими швами с одним двойным легко снимающимся узлом без натяжения через 1 см. Одна нить узла отрезалась у основания для легкого снятия подтягиванием в последующем. Непрерывный шов не снимался, края отсечены на 4 сутки, а узловые швы удалены через сутки.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННОГО ГИПОПАРАТИРЕОЗА ПОСЛЕ ОПЕРАТИВНОГО ВМЕШАТЕЛЬСТВА У БОЛЬНЫХ С ВТОРИЧНЫМ ГИПЕРПАРАТИРЕОЗОМ | 2023 |
|
RU2817205C1 |
| Способ шейной лимфодиссекции при раке щитовидной железы | 2019 |
|
RU2744153C2 |
| Способ выполнения одномоментного закрытия кожной раны косметическим хирургическим швом | 2019 |
|
RU2721881C1 |
| Способ косметического ушивания послеоперационной раны | 2022 |
|
RU2792244C1 |
| СПОСОБ НАЛОЖЕНИЯ АДАПТИРУЮЩЕГО НЕПРЕРЫВНОГО ШВА КОЖНОЙ РАНЫ | 2000 |
|
RU2192793C2 |
| СПОСОБ УШИВАНИЯ ПОСЛЕОПЕРАЦИОННОЙ РАНЫ ПОСЛЕ ЛАПАРОТОМИИ | 2004 |
|
RU2268009C1 |
| СПОСОБ ИНТРАДЕРМАЛЬНОГО АДАПТИРУЮЩЕГО КОЖНОГО ШВА | 2020 |
|
RU2748129C2 |
| Способ наложения внутрикожного Q-образного косметического шва | 2017 |
|
RU2661800C1 |
| СПОСОБ НАЛОЖЕНИЯ КОЖНОГО ШВА | 2011 |
|
RU2454955C1 |
| СПОСОБ НАЛОЖЕНИЯ НЕПРЕРЫВНОГО ВНУТРИКОЖНОГО ШВА ПО ВЛАСОВУ М.В. | 2007 |
|
RU2352271C1 |


Изобретение относится к медицине, а именно к хирургии, и может быть применимо для прецизионного ушивания операционной раны при хирургическом лечении больных с различными заболеваниями щитовидной железы. Ушивание раны проводят под 2,5-20-кратным увеличением стык в стык со вколом атравматичной иглой с нитью не толще USP 6/0 на уровне верхнего слоя дермы - 0,3-0,5 мм от поверхности кожи, глубиной в 0,3-0,5 мм, с шагом в 4 мм, с возвращением на 1 мм при каждом последующем вколе, используют дополнительные адаптирующие легкоснимающиеся узловые швы с минимальным натяжением. Способ позволяет улучшить косметический результат. 6 ил.
Способ прецизионного ушивания операционной раны при хирургическом лечении больных с различными заболеваниями щитовидной железы, включающий строгое послойное закрытие хирургического доступа с дренированием операционной области через дополнительные боковые кожные микроотверстия, наложение самоадаптирующегося непрерывного внутрикожного шва параллельно кожной поверхности, отличающийся тем, что ушивание раны проходит под 2,5-20-кратным увеличением стык в стык со вколом атравматичной иглой с нитью не толще USP 6/0 на уровне верхнего слоя дермы - 0,3-0,5 мм от поверхности кожи, глубиной в 0,3-0,5 мм, с шагом в 4 мм, с возвращением на 1 мм при каждом последующем вколе, использованием дополнительных адаптирующих легкоснимающихся узловых швов с минимальным натяжением.
| СПОСОБ НАЛОЖЕНИЯ НЕПРЕРЫВНОГО ВНУТРИКОЖНОГО ШВА ПО ВЛАСОВУ М.В. | 2007 |
|
RU2352271C1 |
| Ограничитель электрического тока | 1927 |
|
SU12243A1 |
| СЕМЕНОВ Г.М | |||
| и др | |||
| Хирургический шов | |||
| СПб, Питер, 2013, с.69-70 | |||
| BUTTRICK S.S | |||
| et al | |||
| Intradermal Scalp Closure Using Barbed Suture in Cranial Tumor Surgeries: A Technical Note | |||
| Oper Neurosurg (Hagerstown) | |||
| Способ получения цианистых соединений | 1924 |
|
SU2018A1 |
Авторы
Даты
2019-09-09—Публикация
2018-09-14—Подача