Изобретение относится к медицине, а именно к гнойной хирургии, и может быть использовано при хирургическом лечении больных с флегмоной мягких тканей верхней конечности на стадии послеоперационной хирургической реабилитации.
Известно, что объем оперативного вмешательства при флегмоне мягких тканей, в частности, верхней конечности зависит от локализации и степени выраженности воспалительного процесса и наличия гнойных затеков. Операция включает в себя вскрытие гнойного очага, иссечение и удаление некротических тканей и гноя, раскрытие острым путем всех гнойных затеков и создание единой полости, обработка полости антисептиком и установление дренажей. После операции проводят перевязки с мазевыми основами (Винник Ю.С., Маркелова Н.М., Тюрюмин B.C. Современные методы лечения гнойных ран // Сибирское медицинское обозрение - 2013. - №1. - С. 18-24.).
Основным недостатком всех способов лечения флегмон мягких тканей является то, что заживление послеоперационной раны, особенно при обширных ее размерах, 50 см2 и более, происходит по типу вторичного натяжения. Это пролонгирует сроки послеоперационного периода, требует ежедневных перевязок и в ряде случаев (от 20 до 30%) завершается формированием грубого, гипертрофического рубца (Алексеева Н.Т., Никитюк Д.В. Использование воздействия различных методов лечения гнойных ран на формирование рубца // Вестник экспериментальной и клинической хирургии - 2013. - №4. - С. 418-424.).
Не исключаются гнойные осложнения с последующим снятием швов и ведением открытой гнойной раны. Как правило, сроки лечения таких больных колеблются от 3,0 до 6,0 месяцев. На сокращение сроков хирургической реабилитации больных с гнойно-воспалительными процессами мягких тканей направлен научный поиск хирургов (Адамян А.А. Современные средства местного лечения ран, стимулирующих репаративные процессы // Хирургия - 1990. - №6. - С. 57-59.)
Проведенное изучение патентной и научно-исследовательской литературы позволило выявить ряд способов пластического закрытия дефектов тканей верхней конечности после хирургического лечения флегмоны данной локализации.
Известен способ пластики дефектов мягких тканей области верхней конечности несвободным лоскутом большого сальника. (Либерманн-Мефферт Д. Большой сальник // М.: Медицина. - 1989. - 336 с.). Недостатком способа является то, что выкраивание лоскута большого сальника требует выполнение лапаротомии, что несомненно является дополнительной травмой для больных. Кроме того, лоскут возможно использовать для закрытия дефектов только в границах средней и верхней трети области предплечья. Способ связан с ограничением движений в верхней конечности из-за малых размеров питающей ножки большого сальника.
Известен способ пластики раневого дефекта, предложенный Рубановым Л.Н. с соавт. (Рубанов Л.Н., Ярец О.Н. Аутодермопластика в лечении хронических ран: критерии эффективности подготовки к пластическому закрытию и прогнозирование результатов // Хирургия, Восточная Европа - 2016. - №3. - С. 455-468.). Авторы выполняли аутодермопластику свободным лоскутом, толщиной 0,3-0,4 см., который брался с соседних участков травмированной области. Недостатком способа является то, что жизнеспособность свободных кожных трансплантатов зависит от состояния васкуляризации окружающих тканей зоны пластики и имунной системы всего организма. Трансплантат требует медикаментозной защиты. Имеется риск развития гнойных осложнений в послеоперационном периоде на месте забора трансплантата.
Известны способы закрытия раневых дефектов верхней конечности путем пластики простыми и сложными трансплантатами с использованием микрохирургической техники (Трицюк А.А. Реконструктивно-восстановительная операция в лечении минно-взрывных ранений // Аналы пластической, реконструктивной и эстетической хирургии - 2002 - №4 - С. 43-44.) Недостатки способа заключаются в его интраоперационных осложнениях, связанных с тромбозом (у 20-30% больных) на месте сосудистого шва. Длительность операции доходит до 5-6 часов. Требуется послеоперационная консервативная терапия по защите трансплантата.
Прототипом настоящего изобретения является способ, описанный А.А. Даниловым с соавт. (Данилов А.А., Куценко П.И., Малена П.В. Способ пластики дефекта предплечья // патент №1688859. Опубл. 7.11.91. Бюл. №41) Авторы предлагают выделять длинную ладонную мышцу, перемещать ее на центр дефекта фасции предплечья, и осуществлять пластику дефекта. При этом проксимальный край дефекта фасции предплечья соединяют с длинной ладонной мышцей в поперечном направлении, остальную часть - в продольном.
При осуществлении этого способа имеются следующие недостатки:
1. Из всех мышц предплечья длинная ладонная мышца имеет небольшую мышечную часть и длинное сухожилие. Последнее не имеет хорошей васкуляризации, чтобы являться источником реваскуляризации зоны пластики (В.В. Кованов, А.А. Травин. Хирургическая анатомия верхней конечности М 1965. - 598 с.).
2. Способ предназначен для пластики дефекта фасции при лечении контрактур кисти.
3. Способ не предусматривает послойного закрытия дефектов тканей: кожа, подкожная клетчатка, фасция и мышца, т.к. трансплантат представляет собой только фасциально-сухожильную часть длинной ладонной мышцы.
4. Способ не предусматривает различий в технике операции в зависимости от зоны локализации раневого дефекта в области верхней конечности.
Задачей изобретения является предупреждение послеоперационных осложнений и повышение надежности пластики послераневых дефектов верхней конечности при лечении флегмон мягких тканей.
Поставленная цель достигается тем, что выкраивают кожно-подкожно-фасциально-мышечный трансплантат на основе плечелучевой мышцы включающий дистальный конец мышцы с расположенной над ним кожно-подкожно-фасциальной пластинкой по форме, идентичной форме раневого дефекта области верхней конечности, производят выделение проксимального конца мышцы с оставлением интактной сосудисто-нервной ножки, отсекают мышцу от места прикрепления к латеральному краю плечевой кости, далее трансплантат разворачивают во фронтальной плоскости в области сосудисто-нервной ножки под углом 30-40° при пластике дефекта задней поверхности области предплечья; под углом 45-60° при пластике дефекта передней поверхности области предплечья; под углом 80-90° при пластике дефекта передней поверхности области плеча; под углом 100-110° при пластике дефекта задней поверхности области плеча и дистальный конец через подкожный тоннель подводят к дефекту тканей в области верхней конечности, осуществляют послойную фиксацию.
Технический результат - повышение эффективности лечения больных с флегмоной мягких тканей верхней конечности, за счет закрытия раневого дефекта любой локализации, купирования воспаления и реваскуляризация зоны пластики.
Данный технический результат достигается за счет использования кожно-подкожно-фасциально-мышечного трансплантата на основе плечелучевой мышцы, выкроенного с учетом формы послеоперационной раны для ликвидации раневого дефекта разной локализации при хирургическом лечении флегмоны верхней конечности.
Заявляемая методика позволяет формировать трансплантат, который включает все составные части поврежденного сегмента верхней конечности (кожа, подкожная клетчатка, фасция, мышца). При этом полностью исключается нарушение кровообращения и иннервации трансплантата, он сохраняет свою сосудисто-нервную ножку. Исключается ее натяжение и перегиб за счет полного отсечения трансплантата в проксимальном и дистальном отделе от мест прикрепления к кости. В зоне дефекта послойно восстанавливаются все составные части области: кожа, подкожная клетчатка и фасция, в то время как мышечная часть лоскута фиксируется только к краям прилежащих к раневому дефекту мышц.
Кожно-подкожно-фасциальный лоскут на основе плечелучевой мышцы хорошо кровоснабжается и иннервируется, т.к. выкроен на сосудисто-нервной ножке, что является залогом сохранения его жизнеспособности в послеоперационном периоде. Лоскут является источником реваскуляризации раневого дефекта в зоне пластики.
В наших исследованиях, в анатомическом эксперименте на трупах людей с разной локализацией зоны дефекта верхней конечности, методом селективной ангиографии были определены, наиболее оптимальные углы разворота трансплантата в области мобильной сосудисто-нервной ножки, позволяющие полностью избежать ее перекрут или натяжение в момент подведения трансплантата к зоне пластики. Это позволяет в достаточной степени сохранить кровоснабжение всех составных частей сложного трансплантата (кожа, подкожная клетчатка, фасция мышцы). Так, для пластики раневых дефектов задней области предплечья наиболее оптимальными по развороту в области сосудисто-нервной ножки оказались трансплантаты с углом разворота во фронтальной плоскости 30-40°. При угле менее 30° и более 40° отмечено значительное натяжение сосудисто-нервной ножки, что ведет к ухудшению кровоснабжения трансплантата (на рентгеновазограммах появляются фрагментация сосудистого русла и бессосудистой зоны).
Для пластики раневых дефектов передней области предплечья наиболее оптимальными по развороту в области сосудисто-нервной ножки оказались трансплантаты с углом разворота во фронтальной плоскости 45-60°. При угле менее 45° и более 60° отмечено значительное натяжение сосудисто-нервной ножки, что ведет к ухудшению кровоснабжения трансплантата (на рентгеновазограммах появляются фрагментация сосудистого русла и бессосудистой зоны).
Для пластики раневых дефектов передней области плеча наиболее оптимальными по развороту в области сосудисто-нервной ножки оказались трансплантаты с углом разворота во фронтальной плоскости 80-90°. При угле менее 80° и более 90° отмечено значительное натяжение сосудисто-нервной ножки, что ведет к ухудшению кровоснабжения трансплантата (на рентгеновазограммах появляются фрагментация сосудистого русла и бессосудистой зоны).
Для пластики раневых дефектов задней области плеча наиболее оптимальными по развороту в области сосудисто-нервной ножки оказались трансплантаты с углом разворота во фронтальной плоскости 100-110°. При угле менее 100° и более 110° отмечено значительное натяжение сосудисто-нервной ножки, что ведет к ухудшению кровоснабжения трансплантата (на рентгеновазограммах появляются фрагментация сосудистого русла и бессосудистой зоны).
Таким образом, было выявлено, что для разных локализаций раневого дефекта, после хирургического лечения межмышечных флегмон верхней конечности, жизнеспособность сложного трансплантата на основе плечелучевой мышцы и на фиксированной сосудисто-нервной ножке зависит от угла разворота трансплантата во фронтальной плоскости в области сосудисто-нервной ножки.
Выкроенный по разработанной методике кожно-подкожно-фасциально-мышечный трансплантат обеспечивает получение хорошо кровоснабжаемого лоскута, достаточных размеров, что позволяет без дополнительного использования других тканей успешно производить пластику послеоперационной раны верхней конечности любой локализации на заключительном этапе лечения флегмоны мягких тканей верхней конечности.
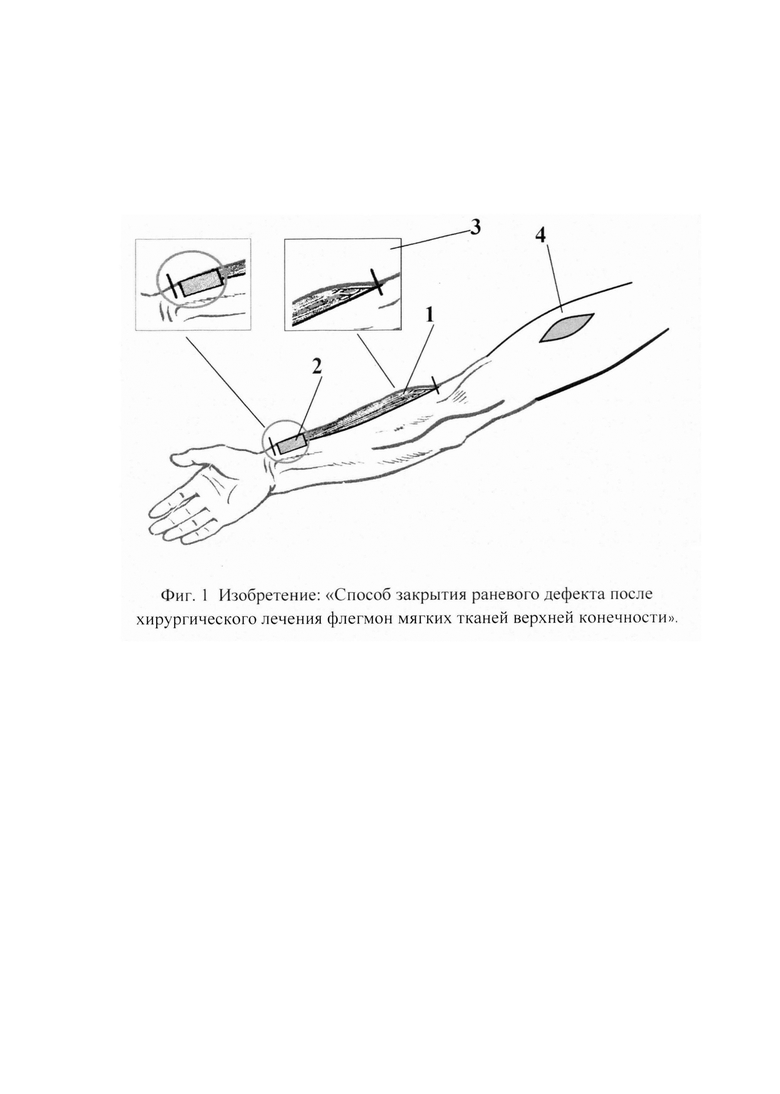
Изобретение иллюстрируется следующими чертежами. На фиг. 1 показано вскрытие кожно-подкожно-фасциального трансплантата на основе плечелучевой мышцы, где:
1. Плечелучевая мышца выделена на всем протяжении;
2. Контуры кожно-подкожно-фасциального трансплантата на основе плечелучевой мышцы;
3. Поднадкостничное отсечение проксимального сухожилия плечелучевой мышцы от плечевой кости;
4. Послеоперационная рана овальной формы на плече.
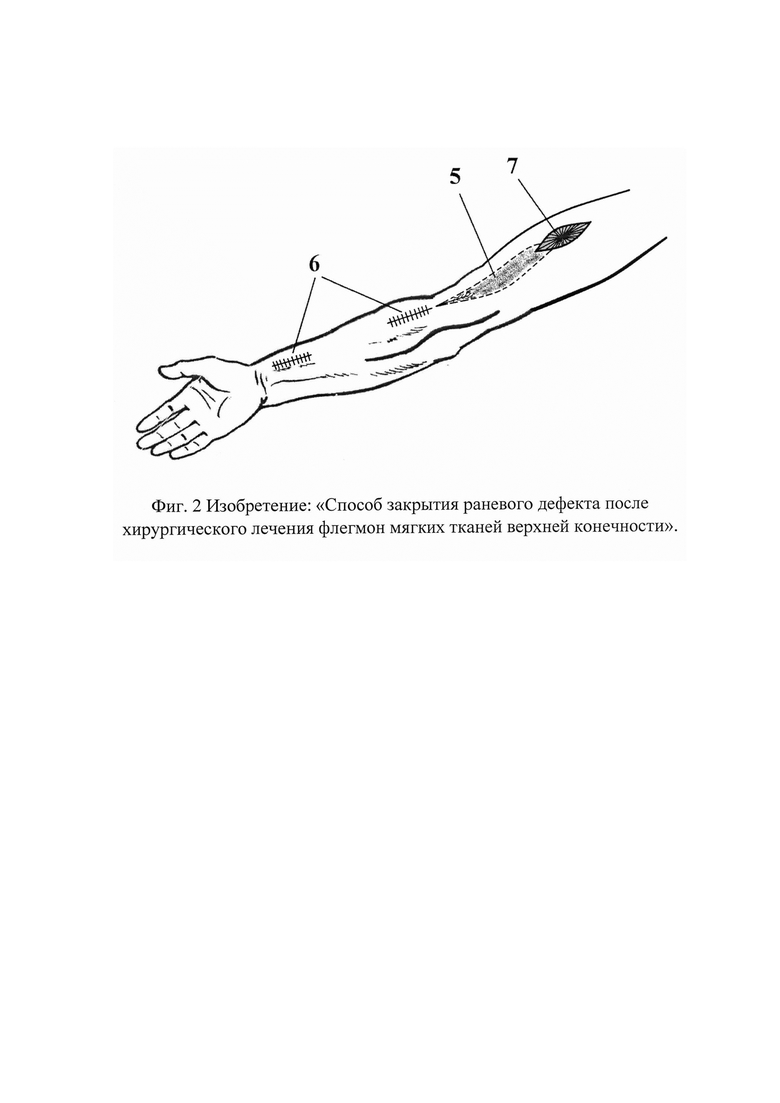
На фиг. 2 показано проведение кожно-подкожно-фасциального трансплантата на основе плечелучевой мышцы к дефекту на переднем отделене плечевой области.
5. Контуры мышечной части трансплантата на основе плечелучевой мышцы;
6. Узловые швы на предплечье в зоне забора трансплантата;
7. Узловые швы, фиксирующие кожно-подкожно-фасциальный мышечный трансплантат овальной формы на основе плечелучевой мышцы к ране овальной формы на плече.
Подробное описание способа и примеры его клинического применения.
У больного с флегмоной мягких тканей области верхней конечности, на первом этапе лечения был вскрыт и дренирован гнойно-воспалительный очаг (флегмона), была проведена его санация, лечение гнойной раны проводили с использованием консервативной терапии и местного применения мазевых повязок. При наступлении III фазы течения раневого процесса перед хирургом стоит вопрос о выборе способа закрытия раневого дефекта. Пластику дефекта осуществляют несвободным сложным трансплантатом. Дефекту мягких тканей области верхней конечности придают овальную форму, вытянутую по длиннику конечности. В области предплечья по линии, проведенной от латерального края плечевой кости до шиловидного отростка лучевой кости, рассекают кожу, подкожную клетчатку и поверхностную фасцию. Острым путем над дистальным концом плечелучевой мышцы формируют прилежащий к ней лоскут из кожи, подкожной клетчатки и собственной фасции идентичной по форме и размерам дефекту тканей на месте флегмоны с таким расчетом, что его основание было обращено в сторону плечелучевой мышцы. Размеры кожно-подкожно-фасциальной пластики на основе плечелучевой мышцы соответствуют размерам имеющегося раневого дефекта верхней конечности. Дистальное сухожилие плечелучевой мышцы пересекают у места прикрепления к шиловидному отростку лучевой кости. Кожно-подкожно-фасциально-мышечный лоскут на основе плечелучевой мышцы выделяют тупым путем в направлении снизу вверх, лигируя при этом кожно-мышечные ветви и мышечные ветви от лучевой артерии. Препаровку плечелучевой мышцы прекращают в верхней трети ее медиального отдела, поскольку здесь в нее внедряется основной сосудисто-нервный пучок, представленный возвратной артерией и веной от лучевых артерии и вены, поверхностной ветвью лучевого нерва. По желобоватому зонду вскрывают фасцию в промежутке между плечевой и плечелучевой мышцами. Через этот промежуток подходят к плечевой кости. Для обеспечения мобильности, предупреждения перекрута и перегиба трансплантата на основе плечелучевой мышцы, последнюю отсекают поднадкостнично в проксимальном отделе, от латерального края плечевой кости и оставляют только на сосудисто-нервной ножке в составе фасциальной муфты. Далее трансплантат разворачивают под углом 30-40° во фронтальной плоскости в области сосудисто-нервной ножки в составе фасциальной муфты при пластике дефекта задней поверхности области предплечья; под углом 45-60°. при пластике дефекта передней поверхности области предплечья; под углом 80-90° при пластике дефекта передней поверхности области плеча; под углом 110-110°; при пластике дефекта задней поверхности области плеча. Затем проксимальный конец трансплантата, для создания новой точки прикрепления, подшивают к длинному лучевому разгибателю запястья. В области верхней конечности, в зависимости от места локализации раневого дефекта, тупым путем с помощью корнцанга создают подкожный тоннель, через который дистальный конец трансплантата на основе плечелучевой мышцы подводят к раневому дефекту мягких тканей. Мышечную часть трансплантата отдельными швами фиксируют к прилежащим к дефекту мышцам и их фасции. Кожно-подкожно-фасциальную пластинку трансплантата фиксируют отдельными швами к краям дефекта кожно-подкожно-фасциальной раны верхней конечности. Осуществляют гемостаз. Послойно ушивают рану в области забора трансплантата.
Использование заявленного способа иллюстрируется следующими примерами конкретного выполнения способа.
Пример 1.
Больная В., 39 лет, поступила в хирургическое отделение МБУЗ ГБ №20 (г. Ростов-на-Дону) 20.01.2017 г., с диагнозом: флегмона средней трети передней области левого предплечья. Была выполнена операция по вскрытию флегмоны и иссечению некротических тканей. Послеоперационный период протекал гладко. На 9-е сутки дефект мягких тканей средней трети левого предплечья был покрыт грануляциями. По цитограмме установили III фазу раневого процесса. Обсмененность раны составила 104 КОЕ в 1 г. ткани. Больной была предложена пластика дефекта трансплантатом на основе плечелучевой мышцы. Операция состояла в следующем. Выполнили иссечение краев послеоперационной раны (вторичная хирургическая обработка) и придали ей овальную форму. В области латерального края левого предплечья, по проекционной линии, от латерального края плечевой кости до шиловидного отростка лучевой кости, из двух разрезов, в верхней и нижней трети этой линии, рассекли кожу, подкожную клетчатку и выделили плечелучевую мышцу. В ее дистальном отделе тупым и острым путем сформировали конгруэнтную дефекту кожно-подкожно-фасциальную пластинку, овальной формы. Дистальный конец сухожилия левой плечелучевой мышцы отсекли от шиловидного отростка лучевой кости. Кожно-подкожно-фасциальный лоскут на основе плечелучевой мышцы выделили из окружающих тканей в направлении снизу вверх, лигируя кровоточащие сосуды.
Выделение трансплантата осуществляли до верхней трети его медиального края, поскольку здесь в него внедрялись мышечные ветви от лучевых возвратных артерии и вены (ветви лучевой артерии и вены) и поверхностная ветвь лучевого нерва в составе фасциальной муфты. По желобоватому зонду вскрывали фасцию в промежутке между левыми плечелучевой и плечевой мышцами. Затем проксимальный конец плечелучевой мышцы отсекли поднадкостно от латерального края плечевой кости. Кожно-подкожно-фасциально-мышечный трансплантат на основе плечелучевой мышцы развернули под углом 45° во фронтальной плоскости в области сосудисто-нервной ножки и проксимальный его конец подшили к длинному лучевому разгибателю запястья, создав тем самым новую точку фиксации. Корнцангом в области передней поверхности предплечья создали подкожный тоннель, через который кожно-подкожно-фасциально-мышечный трансплантат на сосудисто-нервной ножке подвели в область дефекта в средней трети предплечья. Мышечную часть лоскута фиксировали «бок в бок» к краям мышц, формирующих дефект раны, образовавшийся после хирургического лечения флегмоны. Послойно сшили кожно-подкожно-фасциальную части трансплантата с кожно-подкожно-фасциальными слоями дефекта предплечья. Осуществили гемостаз, послойно ушили рану на предплечье в области забора трансплантата.
Послеоперационный период протекал гладко. Болевой синдром отсутствовал. Рана на предплечье зажила первичным натяжением. Приживление трансплантата к подлежащим тканям передней области предплечья прочное. Признаки воспаления отсутствуют. Рубцовых изменений ткани в зоне пластики не выявили. При контрольном обследовании больной через 6 и 12 мес. жалоб нет. Рецидива заболевания не выявили. На месте пластики выявили тонкий элластический рубец. При реовазографическом исследовании установлено, что трансплантат жизнеспособный. При электромиографическом исследовании мышц левого предплечья снижения их функции не выявили. На данном клиническом примере показаны все возможности разработанного нами способа при пластике дефекта передней поверхности предплечья.
Пример 2.
Больной К., 58 лет, поступил в хирургическое отделение МБУЗ ГБ №20 (г. Ростов-на-Дону) 06.06.2016 г., с диагнозом: флегмона задней области правого предплечья. Была выполнена операция по вскрытию флегмоны и иссечению некротических тканей, дренирование полости гнойника, ежедневные перевязки, антибиотикотерапия. Послеоперационный период протекал гладко. На 10-е сутки дефект мягких тканей нижней трети задней области правого предплечья был покрыт грануляциями. По цитограмме выявили III фазу раневого процесса. Микробная обсемененность раны составила 105 КОЕ в 1 г. ткани. Больному предложили операцию по пластике раневого дефекта правого предплечья трансплантатом на основе плечелучевой мышцы. Основные этапы операции были следующими. Выполнили иссечение краев послеоперационной раны (вторичная хирургическая обработка) и придали ей овальную форму. В области латерального края правого предплечья, по проекционной линии, проведенной от латерального края плечевой кости до шиловидного отростка лучевой кости, из двух разрезов, проведенных в верхней и нижней трети этой линии, рассекли кожу, подкожную клетчатку, фасцию и выделили плечелучевую мышцу. В дистальном отделе тупым и острым путем сформировали конгруэнтную дефекту кожно-подкожно-фасциальную пластинку. Дистальный конец сухожилия правой плечелучевой мышцы отсекли от шиловидного отростка лучевой кости. Кожно-подкожно-фасциальный лоскут на основе плечелучевой мышцы выделили из окружающих тканей в направлении снизу вверх, лигируя кровоточащие сосуды. Выделение трансплантата осуществляли до верхней трети его медиального края, поскольку здесь в него внедрялся в составе фасциальной муфты основной сосудисто-нервный пучок из мышечных ветвей от лучевых возвратных артерии и вены, поверхностная ветвь лучевого нерва. По желобоватому зонду в промежутке между левыми плечелучевой и плечевой мышцами вскрыли фасцию. Затем проксимальный конец плечелучевой мышцы отсекли поднадкостно от плечевой кости. Кожно-подкожно-фасциально-мышечный трансплантат на основе правой плечелучевой мышцы развернули во фронтальной плоскости под углом 30° в области сосудисто-нервной ножки. Проксимальный его конец подшили к длинному лучевому разгибателю запястья, создав тем самым новую точку фиксации. Корнцангом в области задней поверхности предплечья создали подкожный тоннель, через который кожно-подкожно-фасциально-мышечный трансплантат на сосудисто-нервной ножке подвели в область дефекта нижней трети правого предплечья. Мышечную часть лоскута фиксировали «бок в бок» к краям мышц, формирующих дефект раны, образовавшийся после хирургического лечения флегмоны. Послойно сшили кожно-подкожно-фасциальную части трансплантата с кожно-подкожно-фасциальными слоями дефекта нижней трети предплечья. Осуществили гемостаз, послойно ушили рану на предплечье в области забора трансплантата.
Послеоперационный период протекал гладко. Болевой синдром отсутствовал. Рана на предплечье зажила первичным натяжением. Приживление трансплантата к подлежащим тканям задней области предплечья прочное. Признаки воспаления отсутствовали. Рубцовых изменений ткани в зоне пластики не выявили. При контрольном обследовании больного через 6 мес. и 1 год жалоб не выявили. Рецидив заболевания отсутствовал. На месте пластики тонкий элластический рубец. При реовазографическом исследовании установлено, что все составные части трансплантата и прилежащие к нему ткани жизнеспособны. При электромиографическом исследовании мышц правого предплечья снижения их функциональной активности не выявили.
На данном клиническом примере показаны все возможности разработанного нами способа пластики дефекта заднего отдела предплечья.
Пример 3.
Больной С., 42 года, поступил в хирургическое отделение МБУЗ ГБ №20 (г. Ростов-на-Дону) 21.10.2017 г., с диагнозом: флегмона средней трети задней области правого плеча. Была выполнена операция по вскрытию флегмоны и иссечение некротических тканей, удаление гноя, дренирование полости гнойного очага. Ежедневно проводили перевязки, антибиотикотерапию. Послеоперационный период протекал гладко. На 10-е сутки дефект мягких тканей области задней поверхности правого плеча покрыт грануляциями. По цитограмме выявлена III фаза раневого процесса. Микробная обсемененность раны составила 105 КОЕ в 1 г. ткани. Больному была предложена операция по пластике раневого дефекта переднего отдела правого плеча трансплантатом на основе плечелучевой мышцы. Основные этапы операции были следующие. Выполнили иссечение краев послеоперационной раны (вторичная хирургическая обработка). Придали ей овальную форму. В области латерального края правого предплечья, по проекционной линии, проведенной от латерального края плечевой кости до шиловидного отростка лучевой кости, из двух разрезов в верхней и нижней трети этой линии, рассекли кожу, подкожную клетчатку и фасцию до контура плечелучевой мышцы. В дистальном отделе мышцы тупым и острым путем сформировали конгруэнтную дефекту кожно-подкожно-фасциальную пластинку, расположенную над дистальным концом плечелучевой мышцы. Далее дистальный конец плечелучевой мышцы отсекли от шиловидного отростка лучевой кости. Кожно-подкожно-фасциальный лоскут на основе плечелучевой мышцы выделили из окружающих тканей в направлении снизу вверх, лигируя кровоточащие сосуды. Выделение трансплантата осуществляли до верхней трети его медиального края, поскольку здесь в него внедряются в составе фасциальной муфты мышечные ветви от лучевых возвратных артерии и вены, поверхностная ветвь лучевого нерва. По желобоватому зонду в промежутке между плечелучевой и плечевой мышцами вскрыли фасцию. Затем проксимальный конец плечелучевой мышцы отсекли поднадкостно от плечевой кости. Кожно-подкожно-фасциально-мышечный трансплантат на основе правой плечелучевой мышцы развернули во фронтальной плоскости под углом 110° в области сосудисто-нервной ножки. Проксимальный его конец подшили к длинному лучевому разгибателю запястья, создав тем самым новую точку фиксации. Корнцангом в области задней области плеча создали подкожный тоннель, через который трансплантат на сосудисто-нервной ножке подвели к дефекту в средней трети задней области правого плеча. Мышечную часть трансплантата фиксировали «бок в бок» к краям мышц, формирующих дефект раны, образовавшийся после хирургического лечения флегмоны. Послойно сшили кожно-подкожно-фасциальную части трансплантата с кожно-подкожно-фасциальными слоями дефекта средней трети задней области правого плеча. Осуществили гемостаз. Послойно ушили рану на предплечье в области забора трансплантата.
Послеоперационный период протекал гладко. Болевой синдром отсутствовал. Рана на предплечье зажила первичным натяжением. Приживление трансплантата к подлежащим тканям передней области плеча прочное. Признаки воспаления отсутствовали. Рубцовых изменений ткани в зоне пластики не выявили. При контрольном обследовании больного через 6 мес. и 1 год жалоб не выявили. Рецидива заболевания нет. Признаки воспаления в зоне пластики отсутствовали. На месте приживления трансплантата и на предплечье определялись тонкие элластические рубцы. При реовазографическом исследовании установлено, что все составные части трансплантата хорошо кровоснабжались и были жизнеспособны. При электромиографическом исследовании мышц правого плеча и предплечья снижения их функциональной активности не выявили.
На данном клиническом примере показаны возможности разработанного нами способа пластики при ликвидации дефекта задней области плеча.
Пример 4.
Больной Ш., 20 лет, поступил в хирургическое отделение МБУЗ ГБ №20 (г. Ростов-на-Дону) 12.02.2016 г., с диагнозом: флегмона верхней трети передней поверхности левого плеча. Больной имел наркозависимость. Выполнили операцию по вскрытию флегмоны, иссечению некротических тканей, удалению гнойного содержимого, дренирования ее полости. Проводили ежедневные перевязки и антибиотикотерапию. На 12-е сутки дефект области верхней трети передней поверхности левого плеча покрыт грануляциями. По цитограмме выявили III фазу раневого процесса. Микробная обсемененность раны составила 104 КОЕ в 1 г. ткани. Больному предложена операция по пластике раневого дефекта трансплантатом на основе плечелучевой мышцы. Согласие было получено. На первом этапе выполнили иссечение краев послеоперационной раны (вторичная хирургическая обработка) и придание ей формы овала. Затем в области левого предплечья, по проекционной линии, проведенной от латерального края плечевой кости до шиловидного отростка лучевой кости, из двух разрезов в верхней и нижней трети этой линии, рассекли кожу, подкожную клетчатку, фасцию до контуров плечелучевой мышцы. В дистальном отделе мышцы тупым и острым путем сформировали конгруэнтную дефекту кожно-подкожно-фасциальную пластинку, расположенную над дистальным концом плечелучевой мышцы. Далее дистальный конец плечелучевой мышцы отсекли от шиловидного отростка лучевой кости. Кожно-подкожно-фасциальный лоскут на основе плечелучевой мышцы выделили из окружающих тканей в направлении снизу вверх, лигируя кровоточащие сосуды. Выделение трансплантата осуществляли до верхней трети его медиального края, поскольку здесь в него внедрялся в составе фасциальной муфты, питающий его сосудисто-нервный пучок, представленный мышечными ветвями от лучевых возвратных артерии и вены, а также поверхностной ветвью лучевого нерва. По желобоватому зонду в промежутке между плечелучевой и плечевой мышцами вскрыли фасцию. Затем проксимальный конец плечелучевой мышцы отсекли поднадкостно от плечевой кости. Кожно-подкожно-фасциально-мышечный трансплантат на основе плечелучевой мышцы развернули во фронтальной плоскости под углом 80° в области сосудисто-нервной ножки. Проксимальный его конец подшили к длинному лучевому разгибателю запястья, создав тем самым новую точку фиксации. Корнцангом в области передней области левого плеча создали подкожный тоннель, через который трансплантат на сосудисто-нервной ножке подвели к дефекту в верхней трети передней области левого плеча. Мышечную часть трансплантата фиксировали «бок в бок» к краям мышц, формирующих дефект раны, образовавшийся после хирургического лечения флегмоны. Послойно сшили кожно-подкожно-фасциальную части трансплантата с кожно-подкожно-фасциальными слоями дефекта верхней трети передней области левого плеча. Осуществили гемостаз. Послойно ушили рану на предплечье в области забора трансплантата.
Послеоперационный период протекал гладко. Рана на предплечье в области забора трансплантата зажила первичным натяжением с формированием тонкого элластического рубца. Болевой синдром отсутствовал. В зоне пластики приживление трансплантата было полное. Признаки воспаления отсутствовали. Рецидива заболевания не выявили. При контрольном осмотре через 6 мес. и 1 год жалоб не было. На месте хирургического вмешательства, в верхней трети передней области левого плеча и на предплечье определялись тонкие элластические рубцы. При реовазографическом исследовании зоны пластики установили хорошее кровоснабжение всех составных частей трансплантата. При электромиографическом исследовании мышц левого плеча и предплечья снижения их функциональной активности не выявили.
На данном клиническом примере показаны возможности разработанного нами способа пластики дефекта в области переднего отдела области плеча.
Заявленный способ опробован на 12 больных-добровольцах в хирургическом отделении МБУЗ ГБ №20 (г. Ростов-на-Дону). У всех в анамнезе была межмышечная флегмона верхней конечности. Из них у 4 больных была выполнена пластика раневого дефекта передней области предплечья; у 3х больных - задней области предплечья; у 3х больных - задней области плеча и у 5 больных - передней области плеча. У всех больных, прооперированных по данной методике, признаки воспаления отсутствовали. Приживление трансплантата было в полном объеме. Сохранена его жизнеспособность. Функциональная активность мышц верхней конечности на стороне операции в полном объеме. При контрольном обследовании через 6 мес. и 1 год жалобы отсутствовали.
Применение заявленного способа учитывает область расположения дефекта тканей при выборе угла разворота трансплантата. За счет этого достигается профилактика натяжения и перегиба питающей ножки трансплантата, обеспечивающей его кровоснабжение и иннервацию, а, следовательно, надежное приживление всех его составных частей в зоне пластики.
Разработанная операция позволяет надежно закрыть дефект мягких тканей верхней конечности любой локализации за счет пластики однородными тканями со стороны трансплантата на питающей ножке (кожа, подкожная клетчатка, фасция, мышца).
Эффективность данного способа опробована в клинической практике и может быть использована в хирургии.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЗАКРЫТИЯ РАНЕВОГО ДЕФЕКТА ПОСЛЕ ИССЕЧЕНИЯ ЭПИТЕЛИАЛЬНОГО КОПЧИКОВОГО ХОДА НА СТАДИИ АБСЦЕССА | 2009 |
|
RU2398532C1 |
| Способ лечения острого тканевого гипертензионного синдрома при сочетанной межмышечной флегмоне верхней конечности | 2021 |
|
RU2755169C1 |
| Способ лечения острого тканевого гипертензионного синдрома при флегмоне стопы | 2018 |
|
RU2683855C1 |
| Способ профилактики тканевого гипертензивного синдрома при лечении флегмон мягких тканей в послеоперационном периоде | 2019 |
|
RU2695367C1 |
| Способ диагностики межмышечной флегмоны конечности | 2018 |
|
RU2699964C1 |
| Способ выбора тактики лечения острой тканевой гипертензии у больных межмышечной флегмоной бедра | 2023 |
|
RU2826879C1 |
| Способ профилактики миофасциальной дисфункции при лечении глубоких межмышечных флегмон конечностей в послеоперационном периоде | 2020 |
|
RU2755388C1 |
| СПОСОБ ПРОФИЛАКТИКИ ГИПЕРТРОФИЧЕСКИХ РУБЦОВ ПРИ ЛЕЧЕНИИ ФЛЕГМОН МЯГКИХ ТКАНЕЙ | 2015 |
|
RU2587972C1 |
| СПОСОБ ПЛАСТИКИ МОЛОЧНОЙ ЖЕЛЕЗЫ | 1995 |
|
RU2127083C1 |
| СПОСОБ ЛЕЧЕНИЯ ОСТРОГО ТКАНЕВОГО ГИПЕРТЕНЗИОННОГО СИНДРОМА ПРИ ФЛЕГМОНЕ КИСТИ | 2015 |
|
RU2578096C1 |
Изобретение относится к медицине, и может быть использовано в хирургии и, в частности, в гнойной хирургии. Выкраивают кожно-подножно-фасциально-мышечный трансплантат на основе плечелучевой мышцы, включающий дистальный конец мышцы с расположенной над ним кожно-подкожно-фасциальной пластинкой по форме, идентичной форме раневого дефекта области верхней конечности, производят выделение проксимального конца мышцы с оставлением интактной сосудисто-нервной ножки, отсекают мышцу от места прикрепления к латеральному краю плечевой кости. Далее трансплантат разворачивают во фронтальной плоскости в области сосудисто-нервной ножки под углом 30-40 при пластике дефекта задней поверхности области предплечья; под углом 45-60 при пластике дефекта передней поверхности области предплечья; под углом 80-90 при пластике дефекта передней поверхности области плеча; под углом 100-110 при пластике дефекта задней поверхности области плеча. Дистальный конец через подкожный тоннель подводят к дефекту тканей в области верхней конечности, осуществляют послойную фиксацию. Способ позволяет достичь надежного закрытия всех составных частей дефекта мягких тканей, любого отдела верхней конечности, образовавшегося после лечения флегмоны и реваскуляризации зоны пластики. 2 ил, 4 пр.
Способ закрытия раневого дефекта после хирургического лечения флегмоны мягких тканей верхней конечности, предусматривающий иссечение режущим инструментом краев дефекта мягких тканей области верхней конечности, формирование трансплантата и последующего его перемещения в область дефекта, отличающийся тем, что выкраивают кожно-подкожно-фасциально-мышечный трансплантат на основе плечелучевой мышцы, включающий дистальный конец мышцы с расположенной над ним кожно-подкожно-фасциальной пластинкой по форме, идентичной форме раневого дефекта области верхней конечности, производят выделение проксимального конца мышцы с оставлением интактной сосудисто-нервной ножки, отсекают мышцу от места прикрепления к латеральному краю плечевой кости, далее трансплантат разворачивают во фронтальной плоскости в области сосудисто-нервной ножки под углом 30-40° при пластике дефекта задней поверхности области предплечья; под углом 45-60° при пластике дефекта передней поверхности области предплечья; под углом 80-90° при пластике дефекта передней поверхности области плеча; под углом 100-110° при пластике дефекта задней поверхности области плеча и дистальный конец через подкожный тоннель подводят к дефекту тканей в области верхней конечности, осуществляют послойную фиксацию.
| Способ пластики дефекта фасции предплечья | 1989 |
|
SU1688859A1 |
| СПОСОБ ЛЕЧЕНИЯ ОБШИРНЫХ РАНЕВЫХ ДЕФЕКТОВ В ОБЛАСТИ СОСУДИСТОГО ПУЧКА НА КОНЕЧНОСТЯХ | 2010 |
|
RU2435531C1 |
| ВИННИК Ю | |||
| С | |||
| Современные методы лечения гнойных ран | |||
| Сибирское медицинское обозрение | |||
| Многоступенчатая активно-реактивная турбина | 1924 |
|
SU2013A1 |
| стр | |||
| Способ использования делительного аппарата ровничных (чесальных) машин, предназначенных для мериносовой шерсти, с целью переработки на них грубых шерстей | 1921 |
|
SU18A1 |
| Самооткрывающаяся дверь | 1928 |
|
SU9736A1 |
| Способ улучшения работы теплообменных устройств установок глубокого охлаждения | 1946 |
|
SU75818A1 |
| РУБАНОВ Л.Н | |||
| АУТОДЕРМОПЛАСТИКА В ЛЕЧЕНИИ ХРОНИЧЕСКИХ РАН: КРИТЕРИИ ЭФФЕКТИВНОСТИ ПОДГОТОВКИ К ПЛАСТИЧЕСКОМУ ЗАКРЫТИЮ И ПРОГНОЗИРОВАНИЕ | |||
Авторы
Даты
2019-12-19—Публикация
2019-01-14—Подача