Изобретение относится к медицине, а именно к абдоминальной хирургии и может быть использовано для дренирования сальниковой сумки и парапанкреатической клетчатки при панкреонекрозах.
В настоящее время применение открытых способов лечения осложненных форм острого панкреатита не утратило своей актуальности. Несмотря на внедрение нового подхода «step-up», заключающегося в поэтапном применении оперативных способов от малоинвазивных методов дренирования сальниковой сумки до лапароскопической некрэктомии, не обходится без случаев, когда требуется проведение хирургического вмешательства лапаротомным доступом с дренированием брюшной полости и забрюшинного пространства и формированием оментобурсостомы.
Основным ключом к успеху хирургического лечения панкреонекрозов является адекватное дренирование сальниковой сумки и забрюшинного пространства с целью обеспечения свободного и постоянного оттока раневого отделяемого. С этой целью предложены разные варианты дренирования как сальниковой сумки, так и брюшной полости.
Дренирование общеизвестным способом заключается в проведении дренажных трубок не только в сальниковую сумку, но и в подпеченочное, селезеночное, межкишечное пространства, в малый таз (B.C. Савельев, руководство по неотложной хирургии органов брюшной полости, 2014 г.). Таким образом, осуществляется контроль за попаданием раневого отделяемого в брюшную полость и предотвращается его дальнейшее распространение. В действительности, последнее утверждение на практике не полностью находит свое подтверждение, так как абсолютного отграничения сальниковой сумки от брюшной полости не происходит.
С целью предотвращения вторичного инфицирования брюшной полости и обеспечения свободного оттока раневого отделяемого предложен способ дренирования ложа поджелудочной железы (патент SU №1286176 от 24.05.1985 г.), отличающийся тем, что дренажные трубки проводят в забрюшинное пространство через околоободочное пространство впереди фасции Тольда и выводят через контрапертуру на боковую поверхность живота.
Недостатком указанного способа дренирования является то, что помимо возрастания риска инфицирования забрюшинного пространства, затрудняется переустановка дренажей в случае необходимости. В местах перегиба дренажей возникают предпосылки для скорой обтурации просвета раневым отделяемым. Также таким способом не исключается вероятность выпадения дренажной трубки из забрюшинного пространства.
Описанное выше проведение дренажей наиболее подходит по технической сущности к предлагаемому способу дренирования.
Задача предложенного способа также заключается в отграничении деструктивно-воспалительного процесса в пределах сальниковой сумки и создании оптимальных условий для ее дренирования.
Решение поставленной задачи обеспечивается тем, что в способе контролируемого отграниченного дренирования сальниковой сумки и забрюшинного пространства при панкреонекрозах; включающем проведение одного дренажа через Винслово отверстие справа и двух дренажей через забрюшинное пространство слева, для тампонирования входных отверстий в сальниковую сумку к дренажам фиксируются пропитанные водорастворимой мазью поролоновые губки в виде манжеты («муфты»), к проксимальным концам дренажных трубок путем прошивания фиксируются лигатуры («вожжи»), концы которых выводятся на переднюю брюшную стенку через сформированную оментобурсостому; дренажи фиксируются к коже лигатурами в виде «уздечки»; достигая, таким образом, уменьшения возможности распространения воспалительного процесса в брюшной полости, создания оптимальных условий для дренирования сальниковой сумки и забрюшинного пространства, сокращения количества повторных релапаротомий.
Предлагаемый способ поясняется подробным описанием, клиническими примерами и иллюстрациями, на которых изображено:
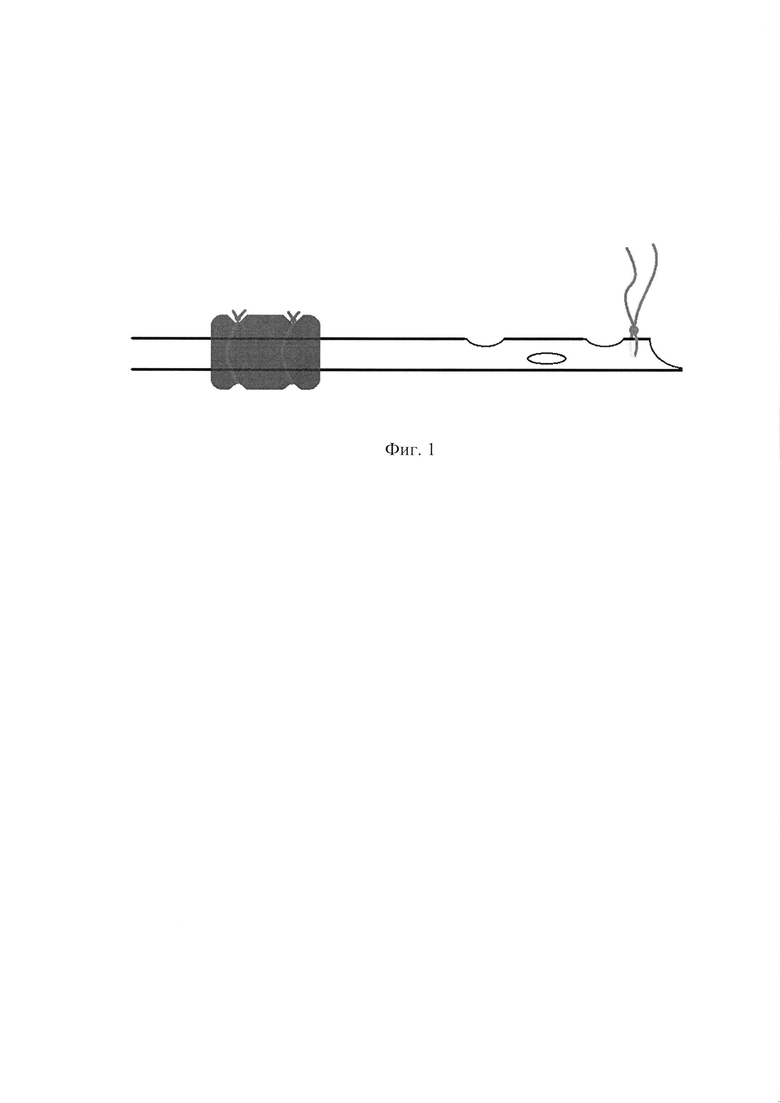
Фиг. 1 - Схема готовой дренажной трубки. Синим цветом обозначена поролоновая «муфта». Красным цветом обозначены «вожжи».
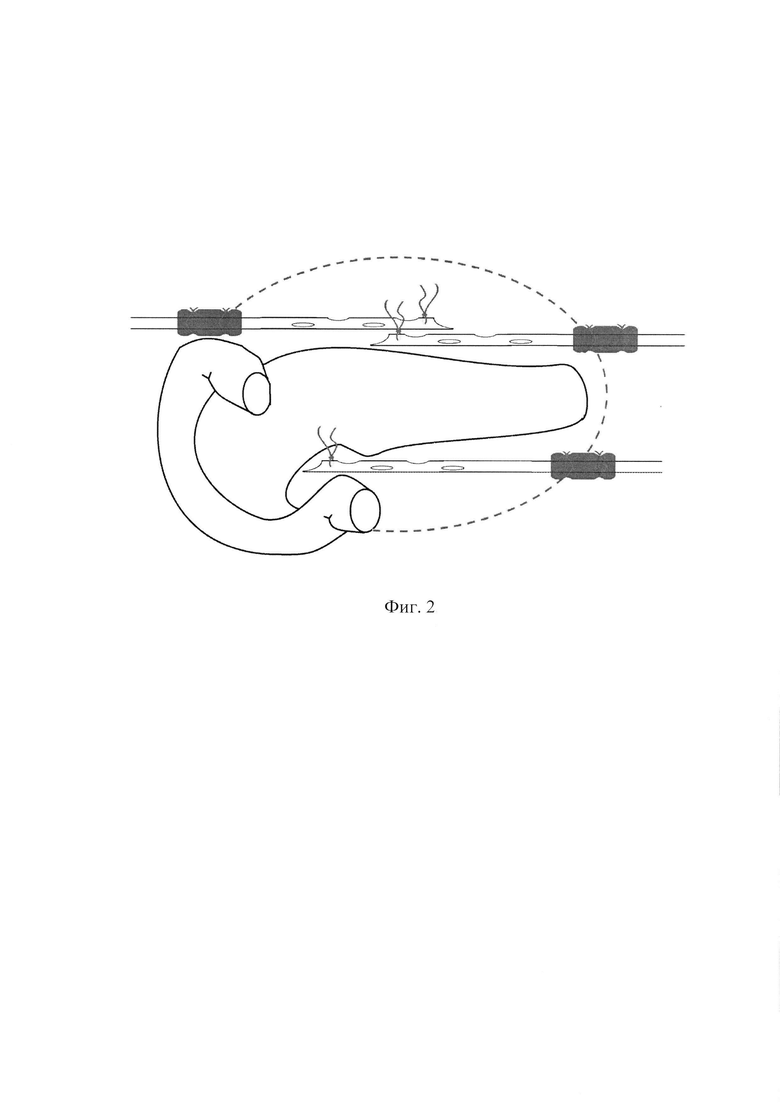
Фиг. 2 - Условная схема размещения дренажей в сальниковой сумке. Синим цветом обозначены поролоновые манжеты «муфты». Красным цветом обозначены лигатуры «вожжи». Красным пунктиром обозначена условная граница сальниковой сумки.
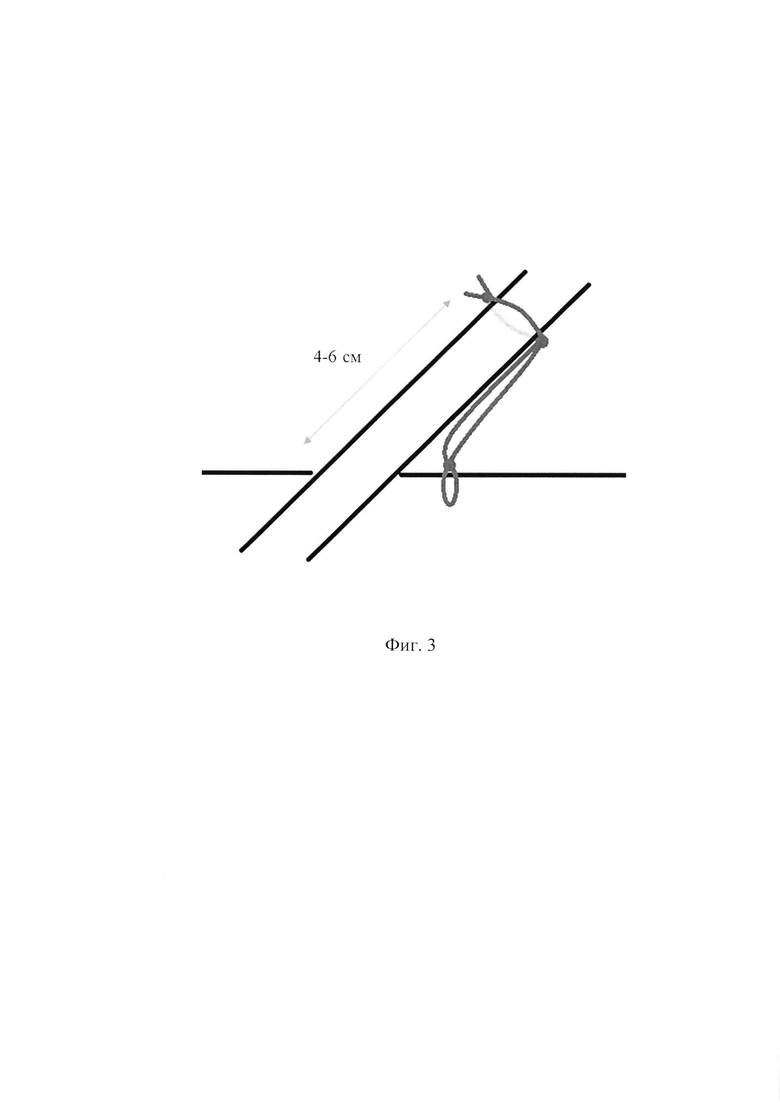
Фиг. 3 - Схема формирования «уздечки» на передней брюшной стенке для фиксации дренажа.
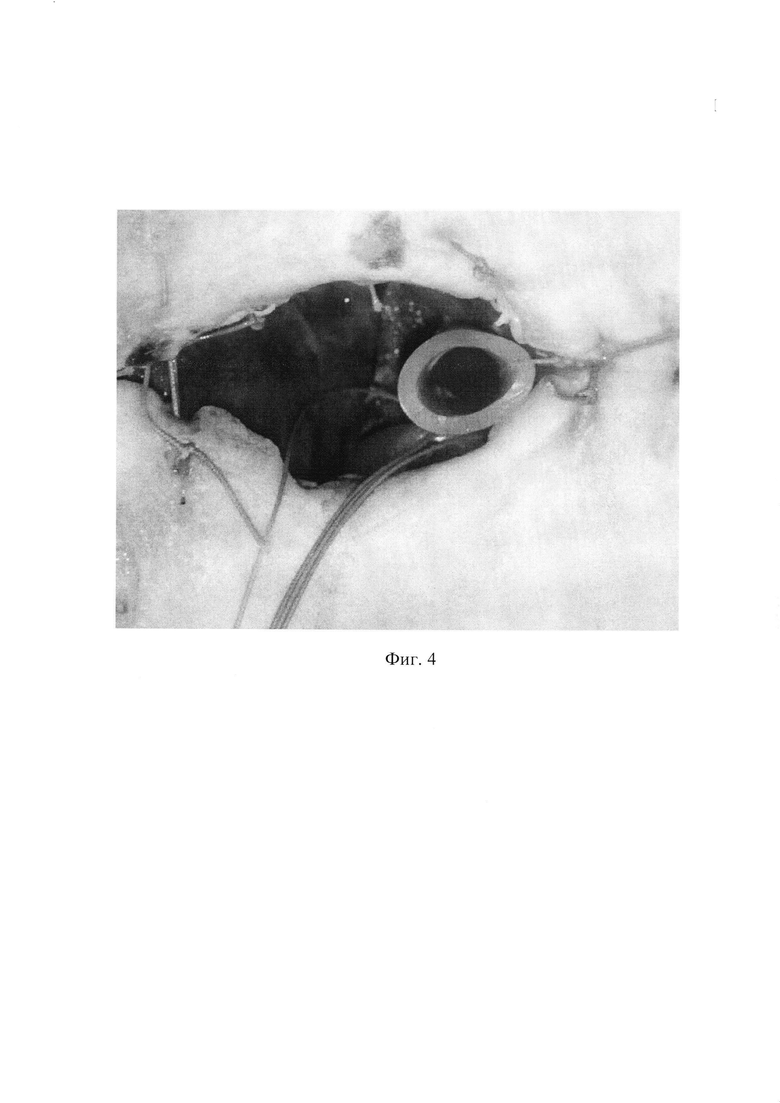
Фиг.4 - Промежуточный этап лечения. Внешний вид сформированной оментобурсостомы на передней брюшной стенке. При помощи «вожжей» дренажная трубка выведена в рану для ее контроля.
Поставленная задача достигается следующим образом. После лапаротомии через желудочно-ободочную связку осуществляется доступ к поджелудочной железе. Свободно лежащие секвестры, явно нежизнеспособные ткани поджелудочной железы удаляются механическим путем.
Перед дренированием сальниковой сумки подготавливают 3 трубчатых дренажа диаметром не менее 1,0 см. В проксимальной части каждого дренажа по боковой стенке формируют несколько (от 2 до 4) отверстий (Фиг. 1). Первый дренаж устанавливают между задне- и среднеподмышечной линиями на уровне 10-12 ребер справа. Проводят в сальниковую сумку через Винслово отверстие и укладывают по контуру верхнего края поджелудочной железы. Оставшиеся два дренажа устанавливают через люмботомический разрез слева. Проводят через околоободочное и парапанкреатическое пространства над фасцией Тольда, укладывая их по нижнему и верхнему контурам поджелудочной железы. У места вхождения дренажей в сальниковую сумку на трубке формируют поролоновые «муфты», фиксируя их лигатурами (Фиг. 2). Поролон обильно пропитывают водорастворимой мазью. Дренажи подтягиваются из брюшной полости наружу до максимального прилегания «муфты» к входным отверстиям сальниковой сумки. К проксимальным концам дренажей, путем прошивания, фиксируются лигатуры («вожжи») и выводятся наружу через сформированную оментобурсостому. Дренажи фиксируются к коже узловыми швами («уздечками») таким образом, чтобы перемещение трубки в пределах сальниковой сумки осуществлялось за счет натяжения «вожжей» на расстояние 4-6 см (Фиг. 3). Оперативное вмешательство заканчивается формированием оментобурсостомы с подшиванием «окна» в желудочно-ободочной связке к париетальной брюшине передней брюшной стенки и краям кожи. При необходимости удаления дренажей, соблюдая правила асептики и антисептики, на уровне кожи срезают внешнюю часть дренажной трубки и «уздечку». Путем натяжения «вожжей» осуществляется выведение оставшейся части дренажной трубки с «муфтой» через оментобурсостому.
Таким образом, поролоновые «муфты» позволяют отграничить сальниковую сумку от брюшной полости, предотвращая распространение раневого отделяемого и вторичное инфицирование брюшины. За счет упругости материала создается каркас, препятствующий слипанию стенок сальниковой сумки. Во время перевязок, за счет натяжения «вожжей», осуществляется выведение концов дренажных трубок через оментобурсостому (фиг. 4), что позволяет оценивать их проходимость, перемещать в наиболее выгодное положение и промывать в случае обтурации раневым отделяемым. При этом отпадает необходимость в смене дренажей, что исключает предпосылки к распространению воспалительного процесса за пределы сальниковой сумки. Дополнительным преимуществом способа является то, что «муфта» препятствует выпадению дренажных трубок и пропитана лечебной мазевой рецептурой.
Способ дренирования позволяет не только локализовать воспалительный процесс в сформированной оментобурсостоме, но и добиться постоянного контролируемого оттока, тем самым минимизируя распространение патологического отделяемого в свободную брюшную полость и в забрюшинную клетчатку.
Ограничением данной методики является возможность ее использования только при создании оментобурсостомы. Указанный способ может быть использован в сочетании с VAC-системой и проточно-промывным дренированием.
Клиническое наблюдение
Больной P., 32 года, поступил в отделение неотложной хирургии с диагнозом: «Острый панкреатит». Из анамнеза установлено, что пациента в течение нескольких месяцев беспокоит боль в верхней половине живота, периодическое вздутие. Появление боли связывает с употреблением жирной и острой пищи. За медицинской помощью не обращался. Лечился самостоятельно антибактериальными и противовоспалительными препаратами. Несмотря на проводимое лечение, состояние больного не улучшалось. В вечернее время периодически отмечал повышение температуры тела до 37,7 С°. Обратился за медицинской помощью в связи с усилением болевого синдрома и появлением рвоты. Обследован. В анализе крови отмечался лейкоцитоз до 24×109/л со сдвигом лейкоцитарной формулы влево до 32% палочкоядерных нейтрофилов, СОЭ до 62 мм/час, повышение амилазы до 68 мг/с*л, АЛТ до 6,7 ммоль/ч*л, ACT до 4,1 ммоль/ч*л. По результатам выполненной компьютерной томографии органов брюшной полости в проекции тела и хвоста поджелудочной железы в забрюшинной клетчатке определялось объемное жидкостное образование неоднородной плотности, размерами 11,0×8,0×4,0 см, без четких границ. В левой плевральной полости незначительное скопление жидкости. Сформулирован диагноз: «Острый панкреатит, тяжелое течение. Субтотальный панкреонекроз. Флегмона забрюшинного пространства. Левосторонний малый гидроторакс». По стабилизации витальных функций на фоне проведенной интенсивной терапии выполнена операция - лапаротомия, ревизия органов брюшной полости и сальниковой сумки, оментостомия, холецистостомия, назогастроинтестинальная интубация, санация и дренирование брюшной полости. Дренирование сальниковой сумки осуществлялось описанным выше способом с применением проточно-промывной системы. Сальниковая сумка тампонирована мазевыми салфетками. Операция была дополнена интубацией тонкого кишечника зондом Эббота. Брюшная полость промыта растворами антисептиков, дренирована полихлорвиниловыми трубками диаметром 1,0 см (боковые каналы, малый таз). Ежедневно на перевязках выполнялось промывание сальниковой сумки растворами антисептиков, смена мазевых тампонов. При обтурации просвета дренажей сальниковой сумки раневым отделяемым проводилось выведение проксимальных концов трубок на переднюю брюшную стенку за «вожжи» и их промывание растворами антисептиков. На 11 сутки послеоперационного периода проточно-промывное дренирование переведено на пассивное. В течение указанного периода времени смена дренажей не проводилась. Необходимости в повторных санационных релапаротомиях не было. Дренажи удалены на 22 сутки через оментобурсостому.
На фоне проводимой инфузионной, антибактериальной, антиферментной, противовоспалительной, симптоматической терапии общее состояние больного улучшилось, явления перитонита купировались. Срок пребывания в стационаре составил 54 дня. Пациент был выписан в удовлетворительном состоянии.
По данной методике прооперировано 36 больных. Во всех случаях достигнуты положительные результаты. Осложнений при использовании предложенной методики не отмечалось.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ дренирования забрюшинного пространства при гнойно-некротическом парапанкреатите | 2021 |
|
RU2786644C1 |
| СПОСОБ ЛЕЧЕНИЯ ДЕСТРУКТИВНОГО ПАНКРЕОНЕКРОЗА ОСЛОЖНЕННОГО ФЛЕГМОНОЙ ЗАБРЮШИННОГО ПРОСТРАНСТВА | 2002 |
|
RU2243725C2 |
| СПОСОБ ДРЕНИРОВАНИЯ ФЛЕГМОНЫ ЗАБРЮШИННОЙ КЛЕТЧАТКИ ПРИ ИНФИЦИРОВАННОМ ПАНКРЕОНЕКРОЗЕ | 2008 |
|
RU2358666C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОСЛОЖНЕННЫХ ФОРМ ПАНКРЕОНЕКРОЗА | 2009 |
|
RU2392020C1 |
| СПОСОБ ЛЕЧЕНИЯ ПАНКРЕОНЕКРОЗА | 2001 |
|
RU2208398C2 |
| СПОСОБ ДРЕНИРОВАНИЯ ЖИДКОСТНЫХ СКОПЛЕНИЙ САЛЬНИКОВОЙ СУМКИ | 2006 |
|
RU2322272C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАНКРЕОНЕКРОЗА | 2003 |
|
RU2241386C1 |
| СПОСОБ ПРОФИЛАКТИКИ КИШЕЧНЫХ СВИЩЕЙ ПРИ ЭТАПНОМ ЛЕЧЕНИИ ПАНКРЕОНЕКРОЗА | 2011 |
|
RU2463003C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАНКРЕОНЕКРОЗА | 2003 |
|
RU2240055C1 |
| СПОСОБ ПУНКЦИОННО-ДРЕНИРУЮЩЕГО ЛЕЧЕНИЯ НЕКРОТИЧЕСКОГО ПАНКРЕАТИТА, ПАРАПАНКРЕАТИЧЕСКИХ ДЕСТРУКТИВНЫХ ИЗМЕНЕНИЙ, ТРОАКАР-КАТЕТЕР И ЭНДОСКОПИЧЕСКИЙ ЗАЖИМ ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2022 |
|
RU2807149C1 |
Изобретение относится к медицине, а именно к абдоминальной хирургии, и может быть использовано для дренирования сальниковой сумки и забрюшинного пространства при панкреонекрозах. Проводят один дренаж через Винслово отверстие и укладывают в проекции верхнего контура поджелудочной железы, а два других дренажа проводят с противоположной стороны и укладывают вдоль нижнего и верхнего контуров железы. Для тампонирования входных отверстий в сальниковую сумку к дренажам фиксируют пропитанные водорастворимой мазью поролоновые губки в виде манжеты. К проксимальным концам дренажных трубок путем прошивания фиксируют лигатуры, концы которых выводят на переднюю брюшную стенку через сформированную оментобурсостому. Дренажи фиксируют к коже лигатурами в виде «уздечки». Изобретение обеспечивает снижение возможности распространения воспалительного процесса в брюшную полость и забрюшинное пространство, создание оптимальных условий для дренирования, сокращение количества повторных релапаротомий. 1 пр., 4 ил.
Способ контролируемого отграниченного дренирования сальниковой сумки и забрюшинного пространства при панкреонекрозах, включающий проведение одного дренажа через Винслово отверстие справа и двух дренажей через забрюшинное пространство слева, отличающийся тем, что для тампонирования входных отверстий в сальниковую сумку к дренажам фиксируют пропитанные водорастворимой мазью поролоновые губки в виде манжеты, к проксимальным концам дренажных трубок путем прошивания фиксируют лигатуры, концы которых выводят на переднюю брюшную стенку через сформированную оментобурсостому, дренажи фиксируют к коже лигатурами в виде «уздечки».
| Способ дренирования ложа поджелудочной железы | 1985 |
|
SU1286176A1 |
| 0 |
|
SU154460A1 | |
| СПОСОБ ДРЕНИРОВАНИЯ САЛЬНИКОВОЙ СУМКИ | 2004 |
|
RU2281789C2 |
| RU 46187 U1, 27.06.2005 | |||
| СПОСОБ ДРЕНИРОВАНИЯ САЛЬНИКОВОЙ СУМКИ ПРИ ПАНКРЕОНЕКРОЗЕ | 1999 |
|
RU2191608C2 |
| Воздушно-гидравлический аккумулятор для гидравлических прессовых установок | 1941 |
|
SU62379A1 |
| АЛЬПЕРОВИЧ Б.И | |||
| и др | |||
| Дренирование области поджелудочной железы при хирургических вмешательствах на ней | |||
| - Бюллетень сибирской медицины, номер 1, 2002, с | |||
| Приспособление в пере для письма с целью увеличения на нем запаса чернил и уменьшения скорости их высыхания | 1917 |
|
SU96A1 |
| HACKERT T | |||
| et al | |||
| Surgical | |||
Авторы
Даты
2020-01-28—Публикация
2019-06-07—Подача