Изобретение относится к области медицины, а именно к процессу общей анестезии, и предназначено для оценки и визуализации состояния пациента при общехирургических вмешательствах
Общая анестезия состоит из четырех основных компонентов: амнезия (недостаток памяти), анальгезия (обезболивание), анестезия (медикаментозный сон или гипноз) и релаксация (расслабление мышц). Критическим фактором, определяющим, будет ли хирургическая операция успешной или нет, является регулирование глубины общей анестезии. Мониторинг глубины общей анестезии является важной задачей во время любой инвазивной хирургической процедуры, требующей, чтобы пациент был без сознания [1]. Большинство методов мониторинга глубины анестезии основаны на анализе частоты сердечных сокращений, среднего кровяного давления, электрокардиограммы (ЭКГ) и электроэнцефалограммы (ЭЭГ). ЭЭГ может использоваться для четкого выражения степени сознания пациента, поскольку было показано, что существует значительная разница между сигналами ЭЭГ, полученными во время сознательного и бессознательного состояний [2]
Во время общей анестезии различные пациенты в зависимости от пола, возраста роста, веса и т.д. теряют сознание при различных (более низких или более высоких) концентрациях препарата, следовательно, для каждого пациента необходима строго определенная дозировка анестезиологического пособия (АП). Потребность в оптимальной концентрации АП обусловлена изменчивостью физиологических эффектов воздействия лекарств на организм (различия в фармакодинамике) и изменчивостью метаболизма лекарственного средства в организме (различия в фармакокинетике) [3, 4].
До настоящего времени ни одна система мониторинга состояния пациента не способна адекватно с высокой точностью оценивать глубину наркоза и при этом сохранять инвариантность к анестезиологическому пособию [5].
Поэтому необходим способ, позволяющий эффективно и комплексно контролировать параметры гемодинамики, транспорта кислорода, степени интраоперационной ноцицепции, уровня седации, и нейромышечной блокады с учетом индивидуальных особенностей пациента. Весь комплекс информации о состоянии пациента предоставляется врачу в максимально простой графической форме на экране монитора в виде мнемосхемы состояния пациента. Это позволяет повысить эффективность и ускорить принятие решения врачу-анестезиологу.
Известен способ контроля параметров пациента во время проведения анестезии заключающийся в выделении из ЭЭГ сигнала слуховых вызванных потенциалов (СВП) c последующим расчетом индекса (AAI A-line ARX Index) - показателя глубины анестезии [6]. Способ обеспечивает быстрое отслеживание перехода к бессознательному состоянию и обратно.
Основным существенным недостатком этого известного способа является использование эмпирического алгоритма, применение которого приводит к получению крайне высокой нелинейности при расчете показателя глубины анестезии, особенно при ее высоком уровне. Способ обеспечивает быстрое отслеживание перехода к бессознательному состоянию и обратно, но при высокой степени седации этот эмпирический алгоритм практически не приводит к росту индекса (AAI), что затрудняет оценку состояния пациента при высокой степени седации.
Следующий недостаток проявляется в искажении формы пиков полученного сигнала СВП и, как следствие, искажение результата измерения. При использовании метода разбиения на эпохи и последующего суммирования действительно удается избавиться от целого ряда артефактов и выделить низкоамплитудный СВП сигнал, являющийся ответом на стимулирующий звуковой сигнал. Но при этом усиливается сигнал наводки 50 Гц, который в сочетании с используемым цифровым полосовым фильтром, генерирующим переходные области в фильтрованном сигнале, приводит к искажениям пиков СВП сигнала. Работа фильтра 50 Гц также оказывает негативное воздействие в виде удаления части информационно значимого спектра gamma составляющей ЭЭГ сигнала.
Следующий существенный недостаток данного способа это не компенсируемое снижение индекса AAI при использовании мышечных релаксантов, что подтверждается многочисленными исследованиями [7].
Известен способ мониторинга автономной нервной системы использующий спонтанные изменения проводимости кожи у пациента, для оценки уровня боли [8]. Устройство, реализующее данный способ содержит модуль для анализа проводимости кожи, модуль для хранения и обработки характеристик сигнала проводимости, что позволяет ему с помощью сигнальных средств указывать, что боль достигла определенного порога.
Основным существенным недостатком этого известного способа является то, что для определения уровня ноцицепции автор использует контроль абсолютного значения и скорости изменения проводимости, что недостаточно.
Известен способ оценки уровня боли с помощью плетизмографии [9], в котором выделяют пульсовую волну и ряд ее характеристик, включая амплитуду и положение дикротической насечки (зубец инцизурии), которые затем используются для расчета индекса оценки уровня ноцицепции. Основным существенным недостатком этих способов является использование данных только симпатической составляющей автономной нервной системы, на которую оказывают влияние и другие физиологические факторы [10, 11]. Поэтому результат оценки уровня ноцицепции не может быть точным.
В настоящем изобретении для контроля уровня ноцицепции дополнительно используется спектральная мощность и энтропия дыхательного цикла, спектральные характеристик ЭЭГ, энтропия проводимости кожи, скорость изменения среднего артериального давления и частоты сердечных сокращений. Производится контроль симпатической и парасимпатической составляющих автономной нервной системы. Это позволяет более точно оценить текущий уровень ноцицепции.
Известен способ осуществления мониторинга состояния пациента [12], позволяющий контролировать уровень седации, для чего используются анализ ЭЭГ с последующим выделением слуховых вызванных потенциалов, показателя сатурации кислорода, ЭКГ и СО2.
Основным существенным недостатком данного изобретения, являющегося ближайшим к заявленному техническому решению прототипом, является отсутствие возможности контроля параметров гемодинамики, степени интраоперационной ноцицепции, и нейромышечной блокады. Способ расчета степени седации в описании к изобретению подробно не раскрывается.
Описанные выше аналоги и прототип не позволяют получить объективную комплексную оценку состояния пациента во время седации и общей анестезии.
Предлагаемый авторами способ комплексной оценки и визуализации состояния пациента во время общей анестезии, включающий анализ сигналов электроэнцефалограммы, электрокардиограммы, фонокардиограммы, содержания кислорода в крови, артериального давления и пульса, позволяет оценить с высокой точностью изменение уровня седации и анестезии во времени за счет введения динамических весовых коэффициентов, зависящих от текущего уровня анестезии, спектральных составляющих ЭЭГ, значения энтропии выборки (SampEn), «коэффициента вспышки-подавления» (BSR - burst-suppression ratio), качества сигнала, текущего уровня нейромышечной блокады, скоростей изменений пульса и среднего артериального давления. Для расширения функциональности и повышения точности при измерении ноцицепции используются спектральные составляющие ЭЭГ, характеристики пульсовой волны, динамика изменений давления, пульса, проводимости кожи, а также ARX модель для устранения влияния артефактов. Способ позволяет производить комплексную оценку состояния пациента с учетом параметров центральной и периферической гемодинамики, транспорта кислорода, уровня седации, ноцицепции и нейромышечной блокады с последующим представлением результатов на мнемосхеме состояния пациента.
Необходимо, чтобы врач владел наиболее полной информацией о текущем состоянии пациента, что позволит ему подобрать оптимальные дозировки и скорости ввода используемого анестезиологического пособия. Это существенно повысит безопасность операционного вмешательства в целом.
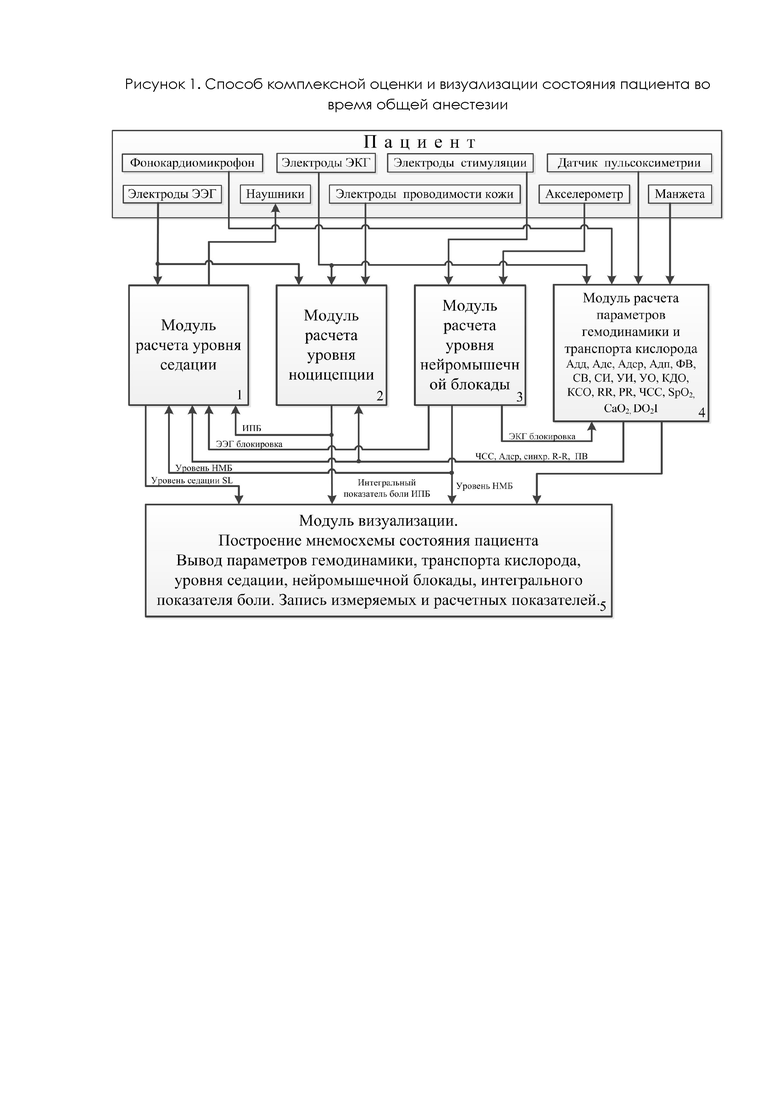
Поставленная задача в изобретении решается за счет использования модуля расчета уровня седации, модуля расчета уровня ноцицепции, модуля расчета уровня нейромышечной блокады, модуля расчета параметров гемодинамики и транспорта кислорода, при этом наличие межмодульных связей позволяет повысить точность измерения уровня седации и ноцицепции, устранить влияние на расчет уровня седации мышечных релаксантов (рис.1). Кроме того, поставленная задача решается в изобретении за счет учета при расчете уровня седации текущего уровня ноцицепции, нейромышечной блокады, скоростей изменения среднего артериального давления, частоты сердечных сокращений. При расчете уровня ноцицепции учитываются данные частоты сердечных сокращений, скоростей изменения среднего артериального давления и проводимости кожи. Кроме того, поставленная задача решается в изобретении за счет представления результатов измерения на мнемосхеме состояния пациента.
Анализ патентной и специальной медицинской литературы, а также практики здравоохранения показал, что способ оценки и визуализации состояния пациента во время общей анестезии идентичный заявленному неизвестен. Это дает основание сделать вывод о соответствии заявляемого способа критерию «Новизна». Изложенная выше совокупность существенных признаков (существенные отличия) нова и обеспечивает при реализации получение технического результата - комплексную оценку и визуализацию состояния пациента во время общей анестезии в реальном времени, необходимую для расчета оптимальной дозировки анестезиологического пособия.
Совокупность существенных признаков и технический результат связаны причинно-следственной связью. При этом изложенные существенные признаки являются причиной для появления следствия - технического результата.
Это дает основание сделать вывод о соответствии данного технического решения такому критерию, как «изобретательский уровень». Вся совокупность существенных признаков может быть неоднократно реализована с получением одного и того же технического результата, что говорит о соответствии заявляемого технического решения критерию «промышленная применимость».
Техническая сущность предлагаемого способа состоит в следующем: Для расчета параметров гемодинамики, транспорта кислорода, степени интраоперационной ноцицепции, уровня седации, и нейромышечной блокады в предлагаемом способе используются четыре модуля (рисунок 1): модуль расчета уровня седации, модуль расчета уровня ноцицепции, модуль расчета уровня нейромышечной блокады, модуль расчета параметров гемодинамики и транспорта кислорода. Для визуализации, записи и передачи измеряемых и расчетных параметров используется модуль 5 (рисунок 1). Для работы этих модулей используются электроды ЭЭГ, ЭКГ, стимуляции, датчики пульсоксиметрии и давления, акселерометр, наушники и фонокардиомикрофон.
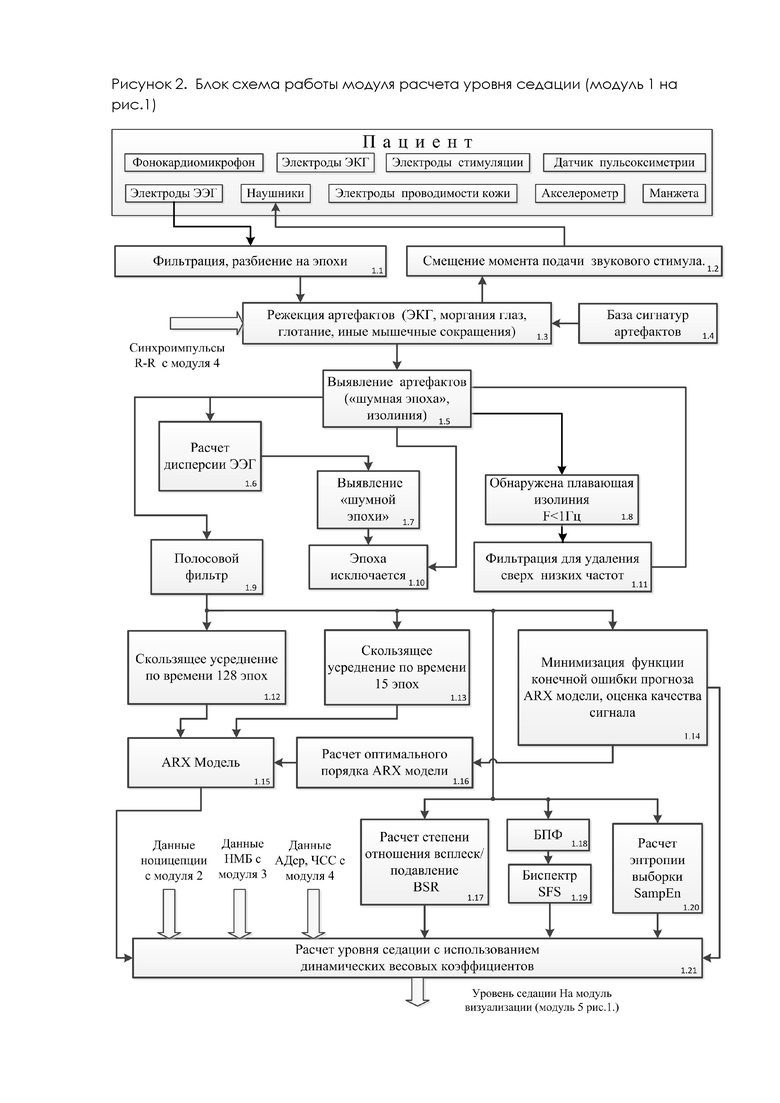
Рассмотрим работу модуля 1 расчета уровня седации, структурная схема которого показана на рисунке 2. Метод слуховых вызванных потенциалов (СВП) использует активный раздражитель в виде звуковых щелчков, воздействующих через наушники на слуховые рецепторы, затем на мозг, что отражается на ЭЭГ. Слуховой вызванный потенциал средней латентности, фиксируемый через 40 и 60 мс после стимуляции, представляет нервную активность в таламусе и первичной слуховой коре и чаще всего используется как мера анестезирующего эффекта [13, 14]. В предлагаемом способе фиксируются СВП на непрерывном участке от 20 до 80 мс после подачи звукового стимула. Звуковой стимул, генерируется блоком 5.2 и воспроизводится наушниками. Форма звукового стимула может быть выбрана в ручном режиме из предложенного списка или определена в тестовом режиме, после пробной 30 секундной стимуляции, как наиболее эффективная по амплитудному пику на СВП сигнале фиксируемому через 60 мс после стимулирующего импульса. Длительность стимула выбрана 2 мс.
Данные с ЭЭГ электродов, установленных на лбу пациента, поступают на вход блока 1.1 (рис.2) для предварительной фильтрации и разбиения непрерывный ЭЭГ сигнала на 100 мс последовательности - эпохи. Блоком 1.1 производится контроль качества контакта электродов с поверхностью кожи. Далее сигнал поступает в блок 1.3 для удаления артефактов различной природы. Источники артефактов можно разбить на две категории: первые возникают от движения глаз, глотания, сердечной деятельности пациента, вторые от наводок сети и используемого электроинструмента. Артефакты ЭКГ возникают из-за электрического поля сердца, которое влияет на поверхностный потенциал в месте установки ЭЭГ электродов, так как амплитуда ЭКГ сигнала как минимум в 100 раз выше амплитуды выделяемого сигнала СВП. Для удаления артефактов связанных с работой мышц, движением глаз, глотанием, сокращением лобной мышцы в блоке 1.3 используется алгоритм поиска сигнатур артефактов. Для устранения артефактов от ЭКГ сигнала в блоке 1.3. используется синхронизация с модулем расчета параметров гемодинамики (модуль 4 рис.1.), с которого поступают R-R синхроимпульсы. Блок 1.4 - база сигнатур артефактов. Метод анализа СВП менее чувствителен к артефактам, случайной природы, поскольку эти артефакты, как правило, устраняются из сигнала ЭЭГ путем повторного усреднения. Одна из самых важных проблем, которую приходится решать при регистрации СВП - сигналов амплитудой менее 1 мкв при использовании метода разбиение ЭЭГ на эпохи с дальнейшим их суммированием, это устранение наводки сети 50 Гц. Применение цифрового низкочастотного фильтра, используемого авторами аналогичных разработок, крайне неэффективно (фильтр, работающий на частоте выборки требует больших затрат процессорного времени, вносит собственные искажения) и к тому же приводит к ослаблению гамма составляющей. В предлагаемом способе для исключения наводки сети использована методика, реализованная в модуле 1.2 (рис.2): подача каждого звукового стимула производится со смещением плюс минус 10 мс. При этом на 10 мс смещается и ответ на стимул. Если допустить, что в какой-то момент времени сегмент эпохи попал на пик наводки 50 Гц, то при следующем акустическом импульсе следующий сегмент эпохи попадет в точку минимума. В результате последующего сложения сегментов эпох останется только полезный сигнал.
Блок 1.8 служит для обнаружения плавающий изолинии, возникающей при изменении сопротивления между электродом и кожей пациента. Для выявления и исключения из обработки «шумных эпох» используется блоки 1.5, 1.6 и 1.7. О «зашумленности эпохи» делается заключение после вычисления ее дисперсии блок 1.6 (рис.2) и сравнения полученных данных с дисперсией близлежащих эпох. Nitschke J и др. [15] установили, что сигнал ЭЭГ, выделенный с помощью цифрового фильтра во временной области, обычно включает в себя кросс-умножение каждой нефильтрованной точки данных и ее соседей с набором весов. Учитывая вышеизложенное, полосовой фильтр (блок 1.9) в предлагаемом способе может быть реализован в двух вариантах. Первый (предпочтительный) - использование преобразования Гильберта - Хуанга, реализуется в четыре этапа. Первый этап - разложение на простые колебательные IMF (intrinsic mode functions) функции с различной амплитудой и частотой. Исходный сигнал неоднократно разлагается до тех пор, пока его остаток не станет монотонной функцией. Второй этап - IMF функции преобразуются из временной области в частотную область с использованием быстрого преобразования Фурье (БПФ), которое, как было показано [15] повышает эффективность преобразования Гильберта- Хуанга за счет более точного захвата частотных диапазонов, присутствующих в сигнале. На третьем этапе удаляются шумы на каждой IMF кривой, оставляя данные в диапазоне от 16 до 100 Гц. Четвертый этап - использование обратного быстрого преобразования Фурье для преобразования сигнала из частотной области обратно во временную область.
Второй вариант реализации фильтра может быть организован значительно проще. Частота квантования выбрана 1 кГц, следовательно, полоса пропускания будет 500 Гц. Ограничим верхнюю полосу 100 Гц, применив децимацию. Нижнюю частоту ограничим 16 Гц, используя ФНЧ. При этом будет затрачено минимум процессорного времени на фильтрацию и не внесено существенных искажений в обрабатываемый сигнал.
Для увеличения скорости работы алгоритма расчета уровня седации используется ARX модель блок 1.15. На входы блока 1.15 подаются две последовательности, сформированные с использованием алгоритма скользящего среднего. На первый вход подается последовательность, состоящая из 128 просуммированных эпох с блока 1.12, на второй вход из 15 просуммированных эпох с блока 1.13. Применение описанного выше механизма фильтрации позволяет вдвое сократить объем необходимой выборки с 256 до 128 эпох. Коэффициенты ARX модели рассчитывают, используя данные блока 1.16. Блок 1.14 используется для минимизации ошибок прогноза.
Блок 1.17 выполняет расчет параметра Burst Suppression Ratio (BSR). При глубокой анестезии ЭЭГ начинает вести себя необычно, возникают чередующиеся во времени всплески-подавление (burst-suppression). Они характеризуется скачкообразными изменениями амплитуды сигнала от высокой до очень низкой или почти полного отсутствия сигнала. BSR — это параметр, который дает количественную оценку данному явлению. При глубокой анестезии была продемонстрирована в [16] линейная зависимость BSR от степени анестезии, поэтому данный показатель получит наибольший весовой коэффициент в блоке 1.21 при глубокой анестезии.
Блок 1.18 выполняет быстрое преобразование Фурье, затем в блоке 1.19 рассчитывается показатель Synch Fast Slow (SFS) - логарифм отношения биспектральной активности (суммы всех пиков биспектров) в диапазонах 0,5-47 Гц и 40-47 Гц. Наибольший вклад данный показатель оказывает при явлении активации ЭЭГ - наступлении фазы возбуждения во время хирургических уровней наркоза. Данную фазу можно хорошо отследить с помощью СВП. При низком качестве сигнала и наличии неустранимых артефактов использование данного показателя наиболее оправдано. Следовательно, показатель SFS получает наибольший весовой коэффициент в блоке 1.21 при фазе возбуждения и низком качестве сигнала.
Блок 1.20 (рис.2) производит вычисление значения энтропии выборки (SampEn). Энтропия может применяться к сигналам временной области, а также к спектру мощности частотной области. В последнем случае это спектральная энтропия. Спектральная энтропия основана на преобразовании Фурье и предполагает, что сигналы ЭЭГ могут обрабатываться на основе синус и косинус линейных сигналов, следовательно, этот подход также не учитывает нелинейность и нестационарный характер сигналов ЭЭГ. Энтропия описывает нерегулярность, сложность и непредсказуемость сигнала, не зависит от абсолютного масштаба, амплитуды и частоты. Дополнительно энтропия может обнаруживать нелинейные особенности сигнала. Многочисленные исследования [17, 18] показывают, что энтропия может быть использована для оценки глубины анестезии. Основная идея заключается в том, что увеличение глубины анестезии вызывает увеличение регулярности ЭЭГ. В предлагаемом способе использован вид энтропии SampEn - это улучшение приближенной энтропии Approximate entropy (ApEn) [19]. Это подробно описано в методе количественной оценки степени регулярности данных [20, 21].
Расчет уровня седации (УС) производится блоком 1.21 (рис.2), в котором могут быть использованы методы линейной или логистической регрессии, нечеткой логики, нейронных сетей или гибридные методы (комбинации перечисленных). Расчет производится с использованием и абсолютных значений и динамических весовых коэффициентов, рассчитанных на основании данных о процентном отношении всплеск/подавление BSR (блок 1.17), биспектров SFS (блок 1.19), текущего значения энтропии выборки (блок 1.20). Данные о текущем уровне ноцицепции, нервномышечной блокады, скоростей изменения среднего артериального давления и частоты сердечных сокращений поступают с модулей 2, 3 и 4 (рис.1).
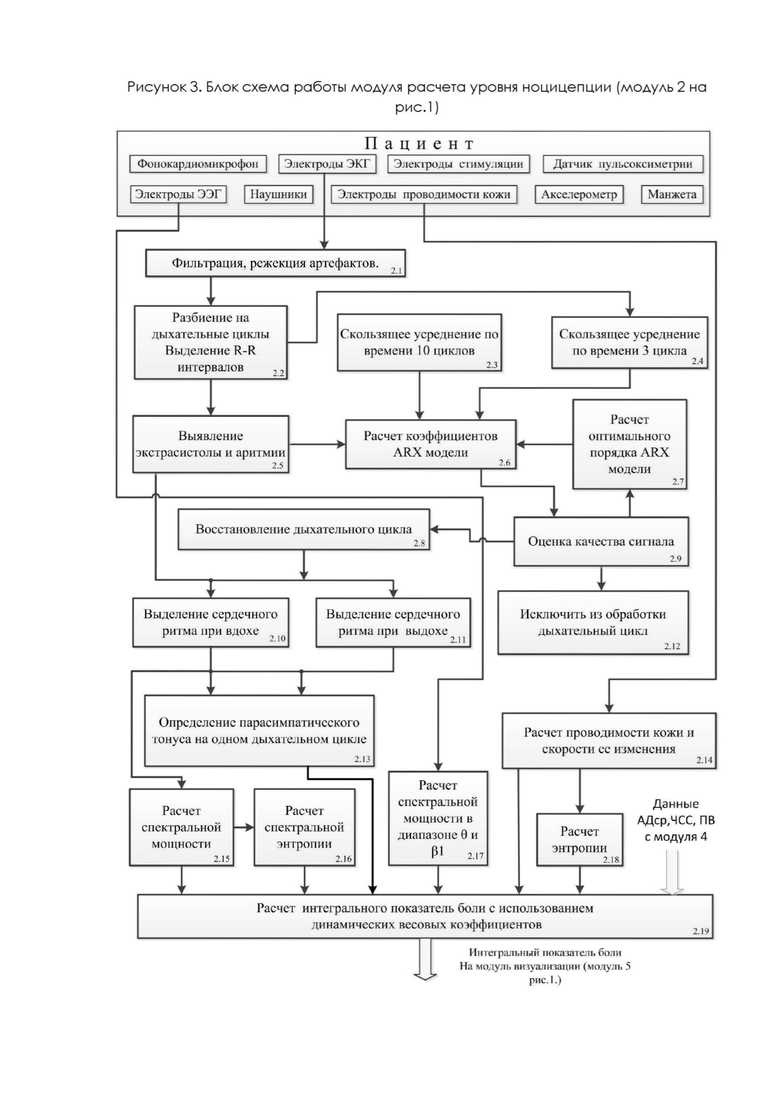
Рассмотрим работу модуля 2 (рис.1) для расчета уровня ноцицепции. Структурная схема этого модуля показана на рисунке 3.
В предлагаемом способе для оценки уровня ноцицепции и расчета интегрального показателя боли (ИПБ) используются данные о состоянии автономной нервной системы (парасимпатическом тонусе), данные спектральной мощности в диапазоне тета и бета, проводимость кожи, скорости изменения среднего артериального давления и частоты сердечных сокращений. Хирургический стресс отражает баланс между ноцицепцией - нейронными процессами кодирования и обработки болевых стимулов и антиноцицепцией - снижением чувствительности к боли, возникающей в нейронах, из-за применения анальгетиков. Традиционная методика оценки уровня боли - слежение за частотой сердечных сокращений и средним артериальным давлением. При изменении этих показателей более чем на 20% за короткое время делался вывод о наличии болевого воздействия. Однако чувствительность такого метода считается не очень высокой [22, 23]. Данные среднего артериального давления, частоты сердечных сокращений, пульсовой волны поступают с модуля 4 (рис.1) в блок 2.19 на рис.3, где используются для расчета интегрального показателя боли (ИПБ) с учетом динамически меняющихся весовых коэффициентов. Максимальный вес данные коэффициенты будут иметь при серьезной сердечной патологии и сильной аритмии. Динамика сердечного ритма автономной нервной системы находится под влиянием дыхательного цикла: вдох временно подавляет парасимпатическое (замедляющее) воздействие, тем самым ускоряя сердечный ритм (R-R интервал уменьшается); выдох, стимулирует парасимпатическое воздействие (R-R интервал увеличивается) и сердечный ритм замедляется. Следовательно, каждый дыхательный цикл сопровождается перепадами парасимпатического тонуса. Эти ритмические осцилляции, называемые дыхательной синусовой аритмией (ДСА) наиболее четко коррелируют с уровнем ноцицепции [24, 25, 26]. Данные одного отведения ЭКГ и респирации с модуля 4 (модуль расчета параметров гемодинамики) рис.1 поступают в блок 2.1 (рис.3), где производится фильтрация и режекция артефактов. Блок 2.2 из непрерывного ЭЭГ сигнала, используя данные о респирации, выделяет дыхательные циклы и заменяет QRS компонент меткой соответствующей зубцу R. В блоке 6.6 производится анализ сигнала на наличие в нем экстрасистолы или аритмии. При отсутствии в сигнале экстрасистолы и аритмии дыхательный цикл поступает для выделения сердечного ритма при вдохе (блок 2.10) и выдохе (блок 2.11). При наличии в дыхательном цикле аритмии или экстрасистолы сигнал претерпевает реконструкцию для этого используются блоки (2.3, 2.4, 2.5, 2.6, 2.9), после которой он в восстановленном виде попадает в блок 2.8, где ему будет присвоена метка -показателя качества. При восстановлении сигнала экстрасистола исключается, а на расчетное место устанавливается R маркер, при этом критерий качества сигнала понижается. Для расчета места установки R маркера используется ARX модель (блок 2.6), на входы которого поступают усредненные данные за последние 10 дыхательных циклов (блок 2.3) и за последние 3 дыхательных цикла (блок 2.4). Блоком 2.7 корректируется порядок ARX модели, исходя из минимальной ошибки симуляции. При снижении показателя качества ниже заданного (ARX модель не может с приемлемым качеством предсказать элементы дыхательного цикла) дыхательный цикл исключается из обработки (блок 2.12). Определение парасимпатического тонуса происходит в блоке 2.13, исходя из данных о сердечном ритме при вдохе и выдохе. Блок 2.15 производит расчет спектральной мощности на частотах вдоха и выдоха. Блок 2.16 производит расчет спектральной энтропии. Данные с одного канала ЭЭГ поступают с модуля расчета уровня седации (модуль 1 на рис.1) в блок 2.17, где производится расчет спектральной мощности диапазона тета и бета. Результаты передаются в блок 2.19, где для них будут определен весовой коэффициент.
Известно, что изменения в проводимости кожи и количество колебаний проводимости кожи в секунду являются эффективным методом при оценке уровня боли и хирургического стресса [27, 28, 29]. Электроды для определения проводимости кожи изготовлены в виде прищепки с креплением на ладонь пациента. Проводимость кожи измеряется на частоте 200 Гц. Блоком 2.14 производится расчет проводимости кожи и скорости ее изменения. Блоком 2.18 производится расчет энтропии проводимости кожи.
Расчет интегрального показателя боли ИПБ производится блоком 2.19 (рис.3), в котором могут быть использованы методы линейной или логистической регрессии, нечеткой логики, нейронных сетей или гибридные методы (комбинации перечисленных). Расчет выполняется с использованием весовых коэффициентов и абсолютных значений спектральной мощности дыхательного цикла (блок 2.15), спектральной энтропии (блок 2.16), спектральных характеристик ЭЭГ (блок 2.17), проводимости кожи и скорости ее изменения (блок 2.14), энтропии проводимости кожи (блок 2.18), данных о скорости изменения среднего артериального давления, частоты сердечных сокращений и характеристик пульсовой волны (с модуля 4, рис.1).
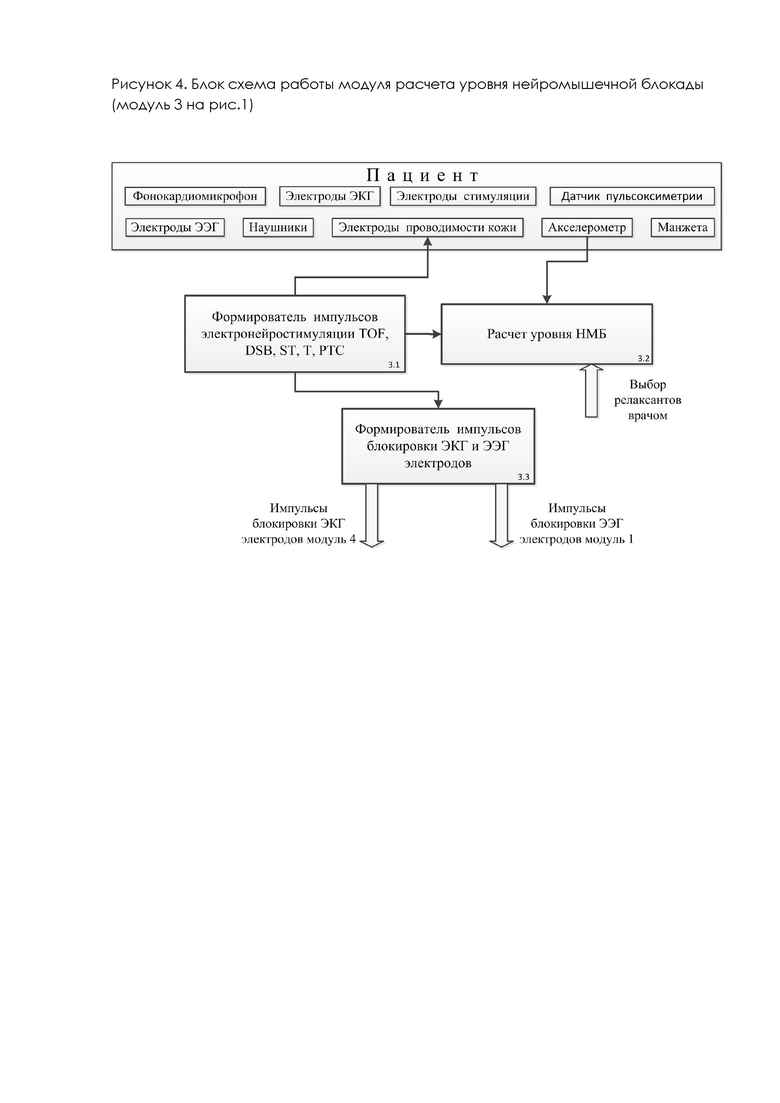
Структурная схема модуля расчета уровня нейромышечной блокады (модуль 3 на рис.1) представлена на рисунке 4.
Формирователь импульсов электронейростимуляции ЭНС (блок 3.1) используется для формирования пяти стандартных стимулирующих импульсных последовательностей: режим TOF (Train - of - Four - стимуляция пачкой из четырех импульсов), DBS (Double - Burst Stimulation - стимуляция двойными пачками), ST (Single Twitch одиночная стимуляция), Т (titanic тетаническая стимуляция), PTC (Posttetanic count посттетанический подсчет). Воздействие на пациента происходит посредством электродов стимуляции. Методика оценки уровня нейромышечной блокады (НМБ) зависит от режима ЭНС и от выбора врачом используемых релаксантов. Эта методика сводится к определению степени ослабления или полного исчезновения ответа мышц на ЭНС под действием миорелаксантов, о чем судят по данным сигнала об ускорении, полученного с акселерометра, закрепленного на пальце пациента. Для корректной работы модулей системы и предотвращения возникновения артефактов от ЭНС блоком 3.3 на рис.4 формируются импульсы для блокировки ЭЭГ сигналов в модуле 1 (рис.1) расчета уровня седации и ЭКГ сигналов в модуле 4 расчета параметров гемодинамики (рис.1).
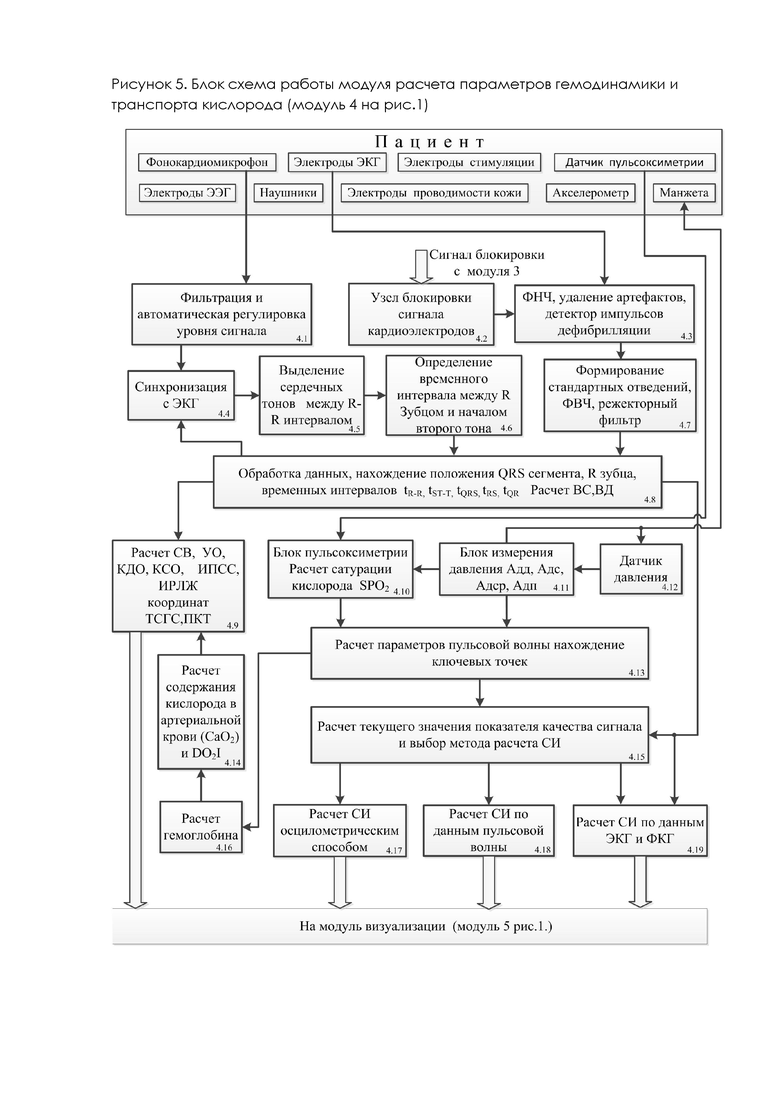
Структурная схема модуля 4 (рис.1) расчета параметров гемодинамики и транспорта кислорода представлена на рисунке 5. Модулем производится расчет следующих параметров: артериального давления диастолического АДд, артериального давления систолического АДс, артериального давления среднего АДср, артериального давления пульсового АДп, сердечного выброса СВ, сердечного индекса СИ, ударного индекса УИ, ударного объема УО, конечно - диастолического объема КДО, конечно - систолического объем КСО, частоты дыхания RR, частоты пульса PR, частоты сердечных сокращений ЧСС, сатурации кислорода SpO2, содержания кислорода в артериальной крови CaO2, индекса доставки кислорода DO2I.
Электрокардиограф построен по классическому принципу с пятью электродами и с тремя общепринятыми стандартными отведениями. Сигнал с ЭКГ электродов поступает в блок 4.3, где происходит его предварительная фильтрация и удаление артефактов. Артефакты, возникшие от работы импульсов нейростимуляции, вырезаются из сигнала ЭКГ за счет синхронизации с модулем расчета уровня нейромышечной блокады (модуль 3 на рис.1) в блоке 4.2 (рис.5). В блоке 4.7 выполняется формирование стандартных отведений, фильтрация по каждому отведению и регулировка усиления. Для фильтрации используются фильтры высоких частот (ФВЧ) и режекторные фильтры. Блоком 4.8 выполняется обработка сигнала: выделение в сигнале QRS сегмента, нахождение положения R зубца, расчет длительности временных интервалов tR-R, tST-T, tQRS, tRS, tQR, времени систолы ВС и времени диастолы ВД. На основании данных, полученных с блока 4.6 производится расчет времени систолы и времени диастолы, необходимых для расчета сердечного индекса блоком 4.19. Сигнал с фонокардиомикрофона поступает сначала в блок 4.1, где происходит его фильтрации и регулировка усиления, затем в блок 4.4 для синхронизации с ЭКГ сигналом (R зубцом). В блоке 4.5 происходит выделение начала второго тона на фонокардиограмме и в блоке 4.6 производится измерение промежутка времени между R зубцом и началом второго тона. Блоком 4.9 используется метод описанный Сафоновым М. Ю. [30], который использует тесную сопряженность электрических и механических параметров сердца, позволяет рассчитать конечно диастолический радиус (КДР), конечно систолический радиус (КСР), конечно диастолический объем (КДО), конечно систолический объем (КСО), ударный объем (УО), сердечный выброс (СВ), сердечный индекс (СИ).
Блок 4.11 измерения артериального давления реализует модернизированный осциллометрический способ измерения давления. Блок 4.11 осуществляет усиление, фильтрацию и обработку сигнала с датчика давления (блок 4.12), выполняет управление спускным клапаном и насосом нагнетания давления в манжету, формирует импульс синхронизации, используемый блоком 4.13, для вычисления скорости пульсовой волны. При нагнетании давления в манжету, установленную на пациенте, производится контроль амплитуды пульсовой волны и пределов давления. Данные давления и пульсовой волны считываются с датчика давления (блок 4.12). При достижении заданного значения давления (исходя из анализа пульсовой волны), процесс нагнетания давления прекращается и начинается процесс плавного спуска давления с коррекцией линейности (линейность сброса давления обеспечивается за счет предварительной калибровки линейности спускного клапана). Процесс линейного спуска давления останавливается, когда давление достигнет заданного уровня или уровень амплитуды пульсовой волны, опуститься ниже определенного предела. После линейного спуска давления спускной клапан переводится в режим полного открытия (для сброса остатка давления в манжете). Применение модернизированного осциллометрического способа измерения давления позволяет нагнетать в манжету давление до среднего артериального, а не до систолического. Систолическое давление рассчитывается в блоке 4.11. Измерение давления может выполняться как при спуске, так и при подъеме давления. При этом мы получаем сразу три преимущества: во - первых, комфорт пациента связанный с пониженным давлением в манжете, во - вторых, данный способ обеспечивает большую точность и возможность расчета целого ряда гемодинамических параметров, в - третьих, уменьшается нагрузка на сосуды пациента вследствие чего следующее измерение можно проводить раньше (сокращается время релаксации сосудов).
Принцип работы пульсоксиметра (блок 4.10) основан на измерении поглощения красного и инфракрасного световых излучений, которые проходят через палец пациента или мочку уха. Особенность реализации блока 4.10 заключается в следующем: используем сигнал с пикового детектора инфракрасного спектра в качестве датчика пульсовой волны (ПВ); блок пульсоксиметрии используется совместно с блоком 4.11 измерения давления. Для расчета скорости ПВ используется блок 4.13. Блоком 4.13 производится расчет параметров пульсовой волны (ПВ) и нахождение координат границ участков ПВ. Самая низкая точка участка инцизуры соответствует полному закрытию аортального клапана и используется при расчете уровня ноцицепции. Анализируя ПВ можно измерять диастолическое, среднее, боковое систолическое и конечное систолическое давление в магистральном артериальном сосуде и на основании полученных данных производить расчет целого ряда гемодинамических параметров, включая и СИ. Для расчета скорости ПВ необходимы два параметра: расстояние и время, за которое пульсовая волна пройдет это расстояние. В данном изобретении использовано расстояние между манжетой и датчиком пульсоксиметра, закрепленном на пальце пациента. Необходимо вычислить время преодоления ПВ этого расстояния. Для этого в предлагаемом способе используется синхронизация блока измерения давления и блока пульсоксиметрии. При регистрации осциллометрическим методом АДср получается самая большая амплитуда осцилляций. Использование именно этой пульсовой волны сокращает степень воздействия артефактов. По зафиксированным времени регистрации максимальной амплитуды пульсовой волны (точка АДср) - время T1 и времени Т2 - регистрация максимума амплитуды ПВ пиковым детектором блока пульсоксиметрии рассчитывается Tpv=Т2-Т1. Затем рассчитывается скорость распространения ПВ. Блоком 8.19 производится расчет гемоглобина. Для расчета гемоглобина в реальном времени, используется оригинальная формула [31]
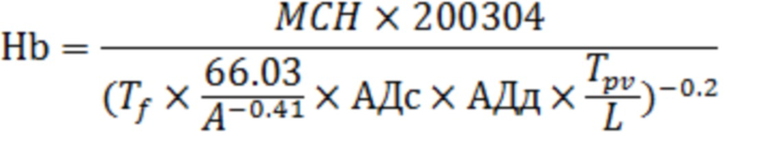
где: L-это расстояние между манжетой и датчиком пульсоксиметра; Tf - длительность заднего фронта ПВ; Tpv - время распространения ПВ рассчитанное блоком 20; МСН- среднее содержание гемоглобина в отдельном эритроците в абсолютных единицах (норма 27-31 пг).
Блоком 8.18 рассчитывается содержание кислорода в артериальной крови (СаO2) по формуле [32]:
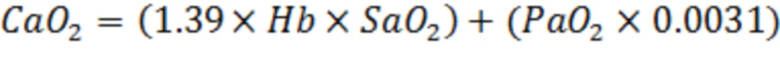 (2)
(2)
где: 1.39 - индекс Гюфнера - количество миллилитров кислорода, связываемое 1 граммом гемоглобина; Нb - содержание гемоглобина в крови; SаО2; - сатурация артериальной крови определена блоком 16; РаО2 - парциальное давление кислорода в плазме крови; 0.0031 - коэффициент растворимости кислорода в плазме.
Парциальное давление растворенного в плазме кислорода у больных, находящихся на ИВЛ почти всегда равно 100 мм рт. ст. Поэтому член (PaO2*0.0031) уравнения практически постоянен и равен 0.31, поэтому суммирование его с первым членом уравнения мало влияет на конечный результат вычислений.
Индекс доставки кислорода дает представление о количестве кислорода, доставляемом к органам и тканям в единицу времени и рассчитывается по формуле [32]:
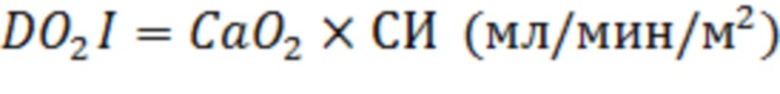 (3)
(3)
где: СаO2- содержание О2 в артериальной крови; СИ- сердечный индекс.
Основным показателем работы центральной гемодинамики является сердечный индекс (СИ). В предлагаемом способе реализованы три варианта его определения: осциллометрическим способом, по данным пульсовой волны, по данным ЭКГ и ФКГ. Выбор варианта расчета СИ определяется текущими данными состояния пациента блоком 4.15. Сердечный индекс будет определен тем способом, который дает наилучший результат конкретно для данного пациента. В блоке 4.15, исходя из рассчитанного значения показателя качества, вычисляются характеристики сосудов пациента. Если размер «плато» меньше заданного, расчет CИ целесообразно производить осциллометрическим способом реализованном в блоке 4.17. Если размер «плато» больше заданного, что свидетельствует о наличии серьезной патологии сосудов (бляшки, закупорка, повышенная жесткость), то целесообразно использовать алгоритмом расчета СИ по ПВ, который реализован в блоке 4.18, если возможно выделить четкий контур ПВ. Если данное условие не выполняется, расчет будет выполнен по данным ЭКГ и ФКГ в блоке 4.19 при условии отсутствия серьезных сердечно-сосудистых патологий. Заключение об отсутствии или наличии таких патологий принимается блоком 4.15 на основании анализа данных поступивших с блоков 4.8 и 4.13. Если обнаружены сердечно-сосудистые патологии, понижается критерий качества сигнала и блоком 4.15 повторяется цикл выбора метода определения CИ.
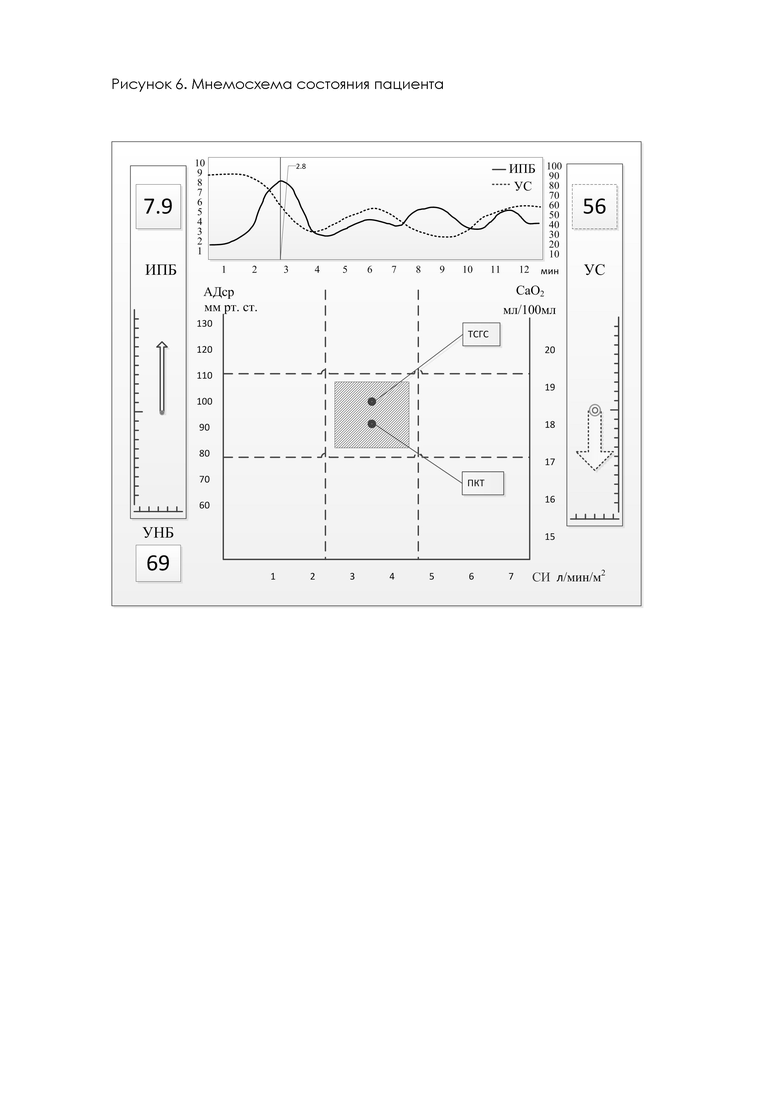
Задача визуализации состояния пациента решается модулем 5 (рис.1) за счет построения мнемосхемы состояния пациента (рис.6), которая представляет врачу анестезиологу в максимально простом графическом виде данные центральной и периферической гемодинамики, транспорта кислорода, нервно-мышечной блокады, текущего уровня седации и ноцицепции, сигнализирует о приближении контролируемых показателей к граничным значениям. Вывод информации о текущем состоянии пациента выполняется на два монитора. На первый монитор (не показан на рисунках) выводятся данные в привычном для врача виде (заданные тренды, параметры гемодинамики и транспорта кислорода в табличном и графическом виде), а на втором мониторе производится построение мнемосхемы состояния пациента (рис. 6). Известно, что если точка системного гемодинамического статуса (ТСГС) на мнемосхеме находится в центральном квадранте, то нарушений гемодинамики у пациента нет, Sramek [33] назвал его зоной нормального системного гемодинамического статуса (СГС). При «идеальном» СГС, точка будет иметь координаты: СИ 3,5 л/мин/м2 и АДср 92 мм рт. ст. («идеальная ТСГС»). Описанная номограмма в 1997 году принята Американским Обществом кардиодинамического мониторинга (АSСМ) в качестве стандартной для определения тактики коррекции гемодинамических нарушений у пациентов. Для совмещения на одном графике параметров гемодинамики и доставки кислорода (DO2I) на мнемосхеме добавлена шкала СаO2, масштаб которой выбран таким образом, чтобы линии пределов нормальных значений АДср и СаО2 на графике совпали [34]. Это позволяет выделить на графике еще одну точку - показатель кислородного транспорта ПКТ, характеризующую состояние транспорта кислорода. Так как значение СИ в любой момент времени для точек ТСГС и ПКТ будет одним и тем же, эти точки всегда будут лежать на одной вертикальной прямой. Модуль визуализации (модуль 5 рис.1) выдает сообщение о приближении контролируемых показателей к граничным значениям. Приближение параметров гемодинамики и транспорта кислорода к граничным значениям во время анестезии на мнемосхеме состояния пациента (рис. 6) выглядит как стремление точек ТСГС и ПКТ выйти за границы заштрихованной области. На представленной мнемосхеме заштрихованная область соответствует 20% отклонению параметров гемодинамики и транспорта кислорода от оптимальных в данный момент. Текущий уровень ноцицепции - интегральный показатель боли ИПБ и уровень седации УС выводятся на мнемосхеме в виде трендов и векторов мгновенных значений. Длина вектора пропорциональна текущему значению измеряемого параметра, а толщина вектора определяется текущей скоростью изменения контролируемого параметра. Модулем 5 (рис.1) производится регистрация и запись всех измеряемых и расчетных показателей, которые могут быть использованы как для ретроспективного анализа, так и для передачи в реальном времени телеметрической информации о состоянии пациента по отдельному каналу связи при работе совместно с телемедицинским оборудованием.
Доклинические испытания работы модуля расчета параметров гемодинамики были проведены с использованием генератора сигналов пациента Fluke Biomedical ProSIM 8. Работа модуля седации доклинически была протестирована с помощью записанных во время анестезии ЭЭГ сигнала синхронно с показаниями монитора слуховых вызванных потенциалов АЕР™. Для доклинической оценки работы модуля ноцицепции использовались записанные во время операционного вмешательства ЭКГ и ЭЭГ синхронно с записями времени видов хирургической агрессии.
Авторами получено положительное заключение этического комитета ФГБОУ ВО Астраханского государственного медицинского университета Министерства здравоохранения Российской Федерации (выписка из протокола заседания Этического комитета №5 от 06.11.2018 г.).
Предлагаемый способ прошел клиническую апробацию в отделении анестезиологии и реаниматологии ГБУЗ Александро-Мариинской областной клинической больнице (г. Астрахань). Ниже приводятся результаты этой апробации при проведении плановой лапароскопической холецистэктомии.
Общая анестезия была дана по следующей методике:
Для премедикации использован раствор дексмедетомидина в концентрации 4,0 мкг/мл, в дозе 1,0 мкг/кг/ч путем внутривенной инфузии в течение 1 ч до индукции анестезии. Индукцию анестезии осуществляли дробным введением 1 % раствора пропофола в дозе 1,5-2,5 мг/кг. Для проведения эндотрахеальной интубации применяли стандартную дозу рокурония бромида, 0,6 мг/кг; через 80-90 с создавались адекватные условия для интубации трахеи. Анестезия поддерживалась внутривенной инфузией 0,005% раствора фентанила со скоростью 0,4 мг/ч. Поддерживающие дозы рокурония бромида (0,15 мг/кг) вводили в тот момент, когда амплитуда мышечных сокращений восстанавливалась до 25 % от контрольного уровня, при появлении двух ответов при мониторинге в режиме четырехразрядной стимуляции (TOF). ИВЛ проводили аппаратом Drager Fabius Plus. Для дополнительного контроля и сравнения показаний, полученных в результате реализации предложенного способа комплексной оценки состояния пациента во время общей анестезии были использованы два монитора: Mindray iMEC 12 для контроля параметров гемодинамики и транспорта кислорода и монитор слуховых вызванных потенциалов АЕР™ для контроля уровня седации. Уровень боли регистрировали тремя способами: а) предложенным способом; б) клинически - непрерывная регистрация показателей периферической гемодинамики; в) лабораторно - путем определения уровня кортизола в сыворотке крови (методом ИФА на аппарате BioTek ELx800 производства BioTek Instruments Inc., США).
Показания гемодинамики, получаемые с помощью предложенного способа, не отличались более чем на 5% от полученных с помощью монитора Mindray iMEC 12. На высоте травматичного этапа хирургической операции фиксировали увеличения среднего артериального давления и частоты сердечных сокращений на 10-15%. Максимально выраженный гемодинамический ответ был через 5-8 минут после максимума ноцицептивного воздействия. Уровень седации при бодрствовании монитор слуховых вызванных потенциалов АЕР™ показывал равным 85, при самой глубокой седации показания были 40. Уровень седации измеренный с помощью предложенного способа при бодрствовании показал 95 при самой глубокой седации показания были 12. Следует заметить, что основные различия в показаниях уровня седации стали проявляться при достижении стадии глубокого наркоза: показания монитора СВП АЕР™ медленно менялись с 45 до 40, а монитор, реализующий предложенный способ измерения уровня седации, изменял свои показания с 44 до 12. Это позволило врачу-анестезиологу более точно контролировать динамику уровня седации. На мнемосхеме состояния пациента врач анестезиолог мог наблюдать динамику изменения УС, ее мгновенную скорость (толщина вектора УС) и заблаговременно вносить соответствующие изменения в дозировку АП.
Диапазон измерения уровня ноцицепции принят от 0- полное отсутствие боли до 10 - нестерпимая боль. Для контроля уровня ноцицепции анализировали уровень кортизола в сыворотке крови (нмоль/л) и сравнили эти значения с полученными результатами измерения предложенным способом. Мониторинг проводили на следующих этапах: I - перед премедикацией; II - после премедикации; III - во время индукции анестезии и интубации трахеи; IV - на высоте травматичного этапа хирургической операции; V - в конце операции; VI - через 30 мин после завершения оперативного вмешательства. Результаты сравнения приведены в таблице:
Анализируя вышеизложенные данные, можно сделать заключение об адекватной оценке уровня боли предложенным способом. На мнемосхеме состояния пациента врач анестезиолог мог наблюдать значение интегрального показателя боли ИПБ, динамику и скорость ее изменения, заблаговременно вносить соответствующие изменения в дозировку АП. Следует заметить, что изменение ИПБ в предложенном способе возникают через 30 -40 секунд после ноцицептивного воздействия, что позволяет ускорить принятие врачом-анестезиологом. За 5 минут до завершения оперативного вмешательства введение всех компонентов АП прекращается. На мнемосхеме состояния пациента наблюдаем за восстановлением гемодинамических показателей. Точки системного гемодинамического статуса ТСГС и показателя кислородного транспорта ПКТ возвращаются в заштрихованную зону.
Предлагаемый в качестве изобретения способ снижает количество относительных противопоказаний к оперативному вмешательству у пациентов среднего и пожилого возраста с высоким анестезиологическим риском, снижает вероятность возникновения критических осложнений во время анестезии, повышая тем самым ее безопасность. По сравнению с прототипом способ обладает следующими преимуществами:
1) Расчет уровня седации производится с учетом динамических весовых коэффициентов рассчитанных на основании данных о процентном отношении всплеск/подавление BSR, биспектров SFS, текущего значения энтропии выборки, данных о текущем уровне ноцицепции и нервномышечной блокады, среднего артериального давления и частоты сердечных сокращений вследствие чего мы получаем максимально точное значение текущего уровня седации, линейную шкалу, и увеличение индифферентности к используемым для анестезии препаратам.
2) Расчет уровня ноцицепции - интегрального показателя боли производится на основании рассчитанных весовых коэффициентов, спектральной мощности дыхательного цикла, спектральной энтропии, спектральных характеристик ЭЭГ, проводимости кожи, скорости ее изменения и энтропии, характеристик пульсовой волны, среднего артериального давления и частоты сердечных сокращений в следствии чего мы получаем максимально точное значение уровня ноцицепции, линейную шкалу, и пониженную корреляцию с используемыми для анестезии препаратами.
3) За счет построения мнемосхемы состояния пациента удалось повысить скорость оценки анестезиологом текущего состояния пациента и принятия решения, снизить информационно - интеллектуальную нагрузку на врача.
4) Снижена себестоимость операции за счет оптимального использования анестезиологического пособия, сократилось время выхода больного из состояния анестезии.
5) Анестезиолог по завершению операции, используя записанные во времени данные о состоянии больного, и зафиксированные данные о используемых скоростях ввода анестезиологического пособия, получает возможность провести ретроспективный анализ, оценить фармакокинетические и фармакодинамические свойства используемых препаратов.
6) Модуль расчета уровня седации и модуль уровня ноцицепции могут быть использованы как самостоятельные устройства
Источники информации:
1. Kent, C.D.; Domino, K.B. Depth of anesthesia. Curr. Opin. Anaesthesiol. 2009, 22, 782-787.
2. Rutkowski, T.M.; Cichocki, A.; Ralescu, A.L.; Mandic, D.P. Emotional states estimation from multichannel EEG maps. In Advances in Cognitive Neurodynamics ICCN 2007; Wang, R., Gu, F., Shen, E., Eds.; Springer: Berlin/Heidelberg, Germany, 2008.
3. Heyse, B.; Van Ooteghem, B.; Wyler, B.; Struys, M.M.; Herregods, L.; Vereecke, H. Comparison of contemporary EEG derived depth of anesthesia monitors with a 5 step validation process. Acta Anaesthesiol. Belg. 2009, 60, 19-33.
4. Palanca, B.J.; Mashour, G.A.; Avidan, M.S. Processed electroencephalogram in depth of anesthesia monitoring. Curr. Opin. Anaesthesiol. 2009, 22, 553-559.
5. Mahmoud I. Al-Kadi , Mamun Bin Ibne Reaz and Mohd Alauddin Mohd Ali //Evolution of Electroencephalogram Signal Analysis Techniques during Anesthesia // Sensors 2013, 13, 6605-6635; doi:10.3390/s130506605 ISSN 1424-8220
6. Патент RU 2262294: Мониторинг слуховых вызванных потенциалов
7. Vasella, F.C.; Frascarolo, P.; Spahn, D.R.; Magnusson, L. Antagonism of neuromuscular blockade but not muscle relaxation affects depth of anaesthesia. Br. J. Anaesth. 2005, 94, 742-747.
8. Patent US006571124B1 Apparatus and method for monitoring skin conductance and method for controlling a warning signal Date of Patent: May 27, 2003.
9. Patent US007407486B2 Method and an apparatus for pulse plethysmograph based detection of nociception during anesthesia or sedation, Date of Patent: Aug. 5, 2008.
10. Jeanne M., Logier R. et al. Heart rate variability during total intravenous anesthesia: effects of nociception and analgesia. Auton Norosci 2009; 147: 91-96
11. Logier R., De Jonckheere J., Delecroix M., Keribedj A., Jeanne M., Jounwaz R., et al. Heart rate variability analysis for arterial hypertension etiological diagnosis during surgical procedures under tourniquet. Conf Proc IEEE Eng Med Biol Soc 2011; 2011: 3776-9
12. Patent US20070167694A1 Integrated Portable Anesthesia and Sedation Monitoring Apparatus
13. Schwender, D.; Haessler, R.; Klasing, S.; Madler, C.; Poppel, E.; Peter, K. Mid-latency auditory evoked potentials and circulatory response to loud sounds. Br. J. Anaesth. 1994, 72, 307-314.
14. Schneider, G.; Sebel, P.S. Monitoring depth of anaesthesia. Eur. J. Anaesthesiol. 1997, 14, 21-28.
15. Nitschke, J.; Miller, G.A.; Cook, E.W., III. Digital filtering in EEG/ERP analysis: Some technical and empirical comparisons. Behav. Res. Methods Instrum. Comput. 1998, 30, 54-67.
16. Bruhn, J.; Bouillon, T.W.; Shafer, S.L. Bispectral index (BIS) and burst suppression: Revealing a part of the bis algorithm. J. Clin. Monit. 2000, 16, 593-596.
17. Bruhn, J.; Ropcke, H.; Hoeft, A. Approximate entropy as an electroencephalographic measure of anesthetic drug effect during desflurane anesthesia. Anesthesiology 2000, 92, 715-726.
18. Vakkuri, A.; Yli-Hankala, A.; Talja, P. Time-frequency balanced spectral entropy as a measure of anesthetic drug effect in central nervous system during sevoflurane, propofol, and thiopental anesthesia. Acta Anaesthesiol. Scand. 2004, 48, 666-671.
19. Pincus, S.M. Approximate entropy as a measure of system complexity. Proc. Natl. Acad. Sci. USA 1991, 88, 2297-2301.
20. Fan, S.Z.; Yeh, J.R.; Chen, B.C.; Shieh, J.S. Comparison of EEG approximate entropy and complexity measures of depth of anaesthesia during inhalational general anaesthesia. J. Med. Biol. Eng. 2011, 31, 359-366.
21. Xie, H.B.; He, W.X.; Liu, H. Measuring time series regularity using nonlinear similarity-based sample entropy. Phys. Lett. A 2008, 372, 7140-7146.
22. Zbinden, A.M.; Petersen-Felix, S.; Thomson, D.A. Anesthetic depth defined using multiple noxious stimuli during isoflurane/oxygen anesthesia. II. Hemodynamic responses. Anesthesiology 1994, 80, 261-267.
23. Luginbuhl, M.; Ypparila-Wolters, H.; Rufenacht, M.; Petersen-Felix, S.; Korhonen, I. Heart rate variability does not discriminate between different levels of haemodynamic responsiveness during surgical anaesthesia. Br. J. Anaesth. 2007, 98, 728-736.
24. Спасова А.П., Тихова Г.П., Базаров Р.О. Индекс анальгезии-ноцицепции: возможности и пределы // Вестник анестезиологии и реаниматологии. 2015. №5. URL: https://cyberleninka.ru/article/n/indeks-analgezii-notsitseptsii-vozmozhnosti-i-predely (дата обращения: 22.05.2019).
25. Jeanne M., Logier R., De Jonckheere J., Tavernier B. Heart rate variability during total intravenous anesthesia: effects of nociception and analgesia. Auton Neurosci 2009; 147: 91-6.
26. Logier R., Jeanne M. et al. Phisio Doloris: a monitoring device for Analgesia/Nociception balance evaluation using Heart Rate Variability analysis. Conf. Proc IEEE Eng. Med. Biol Soc. 2010; 1: 1194-7.
27. Storm, H.; Myre, K.; Rostrup, M.; Stokland, O.; Lien, M.D.; Raeder, J.C. Skin conductance correlates with perioperative stress. Acta Anaesthesiol. Scand. 2002, 46, 887-895.
28. Storm, H.; Shafiei, M.; Myre, K.; Raeder, J. Palmar skin conductance compared to a developed stress score and to noxious and awakening stimuli on patients in anaesthesia. Acta Anaesthesiol. Scand. 2005, 49, 798-803.
29. Ledowski T., Pascoe E., Ang B., Schmarbeck T., Clarke M.W., Fuller C., Kapoor V. Monitoring of intra-operative nociception: skin conductance and surgical stress index versus stress hormone plasma levels. Anaesthesia 2010; 65: 1001-6.
30.Сафонов М. Ю. Моделирование и диагностика функционального состояния левожелудочковой кардиогемодинамики на основе трансформации электрокардиосигнала // диссертация док.мед.наук Воронежская государственная медицинская академия им. Н.Н. Бурденко. г. Воронеж -1998 г.
31. Сокольский В.М. Информационно - измерительная и управляющая система обеспечения процесса общей анестезии // дис. канд. тех. наук -А.-2012 г.
32. Chris Higgins, Oxygen saturation - better measured than calculated Radiometer Medical ApS , Denmark, 2014
33. Sramek, B. B. Systemic Hemodynamics and Hemodynamic Management, 2002, 122 pages, ISBN 1-59196-046-0
34. Сокологорский С.В. Способ графического представления интегральных параметров гемодинамики и транспорта кислорода// Вестник интенсивной терапии. - 2001 г. - №1 С. 3-12.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ оценки адекватности анестезии | 2022 |
|
RU2807285C1 |
| МОНИТОРИНГ СЛУХОВЫХ ВЫЗВАННЫХ ПОТЕНЦИАЛОВ | 2000 |
|
RU2262294C2 |
| Способ премедикации у больных локализованным раком почки с артериальной гипертензией, контролируемой ингибиторами ангиотензинпревращающего фермента | 2018 |
|
RU2681496C1 |
| СПОСОБ УПРАВЛЕНИЯ МНОГОКОМПОНЕНТНОЙ АНЕСТЕЗИЕЙ ПРИ ОБЩЕХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВАХ | 2011 |
|
RU2499546C2 |
| СПОСОБ ОЦЕНКИ СЕНСОРНОЙ ЧУВСТВИТЕЛЬНОСТИ В УСЛОВИЯХ АНЕСТЕЗИИ И УСТРОЙСТВО ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2004 |
|
RU2269291C1 |
| Способ анестезиологического обеспечения при селективной доставке химиопрепарата к сетчатке глаза при лечении интраокулярной ретинобластомы у детей | 2019 |
|
RU2713838C1 |
| Способ анестезиологической защиты при выполнении оперативных вмешательств на позвоночнике у взрослых пациентов | 2020 |
|
RU2754837C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ УРОВНЯ СЕДАЦИИ ВО ВРЕМЯ АНЕСТЕЗИОЛОГИЧЕСКОГО ПОСОБИЯ | 2017 |
|
RU2684191C2 |
| КОМБИНИРОВАННАЯ ДВУХСЕГМЕНТАРНАЯ РЕГИОНАРНАЯ АНЕСТЕЗИЯ ПРИ ВЫПОЛНЕНИИ КАРОТИДНОЙ ЭНДАРТЕРЭКТОМИИ У БОЛЬНЫХ КРИТИЧЕСКОЙ ИШЕМИЕЙ НИЖНИХ КОНЕЧНОСТЕЙ И ВЫРАЖЕННЫМ БОЛЕВЫМ СИНДРОМОМ | 2009 |
|
RU2408396C1 |
| СПОСОБ КОНТРОЛЯ УРОВНЯ СЕДАЦИИ ПРИ ИНГАЛЯЦИОННОЙ АНЕСТЕЗИИ | 2009 |
|
RU2421150C1 |
Изобретение относится к области медицины, в частности к анестезии, и предназначено для комплексной оценки и визуализации на мнемосхеме текущего состояния пациента во время седации и общей анестезии. Предложен способ комплексной оценки и визуализации состояния пациента во время седации и общей анестезии, включающий анализ сигналов электроэнцефалограммы, электрокардиограммы, содержания кислорода в крови, уровня анестезии по ограниченному числу параметров. Причем способ содержит этап, на котором введены динамические весовые коэффициенты, зависящие от текущего уровня анестезии, спектральных составляющих ЭЭГ, значения энтропии выборки (SampEn), «коэффициента вспышки–подавления» (BSR - burst-suppression ratio), качества сигнала, текущего уровня нейромышечной блокады, скоростей изменений пульса и среднего артериального давления. Используются спектральные составляющие ЭЭГ, характеристики пульсовой волны, динамика изменений давления, пульса, проводимости кожи, производится комплексная оценка состояния пациента с учетом параметров центральной и переферической гемодинамики, транспорта кислорода, уровня седации, ноцицепции и нейромышечной блокады. Используются методики устранения артефактов с применением ARX модели. Производится визуализация состояния пациента на мнемосхеме. Изобретение обеспечивает повышение точности и линеаризации изменения уровня анестезии во времени, расширение функциональности и повышение точности при измерении ноцицепции, повышение быстродействия при оценке уровня седации, а также при измерении ноцицепции, ускорение процесса принятия решения врачом-анестезиологом. 3 з.п. ф-лы, 6 ил., 1 табл.
1. Способ комплексной оценки и визуализации состояния пациента во время седации и общей анестезии, включающий анализ сигналов электроэнцефалограммы, электрокардиограммы, содержания кислорода в крови, уровня анестезии по ограниченному числу параметров отличается тем, что
с целью повышения точности и линеаризации изменения уровня анестезии во времени введены динамические весовые коэффициенты, зависящие от текущего уровня анестезии, спектральных составляющих ЭЭГ, значения энтропии выборки (SampEn), «коэффициента вспышки–подавления» (BSR - burst-suppression ratio), качества сигнала, текущего уровня нейромышечной блокады, скоростей изменений пульса и среднего артериального давления,
для расширения функциональности и повышения точности при измерении ноцицепции используются спектральные составляющие ЭЭГ, характеристики пульсовой волны, динамика изменений давления, пульса, проводимости кожи, производится комплексная оценка состояния пациента с учетом параметров центральной и переферической гемодинамики, транспорта кислорода, уровня седации, ноцицепции и нейромышечной блокады,
с целью повышения быстродействия при оценке уровня седации, а также при измерении ноцицепции используются методики устранения артефактов с применением ARX модели,
с целью ускорения процесса принятия решения врачом-анестезиологом производится визуализация состояния пациента на мнемосхеме.
2. Способ комплексной оценки и визуализации состояния пациента во время седации и общей анестезии по п.1 отличается тем, что при глубокой анестезии с целью повышения точности оценки уровня седации используется коэффициент BSR и биспектр.
3. Способ комплексной оценки и визуализации состояния пациента во время седации и общей анестезии по п.1 отличается тем, что с целью повышения помехоустойчивости при оценке уровня анестезии устранение помехи сети производится за счет динамического изменения момента подачи звукового стимула.
4. Способ комплексной оценки и визуализации состояния пациента во время седации и общей анестезии по п.1 отличается тем, что с целью адаптации метода оценки уровня седации для конкретного пациента используется звуковой стимул различной формы.
| US 2007167694 A1, 19.07.2007 | |||
| US 2005143665 A1, 30.06.2005 | |||
| Jeanne M., Logier R | |||
| et al | |||
| Heart rate variability during total intravenous anesthesia: effects of nociception and analgesia | |||
| Колосоуборка | 1923 |
|
SU2009A1 |
| Logier R., De Jonckheere J., Delecroix M., Keribedj A., Jeanne M., Jounwaz R., et al | |||
| Heart rate variability analysis for arterial | |||
Авторы
Даты
2020-04-08—Публикация
2019-05-30—Подача